Що являє собою хвороба?
Як відомо, структурною основою зовнішнього вуха є хрящ. Він, у свою чергу, покритий охрястям, яка, власне, забезпечує харчування і регенерацію хрящових тканин.
Пошкодження шкіри в області зовнішнього вуха може супроводжуватися проникненням патогенних мікроорганізмів (вірусів і бактерій) в тканини охрястя. Активність мікробів у певних умов тягне за собою розвиток запального процесу.
Рожа вушної раковини (erysipelas conchae auris)
Рожа вушної раковини (erysipelas conchae auris) — гостре інфекційне захворювання, що характеризується серозно-ексудативним запаленням шкіри, вираженою інтоксикацією і контагіозністю.
Етіологія. Збудником пики є бета-гемолітичний стрептокок групи А або стрептококи інших серологічних типів, вегетуючих в даній місцевості. Джерелом збудника є хворі різними стрептококовими інфекціями (ангіна, скарлатина, стрептодермія, бешиха та ін). Зараження може відбуватися контактним шляхом через пошкоджену шкіру і слизові оболонки.
Патологічна анатомія визначається формами запальної реакції: еритематозна, еритематозно-бульозна, бульозної-геморагічна та ін (рис. 2).
Рис. 2. Рожа вушної раковини та обличчя
За поширеністю розрізняють наступні форми бешихи: локалізовану, поширену (блукаюча, повзуча, мігруюча), метастатичним з розвитком віддалених ізольованих один від одного осередків ураження.
Клінічна картина. За ступенем інтоксикації (тяжкості перебігу) виділяють легку (I ступінь), середньої важкості (II) і важку (III) форми захворювання. Існує також рецидивуюча форма, що характеризується тривалими, протягом ряду місяців і років, що виникають повторно запаленнями.
Інкубаційний період — від кількох годин до 3-5 днів.
Передвісники: загальне нездужання, помірний головний біль, більш виражена при лицьової локалізації, невелика хворобливість в області регіональних лімфатичних вузлів, парестезії в осередку впровадження інфекції, що переходять у печіння і наростаючу болючість.
Початковий період і клініка розпалу: підвищення температури тіла до 39-40 °С, приголомшливий озноб, посилення головного болю, загальної слабкості, нудота, блювання. Місцево: відчуття розпирання, печіння; болючість регіональних лімфатичних вузлів і по ходу лімфатичних судин.
На шкірі при еритематозний формі спочатку з’являється невелика рожева пляма, яке протягом кількох годин перетворюється на характерну рожистую еритему з чітко отграниченным ділянкою гіперемії; шкіра інфільтрована, набрякла, напружена, помірно болюча при пальпації.
Період реконвалесценції при еритематозний формі починається зазвичай на 8-15-й день хвороби: поліпшення загального стану, зниження та нормалізація температури тіла, зникнення ознак інтоксикації; місцеві прояви зазнають зворотний розвиток.
При часто рецидивуючій роже в період реконвалесценції майже завжди зберігаються виражені залишкові явища у вигляді інфільтрації, набряку, пігментації шкіри і лімфостазу.
Діагноз встановлюють на підставі характерної клінічної картини. У крові — нейтрофільний лейкоцитоз зі зсувом вліво, токсична зернистість лейкоцитів, підвищена ШОЕ.
Лікування. Госпіталізація та ізоляція хворих. Курс лікування антибіотиками пеніцилінового ряду не менше 7-10 днів, навіть при абортивній клінічному перебігу.
Загальне лікування. У тяжких випадках — дезінтоксикаційна терапія, внутрішньовенно полііонні розчини (трисоль, квартасоль), а також похідні полівінілпіролідону (гемодез, полідез, неогемодез та ін).
При геморагічній формі — аскорутин, аскорбінова кислота, молодим особам — кальцію глюконат. При затяжних формах з уповільненою репарацией шкіри — аскорбінова і нікотинова кислота, вітаміни А, групи В, полівітамінні суміші з мікроелементами.
Місцеве лікування показано лише при бульозної-геморагічна формі та її ускладненнях (флегмона, некроз). У гострому періоді при наявності непошкоджених бульбашок їх обережно надрізають у краю і після виходу ексудату накладають пов’язки з 0,1% розчином риванолу, 0,02% водного розчину фурациліну.
Туге бинтування неприпустимо. Застосування пов’язок не повинно перевищувати 5 днів. Надалі при зберігаються на місцях міхурах і ерозіях місцево використовують засоби, що володіють біо-стимулюючою дією, сприяє регенерації тканин (мазь та гель солкосерилу, винилин, пелоідин, эктерицид, метілураціловая мазь і ін).
Після стихання гострого запального процесу для ліквідації залишкових явищ, в першу чергу інфільтрації в області колишніх еритема на обличчі і вушній раковині, проводять парафінотерапію до п’яти і більше процедур.
Профілактика. Санація вогнищ інфекції (гнійні захворювання вуха, синусити, хронічний тонзиліт, піогенні захворювання порожнини рота), дотримання правил особистої гігієни, попередження та своєчасна дезінфікуюча обробка мікротравм, тріщин, лікування шкірних гноячкових захворювань, запобігання переохолодження обличчя та вух, виключення контакту з хворими пикою.
Основні причини розвитку запалення
Успіх лікування цілком залежить від своєчасної діагностики захворювання, тому необхідно знати ознаки періхондріта. Така патологія має дуже яскраві прояви, але іноді її можна сплутати з іншими хворобами, схожої симптоматики.
Для кожної з існуючих форм періхондріта притаманні свої характерні ознаки. Серозний перихондрит зустрічається нечасто і має мляво текучу симптоматику, тому часто в початковій стадії залишається непоміченим або його плутають з іншими захворюваннями.
- нездужання,
- слабкість,
- підвищена температура в місці локалізації болю,
- дратівливість,
- відсутність апетиту,
- безсоння,
- почервоніння вуха,
- припухлість,
- глянсовий блиск вушної раковини і мочки вуха,
- печіння в районі уражених тканин і хрящів.
Гнійний перихондрит більш небезпечна форма захворювання і в той же час сама часто зустрічається. Характерними симптомами гнійного запалення у вусі є:
- висока температура тіла,
- поява горбків на хрящової тканини,
- почервоніння вуха,
- синюшність вушної раковини,
- інтенсивна біль, особливо при натисканні на козелок вуха,
- хворобливі відчуття иррадиирующие в шию, скроні і потилицю,
- освіта рідини і гною,
- розм’якшення вушних хрящів і їх відшарування.
Запалення вушної раковини завжди має інфекційну природу. Недуга пов’язаний з попаданням патогенних мікроорганізмів в тканини шкіри і охрястя. В більшості випадків в ролі збудників виступають золотисті стафілококи, а також стрептококи, синегнойные палички та деякі інші мікроорганізми.
Механізм проникнення інфекції може бути:
- первинним, коли бактерії або віруси потрапляють у тканини із зовнішнього середовища через ранки або тріщини шкірних покривів;
- вторинним, коли патогенні мікроорганізми переносяться в тканини разом з потоком крові з інших систем органів.
У будь-якому випадку ігнорувати ознаки хвороби не варто, оскільки при відсутності терапії не виключена ймовірність розвитку запалення хряща вушної раковини, а це вже набагато небезпечніше.
Екзема вушної раковини і зовнішнього слухового проходу
Екзема — хронічне запальне захворювання шкіри, що характеризується еритематозно-везикулезная зудять висипаннями.
Етіологія. Виділяють загальні і місцеві причини. До загальних відносяться нейрогенні і психогенні фактори, алергія, захворювання внутрішніх органів та ендокринної системи. До місцевих причин відносять контакт з дратівливими агентами, інфікування шкіри при її скарифікації, потертості при носінні спецодягу, витікання з вуха гнійного вмісту і т. п.
Клінічна картина. Захворювання виникає гостро, потім приймає хронічний перебіг зі схильністю до рецидивів. Розрізняють наступні форми екземи: справжню, професійну, мікробну і себорейний.
Справжня екзема у гострому періоді характеризується висипанням на еритематозний, злегка набряклою шкірі микровезикул, які, швидко розкриваючись, утворюють велику кількість дрібних точкових ерозій з краплями серозного ексудату (симптом «роси»).
Мікробна екзема розвивається у результаті роздратування і вторинної екзематизації поверхневих піодермії, обумовлених гнійними виділеннями з вуха.
Ускладнення. Інфікування стафілококом вогнищ екземи може призвести до локального або поширеній фурункульозу, до стриктуре або атрезії слухового проходу.
Лікування. Загальне лікування включає призначення седативних засобів, внутрішньовенно 10% розчин хлориду кальцію, 30% тіосульфат натрію і ін. Вітаміни: аскорбінова кислота, препарати групи вітаміну Р (рутин, аскорутин, квецетин та ін.
Місцеве лікування. При екземі зовнішнього слухового проходу в гострому періоді його промивають розчином фурациліну 1:1 000, 1 % розчином резорцину та іншими з метою зменшення ексудації, запобігання вторинної інфекції і освіти епідермальних пробок.
Потім, після просушування очищеного слухового проходу, його шкіру рясно обробляють 2% розчином нітрату срібла, після чого пухко тампонують сухими вушними турундами на 24 години. Процедуру повторюють 2-3 дні, потім застосовують мазі і пасти з кортикостероїдними препаратами.
При екземі вушної раковини в гострому періоді при наявності рясного мокнення і вираженого набряку показані холодні, часто змінювані примочки або волого-висихають пов’язки на в’яжучих розчинах (1 % розчин резорцину і ін);
Прогноз визначається ефективністю заходів, спрямованих на усунення причини захворювання.
Профілактика полягає в усуненні факторів ризику, які сприяють виникненню екземи, своєчасному і раціональному лікуванні дерматитів, піодермії, хронічних гнійних захворювань вуха.
Фурункул (furunculus – чиряк) зовнішнього слухового проходу
Фурункул — гостре гнійно-некротичне запалення волосяного фолікула і навколишнього його сполучної тканини.
Етіологія. Фурункул виникає в перепончато-хрящової частини зовнішнього слухового проходу при інфікуванні піогенних стафілококом волосяного фолікула або сірчаної або потової залози. Сприяючими факторами є генетично з середнього вуха, ушкодження шкіри при необережному очищення зовнішнього слухового проходу від вушної сірки, расчеси при сверблячих дерматозах, авітаміноз, зниження загального імунітету, діабет, виражена хронічна перевтома, туберкульоз, алергія та ін
Клінічна картина. Із-за того що фурункул виникає в замкнутому просторі, при високій больової чутливості клінічна картина відрізняється значною вагою. Болі у вусі наростають швидко і супроводжуються іррадіацією у відповідну половину голови і різко посилюються при жувальних рухах.
У нічний час болю стають нестерпними. При обструкції зовнішнього слухового проходу запальним інфільтратом виникає кондуктивна приглухуватість з латералізації тканинного звукопроведенія в хворе вухо.
Діагноз. При отоскопії біля входу в зовнішній слуховий прохід виявляють обмежену в розмірах червонувату припухлість, яка протягом декількох годин збільшується в розмірах і частково перекривають зовнішній слуховий прохід.
Диференціальний діагноз проводять: а) з екземою, для якої характерні не сильні болі, а переважно свербіж; б) гострим дифузним зовнішнім отитом, для якого характерне поширення за межі зовнішнього слухового проходу на вушну раковину і в заушную борозну; в) з мастоідитом при лімфаденіті завушній області.
Лікування. Характер лікування визначається стадією розвитку патологічного процесу. У початковій стадії застосовують введення в зовнішній слуховий прохід турунди з 70% розчином спирту або обробляють уражену ділянку шкіри настоянкою йоду або 5% розчином нітрату срібла.
Одночасно призначають анальгетики та НВЧ. У період абсцедування до мимовільного розкриття абсцесу можлива його инцизия. Після розтину гнійника його порожнину промивають антисептичними розчинами.
У завзятих випадках проводять курси ауто-гемотерапии з УФО крові, парентеральне введення антибіотиків, призначають иммунопротекторы, вітаміни, антигістамінні препарати, антистафілококову вакцину або анатоксин.
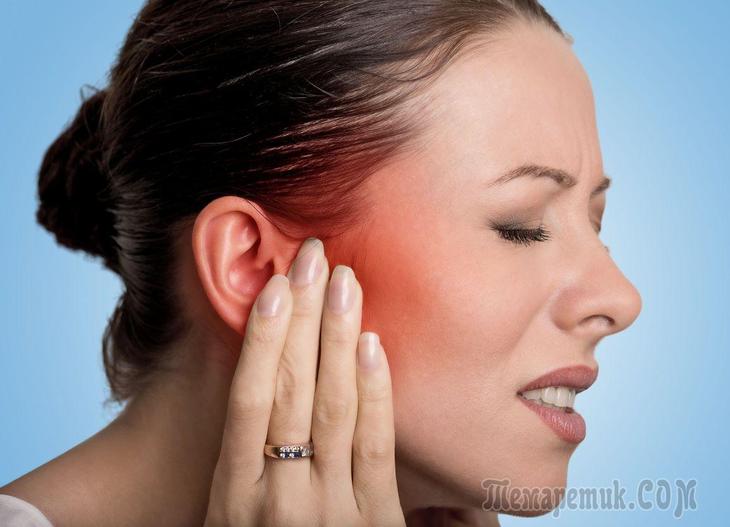
Серозне запалення вушної раковини: фото і симптоми
Серозна форма запалення зустрічається порівняно рідко. Вона характеризується в’ялим перебігом, тому пацієнти рідко звертаються до лікаря на початкових етапах розвитку недуги. Уражена вушна раковина червоніє, набрякає.
Крім того, присутні системні порушення. Хворі скаржаться на постійну слабкість і втома, яку, втім, списують на загальне нездужання і перенапруження. Можливі проблеми зі сном, зниження або повна відсутність апетиту, поява спалахів дратівливості.
Розлите запалення зовнішнього слухового проходу (otitis externa diffusa)
Розлите запалення зовнішнього слухового проходу (otitis externa diffusa) характеризується поширенням запального процесу на шкіру всього зовнішнього слухового проходу і барабанної перетинки.
Етіологія. Найчастіше захворювання виникає як ускладнення хронічного гнійного середнього отиту в результаті контакту шкіри з гнійними виділеннями або як наслідок інфікування ураженої екземою шкіри або при фурункульозі зовнішнього слухового проходу.
Захворювання нерідко передує пошкодження шкіри зовнішнього слухового проходу і занесення інфекції. Захворювання може виникнути також при наявності чужорідного тіла в зовнішньому слуховому проході або при попаданні в нього агресивних речовин.
Клінічна картина. На початку захворювання хворий відчуває в зовнішньому слуховому проході сильний свербіж, відчуття розпирання і теплоти. Потім з’являється наростаюча біль, що підсилюється при жувальних рухах, иррадиирующие у відповідну половину голови.
Ендоскопічно визначаються дифузна гіперемія і набряклість шкірних покривів. Потім на шкірі з’являються ерозії, серозний випіт та гнійні виділення. Регіональні лімфатичні вузли збільшені в розмірах, болючі і при несвоєчасному лікуванні можуть піддатися абсцедуванням.
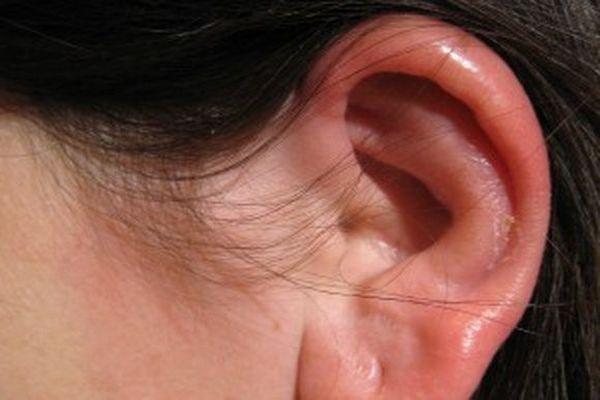
Період розпалу триває 2-3 тижні, після чого захворювання спонтанно або в результаті лікування отримує зворотний розвиток.
Діагноз встановлюють на підставі описаної вище клінічної і отоскопической картини.
Захворювання диференціюють з гострою екземою, фурункулом, пикою, гострим гнійним середнім отитом. Для кожного із зазначених захворювань характерні свої особливості, які описані вище, або підлягають опису в наступних розділах.
https://www.youtube.com/watch?v=ZwaV4fGkeKY
Лікування. Основна мета лікувальних заходів — запобігання часто виникає стенозу і облітерації зовнішнього слухового проходу. У початковій стадії місцево застосовують турунди з 1-2% жовтою ртутною маззю 2-3 рази на день.
При появі гнійних виділень зовнішній слуховий прохід промивають антисептичними розчинами з подальшим введенням на турунде спиртового розчину борної кислоти, 2% розчину ляпісу або антибіотика.
Особливості клінічної картини при гнійному запаленні
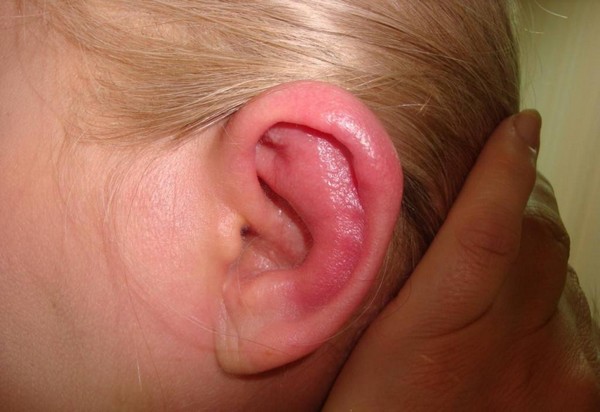
Гнійне запалення вушної раковини є набагато більш небезпечною, але в той же час і більш поширеною патологією. Системні порушення виражені більш яскраво: спостерігається різке підвищення температури тіла, поява слабкості, ознобу, м’язової слабкості, ломоти в тілі.
Вушна раковина сильно набрякає і червоніє, а у міру скупчення гною і зовсім набуває синюшний, навіть фіолетовий відтінок. На хрящі утворюють видимі вузлики і горбки. Будь-який дотик до вушної раковини супроводжується нападами інтенсивного болю, що локалізується не тільки в вусі, але також віддає в скроні, шию, потилицю.
Не варто ігнорувати подібні симптоми і сподіватися на те, що все пройде само собою — в даному випадку кожна хвилина на вагу золота, адже дуже важливо вчасно почати терапію.
Грибкове ураження зовнішнього слухового проходу (otomycosis – отомикоз)
Грибкове ураження зовнішнього слухового проходу (otomycosis — отомикоз) — запалення, яке викликається паразитуючими грибами, вегетуючих у товщі шкіри.
Етіологія. У більшості випадків отомикоз обумовлений пліснявими грибами. Сприяючі фактори: забруднення, вологість, перебування в зовнішньому слуховому проході сторонніх тіл, наприклад эндауральных слухових апаратів або їх вкладишів, вузькість зовнішнього слухового проходу і його екзостоз, попередні запальні захворювання, хронічний гнійний середній отит, садна та ін.
Клінічна картина. Захворювання починається поволі. Спочатку виникає легкий свербіж, провокуючий расчеси. При надмірному розростанні грибів і закупорці зовнішнього слухового проходу продуктами їх життєдіяльності — закладеність вуха і кондуктивна приглухуватість, аутофония в хворе вухо.
При ендоскопії зовнішнього слухового проходу на всьому його протязі виявляють маси міцелію грибів, колір яких визначається їх видом. При кандидамікозі процес нерідко виходить за межі зовнішнього слухового проходу і поширюється на вушну раковину.
Діагноз. Діагноз встановлюють на підставі клінічної картини і даних отоскопії, мікроскопії, посіву патологічного відокремлюваного.
Лікування при отомикозе — процес тривалий і не завжди успішний, оскільки захворювання схильне до рецидивів. Ретельно очищають зовнішній слуховий прохід від грибкових мас. Залишки цих мас видаляють промиванням теплим розчином 3% перекису водню.
Потім слуховий прохід просушують і застосовують мазь, відповідну вегетуючої флорі. Однак не завжди застосовується мазь ефективна, тому слід урізноманітнити фунгіцидні препарати, такі як амиказол, клотримазол, мікозолон, що містять крім специфічного антигрибкового засоби також десенсибілізуючий та протиалергічний кортикостероїд. Досить ефективні препарати широкого спектру: нитрофунгин, ундецин, цинкундан.
До загального лікування вдаються при наполегливих рецидивуючих формах отомикоза. Призначають повторно всередину двотижневі курси нізорал, ністатину з перервою на 7 днів. Застосовують також загальну десенсибілізуючу терапію (димедрол, піпольфен, кестин, телфаст, еріус та ін).
Прогноз при своєчасному і адекватному комплексному лікуванні сприятливий.
Профілактика. Загальні і місцеві гігієнічні заходи, ліквідація місцевих і загальних вогнищ інфекції, запобігання мікротравм шкіри зовнішнього слухового проходу та її почісувань.
Діагностичні заходи
Якщо у вас присутні симптоми запалення вушної раковини, то варто негайно звернутися до оториноларинголога. Як правило, для того щоб поставити діагноз, лікар достатньо ознайомитися з історією хвороби і провести загальний огляд.
Якщо мова йде про ранніх стадіях розвитку хвороби, то варто провести диференціальну діагностику, що дозволяє відокремити перихондрит від бешихового запалення вушної раковини (лікування в даному випадку буде іншим) і отгематомы (патології, що супроводжується скупченням крові в просторі між хрящем і охрястям).
Іноді призначають додаткові процедури, зокрема аналізи крові, проведення зіскрібків тканин. Це дає можливість не тільки підтвердити наявність запального процесу, але й ідентифікувати збудника і, отже, підібрати максимально ефективні препарати.
Звичайно, набагато простіше спробувати уникнути інфікування, чим потім займатися його лікуванням. Що потрібно робити? Мінімізувати вплив факторів ризику.
- Дуже часто перихондрит розвивається після пірсингу вуха, особливо якщо процедура передбачає проколювання хряща (прокол в області мочки набагато більш безпечний). Якщо вам все ж хочеться стати володарем сережки, то потрібно дуже відповідально поставитися до вибору салону, ознайомитися з методами стерилізації інструментів, якими користується фахівці — всі голки та інші пристосування повинні бути продезінфіковані. Після проколу місце пірсингу потрібно регулярно промивати антисептичними засобами, а також розчинами антибіотиків (у перші кілька днів).
- Уникайте травм вушної раковини. Якщо ви займаєтеся контактними видами спорту, катаєтеся на велосипеді або мотоциклі, то не забувайте носити спеціальний захист для голови (шолом).
- Місця укусів комах, так само як ранки і подряпини в області вуха, потрібно обробляти антисептичними розчинами.
- Взимку носіть шапку, яка прикриває вуха, — так ви убезпечите тканини від впливу низьких температур.
І пам’ятайте, що при появі будь-яких симптомів важливо вчасно звернутися до лікаря і в жодному разі не відмовлятися від терапії.
Джерело
Пошкодження барабанної перетинки
Ці ушкодження поділяють на побутові, виробничі та воєнного часу.
Етіологія. Побутові механічні пошкодження виникають при безпосередній дії на барабанну перетинку яким-небудь предметом, введеним в зовнішній слуховий прохід для його очищення від вушної сірки, або при вилученні з нього чужорідного тіла, а також при ударі по вушній раковині відкритою долонею.
Виробничі ураження барабанної перетинки діляться на барометричні, обумовлені різким перепадом тиску повітря (в кесонах, барокамерах, на водолазних костюмах, при технологічних вибухів і т. д.
Пошкодження барабанної перетинки військового часу ділять на вогнепальні (кульові, осколкові) і барометричні, або детонаційні, обумовлені мінно-вибухових дією. При слабких впливах може спостерігатися ін’єктованість судин в розслабленої частини і по ходу рукоятки молоточка, при більш сильної травми, пов’язаної з розривом судин, виникають крововиливи в неї, а при значному барометричному впливі — повний розрив перетинки, який внаслідок еластичності середнього шару, розтягуючого краї рани, візуалізується як отвір з нерівними (рваними) краями, покритими невеликою кількістю крові.
Рис. 4. Детонаційна розрив барабанної перетинки
При розриві барабанної перетинки створюється небезпека виникнення вторинної інфекції з важкими клінічними наслідками (гострий гнійний отит і мастоїдит, лабіринтит, синус-тромбоз та ін).
Опіки барабанної перетинки кислотами та їдкими лугами, як правило, призводять до її повного руйнування, нерідко — до руйнування структур середнього вуха і до проникнення їдкого речовини через вестибулярні і барабанне вікна у вушний лабіринт з необоротним вимиканням слухової та вестибулярної функцій.
Клінічна картина травматичного ушкодження барабанної перетинки. Різка біль, закладеність вуха, тугоухість і шум у вусі. При невеликих щілинних перфораціях в переважній більшості наступає спонтанне загоєння.
Після розриву перетинки можуть утворитися рубці різних розмірів, які з часом просочується солями кальцію і набувають білястий колір. У цих випадках слухова функція практично не змінюється.
При значних розривах з розходженням країв рани відбувається масивне рубцювання барабанної перетинки з утворенням грубих кальцинатів (адгезивний отит) або стійкої перфорації. У цих випадках виявляються ознаки кондуктивної приглухуватості різного ступеня.
В травматичний процес можуть залучатися слухові кісточки, їх суглоби і м’язи барабанної порожнини. Найбільш часто при цьому відбувається розрив молоточко-наковаленного або ковадлу-стременного зчленування, а також перелом ніжок стремена і підвивих або перелом його подножной пластинки.
Лікування. При неускладнених формах ушкодження барабанної перетинки лікувальні заходи зводяться до мінімуму. Забороняються будь-які активні маніпуляції в зовнішньому слуховому проході, впускание будь-яких крапель і промивання вуха.
При наявності в зовнішньому слуховому проході згустків крові їх обережно видаляють за допомогою сухої стерильної вати, стінки слухового проходу обробляють віджатим спиртовим ватничком і закладають у нього пухко сухі стерильні турунди.
При виникненні ускладнень у вигляді гнійного запалення середнього вуха проводять відповідне лікування (див. далі). При підозрі на наявність пошкоджень структур барабанної порожнини проводять відповідне лікування до стихання гострих явищ і ліквідації пошкодження барабанної перетинки.
В подальшому потерпілого обстежують на предмет стану слухової та вестибулярної функцій і визначення характеру подальшого лікування. При розриві ланцюга слухових кісточок, переломах ніжок стремена або підвивиху його подножной пластинки показана тимпанотомія (в холодному періоді) для відновлення системи звукопроведенія.
Прогноз щодо слухової функції залежить від ступеня пошкодження барабанної перетинки і структур середнього вуха. У більшості випадків при відсутності ускладнень прогноз сприятливий. Приєднання вторинної інфекції або наявність дисоціації ланцюга слухових кісточок ускладнює прогноз.
Оториноларингологія. В. І. Бабіяк, М. І. Говорун, Я. А. Накатис, А. Н. Пащинин
Запалення вушної раковини: що робити? Медикаментозна терапія
Вибір методів лікування та препаратів багато в чому залежить від причини та стадії розвитку хвороби. Але незалежно від форми запалення пацієнтам потрібен спокій, постільний режим, рясне пиття, легка, але висококалорійна дієта, відпочинок, прийом вітамінних комплексів.
Оскільки найчастіше недуга пов’язаний з активністю бактеріальної мікрофлори, то лікування запалення вушної раковини включає в себе використання антибіотиків. Як правило, пацієнтам призначають прийом таких препаратів, як «Тетрациклін», «Ампіцилін», «Сульфадимизин», «Еритроміцин». Ліки можуть бути використані як у вигляді таблеток, так і у формі ін’єкцій.
Вушну раковину обробляють кремами з протизапальні та антисептичні властивості. Ефективними є «Флуцинар», мазь Вишневського, «Полимиксиновая мазь». Впоратися з запальним процесом і нагноєнням допомагають компреси з спирту, а також камфорно-іхтіолові примочки.
Додатково пацієнтам призначають нестероїдні протизапальні засоби, наприклад, «Ібупрофен», «Нурофен», «Диклофенак». Ці препарати допомагають полегшити біль, усунути лихоманку.
Як правило, серозне запалення добре піддається комплексної медикаментозної терапії, а от у разі гнійного періхондріта може знадобитися оперативне втручання.
Лікування запалення вушної раковини нерідко включає в себе різні фізіотерапевтичні процедури:
- Ефективною вважається УВЧ-терапія. Ця методика передбачає вплив на тканини (в даному випадку на вушну раковину) високочастотним електромагнітним полем. Такі процедури допомагають поліпшити циркуляцію лімфи і крові, припинити розвиток запального процесу, збільшити проникність стінок капілярів, покращити трофіку тканин, полегшивши тим самим доступ імунних тіл до вогнища запалення.
- Пацієнтів часто направляють на НВЧ-терапію. Суть її – у впливі на тканини мікрохвиль. Під їх впливом кровоносні судини розширюються, усувається спазм гладкої мускулатури, нормалізується метаболізм вуглеводів, ліпідів і білків. Мікрохвильова терапія забезпечує знеболюючу, спазмолітичну і протизапальну дію.
- При запальних захворюваннях шкіри (у тому числі і в області вушної раковини) непогані результати дає УФО-терапія — лікування за допомогою ультрафіолетового опромінення. Подібне лікування має протизапальну дію, знімає біль, поліпшує трофіку тканин, стимулює активність імунної системи.
Як правило, подібне лікування призначають пацієнтам з серозними формами запалення вушної раковини. Якщо мова йде про гнійному перихондрите, то спочатку потрібно впоратися з гнійним процесом, очистити гнійники — тільки після цього можуть бути проведені різні процедури.
Хірургічне лікування
Статистика свідчить про те, що гнійне запалення вушної раковини в більшості випадків вимагає хірургічного втручання, адже дуже важливо вчасно очистити тканини від гнійних мас і видалити ділянки некрозу, якщо вони є.
Процедура, як правило, проводиться під місцевим наркозом (пацієнт залишається у свідомості). Спочатку лікар робить один або кілька розрізів за вухом (як правило, паралельно вушної складці), після чого повністю видаляє гній і очищає операційне поле від відмерлих тканин.
У тому випадку, якщо недуга закінчився руйнуванням хрящової тканини, іноді додатково потрібна пластична операція по відновленню природної форми вуха.
При гнійному перебігу захворювання будь-яка категорично протипоказана фізіотерапія. У цій стадії прямим показанням є оперативне втручання, яке проводиться під місцевим наркозом. Така операція досить проста і складається з таких послідовних дій:
- Паралельний розріз шкіри за вушною раковиною.
- Чистка ранових поверхонь, яка включає в себе видалення гною і відмерлих тканин.
- Установка у рану дренажу, у вигляді гумової трубочки і тампони з розчином, що сприяє максимальному відтоку рідини.
- Накладання пов’язки.
Протягом декількох днів проводять перев’язки і промивання поверхні рани антисептичними розчинами. Якщо рана ретельно очищена від омертвілих тканин, то загоєння проходить без будь-якого втручання.
Народна медицина при перихондрите безсила, так як вона здатна тільки зняти загальну симптоматику, а не ліквідувати причини виникнення патології. Застосування рецептів народної медицини може спотворити справжні причини хвороби, що тільки буде ускладнювати постановку діагнозу.
Лікування в домашніх умовах
Чи можливо лікування запалення вушної раковини в домашніх умовах? Це питання задають багато хворих. Потрібно розуміти, що наслідки хвороби можуть бути дуже важкими, тому ігнорувати симптоми не можна — потрібно як можна швидше почати антибактеріальне лікування.
Зрозуміло, народна медицина пропонує безліч рецептів, ефективних при запаленні шкіри і хрящів. Але пам’ятайте, що вони можуть бути використані лише в якості допоміжних засобів і ні в якому разі не є повноцінною альтернативою медикаментозному лікуванню.
Деякі народні знахарі рекомендують змащувати вушну раковину свіжим соком з листя алое 4-5 разів на день. Екстракт цієї рослини володіє антисептичними властивостями, а також бореться із запаленням.
Припадуть до речі і компреси з міцного відвару ромашки — це рослина також є протизапальним засобом. Для дезінфекції вушну раковину можна обробляти перекисом водню, «Фурациліном» іди йодом. Ефективними вважаються примочки з відвару ялівцю.
https://www.youtube.com/watch?v=n_pLeU-hI_Q
У будь-якому випадку використовувати подібні домашні ліки можна лише з дозволу оториноларинголога. Не забувайте, що самолікування може бути небезпечним для здоров’я.


