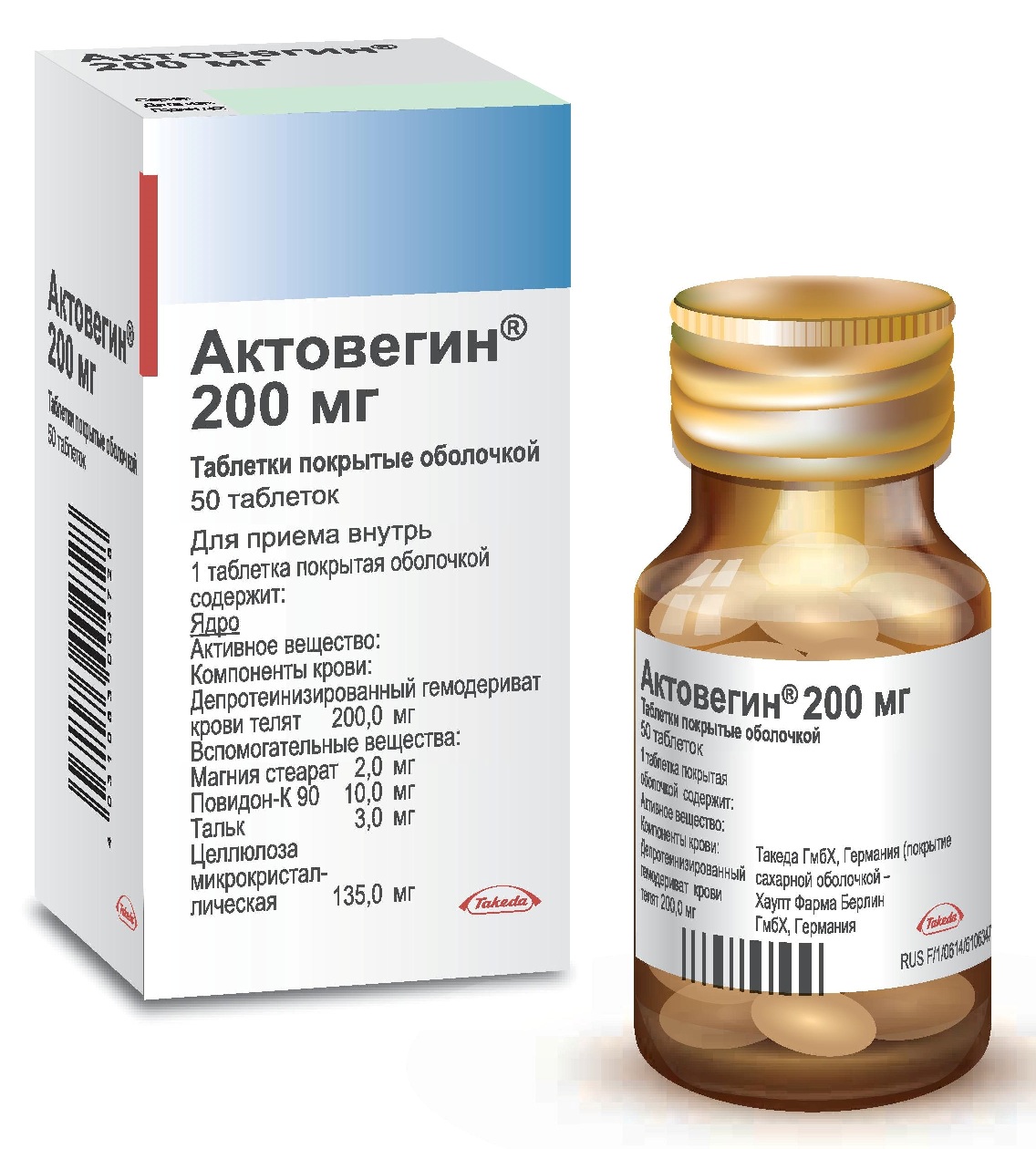
Поняття і види гаймориту
Гайморит являє собою запалення верхньощелепної придаткових пазух (гайморові пазухи). Придаткові пазухи носа – утворення у вигляді печер, сполучених з порожниною носа. У людини дві верхньощелепних пазух і в будь-який з них може проявитися інфекція.
Види гаймориту
Фахівці розрізняють гострий і хронічний гайморит.
Гострий гайморит виникає в результаті ускладнення гострого риніту, а також після перенесеного грипу, скарлатини, кору та інших інфекційних хвороб, на тлі запальних зубних захворювань. Переохолодження є додатковим провокуючим фактором і може сприяти розвитку захворювання. Після тривалої або ж недолеченного гострого гаймориту запалення переходить у хронічне.
Існує також поняття алергічного гаймориту, який представляє собою хвороба гайморових пазух, яка виникає із проникненням усередину організму алергенів. Зазвичай, ця недуга має сезонний характер, а загострення найбільш часто виникають навесні і восени.
Лікування народними засобами
Гайморові пазухи – природний бар’єр проти інфекцій, збудників хвороб та інших негативних факторів, які знаходяться в повітрі, Тому основною причиною захворювання гаймориту є попадання на слизову оболонку інфекцій, алергенів, грибків. Збудники запальних процесів можуть потрапити в гайморові пазухи через кров.
Погіршити роботу слизових оболонок може ослаблення імунної системи людини: причинами виділення недостатньої кількості лейкоцитів є постійні захворювання на застуду, ГРВІ, риніти, аллегріческіе реакції, неправильне лікування хвороб.
Людина може бути носієм стафілокока – різновид шкідливої бактерії, яка якийсь час може не завдавати шкоди своєму господареві: з нею успішно справляється імунітет. Як тільки імунна захист слабшає – стафілокок починає свою згубну роботу.
Основними причинами, що викликають гайморит, можна виділити:
- травми гайморових пазух, що порушують слизову оболонку;
- неграмотне або неповне лікування нежиті або простудного захворювання;
- попадання в носоглотку хвороботворних бактерій, грибків і вірусів;
- опіки слизових оболонок синусів шкідливими хімічними речовинами;
- недостатнє зволоження повітря у закритих приміщеннях;
- перенесені інфекційні захворювання: ГРЗ, грип;
- неправильне будова органів носоглотки;
- фізична травма перегородки носа;
- поява новоутворень (аденоїди, поліпи);
- алергічні реакції на різні подразники;
- захворювання на ВІЛ, СНІД, туберкульоз;
- деякі методи лікування (радіаційне опромінення);
- поява злоякісних та доброякісних пухлин.
Медичний факт: однією з основних причин виникнення гаймориту є часте використання крапель для лікування риніту. В результаті надмірно частого застосування ліків в синусах утворюється велика кількість слизу в гайморових пазухах, що викликає закупорку каналів в носову порожнину.

Запорука успішного лікування – своєчасне звернення за кваліфікованою медичною допомогою. Не сподівайтеся на те, що “саме пройде”, не терпіть біль до останнього – запишіться на прийом до лікаря. Болезаспокійливі препарати, які можна придбати в аптеці, не позбавлять від хвороби – просто послаблять біль.
Терапія
Лікування гострого гаймориту полягає в зняття набряклості слизової оболонки пазух і звільнення каналів для проходу слизу: лікарем призначаються судинозвужувальні ліки місцевої дії, наприклад, нафазолин.
Хворий приймає препарат не більше 5 днів. Для того, щоб збити високу температуру, виписують різні жарознижуючі засоби, якщо у хворого тривають ломота та біль у м’язах, інші ознаки інтоксикації – призначають антибіотики загальної або місцевої дії.
Головним завданням при лікуванні хронічних синуситів є усунення причин: недолікованих ЛОР-захворювань, хвороб зубів, неправильно зрослася носової перегородки, аденоїдів. Якщо хвороба обостряюется – загострення знімають сосудосуживающимися ліками місцевої дії.
Для очищення носових пазух використовують промивання, який медики називають “зозулею”: лежить на спині пацієнта через носові канали вводять дезінфікуючий розчин. Свою назву процедура отримала з-за прохання проводить процедуру медика повторювати слово “ку-ку” – це робиться для того, щоб розчин не попадав у дихальні шляхи. Відчуття від процедури – як від занурення у воду з повільним “вдиханням” води.
Фізіотерапія
Физиотерпевтические процедури призначають пацієнтам, у яких намітився прогрес у лікуванні: канали пазух чисті, температура спала. Одним з таких методів є прогрівання: воно проводиться за допомогою синьої лампи.
Для хворих, излечивающихся від гаймориту, корисна спелеотерапія – лікування повітрям карстових або соляних шахт, печер: в такому повітрі немає мікроорганізмів, він насичений вуглекислим газом.
Хірургія
Для лікування запущених форм гаймориту, а також для видалення поліп та інших новоутворень застосовують хірургічні методи лікування.
Пункцію або прокол пазухи роблять спеціальною голкою для діагностики та вилучення гнійних мас.
Гайротомия – хірургічна операція по розтину придаткових пазух для очищення їх від сторонніх тіл, скупчень гною, розширення каналу або створення додаткового шляху відведення слизу. Гайротомию призначають:
- при важких формах гнійних запалень;
- при виявленні поліпів, розростань тканин слизової оболонки синусів;
- для видалення частин коренів зубів, пломб.
При призначенні лікування лікар, звичайно, враховує побажання пацієнта і при найменшій можливості уникнути втручання призначить консервативне лікування. Однак варто прислухатися до наполегливій раді спеціаліста зробити пункцію носової пазухи.
Страх перед проколом частіше всього грунтується на розповідях-страшилки друга, знайомого або родича: “мені робили п’ять разів”, “дірка не заростала місяць, хоча лікар сказав, що через три дні заросте”.
У більшості випадків операція з проколу гайморових пазух відбувається без ускладнень, а ранка загоюється за тиждень іншу в залежності від організму людини. Пункція дозволить лікареві поставити більш точний діагноз, швидко і своєчасно очистити синус, видаливши гній, прискорити одужання.
Профілактика
Для того, щоб уникнути запалення придаткових пазухах, потрібно виконувати декілька простих правил:
- повністю вилікувати нежить, простудні, вірусні та мікробні захворювання;
- ретельно стежити за гігієною зубів, своєчасно звертатися до стоматолога при появі карієсу, хвороб ясен;
- уникати перебування в запорошених, задимлених приміщеннях;
- по можливості уникати джерел алергії, відвідати алерголога, приймати антигістамінні препарати, призначені лікарем;
- їсти більше свіжих овочів і фруктів, купити в аптеці і приймати вітамінні комплекси для підтримки природного імунітету;
- з цією ж метою можна почати загартовуватися – поступово, без крайнощів на кшталт обливання холодною водою на зимовому морозі;
- уникати контактів з хворими людьми або користуватися медичними масками;
- у разі, якщо захворів член сім’ї – виділити йому окремий посуд, рушник;
- не зловживати краплями від риніту;
- пити більше води;
- промивати ніс розчином морської сіллю або за допомогою спеціальних нозальных спреїв.
Людям, схильним до захворювання гайморитам, треба поменше бувати на холодному повітрі, уникати купання в басейнах з хлорованою водою, подразнювати слизову оболонку носових пазух.
Якщо людина вже підхопив нежить, то промивання соляним розчином – хороший засіб запобігання закупорки каналів придаткових пазух. Користуйтеся рецептами бабусь: закопуйте в ніздрі розчини настоянок ромашки, календули – природних знищувачів джерел захворювання.
Довідка: можна самостійно прогрівати придаткові пазухи при гострому гаймориті: висока температура тільки “підстьобне” розвиток хвороби і ускладнить подальше лікування.
Як же розвивається гайморит? Він рідко протікає в легкій формі. Тому важливо відразу починати лікування. Основні симптоми захворювання:
- Загальна слабкість, втомлюваність;
- Поганий сон, апетит;
- Тиск в області перенісся і очей, набрякання щік;
- Головний біль, що підсилюється до вечора;
- Закладеність носа;
- Слиз прозорого або жовтуватого кольору;
- Температура від 38 градусів.
Причини хвороби:
- Вроджене викривлення носової перегородки;
- Зниження імунного захисту(при гострій формі);
- Нарости у носових ходах(поліпи, пухлини);
- Алергічні хвороби;
- Інші фактори.
Головна мета лікування гаймориту – усунення інфекції, зниження вираженості симптомів і запобігання можливих ускладнень. Найчастіше застосовується консервативне лікування, тобто без хірургії.
Лікування буває 3 видів:
- Промивання антисептиками;
При промиванні не тільки видаляється слиз, але і знімається набряк.
Важливо: рідина заливається в той носовий хід, на якому пацієнт лежить.
Включає в себе:
- Інгаляції;
- Судинозвужувальні препарати(краплі, спреї) – Нафтизин, Називин;
- Фізіопроцедури(прогрівання, лікування струмами, електрофорез);
- Антибіотики – Изофра, Биопарокс, Синуфорте;
- Антигістамінні засоби – Цетиризин, Лоратидин.
Як альтернативу антибіотиків застосовують Синуфорте. Це препарат на основі екстракту Цикламена, відновлює імунітет і стимулює очищення від гною і слизу. Пропивается курс протягом тижня.
Робиться з метою відкачати гнійні маси і ввести ліки для зняття запалення. Метод є екстреним лікуванням гаймориту при запущеній стадії.
Допомагає скороченню терміну хвороби також:
- Щоденні провітрювання в приміщенні;
- Вологе прибирання;
- Рясне пиття;
- Відмова від сигарет і алкоголю;
- Раціональне харчування.
Для лікування полегшення симптомів гаймориту застосовують народні рецепти, але тільки після звернення до лікаря.
- Інгаляції з настойкою прополісу;
Довести воду до кипіння, влити пів чайної ложки 30% настоянки, і вдихати пар під рушником.
Змішати по 1 чайній ложці соку алое, мед і чистотіл, закапувати по 3 краплі до 10 разів на день.
Знімає головний біль. Закапують по 2 краплі. Через 5 хвилин пацієнт пітніє, відчуває жар, чхає і кашляє. Протягом доби виходить густа зелена слиз, нормалізується сон, поліпшується загальний стан.
Взяти по 2 столові ложки трави евкаліпта, звіробою, шавлії, ромашки і лаванди, по 1 ложці – деревію і череди. Потім 3 столові ложки отриманої суміші залити 2 літрами кип’яченої води. Вживати по 100 грам до 6 разів на день. На ніч над цим відваром робити інгаляції.
Як правило, причиною гаймориту стає інфекція, яка потрапляє в носову порожнину через кров або при диханні. Існує кілька основних станів, які порушують носове дихання. Це викривлення носової перегородки, вазомоторний риніт, гіпертрофічний риніт (збільшення носових раковин), у дітей – аденоїди, алергічні захворювання носа.
Також причиною гаймориту можуть стати порушення імунної системи, до яких призводять тривалі хронічні захворювання, паразитози, алергічні стани та ін, а також несвоєчасне або неправильне лікування звичайної застуди, ОРЗ, риніту, що викликає в якості ускладнення гайморит.
https://www.youtube.com/watch?v=vbgYSrEUxmQ
Коли у людей беруть мазки з носа при медогляді, як правило, у людини виявляється так званий стафілокок, який тривалий час живе в носоглотці людини. Останній же, якщо б не проходив обстеження, не дізнався б, що він – носій бактерій.
-
Які ліки від гаймориту найбільш ефективні?
-
Антибіотики від гаймориту
-
2 сучасних методу лікування без проколу:
-
Лікування гаймориту в домашніх умовах:
Перша стадія гаймориту — підгостра (початкова)
- Проникнення хвороботворних мікроорганізмів в гайморову пазуху, зокрема, під час респіраторних інфекцій.
- Зниження загального імунітету і місцевих захисних механізмів.
- Захворювання зубів стають причиною гаймориту в 10% випадків. Інфекційний процес може поширюватися на стінку пазухи з зубів, корені яких знаходяться до неї ближче всього.
- Анатомічні порушення будови різних структур в порожнині носа, наприклад, викривлення носової перегородки, гребені, шпильки. Вони можуть повністю або частково перекривати повідомлення пазух порожнини носа, призводити до порушення евакуації вмісту і розвитку запального процесу.
- Гострий і хронічний риніт (нежить).
- Аденоїди – патологічне збільшення носоглоткової мигдалини. Найчастіше стають причиною гаймориту в дитячому віці.
- Поліпи носа. Можуть перекривати сполучення пазухи з носовою порожниною.
- Порушення природного дренування пазухи. В цьому відношенні гайморові пазухи є найбільш «слабким» з усіх придаткових носових пазух, так як у них високо знаходиться співустя з порожниною носа.
- Порушення синтезу і виведення слизу слизовою оболонкою. Слизова оболонка гайморових пазух покрита ворсинками, коливання яких в нормі сприяють руху вмісту з пазухи в порожнину носа.
- Несприятливі зовнішні умови: висока загазованість і запиленість повітря, професійні шкідливості. Різні домішки в повітрі призводять до подразнення слизової оболонки.
- Куріння – активне і пасивне.
- Алергічні реакції, такі як сінна лихоманка, бронхіальна астма, алергічний риніт (нежить).
- Різні пухлини в порожнині носа.
- Муковісцидоз. Спадкове захворювання, при якому носова слиз стає густою і в’язкою, може закупорювати вихід з гайморових пазух.
- Гастроезофагеальна рефлюксна хвороба (ГЕРХ). Кислий вміст шлунка потрапляє в стравохід, а з нього – в дихальні шляхи, що призводить до подразнення слизової оболонки.
- Спреї на основі сольових розчинів. Розріджують слиз і покращують її відтік з порожнини носа, придаткових пазух. Найчастіше до складу таких спреїв входить простерилизованная морська або океанічна вода. Найбільш поширені препарати: Салін, Аквалор, Аква Маріс, Ринорин.
- Спреї з кортикостероїдами. Кортикостероїди – препарати на основі гормонів кори наднирників, які володіють потужною здатністю пригнічувати запалення. Найбільш поширені препарати: флутиказон (Флоназ), мометазон (Назонекс), будесонид (Ринокорт Аква), триамцинолон (Назакорт AQ), беклометазон (Беконаз AQ).
- Деконгестантів. Препарати, які сприяють звуженню судин в слизовій оболонці носа, зменшенню набряку і нежиті. Використовувати їх потрібно строго за призначенням лікаря. При неправильному, занадто частому або тривалому застосуванні деконгестантів призводять до зворотного ефекту і можуть посилювати закладеність носа. Поширені препарати: Нафтизин, Санорин, Длянос, Ксилометазолин, Ксимелин, Отривин та ін.
- Більше відпочивайте. Якщо ви працюєте – обов’язково відвідайте лікаря і візьміть лікарняний. Відпочинок допоможе вашому організму швидше впоратися з інфекцією і відновитися.
- Пийте більше рідини. Підійде сік або звичайна вода. Це допоможе зробити слиз більш рідкою і поліпшить її відтік. Уникайте алкоголю і кави. Алкоголь підсилює набряк слизової оболонки пазухи. Кофеїн має сечогінну дію, за рахунок чого зменшує кількість рідини в організмі і робить слиз більш в’язкою.
- Зволожуйте свої дихальні шляхи. Ви можете дихати парою над ємністю з гарячою водою, накрившись рушником, або вдихати тепле вологе повітря, приймаючи гарячий душ. Це допомагає зменшити больові відчуття і полегшити відтік слизу.
- Зробіть теплий компрес на обличчя. Помістіть навколо носа, на щоки і в області очей вологе тепле рушник. Це допоможе зменшити біль.
- Промивайте ніс. Для цього використовують спеціальні ємності, які можна придбати в аптеках. Ви можете використовувати дистильовану воду, яка продається у флаконах, або звичайну водопровідну воду, попередньо пропустивши її через фільтр і прокип’ятити. Після кожного використання ємність для промивання носа потрібно ретельно вимити і висушити.
- Спіть з піднятою головою. Це буде сприяти тому, що в носовій порожнині і пазухах буде накопичуватися менше слизу.
Симптоми
Гострий гайморит найчастіше буває викликаний бактеріями: у 75% випадків у просвіті пазухи виявляється бактеріальна флора.
| Місцеві прояви
|
Біль. Найчастіше локалізується в місці ураженої верхньощелепної пазухи, кореня носа, лоба, виличної кістки. Больові відчуття можуть мати різну силу, зазвичай посилюються при обмацуванні, іноді поширюються на скроню або на всю половину обличчя. У деяких випадках турбує розлитий головний біль. |
| Закладеність носа. Зазвичай виникає з одного боку, рідше – з двох сторін. Поява цього симптому пов’язано з набуханням слизової оболонки. | |
| Сльозотеча. Гострий гайморит може призводити до закупорки слізно-носового каналу, по якому в нормі відбувається відтік слізної рідини в носову порожнину. | |
| Виділення з носа. Спочатку вони рідкі і прозорі, через деякий час стають в’язкими, каламутними, набуває гнійний характер. | |
| Порушення нюху. Цей симптом характерний для гострого гаймориту, але він заподіює пацієнту не такий сильний дискомфорт, як інші прояви захворювання, тому відходить на другий план. | |
| Дискомфорт, відчуття розпирання в області верхньої щелепи на стороні патологічного процесу. Посилюється при нахилах голови в хвору сторону. | |
| Загальні прояви | Підвищення температури тіла до 38°C і вище. |
| Лихоманка, озноб. | |
| Погіршення загального самопочуття. | |
| Головні болі. |
Найчастіше хронічний гайморит розвивається після багаторазового повторення гострого гаймориту.
Відокремлюване з носаКак правило, при хронічному гаймориті мають місце відокремлювані з однієї половини носа, на стороні ураженої пазухи. Їх характер і кількість можуть бути різними. Вони бувають густими і рідкими, зазвичай погано высмаркиваются, засихає у вигляді кірок.

При катаральному хронічному гаймориті утворюються тягучі слизові виділення, які залишаються в порожнині носа, засихають, утворюють кірки.
При серозному і алергічному хронічному гаймориті в пазусі утворюється рідка слиз. Вона поступово накопичується, а потім, при певному положенні голови, відходить.
Неприємний запах з носа, який відчуває сам хворий, іноді є основною скаргою при хронічному гаймориті.
Порушення обонянияОтмечается на боці ураження. При двосторонньому процесі завжди відзначається зниження нюху або повна втрата здатності відчувати запахи.
Головні болиМогут виникати в певному місці або охоплювати всю голову. Зазвичай головні болі починають турбувати під час загострення хронічного гаймориту, коли запалення посилюється, порушується відтік вмісту з пазухи.
Симптоми загострення хронічного гаймориту:
- підвищення температури тіла;
- погіршення загального самопочуття;
- хвороблива припухлість в області щоки на стороні ураження;
- набряк повік;
- головні болі;
- тріщини, мокнутие, мацерація шкіри в області передодня носа;
- іноді з-за хронічного подразнення шкіри в області носа розвивається екзема.
- підвищена стомлюваність, зниження працездатності;
- сухість у роті;
- періодична закладеність у вухах;
- іноді відбувається зниження слуху.
- загальне самопочуття хворого стає задовільним;
- симптоми захворювання зменшуються;
- людина звикає жити з симптомами хронічного гаймориту і в цей час не звертається до лікаря за допомогою.
Поява кількох тривожних симптомів окремо або одночасно повинні насторожити хворого: запустити розвиток гаймориту – значить втратити найкращий час для лікування і нажити багато ускладнень аж до запалення оболонки головного мозку.
Больові відчуття найчастіше з’являються в районі носа і стосовно нього: вранці больові відчуття слабкіше, до ночі посилюються. Біль набуває наростаючий характер: интесивность – різна, від декількох днів до декількох годин. Через якийсь час біль перестають відчуватися в конкретних місцях і з’являється головний біль.
Температура
Підвищення температури – реакція організму на появу збудників хвороби, які викликали таке явище, як загальна інтоксикація – отруєння організму. При гострій формі захворювання температура підвищується до 38 градусів і вище.
Хронічне протягом гаймориту може не викликати високої температури або її підвищення до 37-37,8 градусів. На показник температури впливають на стан імунної системи, особливості організму і вік хворого, наявність інших захворювань.
Явна ознака гаймориту – рясне виділення соплів. На різних стадіях захворювання соплі можуть змінювати відтінок:
- на початковій стадії хвороби виділяються білі соплі – при попаданні інфекції слизова оболонка активно виробляє захисну рідина – слиз білого або напівпрозорого відтінку;
- розвиток запалення викликає виділення соплів зеленого кольору, який підкаже лікаря, що гайморит знаходиться в гострій стадії;
- додавання до зеленого кольору жовтого відтінку свідчить про появу гною і необхідності термінового медичного втручання.
Сліди і згустки крові в соплях – сигнал небезпеки, що свідчить про важкій формі гаймориту, яка може привести до самих непередбачуваних наслідків, якщо вчасно не почати лікування. Кров може появить при травмі хайморовых пазух, хворобливих змінах оболонки і кісткових тканин.
Гайморит розвивається на тлі інших ознак:
- закладений ніс;
- тиск в перенісся, збільшується, коли людина опускає голову;
- втрата працездатності;
- апатія і швидка стомлюваність;
- озноб;
- болі в областях навколо носа, очей, щік; ясен;
- головний біль різної інтенсивності;
- відсутність апетиту;
- втрачається нюх і смак;
- з’являється сльозотеча;
- неприємний запах з рота і носа.
Симптомами гаймориту є поява у людини болів в області носа і близько носової області, які поступово наростають. Менш виражені болі вранці, наростають до вечора. Потім у хворого починає губитися конкретне місце з неприємними відчуттями і починає боліти голова. Якщо процес однобічний, то болі відзначаються з одного боку.
Відтінок голосу у пацієнта стає гугнявим, закладений ніс, утруднене дихання через ніс. Можлива поперемінна закладення правої і лівої половин носа.
Також хворого постійно мучить нежить. Спостерігається слизуваті (прозоре) або гнійне (жовте, зелене) виділення з носа. Цього симптому може не бути, якщо сильно закладений ніс.
У пацієнтів підвищена температура: іноді вона досягає 38 °C, а деколи вище. Така температура буває у людей, які хворі гострим гайморитом. Якщо ж процес хронічний, то висока температура з’являється рідко.
Захворювання гайморит супроводжується певною симптоматикою:
-
поява слизових виділень з носа (з часом в них можуть бути присутні частинки гною);
-
закладеність носа;
-
погіршення пам’яті;
-
відчуття сильного тиску в області перенісся, яке збільшується при нахилі голови;
-
порушення сну;
-
утруднене дихання;
-
втрата працездатності;
-
підвищена стомлюваність;
-
підвищення температури (часто температура може підвищуватися до 40 °C);
-
розвиток затяжного риніту, тонзиліту, фарингіту;
-
поява ознобу;
-
млявість, слабкість і загальне нездужання;
-
часті напади кашлю;
-
больові відчуття в області носа, що поширюються на інші частини тіла (лоб, десна, очниці і т. д.);
-
сильні головні болі, що посилюються навіть при незначних поворотах голови;
-
втрата апетиту (як повна, так і часткова)
Гайморит будь-якого виду в основному лікується за допомогою звичайної фармакотерапії, яку лікар підбирає на консультації. Промивання придаткових пазух носа (без проколу) проводять тільки при вираженому больовому синдромі або рясному виділенні гною.
Також проводиться лазерна терапія для усунення запалення та посилення ефекту від лікування ліками. Курс лікування становить від двох тижнів до двох місяців.
Гайморит часто супроводжується високою температурою, яка свідчить про початок запального процесу. Таким чином, людський організм реагує на появу інфекції, токсини якої викликають загальну інтоксикацію.
При різних стадіях гаймориту можуть спостерігатися значні коливання температури. Гостра форма даного захворювання супроводжується сильним жаром. У тому випадку, коли гайморит перейшов у хронічну стадію у пацієнтів може спостерігатися незначне підвищення температури, або повна відсутність спека.
Якщо до прогресуючого інфекційного гаймориту приєднуються бактерії, що вражають область носоглотки, то у пацієнта може підніматися температура. Алергічна форма гаймориту може проходити при нормальному або дещо підвищеному температурному режимі.
Вчені з різних країн світу, при проведенні досліджень даного захворювання, прийшли до висновку, що на температурне протягом гаймориту безпосередньо впливають різні фактори:
-
вік пацієнта;
-
особливості організму;
-
стан імунної системи;
-
паралельний розвиток інших захворювань і т. д.
- Інфекційні, вірусні захворювання — грип, ГРВІ, тонзиліт, риніт. Неадекватне або несвоєчасне лікування цих захворювань.
- Порушення в імунній системі.
- Вроджені або набуті аномалії порожнини носа.
- Утруднення носового дихання – через збільшення носових раковин, вазомоторного риніту, алергічних захворювань.
- Хронічні вогнища інфекції в носоглотці — хронічний тонзиліт, фарингіт, риніт.
- Регулярне переохолодження.
- Алергічна схильність.
Запускати хворобу не можна ні в якому разі, тому кожен чоловік повинен знати, що таке гайморит та його симптоми. Для кожного типу хвороби властиві свої особливості. Перебіг гаймориту неприємно і може суттєво сповільнити ваш звичайний ритм життя, тому кожній людині, в першу чергу, слід знати, як не пропустити наступ захворювання і які симптоми при гаймориті зазвичай з’являються раніше всього.
Початок захворювання характеризується виділеннями з носа. І якщо нежить не проходить вже протягом 3-4 тижнів, вам слід якомога швидше звернутися до отоларинголога (ЛОР–лікаря). Велика тривалість нежиті часто головним симптомом.
Інші ознаки гаймориту
При прогресуванні гаймориту у хворих можуть спостерігатися і інші ознаки даного захворювання:
-
часткова або повна втрата нюху;
-
поява набряклості в області носа, очних яблук і щік;
-
зміна тональності голосу (поява гугнявості);
-
посилена сльозотеча;
-
поява неприємного запаху з рота і носових пазух;
-
неприємний післясмак після кожного прийому їжі;
-
підвищене потовиділення і т. д.
Гайморит в більшості випадків супроводжується рясними виділеннями з носових пазух (дуже рідко дане захворювання протікає без зовнішніх ознак). Це пояснюється тим, що на тлі сильного запального процесу в гайморових пазухах відбувається сильне скупчення соплів, в які на більш пізніх стадіях перебігу хвороби домішується гній або кров’яні згустки.
На кожній стадії гаймориту змінюється колір соплів, завдяки чому фахівці, при проведенні діагностичних заходів з високою точністю може визначити фазу захворювання і призначити правильне і ефективне лікування.
В даний час розрізняють три основних відтінку соплів, що з’являються на тлі розвитку гаймориту:
-
білий колір;
-
жовто-зелений колір;
-
зелений колір.
Поява білих соплів спостерігається при початковій стадії розвитку гаймориту. Слизові виділення білого кольору, густої консистенції, можуть свідчити про початок стадії одужання пацієнта. Соплі зеленого кольору свідчать про сильний запальному процесі в гайморових пазухах.
При появі у зелених соплів жовтого відтінку можна з упевненістю стверджувати, що гайморит знаходиться в гострій формі перебігу захворювання і вимагає термінового втручання фахівців. Жовтий відтінок є ознакою появи в соплях часток гною.
Найважча форма гаймориту супроводжується соплями, в яких присутні кров’яні прожилки і невеликі згустки. Хворому необхідна екстрена медична допомога, щоб уникнути неприємних наслідків і ускладнень, які можуть розвинутися при несвоєчасному проведеному медикаментозному лікуванні важкої форми гаймориту.

При прогресуванні гаймориту у деяких пацієнтів може періодично йти з носа кров. Цей феномен можна пояснити передозуванням крапель від риніту, або отриманої раніше травми, при якій була пошкоджена носова перегородка.
Гайморит у дорослих можна класифікувати за такими факторами:За способом потрапляння збудників інфекції гайморит класифікують:
- З порожнини носа — риногенних, частіше буває у дорослих
- Через кров -гематогенний
- Після травми — травматичний гайморит
- При запаленні зубів — одонтогенний
По причині виникнення та важкості перебігу:
- Інфекційний — його викликають грибкові, бактеріальні, вірусні збудники.
- Алергічний — відрізняється тим, що виділення з носа прозоре, серозного або асептичного характеру. Має хвилеподібний перебіг з періодами ремісії і загострення.
- Ексудативний варіант – найчастіше носить гнійний характер.
- Вазомоторний – виникає при порушенні функції сосудодвигателей, також як і алергічний він протікає хронічно.
- Атрофічний – при тривалому перебігу хвороби виникає атрофія слизової гайморових пазух.
- Некротичний – при агресивному перебігу у рідкісних випадках відбувається некроз тканин в пазусі.
Діагностика гаймориту
| Назва дослідження | Опис | Що можна виявити при гаймориті? |
| Загальний аналіз крові | Кров для загального аналізу беруть з пальця або з вени. | Запальні зміни:
|
| Ендоскопія носа (носова ендоскопія) | Застосовують ендоскоп – тонкий гнучкий шланг, з джерелом світла і мініатюрною відеокамерою, за допомогою якого лікар може оглянути внутрішню поверхню гайморових пазух. | Під час дослідження на слизовій оболонці можна виявити патологічні зміни, у відповідності з тими, які характерні для відповідної форми гаймориту (див. вище – «класифікація гаймориту»). |
| Рентгенографія гайморових пазух | На рентгенівських знімках добре видно гайморові та інші придаткові пазухи носа, лікар може оцінити їх стан. | Під час рентгенографії можна виявити запальний процес в гайморових пазухах, наявність у них рідини, поліпів, пухлин, кіст та інших патологічних утворень. |
| Магнітно-резонансна томографія (МРТ) і комп’ютерна томографія (КТ) | Більш точні дослідження в порівнянні з рентгенографією, дозволяють розглянути більш дрібні структури, отримати пошарові і тривимірні зображення. | КТ та МРТ дозволяють виявити захворювання, які могли призвести до гаймориту, ускладнення. Зазвичай при легкому перебігу гаймориту ці дослідження не призначають. |
| Бактеріологічний аналіз виділень із пазух | Лікар бере виділення з гайморових пазух і відправляє в лабораторію, де матеріал висівають на спеціальну живильне середовище. | Бактеріологічне дослідження допомагає виявити збудника захворювання і визначити його чутливість до різних видів антибіотиків. Зазвичай цей аналіз призначають, коли, незважаючи на проведене лікування, з захворюванням не вдається впоратися. |
| Біопсія та цитологічне дослідження | Лікар отримує фрагмент тканин гайморової пазухи або невелика кількість її вмісту і відправляє на аналіз в лабораторію. | Аналіз проводять за показаннями. Він допомагає виявити пухлини та інші захворювання. |
| Діагностична пункція гайморових пазух | Роблять прокол гайморової пазухи і отримують її вміст. |
|
| Алерготести | Лікар робить на шкірі пацієнта подряпини і наносить на це місце краплі розчинів з різними алергенами. Після цього оцінюють шкірну реакцію в місці нанесення крапель. Дослідження проводить лікар-алерголог, воно допомагає виявити речовини, які викликають алергію. | Дослідження застосовується, якщо є підозра на алергічну природу гаймориту. |
Діагностика захворювання, як гострого, так і хронічного гаймориту, проводиться досвідченим отоларингологом, а також включає в себе огляд (риноскопию), рентгенографію придаткових пазух, взяття мазка з метою виявлення збудника інфекційного процесу.
Іноді під час обмацування і постукування в районі передньої і нижньої стінки лобової пазухи, передньої стінки щелепної пазухи спостерігається підвищена чутливість або біль. У тому випадку, якщо у хворого є підозра на гострий гайморит, необхідно зробити комп’ютерну томографію або ж рентгенологічне дослідження пазух в проекції носа.
Всі ці дослідження дають можливість зі 100%-ною вірогідністю дізнатися, яка саме пазуха зазнала зміни (бувають також випадки двосторонньої гаймориту), і виявити різновид зміни (потовщення слизової або скупчення гною).
На підставі загальної клінічної картини, результатів огляду, а також відомостей про наявність рівня рідини і затемнення в ураженій пазусі лікар може призначити пацієнту рентгенологічне дослідження.
Для цього хворому роблять лікувальну пункцію (прокол) пазухи. Ця процедура проводиться з діагностичною метою, вона дозволить визначити наявність і характер відкладень (серозний, слизово-гнійний або гнійний). Вилучене з пазухи речовина відправляють на бактеріологічне дослідження у лабораторію.
У тому випадку, якщо за результатами цього дослідження прописані методи лікування виявляться низькоефективними, фахівець призначить інше лікування.
Діагностувати гайморит з високою ймовірністю може лікар-отоларинголог, при неможливості потрапити на консультацію до профільного фахівця потрібно записатися на прийом до терапевта.
Методи діагностики
Діагностика захворювання проводиться за допомогою:
- анамнезу: аналізу даних, які повідомив хворий, записів з історії хвороб, зовнішнього огляду пацієнта, промацування хворобливих областей на обличчі;
- дослідження за допомогою інструментальних методів – комп’ютерної та магнітної томографії, рентенограммы, ультразвукового обладнання, біопсії пазух, фіброоптіческой ендоскопії, диафаноскопии;
- лабораторного дослідження аналізів: крові, виділень з носа.
Виявити аномалію в придаткових пазухах полволяет диафаноскоп – медичний інструмент, “просвічуючий” верхню щелепу. Кінцева частина трубки приладу містить потужне джерело світла – дуже яскраву лампочку.
Фиброоптична ендоскопія – метод дослідження, при якому огляд носоглотки хворого проводять через ендоскоп, оптичний прилад, що дозволяє оглянути органи з їх збільшенням. Сучасні ендоскопи володіють функціями забору тканин і вмісту носа для аналізу.
Біопсія – проникнення в носові пазухи за допомогою спеціальної іги і прийом слизу для аналізу прямо з місця запалення.
Якщо діагностика виявить ознаки полипозного гаймориту, то хворому доведеться проконсультароваться з імунологом, пульмонологом і алергологом, щоб уникнути можливих ускладнень: лікування проводиться тільки хірургічним шляхом. Консультація алерголога буде необхідна в разі виявлення алергічного гаймориту.
Для успішного лікування одонтогенного форми захворювання потрібна допомога стоматолога: для усунення головного дратівної фактора доведеться залікувати або видалити коріння уражених зубів.
Ускладнення і наслідки гаймориту
- Раптове загострення у пацієнтів, що страждають бронхіальною астмою. Гайморит може стати тригером, який спровокує астматичний напад.
- Хронічний гайморит. Як правило, ця форма захворювання є продовженням гострого процесу.
- Менінгіт. Іноді інфекція поширюється з током крові та проникає в оболонки головного мозку.
- Проблеми із зором. Інфекція з гайморових пазух може переходити на очниці і призводити до ослаблення або повної втрати зору.
- Інфекція вуха. Якщо інфекційний процес з пазух поширюється на вухо, розвивається отит.
Ускладнення хронічного гаймориту:
- Як і гострий гайморит, хронічний може призводити до загострення бронхіальної астми, менінгіту, проблем із зором.
- Аневризми (патологічні розширення судин) і утворення тромбів. Хронічний гайморит призводить до патологічних змін у венах, оточуючих пазухи, в результаті підвищується ризик інсульту.
Також гайморит може ускладнитися остеомієліт (гнійним запаленням) верхньої щелепи.
Гнійні виділення при гаймориті можуть потрапляти з гайморових пазух в навколишні тканини, вражаючи близнаходящиеся нерви, очну ямку, зуби, навіть мозкові оболонки:
- остеопериостити очниці
- реактивний набряк повік і клітковини очниці
- отит або євстахіїт, ретробульбарний абсцес
- тромбоз вен очниці, остеомієліт верхньої щелепи
- пахименингит, менінгіт, риногенних абсцес мозку, набряк мозкових оболонок
- менінгоенцефаліт, неврит трійчастого нерва
При своєчасному, ефективному лікуванні гаймориту ризик розвитку ускладнень після гаймориту не великий.
Гайморит являє собою дуже складне захворювання, при належному лікуванні якого пацієнти можуть зіткнутися з серйозними наслідками:
-
поява набряклості гайморових пазух;
-
запалення слизової оболонки;
-
порушення носового дихання;
-
сильне виділення слизу з носа;
-
скупчення гною в верхньощелепних порожнинах і т. д.
Після лікування гаймориту у деяких хворих з’являються різні ускладнення:
-
дуже часто гостра форма гаймориту переходить у хронічну стадію, яка вимагає більш тривалого конструктивного лікування;
-
розвиваються запальні процеси бронхолегеневої системи, мигдаликів глотки та інших органів;
-
на фоні запального процесу з’являється отит.
При виході ускладнень за кордону бронхолегеневої системи і ураження інших внутрішніх органів пацієнти можуть зіткнутися з сепсисом. У тому разі, коли хворий, при виявленні первинної симптоматики гаймориту відразу звернутися в медичний заклад і пройде медикаментозне та фізіотерапевтичне лікування, він зможе уникнути будь-яких наслідків і ускладнень цього захворювання.
Профілактика гаймориту
Після того, як ми освітили всі необхідні питання, що стосуються гаймориту, залишається тільки сказати пару слів про профілактику цього захворювання. Запам’ятайте наступні рекомендації і намагайтеся слідувати їм, і тоді ризик захворювання буде мінімальним:
- Щоб уникнути попадання інфекції, частіше мийте руки.
- Не паліть, тому що куріння може стати причиною подразнення пазух.
- Не пийте алкоголь, так як це може викликати набрякання пазух.
- Намагайтеся уникати забрудненого повітря і тютюнового диму, це може викликати подразнення дихальних шляхів.
Не чекаючи появи симптомів гаймориту, профілактику захворювання необхідно направити на лікування основного захворювання (гострий нежить, кір, грип, скарлатина та інші інфекційні захворювання, а також ураження зубів), на усунення сприяючих чинників (кісткові або хрящові зрощення сполучної тканини в носовій порожнині і викривлення носової перегородки).
Зовсім не останню роль у профілактиці гаймориту грає систематичне загартовування вашого організму. Закаливайтесь всією сім’єю і ваші шанси зіткнутися з такою бідою, як гайморит або ангіна, будуть прагнути до нуля.
Щоб не допустити розвитку гаймориту необхідно регулярно проводити ряд профілактичних заходів:
-
при відвідуванні вулиці слід одягатися відповідно до сезону;
-
зміцнювати свою імунну систему народними засобами і спеціальними медичними препаратами;
-
приймати вітамінні та мінеральні комплекси;
-
регулярно робити зарядку (можна відвідувати тренажерний зал, басейн, фітнес клуб і т. д.);
-
здійснювати тривалі прогулянки на свіжому повітрі (перевагу віддавати паркових і лісових зон);
-
робити дихальні вправи, які сприяють нормалізації носового дихання;
-
при прояві первинної симптоматики риніту необхідно приймати заходи (робити масаж, промивати носові проходи, використовувати спеціальні краплі та інші препарати);
-
перейти на здорове харчування, переглянути свій щоденний раціон і ввести в нього тільки корисні продукти;
-
повністю відмовитися від шкідливих звичок, які завдають непоправної шкоди людському організму;
-
своєчасно лікувати будь-які захворювання, на тлі яких може розвинутися гайморит;
-
дбайливо ставитися до свого здоров’я, намагатися не піддавати організм переохолодження;
-
при первинних проявах алергії слід негайно звернутися до лікаря і пройти курс медикаментозного лікування;
-
при наявності вродженої або набутої аномалії носової перегородки необхідно звернутися в медичний заклад, в якому фахівці хірургічним способом виправлять дефект.
Автор статті:Лазарєв Олег Володимирович | Лікар-ЛОР
Освіта: У 2009 році отримано диплом за спеціальністю «Лікувальна справа», в Петрозаводськом державному університеті. Після проходження інтернатури в Мурманської обласної клінічної лікарні отримано диплом по спеціальності «Оториноларингологія» (2010)
Інші лікарі
“
Насіння льону – що ж вони лікують і навіщо їх їдять?
7 наукових фактів про користь вживання води!
“
- Уникайте респіраторних інфекцій. Дотримуйтесь заходів профілактики застуди: намагайтеся триматися подалі від хворих людей, під час епідемій уникайте скупчень народу, частіше мийте руки з милом.
- Якщо ви застудилися – відразу починайте лікування. Не варто переносити застуду «на ногах». Відвідайте лікаря, візьміть лікарняний і добре пролікувати.
- Якщо ви страждаєте алергією, тримайте її під контролем. Виконуйте всі рекомендації лікаря.
- Уникайте сигаретного диму і забруднень повітря. Дим, пил і їдкі пари подразнюють дихальні шляхи.
- Використовуйте зволожувачі повітря. У багатьох квартирах взимку із-за роботи батарей опалення повітря стає сухим. Це призводить до подразнення слизової оболонки носа, сприяє розвитку запалення і інфекції.
- Своєчасно і правильно лікуєте гострий гайморит. При появі перших симптомів відразу відвідайте лікаря і почніть приймати призначені препарати. При несвоєчасному та неправильному лікуванні захворювання переходить в хронічну форму.
Чи можна гріти ніс при гаймориті?
Прогрівання носа категорично забороняється при гострій формі гаймориту, так як під впливом високого температурного режиму може відбутися швидке поширення інфекції по всьому організму. Гріти область носа можна в тих випадках, коли гайморові пазухи вже практично повністю звільнені від гною і пацієнт знаходиться на стадії одужання.
На сьогоднішній день існують різні методи прогрівання носа при гаймориті:
-
прогрівання за допомогою солі. Цей метод знайомий багатьом людям ще з дитинства, коли батьки гарячий мішечок з сіллю прикладали при закладеному носі. Щоб приготувати такий гарячий «компрес» необхідно прогріти на сковороді склянку кам’яної солі і викласти її у звичайний чистий носок. Таку гарячу подушечку слід прикладати на перенісся і тримати протягом 10-15 хвилин;
-
прогрівання за допомогою курячих яєць. Для застосування цього методу необхідно зварити круто два яйця. Після того як яйця будуть витягнуті з киплячої води, їх слід обернути рушником. Гарячий рушник прикладається в районі гайморових пазух і тримається до моменту часткового охолодження;
-
прогрівання носа за допомогою інгаляцій. Для цього слід відварити картоплю в шкірці, злити з неї воду. Нахилившись над каструлею з парующим картоплею, слід накритися ковдрою, щоб усередині зберігався потрібний температурний режим. Протягом 10 – 15 хвилин необхідно робити глибокі вдихи носом або ротом;
-
прогрівання носа за допомогою синьої лампи. Дія цього приладу спрямоване на знищення бактерій та інфекцій. Сині лампи активно задіюються для знезараження приміщень, в яких знаходилися хворі люди. У більшості випадків процедури прогрівання синьою лампою є частиною комплексної медикаментозної терапії.
Перед використанням будь-якого з існуючих методів прогрівання носа при гаймориті кожен хворий повинен отримати консультацію свого лікуючого лікаря. Спеціаліст передбачить будь-які побічні ефекти і допоможе вибрати для свого пацієнта найбільш безпечний спосіб.
Багатьох пацієнтів, яким було діагностовано гайморит, цікавить питання, що стосується відвідування російської лазні і фінської сауни. При прогресуванні цього захворювання людям необхідно з обережністю приймати будь-які водні процедури.
Лікарі рекомендують своїм пацієнтам утриматися від відвідування парних при гострій формі гаймориту. На даній стадії розвитку захворювання хворим рекомендується парити ноги, додаючи у воду гірчицю або різні ефірні масла.
У початковій стадії розвитку гаймориту відвідування парильного відділення навіть надає користь пацієнтам, якщо водні процедури будуть проводитися при залученні лікувальних трав. Перед прийняттям водних процедур необхідно оцінити загальний стан організму.
Не можна відвідувати лазню при підвищеній температурі або перепадах артеріального тиску. Категорично потрібно відмовитися від тієї частини банного ритуалу, який передбачає різке зниження температури тіла людини, шляхом занурення його в дуже холодну воду.
Що таке гайморові пазухи? Для чого вони потрібні, як влаштовані?
Підрядними пазухами носа називаються порожнини, які містять повітря, які знаходяться в деяких кістках черепа і з’єднані з носовою порожниною.
- лобові – в лобової кістки (парні);
- верхньощелепні (гайморові) – у верхніх щелепах (парні);
- гратчасті (гратчастий лабіринт) – комірки, що знаходяться всередині решітчастої кістки;
- клиноподібна – у клиноподібної кістки (знаходиться всередині черепа, практично не видно зовні).
Гайморові пазухи розташовані праворуч і ліворуч у верхніх щелепах. Отвори, за допомогою яких вони з’єднуються з порожниною носа, розташовані досить високо, що створює передумови до застою вмісту в пазухах і розвитку запального процесу.
Зсередини верхньощелепні синуси вистелені слизовою оболонкою, яка продукує слиз і має вії. Здійснюючи коливальні рухи, останні сприяють евакуації слизу в порожнину носа.
Функції придаткових пазух носа:
- Зменшення ваги лицьового черепа. Завдяки цьому м’язам легше утримувати голову у прямому положенні.
- Посилення резонансу голосу. Завдяки придаткових пазух носа, голос стає більш звучним.
- Захист головного мозку та інших внутрішньочерепних структур від травм. Придаткові пазухи можуть працювати як свого роду подушки безпеки.
- Захист очних яблук і коренів зубів від перепадів температур. Коли через ніс проходить гаряче або холодне повітря, пазухи ізолюють від нього анатомічні структури, що володіють підвищеною чутливістю.
- Зігрівання і зволоження повітря, який проходить через ніс. Всередині синусів рух потоків повітря сповільнюється.
- Додатковий орган почуттів. В стінках придаткових пазух носа знаходяться нервові закінчення, які можуть відчувати зміни тиску.
Класифікація захворювання по стадіях його перебігу
- гострий гайморит – триває не менш 3-х тижнів;
- затяжний гайморит – процес, який триває більше 3-х тижнів;
- хронічний гайморит – процес, що триває більше 6 тижнів.
| Гострий гайморит | Катаральна форма |
|
| Гнійна форма |
|
|
| Хронічний гайморит | Ексудативні форми |
|
| Продуктивні форми – супроводжуються розростанням слизової оболонки пазухи. |
|
|
| Альтеративные форми – супроводжуються змінами слизової оболонки, порушенням її функції |
|
|
| Змішані форми |
|
|
| Вазомоторний форма | Захворювання головним чином пов’язане з порушенням судинної реакції на різні подразники. | |
| Алергічна форма | Серед причин запального процесу переважають алергічні реакції. |
Залежно від локалізації процесу:
- односторонній (правосторонній, лівосторонній) гайморит;
- двосторонній гайморит.
Залежно від шляху проникнення інфекції в гайморові пазухи:
- Одонтогенний гайморит – джерелом інфекції стали хворі зуби.
- Назальний – інфекція в пазуху проникла з носової порожнини.
- Гематогенний – інфекція проникла з током крові.
- Травматичний – проникнення інфекції в результаті травми.
Залежно від характеру інфекції:
- бактеріальний гайморит;
- вірусний гайморит;
- грибковий гайморит.
Існує декілька видів класифікації гаймориту і методів їх лікування. У дітей запальні процеси найчастіше з’являються з-за аномального розростання аденоїдів. Але джерелом зараження завжди є віруси або бактерії.
Основна класифікація видів гаймориту у дітей здійснюється по локалізації інфекції. Як вже говорилося вище, запалення розвивається в гайморових пазухах. Воно може бути одностороннім або двостороннім.
Природно, односторонній гайморит підрозділяється на лівобічний і правобічний. Чому так важливо з’ясувати, де саме розвивається запальний процес? Ефективне лікування хвороби у дітей і дорослих включає в себе методи місцевого впливу, фізіологічні процедури, зокрема, промивання. Лікарю потрібно знати, яка зона найбільше схильна інфекції.
Виявити локалізацію запалення можна шляхом проведення рентгенологічного обстеження. Іноді пацієнтам призначається КТ або МРТ, але в більшості випадків достатньо рентгена. УЗД в цьому випадку неінформативно.
Оцінюючи симптоми захворювання, можна визначити, стадію розвитку хвороби у дорослих і дітей. Спочатку запальний процес розвивається без нагноєння і значного скупчення патологічного секрету в пазухах носа.
https://www.youtube.com/watch?v=videoseries
Зазвичай початкова стадія захворювання називається катаральній, але ця форма дуже швидко переходить у гнійну. Щоб не допустити розвитку ускладнень, важливо звертатися до лікаря, коли у дітей і дорослих проявляються перші симптоми хвороби.