Чому важливий цей аналіз
Цей аналіз може дати відповіді на питання, які не можна отримати при інших дослідженнях:
- Виявити збудника хвороби.
- Визначити, до якого антибіотика він більш чутливий.
- Подивитися, чи присутні в мокроті клітини, підозрілі на рак.
- Отримати підтвердження алергічного характеру захворювання.
- Оцінка проведеного лікування
- Виявлення туберкульозу легенів і бронхів.
Кашель часто є першим і єдиним симптомом таких грізних захворювань, як туберкульоз і центральний рак бронхів. Рентгенологічні ознаки з’являються пізніше, а бронхоскопія – обстеження непроста і не завжди доступне.
Тому якщо лікар призначає це обстеження, важливо не просто «сплюнути в баночку», а постаратися правильно здати мокротиння на аналіз.
Як може виглядати мокрота
Загальний аналіз мокротиння
Найбільш часто в клінічній практиці проводиться клінічний (загальний) аналіз мокротиння, який включає в себе вивчення її фізичних властивостей, мікроскопію і бактеріоскопію.
Фізичні властивості мокротиння:
- Кількість. Обсяг відокремлюваного мокротиння може становити від 2-3 мл до 1-1,5 л на добу, що залежить від характеру запального процесу. При пневмонії, гострому бронхіті кількість мокротиння незначно. Набряк легенів, гангрена і абсцес легені супроводжуються рясним відділенням секрету. Також великий обсяг мокротиння може виділятися при раку або туберкульозі легенів у стадії розпаду.
- Колір. Харкотиння білого кольору або безбарвна має слизовий характер і спостерігається у пацієнтів з ГРВІ, бронхіт. Зелена харкотиння виділяється у хворих з гнійними процесами в легенях (гангрена, абсцес), а жовтого кольору при еозинофільної пневмонії. Мокрота коричневого або рожевого кольору характерна для крупозної пневмонії.
- Запах. У нормі свежевыделенная мокрота запах не має. При раку легені, гнильному бронхіті, бронхоектатичної хвороби, абсцесі або гангрени легені вона набуває трупний (гнильний) запах.
- Шаруватість. Гнійна мокрота при стоянні розділяється на два шари, а гнильна – на три.
- Домішки. Залежно від особливостей патологічного процесу мокрота може містити в собі різні домішки. Наприклад, мокротиння з кров’ю (кровохаркання) характерна для раку легенів у стадії розпаду. Причиною виявлення в харкотинні шматочків їжі, може стати рак стравоходу.
В мікроскопічній картині мокротиння можуть бути:
- плоский епітелій – понад 25 клітин в полі зору говорить про те, що забруднений матеріал слиною;
- циліндричний миготливий епітелій – виявляється в мокротинні при бронхіальній астмі;
- альвеолярні макрофаги – характерні для стадії вирішення гострих бронхолегеневих захворювань або для хронічних процесів;
- лейкоцити – в значній кількості виявляються в мокроті при гнійних і гнильних процесах в легенях;
- еозинофіли – спостерігаються при інфаркті легені, еозинофільної пневмонії, бронхіальній астмі;
- еластичні волокна – ознака розпаду легеневої тканини (ехінококоз, туберкульоз);
- коралові волокна – характерні для хронічних захворювань бронхолегеневої системи, наприклад, для кавернозного туберкульозу;
- спіралі Куршмана – спостерігаються у пацієнтів з бронхіальною астмою, пухлинами легені;
- кристали Шарко – Лейдена – являють собою продукт розпаду еозинофілів і виявляються в мокроті при еозинофільної пневмонії, бронхіальній астмі.
Для співробітників лабораторій створені спеціальні атласи з клінічних методів досліджень, в яких представлені фото різних видів елементів, присутніх в мокротинні.
Виявлення в ході бактеріоскопії бактеріальної флори в значній кількості дозволяє припустити бактеріальний характер запального процесу, а міцелію грибів – грибкового. Бактеріоскопічне дослідження мокротиння на туберкульоз будується на виявленні в ній бацил Коха. При підозрі на туберкульоз в напрямку вказується «мокротиння на БК» або «мокротиння на BK».
Розшифровка аналізу мокротиння досить складна, так як один і той же показник може служити ознакою різних захворювань органів дихальної системи. Тому розшифровувати результати повинен тільки фахівець, з урахуванням особливостей перебігу захворювання (без температури або з температурою, наявність задишки, ознак інтоксикації, кашлю, аускультативні дані, рентгенологічна картина).
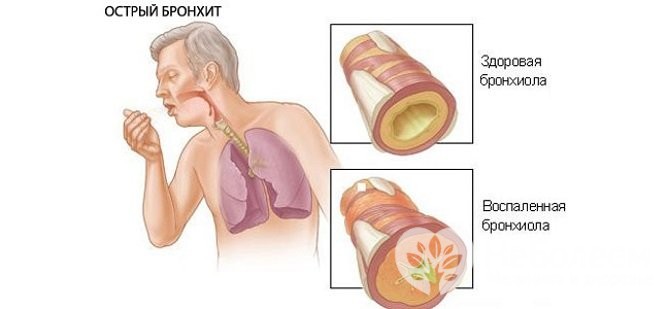 При гострому бронхіті виділяється незначна кількість мокротиння
При гострому бронхіті виділяється незначна кількість мокротинняПри будь-якому патологічному процесі, що відбувається в легенях, змінюється склад мокротиння. До слизу приєднуються мікроорганізми, кров, гній та інше.
Загальний аналіз займається вивченням складу мокротиння, що дозволяє зробити висновок про те, який саме процес протікає в легенях. Також робиться висновок про збудника захворювання, стадії і місці локалізації патології дихальної системи.

Це зовнішня оцінка кількості і характеру виділень з подальшим мікроскопічним вивченням. Що показує цей аналіз: з його допомогою лікар визначає ознаки запалення в легенях і бронхах та його тяжкість.
У нормі мокрота відсутня або вона мається у мізерній кількості, характер її слизовий. При мікроскопічному вивченні патологічних включень немає; визначаються клітини циліндричного епітелію, невелику кількість лейкоцитів. Всі інші включення в аналізі мокротиння при його розшифровці можуть бути ознаками захворювань.
При яких захворюваннях здають загальний аналіз мокротиння:
- запальні процеси (гострий бронхіт, пневмонія, абсцес і гангрена легені);
- специфічні процеси (туберкульоз, саркоїдоз);
- хронічні захворювання органів дихання (бронхоектатична хвороба, хронічна обструктивна хвороба легенів);
- рак бронхів і легенів;
- силікоз, синдром Гудпасчера, бронхіальна астма, ехінококоз, актіномікоз, аспергільоз та деякі інші стани.
Дослідження не проводиться при легеневій кровотечі.
Коли призначається
- При кашлі, що триває більше 2-3 тижнів.
- При пневмоніях і будь-яких затемнениях в легенях.
- При хронічному бронхіті щорічно.
- При підозрі на туберкульоз.
- При підозрі на пухлину бронхів.
- У лежачих і малорухомих пацієнтів при неможливості провести рентген легенів – один раз на рік.
Підставами для призначення аналізу служать:
- підозри на гострі або хронічні захворювання дихальної системи (бронхіт, пневмонію, туберкульоз, рак легені та ін),
- необхідність контролю за ефективністю проведеної терапії.
Як здати мокротиння відкашлюванням
Для отримання достовірного результату дослідження необхідно правильно здійснити збір мокротиння та її зберігання до доставки в лабораторію. Алгоритм дій наступний:
- біологічний матеріал збирають в стерильний одноразовий контейнер, який слід заздалегідь отримати в лабораторії або придбати в аптеці;
- збір здійснюють вранці до сніданку;
- перед збором мокротиння ротову порожнину необхідно добре прополоскати теплою кип’яченою водою, зуби чистити не можна;
- при сплевывании в контейнер мокротиння не слід торкатися губами до його країв (особливо важливо дотримуватися цього правила при бактеріологічному дослідженні);
- зібраний матеріал повинен бути протягом 1-2 годин доставлений у лабораторію.
У дорослої процес збору мокротиння не представляє складнощів. Значно складніше зібрати матеріал у дітей перших років життя. Для цього їм стерильним ватним тампоном подразнюють нервові закінчення, розташовані в області кореня язика.
 Аналіз мокротиння використовується для діагностики захворювань бронхолегеневої системи
Аналіз мокротиння використовується для діагностики захворювань бронхолегеневої системиЯкщо у пацієнта кашель з трудноотделяемой мокротою, то для її розрідження рекомендується ввечері напередодні дослідження випити кілька склянок теплої лужної мінеральної води, наприклад, «Боржомі». Хороший муколітичний ефект мають також содо-сольові інгаляції.
Якщо вдома немає небулайзера, то в каструлі слід закип’ятити воду і додати в неї 150 г солі і 10 г соди (на 1 літр), а потім протягом 5-7 хвилин подихати над парою. Спровокувати посилення кашлю, і, тим самим, відходження мокроти можна, зробивши кілька глибоких повільних вдихів.
- Якщо аналіз здається в поліклініці. Це відбувається в окремому кабінеті, спеціально обладнаному для збору мокротиння. Медсестра кожному пацієнту говорить, як слід здавати мокротиння і стежить за процесом, потім підписує контейнер і відправляє на дослідження.
- У домашніх умовах. Краще це робити перед відкритим вікном, техніка збору — глибокі вдихи і подальше відкашлювання.
Якщо призначено аналіз мокротиння, хворий завжди інструктується, як правильно її здавати. При продуктивному кашлі (з відкашлюванням і сплевыванием) зібрати її не складно:
- Пацієнту видається в лікарні або купується самостійно спеціальна баночка. Вона повинна бути з широким горлом і кришкою, що загвинчується. Ємність попередньо підписується (ПІБ, дата збору).
- Мокрота здається вранці натщесерце. Хвилин за 30 до збору потрібно почистити зуби. А безпосередньо перед здачею – прополоскати рот кип’яченою водою, щоб очистити ротову порожнину від мікроорганізмів.
- Потрібно зробити два повільних вдиху і видиху. Після третього вдиху откашлять мокротиння в ємність. Необхідно, щоб потрапили саме кашлевые виділення, а не слина.
- Якщо слизу откашлялось мало, треба повторити ще раз. Кількості матеріалу для аналізу має бути не менше 5 мл.
- Ємність слід щільно закрити кришкою.
- Мокрота повинна бути відправлена в лабораторію протягом 2-х годин.
- У деяких термінових ситуаціях забір мокротиння може здійснюватися в будь-який час дня.
Мокроту збирають удома або в амбулаторних умовах. Для цього пацієнтові видають стерильну баночку, яку неможна відкривати до початку аналізу.
Харкотиння для дослідження потрібно вранішня, свіжа. Збирати її краще до сніданку. Секрет выкашливают, але не відхаркують.
Щоб поліпшити виділення мокротиння, перед збиранням необхідно зробити 3 повільних глибоких вдиху і видиху, затримуючи між ними дихання на 3-5 секунд. Після цього слід прокашлятися і сплюнути мокротиння в баночку.
При невдалих спробах в домашніх умовах можна подихати парою над каструлею з киплячою водою. У поліклініці пацієнтам роблять 15-хвилинну інгаляцію з розчином солі та соди.
Аналіз мокротиння дозволить встановити характер і причину захворювання дихальних шляхів
До складу харкотиння входить суміш із слини і секрету слизової оболонки порожнини носа і рота людини, яка виділяється під час відхаркування або кашлю при захворюваннях легенів або бронхіт. Наявність мокротиння зазвичай є показником розвитку серйозних захворювань, таких як туберкульоз або бронхіт, а також формування недоброякісних пухлин або абсцесу, тому при перших ознаках мокротиння рекомендується здати аналізи і провести діагностику організму.
Аналіз призначає хворому при тривалому кашлі або при виникненні на дихальних шляхах плям, показаних на рентгенівському знімку. Аналіз проводиться для вивчення фізико-хімічних показників складу мокротиння, цитологічних і бактеріологічних властивостей, а також його кількості.
Аналіз мокротиння здається після пробудження
- мокроту збирають вранці після підйому з ліжка, перед цим не можна пити, їсти, палити, вживати ліки, чистити зуби;
- перед збором відокремлюваного пацієнт повинен добре прополоскати рот, бажано кип’яченою водою;
- потрібно прагнути до того, щоб носова і глоткова слиз не потрапила в матеріал;
- після декількох послідовних глибоких вдихів отхаркивается мокротиння і спльовують в стерильну банку, яку закривають поліетиленовою кришкою або щільною папером, закріпленої за допомогою гумки;
- отриманий матеріал швидко доставляють у лабораторію.
Аналіз мокротиння при різних захворюваннях
Наводимо таблицю аналізу мокроти при різних захворюваннях.
| Захворювання | Зовнішні ознаки | Мікроскопічні ознаки | ||
| Обсяг | Характер | Патологічні включення | ||
| Гострий бронхіт | Убогий | Слизовий або слизово-гнійний (білий, жовтий, жовто-зелений колір) | Немає | Циліндричні епітеліальні клітини, помірна кількість лейкоцитів, при затяжному перебігу виявляються макрофаги |
| Бронхіт хронічний, ХОЗЛ | Від мізерного до рясного | Слизисто-гнійна, слизисто-гнійно-кров’яниста (жовтий, зелений відтінки, прожилки крові) | Немає | Велика кількість лейкоцитів, еритроцитів, макрофаги, велика кількість мікроорганізмів |
| Бронхоектази | Рясний (при здачі ранкової порції) | Гнійно-слизова, при відстоюванні розділяється на 3 шари | Пробки Диттриха (скупчення клітин з розширених ділянок бронхів) | Велика кількість лейкоцитів і мікроорганізмів. Кристали жирних кислот, гематоидина, холестерину |
| Крупозна пневмонія | Спочатку невдалий, потім рясний | Спочатку іржава, потім слизово-гнійна з жовто-зеленим відтінком | Фібринові згустки, змінені еритроцити | Макрофаги, еритроцити, лейкоцити, мікроорганізми (пневмококи), кристали гематоидина, зерна гемосидерину |
| Бронхіальна астма | Убогий | Слизова світла | Спіралі Куршманна (покручені зліпки бронхів) | Циліндричний епітелій, кристали Шарко-Лейдена, еозинофіли |
| Абсцес легенів | Після прориву абсцесу в бронх – рясне виділення | Гнійна, зеленого кольору, смердюча | Ділянки легеневої тканини | Велика кількість лейкоцитів, еластичні волокна, різноманітні мікроби, кристали жирних кислот, гематоидина, холестерину |
| Туберкульоз | Може бути різним | Слизисто-гнійна, жовта, жовто-зелене, іноді з прожилками крові | При кавернозній формі – «рисові тільця» (лінзи Коха) | Можна виявити мікобактерії туберкульозу, також видно еластичні волокна і різні кристали |
| Рак бронхів і легенів | Може бути різним | Слизово-кров’яниста, може бути з гнійним компонентом | При розпаді пухлини – обривки легеневої тканини | Атипові (злоякісні) клітини |
На відео розказано про лабораторної діагностики туберкульозу:
- Загальний (загальноклінічний) аналіз. Під звичайним мікроскопом, оцінюється характер, клітинний склад, наявність мікробів без уточнення їх виду.
- Аналіз на атипові клітини (цитологія). Знаходження в зразку атипових клітин припускає наявність злоякісної пухлини.
- Бактеріальний посів. Посів на різні поживні середовища дозволяє виявити конкретного збудника захворювання, а також визначити його чутливість до антибіотиків.
- Аналіз на туберкульоз. Мокротиння досліджується на наявність бацил Коха – збудників туберкульозу. Інша назва цього дослідження – аналіз на БК. Проводиться як методом мікроскопії, так і бакпосіву.
Розшифровка результатів
Дослідження мокротиння включає:
- візуальний огляд (оцінку кольору, характеру, консистенції, шаруватості),
- вивчення під мікроскопом,
- бактеріоскопію і посів на поживні середовища.
Результати заносяться в бланк аналізу, який протягом 3 робочих днів видається на руки пацієнту або передається лікаря. Фахівець оцінює отримані дані і робить висновки про характер патології.
| Показник | Дані аналізу | На що вказують |
| Колір
Важливо! На колір мокротиння може вплинути прийом вина, кави і деяких лікарських препаратів. |
Безбарвна непенистая | Вірусне ураження бронхів (при ГРВІ, гострому бронхіті) |
| Безбарвна піниста | Набряк легенів | |
| Жовта, зелена або жовто-зелена | Гнійний процес в легенях (при абсцесі, пневмонії) або будь-які ЛОР-патології, які викликають затримку мокротиння в дихальних шляхах (риніт, синусит, хронічний бронхіт та ін) | |
| Бурштинова | Запалення носить алергічний характер | |
| Коричнева або іржава | Темний колір обумовлений домішками крові. Така мокрота може спостерігатися при крупозній пневмонії, туберкульозі, раку легені | |
| Консистенція | В’язка, помірно в’язка або драглиста | Говорить про ранній стадії запального процесу. Крім цього, мокрота може ставати гущі на фоні антибіотикотерапії. |
| Рідка, слаботягучая | Слиз стає тим рідше, чим більше в ній міститься мікроорганізмів. Така ситуація спостерігається в гостру стадію запалення. | |
| Поділ на верстви (розшарування спостерігається тільки при захворюваннях з рясним відділенням мокроти) | Двошаровий | Абсцес легені |
| Тришарова | Гнильний бронхіт, гангрена, бронхоектатична хвороба | |
| Запах (зазначається не завжди) | Гнильний | Гангрена, бронхоектази, абсцес |
| Наявність включень, помітних неозброєним оком | Рисовидные зерна | Туберкульоз |
| Згустки фібрину (білі розгалужені освіти) | Бронхіт, пневмонія | |
| Пробки Дітріха (жовті зерна) | Абсцес легені, бронхоектази | |
| Зерна вапна | Туберкульоз | |
| Спіралі Куршмана (білі покручені трубочки) | Бронхіальна астма |
| Що виявлено | Про що свідчить |
| Еозинофіли у кількості більше 50 % | Процес носить алергічний характер |
| Нейтрофіли в кількості більше 25 в полі зору | Інфекційний процес |
| Еластичні волокна | Відбувається руйнування легеневої тканини |
| Альвеолярні макрофаги | Мокрота відходить з нижніх дихальних шляхів |
| Пухлинні клітини | Розвивається злоякісне новоутворення |
| Гельмінти | У дихальних шляхах оселилися паразитичні черви |
Вказується конкретний склад бактеріальної флори, виявленої в мазках мокротиння (стафілококи, стрептококи, диплобациллы та інші).
- У нормі мокрота слизова. Домішка гною виникає при відповідному характері запального процесу при хронічному бронхіті, важкої пневмонії, бронхоектазів, пухлини легені. Гнійне відокремлюване з’являється при виявило в просвіт бронха абсцесі легені, нагноившейся ехінококової кісти, загостренні бронхоектатичної хвороби.
- Кров реєструється при кровотечах, спричинених туберкульозом, розпадається пухлиною, загостренням бронхоектатичної хвороби, інфарктом легень. Кровохаркання буває при сифілітичний ураженні, забитті органу, крупозній пневмонії, силікоз, серцевої недостатності при недостатності лівого шлуночка.
- У нормі мокрота безбарвна або має білувату забарвлення. Зеленуватий відтінок слизисвидетельствует про її гнійному характері. Якщо мокрота має іржавий вигляд, це означає, що в ній містяться розпалися еритроцити, які виділяються при крупозній пневмонії, туберкульозі, інфаркті легені, а також при тяжкій серцевій недостатності.
- Гнильний запах відзначають в аналізі виділень при абсцесі, бронхоектазах, гангрені, що розпадається раку легені.
- Якщо мокрота має кисле середовище (рН менше 7), це говорить про занадто боргом часу, який минув між здачею аналізу та його вивченням, коли слиз встигає розкластися. Велика кількість білка характерно для туберкульозного процесу.
- При мікроскопічному аналізі найбільш важливе діагностичне значення має виявлення:
- «клітин серцевих вад» (макрофагів, захоплюючих кров, пропотевающую в альвеоли при інфаркті легені і пороках серця);
- нейтрофілів (ознака гнійної мокроти);
- еозинофілів (при бронхіальній астмі, ехінококкозі легенів, туберкульозі, раку, інфаркті легені);
- лімфоцитів (при коклюші і туберкульозі);
- великої кількості еритроцитів – ознаки легеневої кровотечі.
- Можуть бути виявлені групи атипових клітин – це ознака злоякісної пухлини бронхів або легеневої тканини.
- При руйнуванні тканини легенів в харкотинні знаходять еластичні волокна (туберкульоз, абсцес, рак легені). Для бронхіальної астми характерна виявлення спіралей Куршмана (зліпків дрібних бронхів) і кристалів Шарко-Лейдена (скупчень еозинофілів).
У нормі обсяг виділяється секрету повинен складати 10-100 мл на добу. Така кількість проковтує кожна здорова людина не помічає цього.
Слизова харкотиння характерна для бронхіту, трахеїту. При появі слизової мокроти з гнійним вмістом діагностують бронхопневмонію. Серозне вміст вказує на набряк легенів, а гнійна мокрота – на бронхоектази, стафілококову пневмонію, абсцес, актіномікоз легенів.
Якщо в мокроті спостерігаються червоні вкраплення, то це може вказувати на туберкульоз, абсцес або рак легені, набряк легенів.
Мокрота в нормі повинна бути без запаху. Неприємний запах з’являється при порушенні відтоку слизу. Невелика кількість виділяється слизу спостерігається при бронхіті і пневмонії, а також при нападі бронхіальної астми. Велика кількість відходження слизу пов’язують з набряком легенів.
При хімічному дослідженні у мокротинні можуть бути жовчні пігменти. Це може вказувати на пневмонію та інші захворювання дихальних шляхів, що мають сполучення між легкими і печінкою.
Аналіз на бактеріологічне дослідження
Бактеріологічне дослідження може проводитися за допомогою різних способів:
- експрес-методи для виявлення мікроорганізмів;
- бактеріоскопія (аналіз пофарбованих мазків під мікроскопом);
- виявлення мікобактерій туберкульозу;
- посіви на поживне середовище для визначення чутливості збудників до антибіотиків.
Ці аналізи проводяться при інфекційних хворобах легенів: пневмонії, бронхіті, бронхоектатичної хвороби, абсцесі і гангрени легені.
Бактерії в мокротинні
Найбільш частими патогенними бактеріями, що виявляються в мокроті, є стафілококи, пневмококи, клебсієла, гемофільна паличка. Можуть бути виявлені і так звані патогени середнього рівня – моракселла, ентеробактерії, грибки роду Кандида.
Вони частіше є умовно-патогенною флорою і викликають пневмонію або інше запальне захворювання дихальних шляхів у людей з ослабленим імунітетом. Рідше зустрічаються мікоплазма, синьогнійна паличка, хламідія, легіонела. Деякі з них викликають так звані атипові пневмонії.
Клінічне значення має число бактерій в 1 мл харкотиння. Вважається, що вона дорівнює 106 – 107 КУО/мл КУО – колонієутворюючих одиниць, тобто мікроорганізм, здатний до розмноження.
Якщо мокротиння за спеціальною технологією нанести на живильне середовище, то через деякий час на ній утворюються колонії були в слизу мікроорганізмів. Їх піддають впливу різних антибактеріальних речовин і визначають, під впливом яких саме антибіотиків гинуть виділені збудники.
Так визначається чутливість до антибіотиків. Зрозуміло, що такий аналіз не може бути проведено швидко. Аналіз мокротиння на чутливість» робиться протягом декількох днів. Не чекаючи його результату, лікарі починають лікування антибіотиками широкого спектру дії, після отримання аналізу можлива коригування терапії.
Крім слизу, яка в нормі виробляється в бронхах, мокрота містить патогенні мікроорганізми, гній, клітини крові і частинки відмерлих клітин. Докладний аналіз субстанції дозволяє:
- виявити збудника патології,
- підібрати раціональну антибіотикотерапію,
- підтвердити або спростувати наявність злоякісних пухлин,
- отримати інформацію про стадії і локалізації запального процесу.
Даний аналіз використовується для визначення патогенної мікрофлори в мокроті, завдяки чому з’являється можливість встановлення точного діагнозу. А значить, підбору найбільш ефективного лікування захворювання.
Наприклад, при запаленні в дихальних шляхах дуже важливо виявити, який саме мікроорганізм є збудником хвороби. В залежності від отриманих результатів, підбирається протимікробний препарат з відповідним спектром дії.
Найбільш часто в клінічній практиці призначається загальний аналіз мокротиння. Але при наявності показань проводяться й інші дослідження:
- Хімічний аналіз. Особливого діагностичного значення не має і зазвичай проводиться тільки з метою виявлення в харкотинні гемосидерину.
- Цитологічний аналіз. Призначається при підозрі на злоякісні новоутворення легенів. Виявлення в харкотинні атипових клітин, підтверджує діагноз, однак їх відсутність не дозволяє виключити ракової пухлини.
- Бактеріологічне дослідження. Спрямоване на виявлення збудника інфекційно-запального процесу. Крім цього, посів мокротиння дозволяє визначити чутливість виявленого збудника до антибіотиків, а це, в свою чергу, дає лікареві можливість правильно підібрати лікування.
При здачі на бакпосів існують деякі особливості. Дуже важливо одержати мокротиння без сторонніх домішок. Тому:
- Вкрай бажано здавати мокротиння на бакпосів до початку прийому антибіотиків.
- Контейнер для такого аналізу видається в лікувальному закладі, він повинен бути стерильним.
- Відкривати ємність лише перед безпосереднім сплевыванием.
- Перед отхаркиванием потрібно прополоскати рот антисептиком (хлоргекидином, мірамістином, розчином фурациліну), щоб мікроорганізми з ротової порожнини не потрапили і не завадили об’єктивного аналізу.
- Контейнер з мокротою відразу ж доставляється в баклабораторію, де вона сіється на чашки з поживним середовищем.
- У спеціалізованих установах пацієнт під наглядом медперсоналу може відразу кашляти на чашку Петрі.
- Відповідь із лабораторії буде отриманий лише через 5-6 днів, в деяких випадках 10-14 днів.
Мокротиння поміщають на культуральне середовище і створюють сприятливі умови, при яких відбувається посилене розмноження бактерій, грибків і зростання їх колоній. Через кілька днів лаборанти оцінюють ріст колоній, визначать вид збудника та його чутливість до найбільш популярних антибіотиків.
Перевищення вмісту коринебактерій, ниссерий, стрептококів, стафілококів понад 10 6 КУО/мл говорить про переважання патогенної флори. Вони можуть бути в складі нормальної мікрофлори, але підвищення їх концентрації вказує на інфекційно-запальний процес.
До хвороботворним бактеріям, які можуть знаходиться в дихальних шляхах, відносять: клебсієла, легіонелла, золотистий стафілокок, моракселла, синьогнійна паличка, паличка інфлюенци, мікоплазма, паличка Коха, хламідія.
Бронхоскопія – це вже інвазивний і не дуже приємний метод дослідження. Він дуже часто призначається для діагностики бронхолегеневих захворювань. Підходить він і для забору мокротиння в тих випадках, коли звичайним способом здати її не виходить.
Слиз з просвіту бронхів відсмоктують аспіратором, або ж в бронхи заливається фізрозчин і потім він відсмоктується. В цьому випадку говорять не про мокроті, а про промивних водах бронхів.
Аналіз мокротиння на туберкульоз

При підозрі на туберкульоз мокротиння для дослідження збирають 3 рази в присутності медичного персоналу (в амбулаторних чи стаціонарних умовах):
- Перший раз – з ранку натщесерце.
- Другий – через 4 години після першої проби.
- Третій – на наступний день.

Якщо пацієнт не може самостійно відвідати медичний заклад, мокротиння у нього вдома забирає медсестра, після чого відразу доставляє її в лабораторію.
При виявленні мікобактерій туберкульозу (бактерій Коха) результати бактеріоскопічного дослідження навпроти рядка «БК» проставляється значок « ». Це означає, що пацієнт хворіє на відкриту форму захворювання і поширює збудника в навколишнє середовище.
В процесі лікування туберкульозу аналіз мокротиння періодично повторюють, щоб оцінити, наскільки ефективно діє підібрана терапія.
Показання (див. як передається туберкульоз):
- субфебрильна температура тривалий час;
- тривалий кашель;
- слабкість, підвищене потовиділення;
- виявлення затемнень на рентгені, підозра на туберкульоз.
Особливості здачі мокротиння на БК наступні:
- Аналіз здається 3 рази.
- Перша порція збирається вранці в поліклініці (спеціально відведеному кабінеті).
- Друга порція збирається вдома, контейнер закривається і поміщається в холодильник.
- Третя порція здається на наступний ранок в поліклініці.

Мазки мокротиння забарвлюється спеціальними барвниками з метою дослідження під мікроскопом і виявлення мікобактерій туберкульозу. Потім мокрота поміщається в спеціальні умови, максимально сприятливі для росту мікобактерій і протягом 2-2,5 місяців оцінюється, є ріст колоній або немає.
У разі визначення мікобактерій туберкульозу проводиться виявлення чутливості до основних протитуберкульозних препаратів і препаратів резерву (аміноглікозидів, фторхінолонів), щоб лікування було максимально ефективним.
Порядок збору мокротиння на загальний аналіз і бактеріологічний однаковий і полягає в наступному:
- Важлива умова для успішного проведення аналізу в тому, що обов’язково потрібно зібрати саме мокротиння, а не слину! Тому краще збирати матеріал саме з ранку, тобто відразу після сну. Справа в тому, що за ніч мокрота накопичується у верхніх дихальних шляхах і легко виходить на ранок в достатньому для аналізу кількості. Щоб не порушити цей процес, снідати краще після взяття біоматеріалу.
- При виконанні алгоритму збору мокротиння на загальний аналіз необхідно попередньо почистити зуби, язик, внутрішню стінку щік зубною щіткою. Після чого прополоскати рот чистою кип’яченою водою. Деякі лікарі радять додатково скористатися слабким содовим розчином (1 чайна ложка на 100 мл води). Це допоможе уникнути потрапляння бактерій з ротової порожнини в біоматеріал і отримати максимально достовірний результат.
- Напередодні збору матеріалу пацієнту необхідно випити якомога більше рідини, це допоможе мокротинні ранок без проблем відійти від стінок дихальних шляхів.
- Допомогти максимально ефективно провести алгоритм збору мокротиння на загальний аналіз може наступне дію: зробити три максимально глибоких вдиху, після чого постаратися прокашлятися. Кількість мокротиння необхідно невелике. Його можна отримати лише за 4-6 відкашлюванні.
- Збирається отриманий біоматеріал в спеціальний контейнер, який продається в будь-якій аптеці. Надзвичайно важливо дотримуватися максимальну стерильність процедури, тому контейнер слід відкрити перед самим збором матеріалу, після чого негайно щільно закрити.
- Після проведення всіх дій слід якомога швидше передати контейнер з мокротою в лабораторію. Зробити це треба протягом двох годин. По закінченню цього часу отримані результати можуть бути недостовірними.
Як видно, техніка збору мокротиння на загальний аналіз зовсім нескладна. Головне – дотримуватись вище перелічених правил і дотримуватися стерильність.
Загальний та бактеріологічний аналіз мокроти – дуже важливі і потрібні методи діагностики багатьох захворювань верхніх і нижніх дихальних шляхів. Головне – виконувати алгоритм збору мокротиння на загальний аналіз послідовно, дотримуючись стерильність. І тоді пацієнтові гарантований швидкий і точний результат.

Для визначення мікобактерій туберкульозу мокротиння зазвичай здають три дні поспіль. Його називають «аналіз на БК» (бацили Коха), «на КУМ» (кислотостійкі мікобактерії). Визначення цих збудників проводять або шляхом мікроскопії пофарбованого мазка, або при посіві на живильні середовища.
Результат в цьому випадку можна отримати лише через 14 – 90 днів, але він буде дуже інформативний. Можна буде не тільки підтвердити бактеріовиділення, але й отримати дані про чутливість збудника до антибактеріальних засобів.
Додатковим способом діагностики туберкульозу є зараження матеріалом, отриманим з мокротиння, лабораторних тварин.
Виявлення мікобактерій туберкульозу в мокроті свідчить про його «відкритих» формах, при яких хворий заразний для оточуючих людей.
Якщо мокрота не відкашлюється
Як здати аналіз мокротиння, якщо немає кашлю? Якщо людина зовсім не кашляє, швидше за все, аналіз здати не вийде. Інший варіант, коли кашель є, але він сухий або малопродуктивний. Тут можна спробувати поліпшити відходження мокротиння різними способами.
- Напередодні здачі аналізу – рясне пиття рідини.
- За кілька днів – прийом розріджують мокротиння і відхаркувальних препаратів (амбробене, бромгексин, відвар солодки, трави термопсису, див. всі відхаркувальні засоби).
- Прийняти дренажне положення. Дренаж – це поліпшення відтоку. Для кращого відходження слизу з бронхів найбільш рекомендовано положення з нахилом тулуба: вранці звіситися з ліжка вниз головою.
- Постукування по грудній клітці. Можна постукати самому по грудині, або попросити кого-то злегка постукати по спині.
- Інгаляція сольовим розчином. Найкраще це робити через небулайзер: в контейнер заливається аптечний фізрозчин або лужна мінеральна вода. Дихати 10 – 15 хвилин, після цього зазвичай відбувається відкашлювання. Якщо небулайзера немає, можна розчинити 1 чайну ложку солі в склянці гарячої (55-60 градусів) води, налити в чашку і подихати над нею через паперовий конус.


