Етіопатогенез ларинготрахеїту
ОСЛТ може виникнути при парагрипі (50%), грип (23%), аденовірусної інфекції (21%), риновірусною інфекції (5%) і т. д. Однак етіологічна структура ОСЛТ може змінюватися в залежності від часу року, епідемічної обстановки, району проживання, віку дітей.
Стенозування просвіту верхніх дихальних шляхів обумовлено трьома компонентами —набряком та інфільтрацією слизової оболонки гортані і трахеї, спазмом м’язів гортані, трахеї, бронхів і гіперсекрецією залоз слизової оболонки дихальних шляхів, скупченням слизисто-гнійного відокремлюваного.
Наростання стенозу призводить до порушення гемодинаміки, накопичення в запалених тканинах недоокислених продуктів, які підвищують проникність клітинних мембран, що призводить до посилення набряку слизової оболонки, а отже — до прогресування стенозу, виникає своєрідний порочне коло.
Виникнення гострої дихальної недостатності (ГДН) при гострій обструкції дихальних шляхів пов’язано з сприятливими факторами та анатомо-фізіологічними особливостями дихальної системи у дітей, які перераховані нижче:
- дихальна система у дітей 1 року життя не має значних функціональних резервів;
- у дітей першого півріччя життя нижній носовий хід майже відсутній, верхні дихальні шляхи більш вузькі і короткі, дихання здійснюється переважно через ніс (через відносно маленького об’єму порожнини рота і великої мови);
- у дітей порівняно невеликий обсяг грудної клітки, де значне місце займає серце, а об’єм легенів (площа альвеол) невеликий;
- частий метеоризм призводить до підйому купола діафрагми і здавлення легень;
- ребра у грудних дітей розташовані горизонтально, у дітей раннього віку відзначається переважно черевної тип дихання;
- надгортанник у грудних дітей м’який, легко втрачає здатність герметично закривати вхід у трахею, що збільшує ймовірність аспірації вмісту шлунку в дихальні шляхи;
- невелика відстань між надгортанником і біфуркацією трахеї не дозволяє вдыхаемому повітрю достатньою мірою зволожуватися і зігріватися, що сприяє розвитку запальних процесів;
- у дітей грудного віку з перинатальними ушкодженнями ЦНС кашльовий рефлекс знижений, що утруднює відхаркування мокротиння;
- в області подскладочного простору є фізіологічне звуження дихальних шляхів, що прискорює розвиток крупа;
- хрящі трахеї м’які, легко спадаються;
- тяжкість перебігу ОСЛТ посилюється можливою наявністю у дитини вродженого стридора, внаслідок аномалії розвитку черпаловідних хрящів;
- дитина грудного віку більшу частину часу знаходиться в горизонтальному положенні, що знижує вентиляцію легенів;
- схильність до виникнення спазму дихальних шляхів;
- висока васкуляризація слизових дихальних шляхів;
- дітям раннього віку властива функціональна незрілість центральних механізмів регуляції дихання.
Що викликає стенозуючий ларинготрахеїт?
Стенозуючий ларинготрахеїт, або круп в останні роки домінуюче значення мають ГРВІ: грип, парагрип, респіраторно-синцитіальна (РС), аденовірусна інфекція та ін Дифтерія ротоглотки як причина крупа сьогодні зустрічається дуже рідко.
Можливо розвиток крупа при герпетичній інфекції (афтозний стоматит), кору, вітряної віспи. Внаслідок малого діаметра верхніх дихальних шляхів у дітей молодшого віку навіть невелике набрякання слизової оболонки призводить до вираженого звуження їх просвіту з збільшенням опору повітряному потоку.
Збудники захворювання:
- вірус грипу А;
- вірус парагрипу I і II типів;
- РС-інфекція;
- аденовірусна інфекція;
- дифтерія;
- інші бактеріальні інфекції;
- хімічний опік при отруєннях.
Стенозуючий ларинготрахеїт обумовлений запальним набряком, що розвиваються нижче голосової щілини, в подскладочном просторі. Додаткове значення мають ексудат, яке утворюється в просвіті дихальних шляхів, і спазм м’язів гортані, що посилюється при гіпоксії.
Класифікація
Крім поділу за видом збудника, існує класифікація за перебігом запального процесу. При супутніх несприятливих факторах і вірусний, і бактеріальний інфекційний ларинготрахеїт може перейти з гострої форми у хронічну.
В більшості випадків прояви гострого ларинготрахеїту спостерігаються на тлі вже наявних симптомів інфекції верхніх дихальних шляхів. Клінічні ознаки вірусної форми захворювання можуть раптово з’явитися навіть після зниження температури тіла до нормальної.
Звуження гортані в області голосових зв’язок призводить до появи сухого кашлю, якому супроводжує властива трахеиту біль за грудиною. Найбільш часто кашель спостерігається в нічний і ранковий час, може виявлятися у вигляді нападу, що здатні спровокувати такі фактори, як сміх, плач, вдихання забрудненого або холодного повітря, глибокий вдих.
При кашлі відділяється незначна кількість дуже в’язкого мокротиння, яке потім стає більш щедрою і рідкої. Кашлю супроводжує відчуття печіння в гортані, захриплість або осиплість голосу. Гострий трахеїт може переносити дуже важко, коли супроводжується збільшенням лімфовузлів шиї.
При хронічній формі захворювання дитина постійно скаржиться на неприємні відчуття за грудиною і в області гортані. Порушується голос, кашель стає регулярним. Порушення голосу може бути як незначними, так і доходить до стійкої захриплості.
Алергічний
У дітей ця форма ларинготрахеїту зустрічається набагато частіше, чим у дорослих. Це можна пояснити меншою стійкістю організму дитини до алергенів.
Привести до появи ларинготрахеїту на тлі алергії можуть наступні види подразників:
- пилові кліщі;
- деякі види цвілі і грибка;
- дрібнодисперсні забруднення в повітрі (кіптява, пил, гар);
- лікарські препарати;
- пилок;
- пір’я і пух в подушках і ковдрах;
- спреї і аерозолі (побутова хімія, косметика);
- шерсть тварин.
Стенозуючий
Стенозуючий ларинготрахеїт — гостра форма захворювання, найбільш часто розвивається у дітей з алергічним діатезом. Запальний процес і набряк слизової оболонки гортані призводять до утруднення дихання, яке посилюється рефлекторними спазмами.
Фахівці виділяють 4 ступені стенозу за ступенем утруднення дихання, де 4-й ступінь зв’язується зі стадією асфіксії.
Клінічні прояви залежать від етіологічного варіанту, ступеня тяжкості стенозу і віку дитини.
Для оцінки ступеня тяжкості ОСЛТ у міжнародній педіатричній практиці використовується шкала Уэстли.
При стенозі легкої вираженості — менше 2 балів; при стенозі середньої тяжкості — від 3 до 7 балів; при стенозі тяжкого ступеня вираженості — більше 8 балів.
Можливий діагноз ОСЛТ слід формулювати таким чином: «Парагрип, первинний гострий ларинготрахеїт, субкомпенсований стеноз гортані II, за шкалою Уэстли 5 балів, набрякла форма».
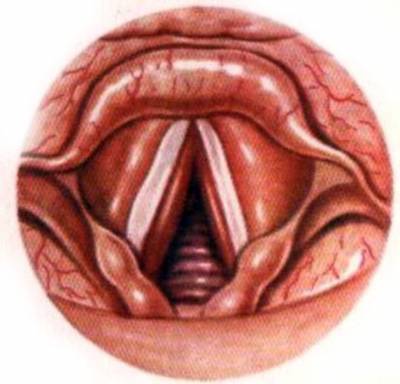
Диференціальна діагностика проводиться з дифтерією гортані, вродженим стридором, эпиглоттитом, синдромом спазмофілії з ларингоспазмом, чужорідним тілом верхніх дихальних шляхів, травмами гортані, ангіною Людвіга, заглотковий і паратонзиллярным абсцесами, мононуклеозом, папіломатозом гортані та трахеї.
1. В залежності від виду вірусної інфекції (грип, парагрип і т. д.).
2. За клінічним варіантом: первинний, рецидивуючий.
3. По важкості перебігу: 1-я стадія — компенсована, 2-я — субкомпенсована, 3-я —декомпенсована, 4-я — термінальна (асфіксія).
4. В залежності від клініко-морфологічної форми стенозу виділяють:
- набряклу форму інфекційно-алергічного походження, що характеризується швидким наростанням стенозу в гострому періоді ГРВІ;
- інфільтративну форму вірусно-бактеріального походження, при якій стеноз розвивається повільно, але прогресує до тяжкого ступеня;
- обтураційну форму, що виявляється низхідним бактеріальним процесом за типом фібринозного запалення трахеї і бронхів.
Ургентна ситуація виникає як результат швидкого переходу компенсованого патологічного процесу в стадію декомпенсації.
Особливості медикаментозного лікування ларинготрахеїту у дорослих і дітей
Дане захворювання найчастіше має вірусну природу. У числі причин його виникнення виділяють:
- аденовирусную інфекцію;
- вірус грипу;
- вірус парагрипу;
- респіраторно-синцитіальний вірус.
Також існує бактеріальна форма ларинготрахеїту, яку можуть спровокувати такі види хвороботворних мікроорганізмів:
- хламідії;
- мікоплазма;
- мікобактерії туберкульозу;
- кокова флора;
- бліда трепонема.
Виділяють і алергічний ларинготрахеїт, причиною розвитку якого можуть стати будь-які алергени.

Напади ларинготрахеїту виникають під час нічного відпочинку. Перша ознака захворювання — посилене дихання уві сні, що супроводжується свистящими звуками. Дитина прокидається від відчуття дискомфорту. Різка осиплість голоси говорить про те, що розвивається ларинготрахеїт зі стенозом.
Характер кашлю — специфічний гавкаючий. Можуть виявлятися загальні симптоми ГРВІ: нежить, слабкість, озноб, болі в м’язах, гіпертермія. Але часто ларинготрахеїт протікає без температури. Може спостерігатися виражене збільшення лімфовузлів.
У дітей
Клінічні прояви захворювання поділяють за стадіями:
- Гавкаючий кашель, шумне дихання на вдиху, неспокійний стан дитини. На тлі підвищеної температури може з’явитися почервоніння шкірних покривів.
- Шуми при диханні наростають, їх добре чути навіть на відстані. Вдихи стають більш затрудненными, шкіра стає блідою, може спостерігатися синюшність кінчиків пальців і носогубного трикутника.
- Шумне дихання з хрипящими і свистящими звуками. Дитині потрібні великі зусилля, щоб зробити вдих. З’являється наростаюче занепокоєння, міжреберні проміжки втягуються. У немовлят з’являється страх в очах.
- Дитина практично перестає дихати і втрачає свідомість.
У дорослих
Дорослі люди менш схильні до цього захворювання, але іноді вона все-таки виникає.
Симптоми дуже схожі з проявами ларинготрахеїту у дітей, але розпізнати їх трохи легше:
- неприємні відчуття в центрі грудної клітини (хворобливі, дряпають, лоскочуть);
- дискомфорт в області горла, першіння;
- тривалий, іноді безперервний кашель;
- осиплість або втрата голосу;
- підвищення температури;
- млявість і сонливість;
- спазми і напади задухи;
- густі слизові виділення.
На другій стадії клінічних проявів захворювання необхідна невідкладна госпіталізація, на третій — дитини відразу відправляють в реанімаційне відділення. Домашнє лікування дозволяється виключно на стадії компенсації, і воно повинно здійснюватися під контролем педіатра.
При прояві нападу ларинготрахеїту необхідно викликати бригаду швидкої допомоги. До її прибуття важливо заспокоїти дитину, бо плач і нервозність підсилюють набряклість і погіршують стан. Для надходження свіжого повітря рекомендується відкрити вікно або кватирку — завдяки цьому дитині буде легше дихати.
З-за високої ймовірності розвитку ускладнень лікування повинно бути своєчасним і повноцінним. Часто лікування проводять вдома, але іноді потрібна госпіталізація. Терапія полягає в прийомі медикаментів та дотримання приписів лікаря для усунення симптоматики та причини захворювання.
Фахівець призначає дієту, яка виключає все солоне, кисле, гостре, тверді і грубі продукти. Їжа повинна бути дозованою і мати комфортну кімнатну температуру. Рекомендується вживати каші, суфле, пюре, пудинги і пити велику кількість рідини.
Терапія залежить від типу збудника: лікар призначає або противірусні препарати«Арбідол», «Гропринозін», «Циклоферон»), або антибіотики, які відповідають виду мікроорганізмів, що спричинили захворювання.
Це можуть бути такі групи препаратів:
- пеніциліни («Аугментин», «Флемоксин»);
- макроліди («Олеандоміцин», «Еритроміцин»);
- цефалоспорини («Цефазолін», «Цефодокс»).
Медикаментозне лікування передбачає прийом сиропів, поліпшують відділення мокротиння і полегшують приступи кашлю. Один з найбільш часто призначуваних — «Эреспал». Це ліки усуває запальний процес, зменшує набряклість, знижує прояви респіраторного синдрому.
Для позбавлення від симптомів захворювання застосовуються інгаляції з розчином адреналіну, сольовими або содовими розчинами, а також з «Беродуалом».
Фізіотерапевтичне лікування використовується для зниження інтоксикації, запалення і набряклості. Вибір процедур залежить від стадії розвитку ларинготрахеїту.
У гострій стадії захворювання можуть бути призначені:
- УВЧ-терапія;
- магнітотерапія на область гортані;
- лікарський електрофорез з гідрокортизоном;
- лазерна терапія;
- КУФ-опромінення слизової оболонки гортані.
Якщо спостерігається хронічна форма, фахівець може порекомендувати лазерну терапію, лікарський електрофорез з йодом або хлоридом кальцію.
Несвоєчасне або неправильне терапія захворювання може призвести до ускладнень і необхідність хірургічного втручання. При відсутності поліпшень на 3 стадії ларинготрахеїту необхідна інтубація під загальним наркозом.
Використання засобів народної медицини припустимо тільки під контролем лікаря і виключно на стадії компенсації.
Народні засоби можуть бути дуже ефективні для позбавлення від симптомів ларинготрахеїту та відновлення нормального голосу. Їх застосування в якості супутньої терапії сприяє прискоренню результатів основного лікування.
Найбільш поширені наступні рецепти:
- Подрібнену ріпчасту цибулю можна використовувати для інгаляцій сеансами по 5-10 хвилин. Повторювати можна до 5-6 разів у добу.
- Натертий на дрібній тертці свіжий імбир змішати з медом у співвідношенні 1:2 і підігріти на повільному вогні протягом 5 хвилин. Отриманий засіб слід приймати тричі на день по 1 ч. л. перед їжею.
- Поєднати в рівних пропорціях корінь алтея, плоди фенхелю, корінь солодки, листя мати-й-мачухи. Заварити 1 ст. л. готового збору 300 мл окропу. Вживати всередину по 70 мл 4 рази на день.
- Заварити 1 ч. л. сушеної ромашки і мати-й-мачухи. Настояти протягом доби і пити по 50 мл відвару 3 рази на день.
Найпростіша процедура, яку можна регулярно проводити в домашніх умовах після консультації з фахівцем, — зігріваюча ванночка для ніг: налити в таз воду температурою до 38 °С, а потім опустити туди ноги на 10-15 хвилин.
Завдяки такому способу можна швидко забезпечити відтік крові з верхньої частини тіла і невелике зниження набряклості. Після процедури дитині буде легше дихати. Такого ж ефекту можна добитися за допомогою гірчичників, які прикладаються до ніг перед сном.
Використовуючи народні засоби при ларинготрахеїті, важливо пам’ятати про те, що багато трави, мед і гірчиця можуть бути сильними алергенами. Навіть якщо захворювання не викликана алергією, їх застосування може призвести до ускладнень у деяких дітей.
При ларинготрахеїті у хворого починається запалення задньої стінки гортані, яке швидко переходить на трубку трахеї. У запальний процес втягується слизова оболонка з набряком і болем. Захворювання провокує розростання ворсистою тканини епітелію, активну вироблення ексудату з залоз.
Стенозуючий ларинготрахеїт небезпечний не тільки гострим перебігом хвороби і неприємними симптомами. Його основна проблема для пацієнта – поява стенозу гортані з нестачею повітря. Ускладнення розвивається раптово, не піддається попередньої діагностики.
Воно більш відоме, як помилковий круп і загрожує порушенням дихальної функції внаслідок сильного набряку, втратою свідомості, смертю, якщо своєчасно не надана невідкладна допомога. Але можна знизити ризик розвитку проблеми за рахунок правильно підібраного лікування.
Основні причини, що провокують гострий стенозуючий трахеїт, ховаються в зараженні організму патогенними збудниками. У 90-95% діагностованих випадків віруси ГРВІ осідають на слизовій трубки під час вдиху, починаючи активне розмноження на вологій поверхні.
В інших випадках стенонизирующий ларинготрахеїт викликають бактерії роду стафілококових, стрептококових, пневмококковые представники мікрофлори. Все частіше діагностується захворювання, спровоковане різким зростанням алергенів в крові.
Фактори, що збільшують можливість розвитку стенозуючого ларинготрахеїту:
- зниження імунітету після перенесеного запалення, операції, прийому антибіотиків;
- вроджені або придбані алергії;
- дисбактеріоз та інші захворювання травного тракту;
- анатомічні аномалії органів дихання;
- куріння;
- робота на загазованому або шкідливому виробництві;
- необхідність багато і голосно розмовляти, напружуючи зв’язки;
- сухе повітря в квартирі.
Також збудниками гострого стенозуючого ларинготрахеїту можуть бути:
- вірус грипу А;
- вірус парагрипу I і II типів;
- РС-інфекція;
- аденовірусна інфекція;
- дифтерія;
- інші бактеріальні інфекції;
- хімічний опік при отруєннях.
Стенозуючий ларинготрахеїт у дітей до 3-4 років з’являється частіше, чим у батьків через нестабільну роботи залоз трахеї, недосконалого будови дихальних шляхів. Вони не встигають зігрівати повітря, не справляються з шкідливими бактеріями і вірусами. Тому проста застуда швидко переростає в більш серйозну проблему.
Гострий стенозуючий ларинготрахеїт умовно поділяється на кілька стадій.
Вони відрізняються за ступенем вираженості симптоматики, ризику розвитку небезпечних ускладнень:
- Компенсована. Починається з сухого і гучного кашлю з характерним гавкаючим звуком. Набряк трахеї переходить на голосові зв’язки, зачіпає задню стінку. У пацієнта виникає хрипота в голосі, неприємна сиплість. Більшість дітей зберігають активність, не втрачають апетит.
- Субкомпенсована. Утруднене дихання з’являється тільки в положенні лежачи при застій мокротиння в легенях. Напади відхаркування починаються в нічний час. Коли виникає кашель, у пацієнта виділяється посиніння шкіри навколо рота – зона носогубного трикутника.
- Декомпенсована. Стенозуючий ларинготрахеїт на цій стадії провокує важке ураження гортані. Сухий і гавкаючий кашель змінюється вологим з виділенням слизу, болем у грудях на вдиху, дратівливим печінням, яке переростає у відчуття грудки в горлі. При порушенні дихання організм отримує менше кисню, що позначається на працездатності: з’являється помутніння свідомості, запаморочення, періоди слабкості змінюються емоційним перезбудженням.
- Гостра асфіксія. На цій стадії ларинготрахеїт призводить до спазму гортані, яка називається стенозом. У хворого практично повністю перекривається дихання, починається порушення кровообігу, присутній виражений ціаноз на кінчиках пальців, навколо рота. Людина погано розуміє оточуючих, не реагує на запитання. При діагностиці виявляється уповільнення пульсу і падіння артеріального тиску до критичних показників, потрібна допомога лікарів.
- всі випадки стенозу II ступеня тяжкості і більше;
- пацієнти зі стенозом I ступеня на тлі вродженої стридора, епілепсії і з іншими обтяжуючими факторами;
- діти 1 року життя і глибоко недоношені за анамнезом;
- діти з соціально неблагополучних сімей;
- неможливість забезпечення постійного динамічного лікарського спостереження за станом дитини з ОСЛТ.
Перша допомога при ларинготрахеїті
Більш небезпечна ситуація, яка виникає на 3 або 4 стадії хвороби. Лікарі рекомендують лікувати гострий стенозуючий ларинготрахеїт такої форми тільки в стаціонарі інфекційного відділення, щоб контролювати стан пацієнта.
В домашніх умовах перша допомога проводиться наступним чином:
- обов’язково викликати бригаду «Швидкої», попередивши про нападі стенозу;
- при сильному набряку необхідно запропонувати хворому інгаляції з препаратами, що розширюють бронхи і альвеоли: Пульмикорта, Гідрокортизону;
- кімнату необхідно провітрити, відкрити вікна, підвищити рівень вологості. Деякі фахівці рекомендують наповнити ванну гарячою водою, щоб забезпечити велику кількість парових випарів;
- дати хворому ліки, що знижують набряклість за рахунок блокування алергенів: Супрастин, Телфаст, Лоратадин;
- використовувати судинозвужувальні препарати, що зменшують стеноз носового проходу: Фармазолин, Ксиліт.
Дорослому пацієнту вводять Дексаметазон, який нормалізує гормональний фон, покращує роботу рецепторів. Можна дати тепле питво: зелений чай, відвар ромашки з м’ятою, мінеральну воду без газу. Дітям краще давати ліки у формі інгаляції, щоб забезпечити обробку гортані за лічені хвилини.
Долікарська допомога при стенозированном ларинготрахеїті у дітей:
- тепла гірчична ванна для ніг або гірчичники на литкові м’язи;
- судинорозширювальні краплі в ніс;
- інгаляції з содою;
- тепле пиття (молоко з содою);
- антигістамінний препарат, розтертий у порошок.
Запідозривши початок стенозу, негайно викликайте швидку допомогу.
Перед початком медикаментозної терапії слід уточнити можливе раніше використання будь-яких ліків (особливо назальних краплею — нафазолина та ін).
При стенозі 1 стадії дитині дають тепле, часте, лужне пиття, при відсутності протипоказань проводять інгаляцію інгаляційним кортикостероидом будесонидом через небулайзер: пульмикортом або буденитом в дозі 0,5 мг.
При стенозі 2 стадії рекомендовано проведення інгаляції суспензії будесонида через небулайзер у дозі 1 мг (через 30 хв повторна небулизация 1 мг будесонида). Якщо вдалося повністю купірувати стеноз, дитину можна залишити вдома з подальшим обов’язковим активним лікарським наглядом через 3 години.
У разі неповного купірування і при відмові від госпіталізації слід ввести дексаметазон у дозі 0,3 мг/кг (преднізолон 2 мг/кг) внутрішньом’язово або внутрішньовенно, або ввести через небулайзер будесонид в дозі 0,5–1 мг. Необхідно активне лікарське спостереження хворого через 3 години.
При стенозі 3 стадії показане внутрішньовенне введення дексаметазону з розрахунку 0,7 мг/кг або преднізолон 5-7 мг/кг і будесонида через небулайзер у дозі 2 мг. Медичний працівник, який надає допомогу дитині, повинен бути готовим до проведення серцево-легеневої реанімації, інтубації трахеї або коникотомии.
Хворого необхідно госпіталізувати, бажано в положенні сидячи, при необхідності —викликати реанімаційну бригаду ШМД.
При стенозі 4 стадії показана інтубація трахеї; при неможливості її проведення — конікотомія після введення 0,1% розчину атропіну в дозі 0,05 мл/рік життя внутрішньовенно або в м’язи порожнини рота.
Під час транспортування варто підтримувати гемодинаміку проведенням інфузійної терапії, атропинизацией при брадикардії. Дитину слід госпіталізувати в стаціонар у супроводі родичів, які його можуть заспокоїти, так як страх і форсоване дихання при крику і неспокої сприяють прогресуванню стенозу.
У разі високої температури тіла дитини, відсутності небулайзера, будесонида і протипоказань до застосування адреноміметиків можливе використання альтернативної терапії нафазолином (нафтизином).
При стенозі 1 стадії дитині дають тепле, часте, лужне питво, проводять інгаляцію 0,025% розчин нафтизину.
При стенозі 2 стадії ефективно интраназальное введення 0,05% розчину нафтизину з розрахунку 0,2 мл дітям першого року життя, додаючи на кожний наступний рік по 0,1 мл розчину нафтизину, але не більш 0,5 мл
Розраховану кількість розчину нафтизину необхідно розвести дистильованою водою з розрахунку 1,0 мл на рік життя, але не більше 5,0 мл Розбавлений нафтизин вводять за допомогою шприца (без голки) в одну ніздрю дитині в положенні сидячи з закинутою головою.
Про ефективність попадання розчину в гортань свідчить поява кашлю. Якщо вдалося повністю купірувати стеноз, дитину можна залишити вдома з подальшим обов’язковим активним лікарським наглядом через 3 год.
Повторне интраназальное введення нафтизину допустимо не більше 2-3 разів на добу з перервою у 8 ч.
У разі неповного усунення стенозу 2 стадії і при відмові від госпіталізації слід ввести дексаметазон у дозі 0,3 мг/кг або преднізолон 2 мг/кг внутрішньом’язово або внутрішньовенно, необхідно активне лікарське спостереження хворого через 3 год.
При стенозі 3 стадії необхідно внутрішньовенно ввести дексаметазон з розрахунку 0,7 мг/кг або преднізолон 5-7 мг/кг, повторити интраназальное введення 0,05% розчину нафтизину. Хворого слід негайно госпіталізувати.
Починаючи з 2-ї стадії ОСЛТ необхідно проводити пульсоксиметрию.
На догоспітальному етапі слід уникати введення седативних препаратів, так як можливе пригнічення дихання дитини.
При ОСЛТ не обґрунтовано застосування інгаляцій 0,1% адреналіну (0,01 мг/кг), а на Російському фармацевтичному ринку рацемический адреналін відсутня. Крім того, при цьому необхідно проводити ЕКГ-моніторинг і постійний ретельний контроль частоти серцебиття і ПЕКЛО для виявлення ознак симпатикотонії.
Більш небезпечна ситуація, яка виникає на 3 або 4 стадії хвороби. Лікарі рекомендують лікувати гострий стенозуючий ларинготрахеїт такої форми тільки в стаціонарі інфекційного відділення, щоб контролювати стан пацієнта.
Дорослому пацієнту вводять Дексаметазон, який нормалізує гормональний фон, покращує роботу рецепторів. Можна дати тепле питво: зелений чай, відвар ромашки з м’ятою, мінеральну воду без газу. Дітям краще давати ліки у формі інгаляції, щоб забезпечити обробку гортані за лічені хвилини.
Коли у дорослого проявилися всі симптоми, що вказують на захворювання ларингіт, необхідно негайно викликати лікаря. Під час очікування швидкої допомоги слід провітрити кімнату, при сильно утрудненому диханні провести першу долікарську допомогу.
Для цього слід провести парову інгаляцію з застосуванням протизапальних трав, таких як ромашка або евкаліпт. Але їх можна застосовувати тільки при відсутності алергії у і температури. Якщо трав немає, то їх може замінити свіже відварна картопля в мундирах. В очікуванні лікаря пацієнт може пити теплу воду або чай з тими ж травами.
По приїзду лікаря, перша допомога виявляється негайно, для цього внутрішньом’язово вводиться Папаверин гідрохлорид. А при схильності до алергії додатково ставиться укол Прометазину.
Якщо діагностовано 3 або 4 стадія захворювання, з інтервалом у п’ять хвилин ставиться розчин Епінефрину. Укол ставиться підшкірно не більше трьох разів.
Якщо лікар діагностував у хворого гострий стенозуючий ларинготрахеїт, то проводиться негайна госпіталізація і подальше лікування проводиться вже в стаціонарі.
Які стадії хвороби при гострому стенозуючому ларинготрахеїті?
Основні ознаки ларинготрахеїту:
- голос грубішає;
- болі в верхній частині грудей, іноді віддають у спину;
- частий кашель з хрипотою;
- дихання стає поверхневим, галасливим;
- невисока температура;
- м’язова слабкість;
- головні болі.
У дорослих нестача кисню призводить до загострення гіпертонії, захворювань серцево-судинної системи, інших хронічних патологій. Якщо починається стенозуючий ларинготрахеїт, пацієнт втрачає активність і працездатність, виникає дратівливість, відсутній апетит.
Гострий стенозуючий ларинготрахеїт у дітей розвивається дуже швидко-за слабкого імунітету. Основна група ризику – малюки дошкільного віку, які часто хворіють на респіраторні інфекції та мають вроджені захворювання шлунково-кишкового тракту, хронічний дисбактеріоз.
Стенозуючий ларинготрахеїт у маленьких дітей відрізняється різким появою багатьох симптомів одночасно:
- підвищення температури до 38°;
- відмова від улюбленої їжі;
- примхи із-за слабкості та болю у горлі;
- хрипкий кашель, який доходить до блювоти;
- легкий нежить;
- голос може пропадати або дитині боляче розмовляти;
- збільшені лімфатичні вузли.
З перших хвилин дитина стає млявою, не хоче грати або займатися цікавими справами. При цьому рідко спостерігається почервоніння горла або висока температура. На стенозуючий ларинготрахеїт вказує характерний звук кашлю, нагадує гавкаючий. Він з’являється після спроби дитини посміятися, голосно заговорити або виходу на холодне повітря.
Якісну допомогу при стенозуючому ларинготрахеїті може надати отоларинголог. На візуальному огляді він аналізує стан гортані і голосових зв’язок, ступінь набряку верхніх дихальних шляхів.
Подальший список обов’язкових або рекомендованих аналізів залежить від вираженої симптоматики хворого:
- Клінічний аналіз крові для підтвердження запального процесу, встановлення рівня важливих показників.
- Рентгенографія легень для виявлення пневмонії або інших ускладнень.
- Трахеобронхоскопія з допомогою спеціального ендоскопа дозволяє зробити огорожу шару епітелію для виявлення причини зараження.
- Бакпосевы з внутрішньої поверхні носа, щік, рота для висівання збудника і підбору антибіотика (при необхідності).
При алергічної природи ларинготрахеїту гострий напад може провокувати алерген. Тому хворому рекомендується пройти спеціальні алергопроби з допомогою нашкірного нанесення хімічних і біологічних подразників.
При вірусному ларинготрахеїті необхідно приймати протизапальні препарати. Вони зупиняють розвиток хвороби, не даючи переростати в гострий вигляд.
Найбільш ефективні при зараженні вірусами парагрипу, застуди, кору:
- Орвирем;
- Ремантадин;
- Інтерферон;
- Анаферон.
При бактеріальної природи антибіотики підбирає спеціаліст на основі бакпосевов.
Якщо відсутня можливість проведення повноцінних аналізів, використовуються препарати широкого спектру:
- Амоксицилін;
- Флемоксиклав Солютаб;
- Зиннат;
- Інтерферон.
Для зменшення набряклості лікування проводять за допомогою інгаляцій. Прилад розпорошує ліки мелкодісперснимі частками по гортані, дозволяючи використовувати мінімальні дози для терапії.
Рекомендовані склади при гострій формі ларинготрахеїту:
- Еуфілін;
- Беродуал;
- Вентолин.
Лікування гострого стенозуючого ларинготрахеїту у дітей слід проводити тільки медикаментозно. Але застосування народних методик відмінно доповнить основну терапію і прискорить процес одужання.
Покращують стан хворого наступні рекомендації:
- Відхаркувальний ефект дають відвари чебрецю, чай з меду, імбиру і шматочки лимона.
- Противірусною дією володіє ромашка, звіробій, евкаліпт і шавлія. Приготованим з них слід полоскати настоєм горло 2 рази в день.
- Для зменшення набряку пацієнту пропонують пити тепле молоко з розчиненим шматочком вершкового масла. Не менш корисний сік чорної редьки з медом, цибульна кашка з цукровим сиропом.
Перед сном можна розтирати груди теплим борсучим або гусячим жиром, попередньо переконавшись у відсутності алергічної реакції.
Гострий стенозуючий ларинготрахеїт у жінок в положенні небезпечний не тільки розвитком запалення, негативно впливає на стан плаценти. При сильному кашлі підвищується ризик передчасних пологів і відшарування, яка загрожує кровотечею і втратою плоду. Всі препарати лікар підбирає виходячи з терміну, виключаючи важкі антибіотики, спиртові настоянки.
Для лікування ларинготрахеїту у вагітних можна застосовувати ліки, розраховані для терапії маленьких дітей. Добре допомагають інгаляції відварами трав, натуральними маслами евкаліпта, м’яти перцевої і календули.
При гострій формі стенозуючого ларинготрахеїту рекомендується використовувати тільки парові інгаляції, знімають набряклість і запобігають напади. Після нормалізації стану хворого і зменшенні температури до показників 37-37,5° можна посилювати лікування кашлю наступними процедурами:
- прогрівання озокеритом;
- УВЧ на грудну клітку;
- перкусійний масаж;
- електрофорез з Еуфіліном.
При затяжному кашлі рекомендується кілька разів на день робити вправи дихальної гімнастики, що допомагають зміцнити гортань і голосові зв’язки.
Перед черговим лікарем постає завдання диференціальної діагностики гострого ларинготрахеїту з іншими захворюваннями, що супроводжуються стенозом гортані. При огляді гортані (у маленьких дітей — це тільки пряма ларингоскопія) діагноз зазвичай не викликає сумнівів.
Стенозуючий ларинготрахеїт небезпечний не тільки гострим перебігом хвороби і неприємними симптомами. Його основна проблема для пацієнта – поява стенозу гортані з нестачею повітря. Ускладнення розвивається раптово, не піддається попередньої діагностики.
Воно більш відоме, як помилковий круп і загрожує порушенням дихальної функції внаслідок сильного набряку, втратою свідомості, смертю, якщо своєчасно не надана невідкладна допомога. Але можна знизити ризик розвитку проблеми за рахунок правильно підібраного лікування.
В інших випадках стенонизирующий ларинготрахеїт викликають бактерії роду стафілококових, стрептококових, пневмококковые представники мікрофлори. Все частіше діагностується захворювання, спровоковане різким зростанням алергенів в крові.
Стенозуючий ларинготрахеїт у дітей до 3-4 років з’являється частіше, чим у батьків через нестабільну роботи залоз трахеї, недосконалого будови дихальних шляхів. Вони не встигають зігрівати повітря, не справляються з шкідливими бактеріями і вірусами. Тому проста застуда швидко переростає в більш серйозну проблему.
Найбільш небезпечна остання стадія, що перетворює стенозуючий тип ларинготрахеїту в захворювання з можливим смертельним наслідком. При тривалій асфіксії порушується надходження поживних речовин у внутрішні органи. Це загрожує припиненням життєво важливих функцій.
У дорослих нестача кисню призводить до загострення гіпертонії, захворювань серцево-судинної системи, інших хронічних патологій. Якщо починається стенозуючий ларинготрахеїт, пацієнт втрачає активність і працездатність, виникає дратівливість, відсутній апетит.
Гострий стенозуючий ларинготрахеїт у дітей розвивається дуже швидко-за слабкого імунітету. Основна група ризику – малюки дошкільного віку, які часто хворіють на респіраторні інфекції та мають вроджені захворювання шлунково-кишкового тракту, хронічний дисбактеріоз.
З перших хвилин дитина стає млявою, не хоче грати або займатися цікавими справами. При цьому рідко спостерігається почервоніння горла або висока температура. На стенозуючий ларинготрахеїт вказує характерний звук кашлю, нагадує гавкаючий. Він з’являється після спроби дитини посміятися, голосно заговорити або виходу на холодне повітря.
Якісну допомогу при стенозуючому ларинготрахеїті може надати отоларинголог. На візуальному огляді він аналізує стан гортані і голосових зв’язок, ступінь набряку верхніх дихальних шляхів.
При алергічної природи ларинготрахеїту гострий напад може провокувати алерген. Тому хворому рекомендується пройти спеціальні алергопроби з допомогою нашкірного нанесення хімічних і біологічних подразників.
Призначають загальний аналіз крові та сечі, біохімічний аналіз і дослідження газового складу крові, посів вмісту з гортані і трахеї з типированием мікроорганізмів і визначенням їх чутливості до антибактеріальних препаратів.
Основна мета лікування – відновлення структури і функції порожнистих органів шиї шляхом хірургічної реконструкції та протезування пошкоджених гортанно-трахеальных структур. Кінцевий етап лікування – деканюляция хворого.
Медикаментозна терапія гострого стенозу гортані спрямована на швидке придушення запалення і зниження набряку слизової оболонки гортані і трахеї. Для цих цілей використовують препарати, які зменшують інфільтрацію тканин, що зміцнюють судинну стінку (гормони, антигістамінні препарати, препарати кальцію, діуретичні лікарські засоби).
Можливі ускладнення
Питання показань і строків лікування різних форм стенозів слід вирішувати з урахуванням можливості ураження внутрішніх органів. Наявність тривалого стенозу вважають підставою для вжиття заходів до попередження розвитку чи лікування вже розвинулися поразок відповідних органів і систем організму.
При відсутності екстрених показань у передопераційному періоді проводять комплексне обстеження, за показаннями – консультації спеціалістів (кардіолога, терапевта, ендокринолога, нейрохірурга) і корекцію наявних порушень.
Антибиотикопрофилактику призначають за 48 год до передбачуваної планової операції. Для запобігання гнійно-септичних ускладнень та інфікування трансплантатів при терміновій трахеостомії антибіотики вводять інтраопераційно.
Основні причини повторних оперативних втручань у хворих з хронічним гортанно-трахеальні стенозом – гнійно-запальні ускладнення, що викликають екструзії трансплантатів, рестеноз сформованого гортанно-трахеального просвіту.
Етіотропну та патогенетичну терапію призначають з урахуванням результатів мікробіологічного дослідження ранового відокремлюваного і чутливості мікроорганізмів до антибіотиків. Препарати вводять парентерально або внутрішньовенно протягом 7-8 днів.
Після поліпшення стану пацієнтів переходять на пероральний прийом антибіотиків протягом 5-7 днів. Всі операції з використанням імплантатів вважають “брудними”, що супроводжуються високим ризиком розвитку інфекцій у ділянці хірургічного втручання.
З точки зору ефективності та безпеки найбільш прийнятні цефалоспорини I-II покоління (цефазолін, цефуроксим) і ингибиторозащищенные амінопеніциліни (амоксицилін клавуланова кислота, ампіцилін сульбактам).
Терміни проведення протизапальної терапії коригують залежно від супутніх захворювань. Так, у хворих з вірусними гепатитами репаративні властивості тканин значно знижені. Післяопераційний період, як правило, ускладнюється запаленням в зоні операції і надлишковим утворенням рубців.
Симптоматичну терапію таким хворим призначають залежно від вираженості запальних явищ, одночасно з призначенням гепатопротекторів. Для запобігання неконтрольованого рубцевого процесу необхідно використовувати лікарські засоби, які стимулюють регенераторную здатність тканин і перешкоджають утворенню грубих рубців.
Симптоматична терапія полягає у проведенні 8-10 сеансів гіпербаричної оксигенації, загальнозміцнюючої терапії. Для ліквідації запальних явищ в зоні операції використовують препарати місцевої дії мазі з фузидовою кислотою, мупироцином, гепариноидом, а також містять гепарин натрію бензокаїн бензилникотинат або алантоїн гепарин натриия цибулі ріпчастої екстракт.
Для покращення регенеративних здібностей тканин гортані і трахеї призначають лікарські засоби, що поліпшують тканинний кровотік (пентоксифілін, актовегін), антиоксиданти (зтилметилгидроксипиридина сукцинат, ретинол, вітамін Е, мельдоний), комплекс вітамінок групи В (полівітамін), гликозамин в порошках (10-20 днів) і фізіотерапевтичне лікування (фонофорез та електрофорез, магнітолазерна терапія протягом 10-12 днів).
Протягом перших 3 діб після операції щодня проводять санаційну эндофибротрахеобронхоскопию з введенням антибіотиків і муколітичних лікарських засобів (розчин гндроксиметилхиноксилиндиоксида 0,5%, ацетилцистеїн, трипсин хімотрипсин, солкосерил).
[15], [16], [17], [18], [19], [20], [21]
Розвиток реконструктивної хірургії гортані і трахеї включає два основних напрямки:
- удосконалення хірургічної техніки та попередження ускладнень;
- профілактику стенозування в ранньому та пізньому післяопераційному періоді.
Обсяг оперативного втручання визначають в кожному конкретному випадку в залежності від етіології основного захворювання, з умовою максимальної радикальності операції. Можливі миоаритеноидхордэктомия з латерофиксацией протилежної голосової складки, редресація перстневидного хряща, формування структур гортані і трахеї за допомогою аллохрящей.
Гортанно-трахеальна реконструкція в первинному варіанті являє собою сукупність маніпуляцій, в результаті яких створюють дихальний контур від вестибулярного відділу гортані до грудного відділу трахеї.
Виділяють наступні способи реконструкції гортані і трахеї:
- резекція арки персневидно хряща і початкового відділу трахеї з тиреотрахеальным анастомозом;
- формування пошкоджених структур гортані і трахеї з інтерпозицією хрящового імпланта;
- пластика дефекту васкуляризированным вільним клаптем;
- структурна пластику м’язовими клаптями і аллотканями;
- пластика дефектів з допомогою периостальиых або перихондриальных лоскутов;
- кругова циркулярна резекція з анастомозом “кінець в кінець”;
- эндонротезирование реконструйованої гортані з використанням стентів – протезів різної конструкції.
Розвиток і вдосконалення гибковолоконной оптики дозволило досить широко використовувати ендоскопію як для діагностики, так і для лікування стенозу гортані і трахеї. Як правило, ці втручання застосовують при рубцево-грануляционном формується стенозі, папіломатозі гортані, для эндоларингеальной миоаритеноидхордэктомии, а також розсічення післяопераційних рубців при обмежених стенозах довжиною не більше 1 см
Для підвищення ефективності операцій на гортані і трахеї дотримуються ряду правил. По-перше, хірург повинен бути ознайомлений з інформацією по горганно-трахеальних хірургії і мати достатню кількість спостережень иассистенций в операціях.
Велике значення надають ретельному дооперационному обстеження і вибору оптимального хірургічного підходу, спланованого покроково. Інтраопераційні знахідки часто серйозно впливають на результат операцій, тому необхідно пам’ятати, що обстеження не дає повної картини захворювання.
В оцінці пошкоджень гортані і шийного відділу трахеї важливі такі критерії: розташування, ступінь, розмір, щільність і межі пошкодження, ступінь звуження повітряного стовпа і його характер; рухливість голосових складок; ступінь руйнування хрящових кілець; окостеніння хрящів; ступінь порушення функцій.
Питання про обсяг хірургічного втручання вирішують строго індивідуально. Основне завдання першого етапу хірургічного лікування – відновлення дихальної функції. Іноді перший етап обмежується тільки трахеостомией.
Якщо дозволяє стан пацієнта, трахеостомії поєднують з трахеопластикой або ларинготрахеопластикой, імплантацією аллохрящей, пластикою дефекту переміщеними шкірним клаптем, слизовою оболонкою. Кількість наступних етапів також залежить ог багатьох факторів – течії пораненого процесу, характеру вторинного рубцювання, загальної реактивності організму.
Для нормалізації дихання у разі гострої обструкції верхніх дихальних шляхів проводять трахеостомію, при неможливості її здійсненні в окремих випадках застосовується конікотомія. У відсутність умов для інтубації вмшательство проводять під місцевою анестезією.
При відновленні просвіту дихальних шляхів у хворих з гострим стенозом можлива деканюлизация або закриття трахеостоми хірургічним шляхом. При хронічних стенозах гортані і трахеї трахеостомія – перший етап хірургічного лікування.
Тривалість терапії та швидкість одужання залежать від типу, стадії захворювання, віку дитини і того, наскільки добре у нього сформувався природний імунітет. Гостра форма ларинготрахеїту триває приблизно 20 днів.
Ларинготрахеїт є дуже небезпечним захворюванням, і до його лікування потрібно підходити з великою обережністю.
У період терапії протипоказані наступні дії:
- Використання зігріваючих компресів на шию. Нагрівання призводить до припливу крові і посилення набряклості, що може бути дуже небезпечно, особливо в період загострення.
- Парові гарячі інгаляції. Нагрітий пар провокує ще більш виражений набряк, стеноз і обтурацію. Для інгаляцій можна застосовувати тільки аптечний небулайзер і призначені лікарем препарати.
- Прийом спиртових і кислотних сполук.
- Використання гірчичників на область шиї і грудей.
Відповісти на питання про те, Чи можна гуляти дитині з даним захворюванням, може тільки лікар. Свіже повітря важливий для поліпшення самопочуття пацієнта при ларинготрахеїті, тому поза періоду загострення і при відсутності температури і стенозу прогулянки не забороняються. Крім того, важливо добре провітрювати приміщення.
Найпоширеніше ускладнення інфекційного ларинготрахеїту полягає в тому, що бактерії або віруси поширюються на розташовані нижче відділи дихальної системи, приводячи до ще більш складним захворювань, таких як пневмонія і ларинготрахеобронхіт.
Коли патологія переходить в хронічний гіпертрофічний ларингіт, з’являється ризик розвитку раку гортані.
Важливо пам’ятати, що виражені напади ларинготрахеїту рідко бувають однократними, тому в більшості випадків краще підстрахуватися і затриматися в лікарні під наглядом лікарів.
Ларинготрахеїт зустрічається в будь-якому віці. Недуга, що вражає спочатку гортань, а потім трахею, досить часто розвивається як ускладнення іншого захворювання дихальної системи. Хвороба має кілька різновидів і вимагає кваліфікованого лікування.
Консультації лікарів
Симптоми ларинготрахеїту
Як лікувати гострий стенозуючий ларинготрахеїт? Терапія складається з антибіотиків, противірусних препаратів, імуномодуляторів (з трьох років), відхаркувальних, вітамінів і протинабрякових. Схема лікування розписується педіатром індивідуально.
Під час лікування малюкові важливо забезпечити:
- максимально сприятливу психологічну обстановку;
- провітрювання кімнати два рази в день;
- додаткове зволоження повітря у приміщенні;
- рясне тепле пиття;
Питання про необхідність застосування інгаляції небулайзером при ларинготрахеїті в компетенції лікаря.
У дорослих
Ларинготрахеїт найчастіше стає наслідком різних вірусних патологій, наприклад, кору, вітряної віспи або грипу. У більш рідкісних випадках збудником хвороби є стрептококи, дифтерійна або туберкульозна паличка.
У деяких випадках таке захворювання розглядається фахівцями як різновид ларингіту, адже самостійне протягом ізольованого трахеїту при попаданні інфекцій зустрічається вкрай рідко. Насправді, ознаки ларингіту і ларинготрахеїту мають багато спільного:
- у дитини голос стає хрипким і осиплым, навіть може зовсім зникнути;
- турбує кашель, причому при ларинготрахеїті він більш частий і виражений;
- симптомом ураження трахеї стають больові відчуття за грудиною, які з’являються після кашлю.
При ларинготрахеїті кашель схожий на гавкіт собаки з невеликим металевим відгомоном. Крім цього, виникають напади кашлю, які зазвичай турбують малюка в нічний або ранковий час.
Медична практика показує, що найчастіше у дітей діагностується саме гостра форма патології, яка супроводжується вираженим стенозом гортані і появою проблем із вдихом.
Тяжкість стенозуючого ларинготрахеїту пояснюється тим, що, крім підвищеної набряклості слизової і спазму м’язів, помітно посилюється виділення мокроти. Зазвичай такий процес супроводжується тим, що дитина стає занадто неспокійним і у нього з’являється важкий судомний вдих.
У тому випадку, якщо ларинготрахеїт у дитини має вірусне походження, то може з’явитися нежить, больові відчуття в горлі і висип. Крім цього, під час діагностичного обстеження спостерігається помітне збільшення лімфатичних вузлів.
У тому випадку, якщо такі симптоми відсутні, то це може свідчити про алергічний характер захворювання. При загальному важкому стані дитини, появі нальоту в горлі і вираженій інтоксикації організму можна запідозрити бактеріальну інфекцію.
Техніка операції формування трахеостоми
При проведенні трахеостомії необхідно враховувати ступінь гіпоксії, загальний стан хворого, індивідуальні конституціональні параметри його статури (гіпер-, а – або нормостеніческого), можливість розгинання шийного відділу хребта для доступу до передньої стінки трахеї.
Складності при проведенні трахеостомії можуть виникати у хворих з короткою товстою шиєю, погано разгибающимся шийним відділом хребта.
Перевагу віддають загального знеболювання (зндотрахеальный комбінований наркоз з введенням м’язових релаксантів), однак частіше використовують місцеву анестезію 1% розчином лідокаїну. Положення хворого в зворотному позі Тренделенбурга – на спині з максимально відведеної назад головою і валиком під плечима.
Надмірне закидання голови призводить до змішування трахеї в краніальному напрямку і зміни анатомічних орієнтирів. У такій ситуації можливе виконання надмірно низької трахеостомії (на рівні 5-6 півкілець).
Виробляє серединний розріз шкіри і підшкірної клітковини шиї на рівні персневидно хряща до яремної вирізки грудини. Вигнутими затискачами тупим шляхом шляхом пошарово виділяють передню стінку трахеї. Не слід робити цього на великому протязі, особливо по бічних стінках, оскільки існує ймовірність порушення кровопостачання даної ділянки трахеї і пошкодження зворотних нервів.
У пацієнтів з довгою тонкою шиєю в такому положенні перешийок щитовидної залози зміщений догори; у хворих з короткою товстою шиєю і загрудинним розташуванням щитовидної залози – донизу за грудину. При неможливості усунення перешийок щитовидної залози перетинають між двома затискачами і прошивають синтетичними розсмоктуючими нитками на атравматичної голки.
Трахеостому формують іа рівні 2-4 півкілець трахеї. Величина розрізу повинна відповідати розміру канюлі; збільшення довжини може призвести до розвитку підшкірної емфіземи, зменшення – до некрозу слизової оболонки та прилеглих хрящів.
Для формування трахеостоми краю шкіри без особливого натягу підводять до країв розрізу і підшивають за міжхрящові проміжки. В просвіт трахеї вводять трахеостомические одно – або двох-манжеточные термопластичні трубки відповідного діаметру.
Основні відмінності цих трубок полягають у тому, що їх кут 105°. Такий анатомічний вигин дозволяє максимально зменшити ризик розвитку ускладнень, пов’язаних з роздратуванням, викликаним зіткненням дигтального кінця трубки з стеикой трахеї.
Відразу після закінчення трахеостомії виконують эндофибротрахеобронхоскопию з метою санації просвіту трахеї і бронхів. Для відновлення просвіту порожнистих органів шиї використовують різні види ларинготрахеопластики і протезування гортані і трахеї.
Реконструктивні втручання на гортані відрізняються складністю і необхідністю технічного забезпечення всіх етапів операції. Особливу роль у процесі реабілітації функцій гортані грає протезування.
В залежності від конкретних патологічних змін і плану хирургичекой реабілітації всі варіанти протезування подразделнют дна на виду – тимчасові і постійні.
Основні завдання протезування:
- підтримка просвіту порожнистого органу:
- забезпечення формування стінок дихальних шляхів і травного тракту:
- дилатація сформованого просвіту гортані і трахеї. Гортанно-трахеальних протези поділяють на змінні (багаторазового використання) і постійні, які вшивають або вводять у просвіт порожнистих органів і витягають по досягненні функціонального результату лікування. До використовуваних гортанно-трахеальні протезів пред’являють наступні вимоги: відсутність токсичності; біологічна сумісність; стійкість до впливу тканин і середовищ організму; можливість створення необхідної геометрії; щільність і еластичність: непроникність для повітря, рідини і мікроорганізмів; можливість швидкої і надійної стерилізації. Функціональне протезування з метою правильного формування і загоєння операційної рани передбачає використання трахеотомических трубок з сучасних термопластичних матеріалів необхідного розміру. Тривалість носіння протеза визначають індивідуально залежно від вираженості патологічного процесу і обсягу реконструктивної операції. Етап післяопераційного протезування вважають завершеним після повної зпителизации всіх ранових поверхонь. До цього моменту основні фізіологічні функції порожнистих органів шиї компенсовані, або для здійснення цього необхідно тривалий тимчасове протезування. В якості довгострокового протезування використовують Т-подібні силіконові трубки відповідного розміру.
Лікування хворих з двобічним паралічем гортані залежить від етіології захворювання, тривалості і вираженості клінічної симптоматики, ступеня функціональних розладів, характеру адаптаційних і компенсаторних механізмів.
В залежності від підходу до голосових складках виділяють:
- трансларингеальные;
- эндоларингеальные;
- екстраларингеальні.
При трансларингеальных методах доступ до ураженої голосової складки здійснюють за допомогою ларингофиссуры, розсічення внутрішньої мембрани гортані, підслизового видалення голосової складки з м’язовим масивом і частковим або тотальним вилученням черпакуватого хряща.
Заході, спрямовані на попередження утворення рубця в зоні операції включають застосування в післяопераційному періоді різних валик-тампонів, дилататоров, трубок і протезів, серед яких найбільше розповсюдження одержали Т-подібні трубки з різних матеріалів.
Эндоларингеальные методи лікування серединних паралічів гортані включають різні способи латерофиксации голосової складки при прямій ларногосколии. Допускається часткове видалення черпакуватого хрящі. Переваги зндоларингеальных операцій полягають в тому, що вони менш травматичні та і більшій мірі зберігають голосову функцію.
Проведення эндоларингеальной операції не показано хворим з анкілозом перстнечерпаловидных суглобів, при неможливості встановлення прямого ларингоскопа (огрядні хворі з короткою товстою шиєю). Складність післяопераційного внутрішньоорганного протезування може призводити до утворення рубцевих мембран і спайок в задньому відділі голосової щілини та рубцевої деформації її просвіту.
Екстраларингеальні методи дозволяють зберегти цілісність слизової оболонки гортані. Хірургічний доступ до голосовому відділу гортані здійснюють через сформований «вікно» в пластині щитовидного хряща.
Найбільш часто використовують функціонально виправдані методи трансларингеальной пластики. В даному випадку виробляють односторонню миоаритеноидхордэктомию в поєднанні з латерофиксацией протилежної голосової складки, з подальшим протезуванням сформованого просвіту гортані.
Якщо за общесоматическому станом пацієнт не може бути згодом деканюлирован, ларинготрахеопластику не проводять. Формують стійку трахеостому, хворого навчають самостійної зміні трахеотомічній трубки; в такій ситуації він залишається хронічним канюляром.
При поширеному рубцевому стенозі гортанно-трахеальних локалізації завжди є дефіцит опорних життєздатних тканин в зоні звуження або дефекту органу, різке зменшення або відсутність анатомічного просвіту гортані і трахеї за рахунок деструкції хрящових елементів і рубцевої дегенерації слизової оболонки з розвитком гортанно-трахеальних атрезії.
Це вимагає індивідуального підходу у виборі методу хірургічного лікування і протезування. Для відновлення анатомо-фізіологічних характеристик гортані і трахеї проводять реконструктивні операції з використанням алдотрансплантатов і гортанно-трахеальных протезів.
При сприятливому збігу обставин двоетапна операція дозволяє повноцінно відновити структурні елементи гортані і трахеї. Аллохрящи імплантують паратрахеально в ході первинної реконструктивної операції.
Якщо з певних причин це неможливо (відрив від гортані трахеї з діастаз 4 см і більше), на етапі реконструкції формують структури гортані і задньої стінки трахеї на всьому протязі, а згодом – бічні стінки трахеї.
Відновлення дихання через природні шляхи сприяє нормалізації функцій та фізіологічної роботи дихальної мускулатури через відбитий дихальний цикл. Відновлена афферентация в ЦНС сприяє більш швидкому одужанню хворого.


