Визначення хвороби. Причини захворювання
Хронічна обструктивна хвороба легень (ХОЗЛ) — захворювання, яке набирає обертів, просуваючись в рейтингу причин смерті людей старше 45 років. На сьогоднішній день хвороба стоїть на 6-му місці серед провідних причин смертності у світі, за прогнозами ВООЗ до 2020 року ХОЗЛ посяде вже 3-е місце.
Ця хвороба підступна тим, що основні симптоми хвороби, зокрема, при тютюнокурінні проявляються лише через 20 років після початку куріння. Воно довгий час не дає клінічних проявів і може протікати безсимптомно, однак, відсутності лікування непомітно прогресує обструкція дихальних шляхів, яка стає незворотною і веде до ранньої непрацездатності та скорочення тривалості життя в цілому. Тому тема ХОЗЛ представляється в наші дні особливо актуальною.
Важливо знати, що ХОЗЛ — це первинно хронічне захворювання, при якому важлива рання діагностика на початкових стадіях, так як хвороба має тенденцію до прогресування.
Якщо лікар поставив діагноз «Хронічна обструктивна хвороба легень (ХОЗЛ)», у пацієнта виникає ряд питань: що це означає, наскільки це небезпечно, що змінити спосіб життя, який прогноз перебігу хвороби?
Отже, хронічна обструктивна хвороба легенів або ХОЗЛ – це хронічне запальне захворювання з ураженням дрібних бронхів (повітроносних шляхів), яке призводить до порушення дихання за рахунок звуження просвіту бронхів.[1] З плином часу в легенях розвивається емфізема. Так називається стан, при якому знижується еластичність легень, тобто їх здатність стискатися і розширюватися в процесі дихання. Легені при цьому постійно перебувають ніби в стані вдиху, в них завжди, навіть під час видиху, залишається багато повітря, що порушує нормальний газообмін і призводить до розвитку дихальної недостатності.

Причинами захворювання ХОЗЛ є:
- вплив шкідливих факторів навколишнього середовища;
- тютюнопаління;
- чинники професійної шкідливості (пил містить кадмій, кремній);
- загальне забруднення навколишнього середовища (вихлопні гази автомобілів, SO2, NO2);
- часті інфекції дихальних шляхів;
- спадковість;
- дефіцит α –1-антитрипсину.
При виявленні схожих симптомів проконсультуйтеся у лікаря. Не займайтеся самолікуванням – це небезпечно для вашого здоров’я!
| Стадія перебігу ХОЗЛ | Характеристика | Найменування та частота
належних досліджень |
|---|---|---|
| I. легка | Хронічний кашель
і продукція мокротиння зазвичай, але не завжди. ОФВ1/ФЖЕЛ ≤ 70% ОФВ1 ≥ 80% від належних величин |
Клінічний огляд, спірометрія
з бронходилятационным тестом 1 раз в рік. У період ХОЗЛ — загальний аналіз крові, рентгенографія органів грудної клітки. |
| II. середньотяжка | Хронічний кашель
і продукція мокротиння зазвичай, але не завжди. ОФВ1/ФЖЕЛ ≤ 50% ОФВ1 {amp}lt; 80% від належних величин |
Обсяг і частота
досліджень ті ж |
| III.важка | Хронічний кашель
і продукція мокротиння зазвичай, але не завжди. ОФВ1/ФЖЕЛ ≤ 30% ≤ОФВ1 {amp}lt; 50% належних величин |
Клінічний огляд 2 рази
у рік, спірометрія з бронходилятационным тестом і ЕКГ 1 раз на рік. В період загострення ХОЗЛ — загальний аналіз крові та рентгенографія органів грудної клітки. |
| IV. вкрай важка | ОФВ1/ФЖЕЛ ≤ 70
ОФВ1 {amp}lt; 30% від належних величин ОФВ1 {amp}lt; 50% належних величин у поєднанні з хронічною дихальною недостатністю або правошлуночковою недостатністю |
Обсяг і частота
досліджень ті ж. Сатурація киснем (SatO2) – 1-2 рази в рік |
Серед причин, що викликають розвиток хронічної обструктивної хвороби легень, 90-95% відводиться тютюнопаління. Серед інших факторів (близько 5%) виділяють виробничі шкідливості (вдихання шкідливих газів і часток), респіраторні інфекції дитячого віку, супутню бронхолегеневу патологію, стан екології. У менш, чим 1% пацієнтів, в основі ХОЗЛ лежить генетична схильність, що виражається в дефіциті альфа1–антитрипсину, що утворюється в тканинах печінки і захищає легені від пошкоджень ферментом эластазой.
ХОЗЛ є професійним захворюванням шахтарів, залізничників, будівельників, що контактують з цементом, робочих целюлозно-паперової та металургійної промисловості, сільхозробітників, зайнятих переробкою бавовни і зерна. Серед професійних шкідливостей в числі причин розвитку ХОЗЛ лідирують:
- контакти з кадмієм і кремнієм
- обробкою металів
- шкідлива роль продуктів, що утворюються при згорянні палива.
ХОЗЛ розвивається при поєднанні факторів і провокують агентів зовнішнього середовища.
- Спадкова схильність. Вже доведено, що вроджений дефіцит деяких ферментів призводить до розвитку ХОЗЛ. Цим пояснюється сімейний анамнез цієї хвороби, а також той факт, що не всі курці, навіть з великим стажем, захворюють.
- Стать і вік. Більше страждають від ХОЗЛ чоловіки старше 40 років, однак це можна пояснити і старінням організму, і тривалістю стажу паління. Наводяться дані, що зараз рівень захворюваності серед чоловіків і жінок майже зрівнявся. Причиною цього може бути поширення куріння серед жінок, а також підвищена чутливість жіночого організму до пасивного паління.
- Будь-які негативні впливи, які впливають на розвиток органів дихання дитини у внутрішньоутробному періоді і ранньому дитячому віці, підвищують ризик виникнення ХОЗЛ у майбутньому. Саме по собі фізичне недорозвинення також супроводжується зменшенням об’єму легень.
- Інфекції. Часті респіраторні інфекції в дитинстві, а також підвищена сприйнятливість до них в більш старшому віці.
- Гіперреактивність бронхів. Хоча гіперреактивність бронхів – це основний механізм розвитку бронхіальної астми, цей фактор також вважається фактором ризику ХОЗЛ.
- Куріння. 90% всіх страждають на ХОЗЛ – курці. Тому можна з повною впевненістю стверджувати, що куріння – основна причина розвитку цієї хвороби. Цей факт необхідно донести до максимальної кількості людей, так як куріння є і єдиним керованим фактором у профілактиці захворюваності та смертності. Людина не може впливати на свої гени, навряд чи зможе очистити навколишній повітря, але він може кинути палити завжди.

- Професійні шкідливості: органічна і неорганічна пил, дим, хімічні домішки. Найбільшому ризику піддаються працівники шахт, будівельники (цементний пил), працівники металургійних виробництв, хлопководы, працівники зерносушильних цехів, виробництва паперу. При дії цих несприятливих чинників захворювання ХОЗЛ в рівній мірі схильні як курців, так і некурців.
- Насиченість навколишнього повітря продуктами згоряння біопалива (деревини, вугілля, гною, соломи). У районах з низькою цивілізацією саме цей фактор веде до захворюваності на ХОЗЛ.
Загальні відомості
Хронічну обструктивну хворобу (ХОЗЛ) сьогодні виділяють як самостійне захворювання легенів і відмежовують від низки хронічних процесів дихальної системи, що протікають з обструктивним синдромом (обструктивного бронхіту, вторинної емфіземи легень, бронхіальної астми та ін).
Згідно з епідеміологічними даними, ХОЗЛ частіше вражає чоловіків після 40 років, займає лідируючі позиції серед причин інвалідності та 4 місце серед причин летальності активної та працездатної частини населення.
Хронічна обструктивна хвороба легень
Патогенез хронічної обструктивної хвороби легень
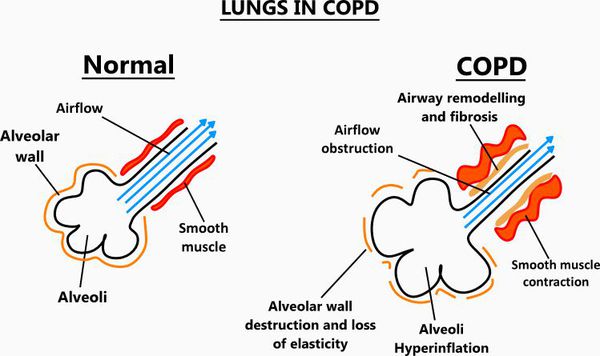
При ХОЗЛ страждають як дихальні шляхи, так і тканину самого легені — легенева паренхіма.
Починається захворювання в дрібних дихальних шляхах з закупорки їх слизом, що супроводжується запаленням з формуванням перибронхиального фіброзу (ущільнення сполучної тканини) і облітерації (заростання порожнини).
При сформованої патології бронхитический компонент включає:
- гіперплазію слизових залоз (надлишкове новоутворення клітин)[4];
- слизуваті запалення і набряк;
- бронхоспазм і закупорку дихальних шляхів секретом, що призводить до звуження дихальних шляхів і збільшення їх опору.

Эмфизематозный компонент призводить до руйнування кінцевих відділів дихальних шляхів — альвеолярних стінок і підтримуючих структур з утворенням значно розширених повітряних просторів. Відсутність тканинного каркаса дихальних шляхів призводить до їх звуження внаслідок тенденції до динамічного спаданню під час видиху, що стає причиною експіраторного колапсу бронхів.[4]
До всього іншого, руйнування альвеолярно-капілярної мембрани впливає на газообменные процеси в легенях, знижуючи їх дифузійну здатність. В результаті цього виникають зменшення оксигенації (кисневе насичення крові) і альвеолярної вентиляції. Відбувається надлишкова вентиляція недостатньо перфузируемых зон, що призводить до зростання вентиляції мертвого простору і порушення виведення вуглекислого газу З2. Площа альвеолярно-капілярної поверхні зменшена, але може бути достатньою для газообміну в стані спокою, коли ці аномалії можуть не проявлятися. Однак при фізичному навантаженні, коли потреба в кисні зростає, якщо додаткових резервів газообменивающихся одиниць немає, то виникає гіпоксемія — нестачу кисню в крові.
З’явилася гіпоксемія при тривалому існуванні у пацієнтів з ХОЗЛ включає ряд адаптивних реакцій. Пошкодження альвеолярно-капілярних одиниць викликає підйом тиску в легеневій артерії. Оскільки правий шлуночок серця в таких умовах повинен розвивати більший тиск для подолання збільшеного тиску в легеневій артерії, він гіпертрофується і розширюється (з розвитком серцевої недостатності правого шлуночка). Крім того, хронічна гіпоксемія здатна викликати збільшення еритропоезу, який згодом збільшує в’язкість крові і посилює правошлуночкова недостатність.
Фактори навколишнього середовища і генетична схильність викликають хронічне запальне ураження внутрішньої оболонки бронхів, що призводить до порушення місцевого бронхіального імунітету. При цьому збільшується вироблення бронхіальної слизу, підвищується її в’язкість, створюючи тим самим сприятливі умови для розмноження бактерій, порушення прохідності бронхів, зміни легеневої тканини і альвеол. Прогресування ХОЗЛ веде до втрати оборотного компоненту (набряку слизової бронхів, спазму гладкої мускулатури, секреції слизу) і збільшення необоротних змін, що призводять до розвитку перибронхиального фіброзу та емфіземи. До прогресуючої дихальної недостатності при ХОЗЛ можуть приєднуватися бактеріальні ускладнення, що призводять до рецидивів легеневих інфекцій.
Протягом ХОЗЛ посилюється розладом газообміну, що виявляється зниженням О2 і затримкою СО2 в артеріальній крові, підвищенням тиску в руслі легеневої артерії і веде до формування легеневого серця. Хронічне легеневе серце викликає недостатність кровообігу і летальний кінець у 30% пацієнтів з ХОЗЛ.
Вплив тютюнового диму та інших подразнюючих речовин призводить у схильних осіб до виникнення хронічного запалення в стінках бронхів. Ключовим є ураження дистальних їх відділів (тобто розташованих ближче до легеневій паренхімі та альвеолах).
В результаті запалення відбувається порушення нормального виділення та відходження слизу, закупорка дрібних бронхів, легко приєднується інфекція, запалення поширюється на підслизовий і м’язовий шари, м’язові клітини гинуть і заміщуються сполучною тканиною (процес ремоделювання бронхів).
Одночасно відбувається руйнування паренхіми легеневої тканини, перемичок між альвеолами – розвивається емфізема, тобто гипервоздушность легеневої тканини. Легкі як би роздуваються повітрям, зменшується їх еластичність.
Дрібні бронхи на видиху погано розправляються – повітря насилу виходить з эмфизематозной тканини. Порушується нормальний газообмін, так як обсяг вдиху також зменшується. В результаті цього виникає основний симптом всіх хворих ХОЗЛ – задишка, особливо посилюється при рухах, ходьбі.
Наслідком дихальної недостатності стає хронічна гіпоксія. Страждає від цього весь організм. Тривала гіпоксія призводить до звуження просвіту легеневих судин виникає легенева гіпертензія, яка веде до розширення правих відділів серця (легеневе серце) і приєднання серцевої недостатності.
Чому ХОЗЛ виділена в окрему нозологію?
Інформованість про цей термін настільки низька, що більша частина пацієнтів, які вже страждають даним захворюванням, не знають, що вони хворіють на ХОЗЛ. Навіть якщо такий діагноз і виставляється у медичній документації, в побуті як хворих, так і лікарів досі переважають звичні раніше «хронічний бронхіт» і «емфізема».
Основними складовими у розвитку ХОЗЛ дійсно є хронічне запалення та емфізема легенів. Так чому ж тоді ХОЗЛ виділена в окремий діагноз?
У назві даної нозології ми бачимо основний патологічний процес – хронічна обструкція, тобто звуження просвіту дихальних шляхів. Але процес обструкції присутня і при інших захворюваннях.
Відміну від ХОЗЛ бронхіальної астми в тому, що при ХОЗЛ обструкція майже або зовсім необоротна. Це підтверджується спирометрическими вимірами із застосуванням бронхолітиків. При бронхіальній астмі після застосування бронхолітиків відбувається поліпшення показників ОФВ1 і ПСВ більше, чим на 15%. Така обструкція трактується як оборотна. При ХОЗЛ ці цифри змінюються незначно.
Хронічний бронхіт може передувати або супроводжувати ХОЗЛ, але він є самостійним захворюванням з чітко визначеними критеріями (тривалий кашель і гіперсекреція слизу), та й сам термін припускає поразка тільки бронхів.
При ХОЗЛ уражаються всі структурні елементи легенів – бронхи, альвеоли, судини, плевра. Не завжди хронічного бронхіту супроводжують обструктивні порушення. З іншого боку, не завжди при ХОЗЛ спостерігається підвищене виділення мокротиння.
Таким чином, ХОЗЛ зараз – це окремий діагноз, має свої критерії, і ні в якому разі не підміняє собою інші діагнози.
Діагностичні критерії ХОЗЛ
Запідозрити ХОЗЛ можна при наявності сполучення всіх або декількох ознак, якщо вони виникають у осіб старше 40 років:
- Задишка. Задишка при ХОЗЛ – поступово наростаюча, посилюється при фізичній активності. Саме задишка зазвичай є першим приводом до звернення до лікаря, хоча насправді це означає далеко зайшов і безповоротній патологічний процес.
- Кашель. Кашель при ХОЗЛ хронічний, зазвичай з мокротою, але може бути і непродуктивним. Кашель зазвичай з’являється на кілька років раніше задишки, часто недооцінюється пацієнтами, вважається звичайною справою у курців. Однак треба зазначити, що ХОЗЛ може протікати і без кашлю.
- Поєднання прогресуючої задишки і кашлю з впливом агресивних факторів: куріння, професійних шкідливостей, диму від домашнього пічного опалення. Існує таке поняття, як індекс паління: кількість викурених в день сигарет множиться на 12. При перевищенні цього показника вище 160, пацієнта з упевненістю відносять до групи ризику з ХОЗЛ.
- Поєднання симптомів з спадковим анамнезом.
- Свистяче дихання і вислуховує хрипи. Цей симптом непостійний і не має такого діагностичного значення, як при бронхіальній астмі.
- При підозрі на ХОЗЛ пацієнту проводять спирометрическое обстеження.
Інші показники спірометрії – пікова швидкість видиху, а також вимірювання ОФВ1 без тесту з бронхолітиками можуть проводитися як скринінгове обстеження, однак не підтверджують діагноз ХОЗЛ.
З інших методів, що призначаються при ХОЗЛ, крім звичайного клінічного мінімуму, можна відзначити рентгенографію легень, пульсоксиметрию (визначення насиченості крові киснем), дослідження газів крові (гіпоксемія, гіперкапнія), бронхоскопія, КТ грудної клітки, дослідження мокротиння.
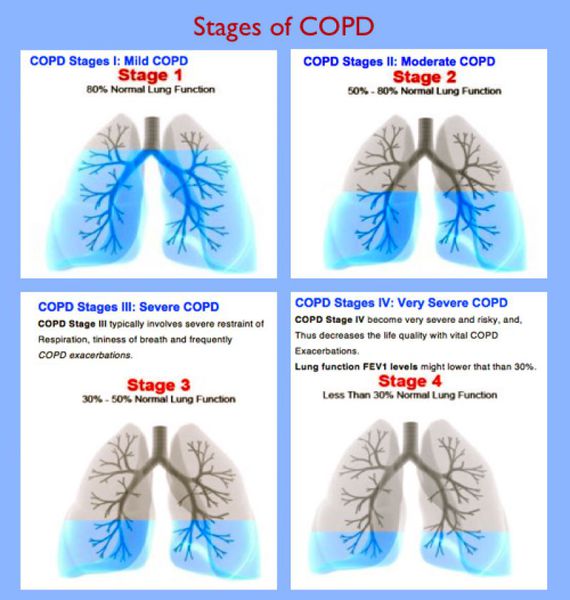
Класифікація ХОЗЛ
Міжнародними експертами у розвитку хронічної обструктивної хвороби легень виділяється 4 стадії. Критерієм, покладеним в основу класифікації ХОЗЛ є зменшення відносини ОФВ (об’єму форсованого видиху) до ФЖЕЛ (форсованої життєвої ємності легень)
- Стадія 0 (предболезнь). Характеризується підвищеним ризиком розвитку ХОЗЛ, але не завжди в неї трансформується. Проявляється постійним кашлем і секрецією мокротиння при незміненій функції легень.
- Стадія I (легкого перебігу ХОЗЛ). Виявляються незначні обструктивні порушення (об’єм форсованого видиху за 1 сек. – ОФВ1 {amp}gt; 80% від норми), хронічний кашель і продукція мокротиння.
- Стадія II (середньотяжкого перебігу ХОЗЛ). Прогресують обструктивні порушення (50 %
- Стадія III (важкого перебігу ХОЗЛ). Наростає обмеження повітряного потоку при видиху (30 %
- Стадія IV (украй важкого перебігу ХОЗЛ). Проявляється тяжкою формою бронхіальної обструкції, загрозливою для життя (ОФВ, дихальною недостатністю, розвитком легеневого серця.
Існує декілька класифікацій за стадіями ХОЗЛ, ступенями тяжкості, клінічними варіантами.
Класифікація за стадіями враховує виразність симптомів і дані спірометрії:
- Стадія 0. Група ризику. Вплив несприятливих факторів (куріння). Скарг немає, функція легенів не порушена.
- Стадія 1. Легкий перебіг ХОЗЛ.
- Стадія 2. Середньотяжкий перебіг ХОЗЛ.
- Стадія 3. Важкий перебіг.
- Стадія 4. Вкрай важкий перебіг.
У пацієнтів з ОФВ1/ФЖЕЛ {amp}lt;0,70:
- GOLD 1: Легка ОФВ1 ≥80% від належного
- GOLD 2: Середньої тяжкості 50% ≤ ОФВ1 {amp}lt; 80%.
- GOLD 3: Важка 30% ≤ ОФВ1 {amp}lt; 50%.
- GOLD 4: Вкрай важка ОФВ1 {amp}lt;30%.
Необхідно зазначити, що вираженість симптомів не завжди корелює зі ступенем бронхіальної обструкції. Пацієнтів з легким ступенем обструкції може турбувати досить виражена задишка, і, навпаки, хворі з GOLD 3 і GOLD 4 можуть тривалий час відчувати себе досить задовільно.
Для оцінки тяжкості задишки у пацієнтів використовуються спеціальні опитувальники, вираженість симптомів визначається в балах. Необхідно також в оцінці перебігу захворювання орієнтуватися і на частоту загострень, на ризик ускладнень.
Тому в даному доповіді пропонується на підставі аналізу суб’єктивних симптомів, спирометрических даних і ризику загострень розділяти пацієнтів на клінічні групи – A, B, C, D.
Практичні лікарі виділяють ще клінічні форми ХОЗЛ:
- Эмфизематозный варіант ХОЗЛ. З скарг у таких хворих переважає задишка. Кашель спостерігаються рідше, мокротиння може не бути. Гіпоксемія, легенева гіпертензія настають пізно. Такі пацієнти, як правило, мають низьку масу тіла, колір шкірних покривів рожево-сірий. Їх називають «рожевими пыхтельщиками».
- Бронхитический варіант. Такі хворі скаржаться в основному на кашель з мокротою, задишка турбує менше, у них досить швидко розвивається легеневе серце з відповідною картиною серцевої недостатності –синюшністю, набряками. Таких пацієнтів називають «синіми отечниками».
Поділ на эмфизематозный і бронхитический варіанти досить умовно, найчастіше спостерігаються змішані форми.
У перебігу хвороби виділяють фазу стабільного перебігу і фазу загострення.
Симптоми хронічної обструктивної хвороби легень
ХОЗЛ — хвороба другої половини життя, частіше розвивається після 40 років. Розвиток хвороби — поступовий процес тривалий, найчастіше непомітний для пацієнта.
Звернутися до лікаря змушують з’явилися задишка і кашель — найпоширеніші симптоми захворювання (майже постійна задишка; кашель частий і щоденний, з виділеннями мокроти вранці).[2]
Типовий пацієнт з ХОЗЛ — курящий чоловік 45-50 років, скаржиться на часту задишку при фізичному навантаженні.
Кашель — один з найбільш ранніх симптомів хвороби. Він часто недооцінюється пацієнтами. На початкових стадіях хвороби кашель носить епізодичний характер, але пізніше стає щоденним.
Мокрота також відносно ранній симптом захворювання. На перших стадіях вона виділяється в невеликих кількостях, в основному вранці. Характер слизовий. Гнійна багато мокротиння з’являється під час загострення захворювання.
Задишка виникає на більш пізніх стадіях захворювання і відзначається спочатку тільки при значній і інтенсивному фізичному навантаженні, посилюється при респіраторних захворюваннях. Надалі задишка модифікується: відчуття нестачі кисню під час звичайних фізичних навантажень змінюється тяжкою дихальною недостатністю і через час посилюється. Саме задишка стає частою причиною для того, щоб звернутися до лікаря.
Коли можна запідозрити наявність ХОЗЛ?
Ось кілька питань алгоритму ранньої діагностики ХОЗЛ:[1]
- Кашляєте Ви кожен день по кілька разів? Чи турбує Вас?
- Виникає при відкашлювання мокротиння або слиз (часто/щодня)?
- У Вас швидше/частіше з’являється задишка, в порівнянні з однолітками?
- Ви старше 40 років?
- Курите Ви і доводилося палити раніше?
При позитивно відповіді більш чим на 2 питання необхідно проведення спірометрії з бронходилятационным тестом. При показнику тесту ОФВ1/ФЖЕЛ ≤ 70 визначається підозра на ХОЗЛ.
На ранніх стадіях хронічна обструктивна хвороба легень протікає потай і не завжди виявляється вчасно. Характерна клініка розгортається, починаючи з среднетяжелой стадії ХОЗЛ.
Перебіг ХОЗЛ характеризується кашлем із мокротинням і задишкою. На ранніх стадіях турбує епізодичний кашель з виділенням слизової мокроти (до 60 мл в добу) і задишка при інтенсивних навантаженнях; по мірі прогресування тяжкості захворювання кашель стає постійним, задишка відчувається в спокої. З приєднанням інфекції протягом ХОЗЛ загострюється, характер мокротиння стає гнійним, її кількість збільшується. Протягом ХОЗЛ може розвиватися за двома типами клінічних форм:
- Бронхитическому типу. У пацієнтів з бронхитическим типом ХОЗЛ переважаючими проявами служать гнійні запальні процеси в бронхах, що супроводжуються інтоксикацією, кашлем, рясним відділенням мокроти. Бронхіальна обструкція виражена значно, легенева емфізема – слабо. Цю групу пацієнтів умовно називають «синіми отечниками» зважаючи дифузно-синього ціанозу шкірних покривів. Розвиток ускладнень і термінальна стадія наступають в молодому віці.
- Эмфизематозному типу. При розвитку ХОЗЛ за эмфизематозному типу на перший план в симптоматиці виходить експіраторна задишка (з утрудненим видихом). Емфізема легень переважає над бронхіальною обструкцією. По характерному зовнішньому вигляду пацієнтів (рожево-сірий колір шкірних покривів, бочкоподібна грудна клітка, кахексія) їх називають «рожевими пыхтельщиками». Має більш доброякісний перебіг, пацієнти, як правило, доживають до похилого віку.
Загострення ХОЗЛ
Загостренням ХОЗЛ називається стан, що гостро розвивається, коли симптоми захворювання виходять за рамки звичайного його перебігу. Відбувається посилення задишки, кашлю і погіршення загального стану хворого. Звичайна терапія, якою він користувався раніше, не усуває ці симптоми до звичного стану, потребує зміни дози або схеми лікування. Зазвичай при загостренні ХОЗЛ потрібна госпіталізація.
Діагностика загострень ґрунтується виключно на скаргах, анамнезі, клінічних проявах, а також може підтверджуватися додатковими дослідженнями (спірометрія, загальний аналіз крові, мікроскопія та бактеріологічне дослідження мокротиння, пульсоксиметрія).
Причинами загострення найчастіше є респіраторні вірусні та бактеріальні інфекції, рідше – інші фактори (вплив шкідливих факторів у навколишньому повітрі). Звичайне ГРЗ у пацієнта з ХОЗЛ – це подія, яка значно знижує функцію легенів, причому повернення до вихідного стану може зайняти тривалий час, або ж стабілізація відбудеться на більш важкого ступеня захворювання.
Чим частіше трапляються загострення, тим гірший прогноз захворювання і вище ризик ускладнень.
Ускладнення
Прогресуючий перебіг хронічної обструктивної хвороби легень може ускладнюватися пневмонією, гострою або хронічною дихальною недостатністю, спонтанним пневмотораксом, пневмосклерозом, вторинною поліцитемією (эритроцитозом), застійної серцевої недостатністю і т. д.

У важкої і вкрай важкого ступеня ХОЗЛ у пацієнтів розвиваються легенева гіпертензія і легеневе серце. Прогресуючий перебіг ХОЗЛ веде до змін побутової активності пацієнтів і зниження якості їх життя.
Внаслідок того, що пацієнти з ХОЗЛ перебувають у стані постійної гіпоксії, у них часто розвиваються такі ускладнення:
- Гостра і хронічна дихальна недостатність.
- Пневмонії.
- Серцево-судинні ускладнення. Тут потрібно відзначити як формування хронічного легеневого серця, так і поява або посилення ІХС, атеросклерозу, артеріальної гіпертензії.
- Остеопороз.
- Дистрофія м’язів.
- Метаболічний синдром.
- Депресія.
- Рак легені.
- Спонтанний пнемоторакс.
Ускладненнями ХОЗЛ є інфекції, дихальна недостатність і хронічне легеневе серце. Також у пацієнтів з ХОЗЛ з більшою частотою зустрічається бронхогенна карцинома (рак легені), хоча вона не є безпосереднім ускладненням хвороби.

Дихальна недостатність — стан апарату зовнішнього дихання, при якому або не забезпечується підтримка напруги О2 і СО2 в артеріальній крові на нормальному рівні, або воно досягається за рахунок підвищеної роботи системи зовнішнього дихання. Виявляється, головним чином, задишкою.
Хронічне легеневе серце — збільшення і розширення правих відділів серця, яке відбувається при підвищенні артеріального тиску в малому колі кровообігу, розвинуте, у свою чергу, в результаті легеневих захворювань. Основною скаргою пацієнтів також є задишка.
Діагностика
Якщо у пацієнтів кашель, виділення мокротиння, задишки, а також були виявлені фактори ризику розвитку хронічної обструктивної хвороби легень, то у них у всіх повинен передбачатись діагноз ХОЗЛ.
Для того, щоб встановити діагноз, враховуються дані клінічного обстеження (скарги, анамнез, фізикальне обстеження).
При фізикальному обстеженні можуть виявлятися симптоми, характерні для довгостроково протікає бронхіту: «годинних стекол» та/або «барабанних паличок» (деформація пальців), тахіпное (прискорене дихання) і задишка, зміна форми грудної клітки (для емфіземи характерна бочкоподібна форма), мала рухливість її під час дихання, западіння міжреберних проміжків при розвитку дихальної недостатності, опущення меж легень, зміна перкуторного звуку на коробковий, ослаблене везикулярне дихання, сухі свистячі хрипи, які посилюються при форсованому видиху (тобто швидкому видиху після глибокого вдиху). Тони серця можуть прослуховуватися з працею. На пізніх стадіях може мати місце дифузний ціаноз, виражена задишка, з’являються периферичні набряки. Для зручності захворювання поділяють на дві клінічні форми: эмфизематозную і бронхитическую. Хоча в практичній медицині частіше зустрічаються випадки змішаної форми захворювання.

Найважливіший етап діагностики ХОЗЛ — аналіз функції зовнішнього дихання (ФЗД). Він необхідний не тільки для визначення діагнозу, але й для встановлення ступеня тяжкості захворювання, складання індивідуального плану лікування, визначення ефективності терапії, уточнення прогнозу перебігу хвороби і оцінки працездатності. Встановлення відсоткового співвідношення ОФВ1/ФЖЕЛ найчастіше застосовується в лікувальній практиці. Зменшення об’єму форсованого видиху в першу секунду до форсованої життєвої ємності легенів ОФВ1/ФЖЕЛ до 70 % — початковий ознака обмеження повітряного потоку навіть при збереженій ОФВ1{amp}gt;80% належної величини. Низька пікова швидкість потоку повітря на видиху, незначно змінюється при застосуванні бронходилятаторов також говорить на користь ХОЗЛ. При вперше діагностованих скаргах і зміни показників ФЗД спірометрія повторюється протягом року. Обструкція визначається як хронічна, якщо вона фіксується не менше 3-х разів за рік (незважаючи на проведене лікування), і ХОЗЛ діагностується.
Моніторування ОФВ1 — важливий метод підтвердження діагнозу. Спиреометрическое вимірювання показника ОФВ1 здійснюється багаторазово протягом декількох років. Норма щорічного падіння ОФВ1 для людей зрілого віку знаходиться в межах 30 мл у рік. Для пацієнтів з ХОЗЛ характерним показником такого падіння є 50 мл на рік і більше.
Бронхолитический тест — первинне обстеження, при якому визначається максимальний показник ОФВ1, встановлюються стадія та ступінь тяжкості ХОЗЛ, а також виключається бронхіальна астма (при позитивному результаті), обирається тактика і обсяг лікування, оцінюється ефективність терапії і прогнозується перебіг захворювання. Дуже важливо відличить ХОЗЛ від бронхіальної астми, так як у цих поширених захворювань однакову клінічний прояв — бронхообструктивный синдром. Однак підхід до лікування одного захворювання відрізняється від іншого. Головний відмітний ознака при діагностиці — оборотність бронхіальної обструкції, яка є характерною особливістю бронхіальної астми. Встановлено, що у людей з діагнозом ХОБЛ після прийому бронхолитика відсоток збільшення ОФВ1 — менше 12% від вихідного (або ≤200 мл), а у пацієнтів з бронхіальною астмою він, як правило, перевищує 15%.
Рентгенографія грудної клітки має допоміжне дтачение, так як зміни з’являються лише на пізніх стадіях захворювання.
ЕКГ може виявляти зміни, які характерні для легеневого серця.
Ехокг необхідна для виявлення симптомів легеневої гіпертензії і змін правих відділів серця.
Загальний аналіз крові — з його допомогою можна оцінити показники гемоглобіну і гематокриту (можуть бути підвищені з-за эритроцитоза).
Визначення рівня кисню в крові (SpO2) – пульсоксиметрія, неінвазивне дослідження для уточнення вираженості дихальної недостатності, як правило, у хворих з важкою бронхіальною обструкцією. Киснева насиченість крові менше 88%, що визначається в спокої, вказує на виражену гіпоксемію і необхідність призначення оксигенотерапії.
Повільне і прогресуючий перебіг хронічної обструктивної хвороби легень ставить питання про своєчасній діагностиці захворювання, що сприяє поліпшенню якості та збільшенню тривалості життя. При зборі анамнестичних даних необхідно звернути увагу на наявність шкідливих звичок (тютюнопаління) і виробничих факторів.
- Дослідження ФЗД. Найважливішим методом функціональної діагностики служить спірометрія, виявляє перші ознаки ХОЗЛ. Обов’язковим є вимірювання швидкісних та об’ємних показників: життєвої ємності легень (ЖЕЛ), форсованої життєвої ємності легень (ФЖЕЛ), об’єму форсованого видиху за 1 сек. (ОФВ1) та ін. в постбронходилатационной пробі. Підсумовування і співвідношення цих показників дозволяє діагностувати ХОЗЛ.
- Аналіз мокротиння.Цитологічне дослідження мокротиння у пацієнтів з ХОЗЛ дозволяє оцінити характер та вираженість запалення бронхів, виключити онконастороженість. Поза загострення характер мокротиння слизовий з переважанням макрофагів. У фазу загострення ХОЗЛ мокрота стає в’язкою, гнійної.
- Аналіз крові. Клінічне дослідження крові при ХОЗЛ виявляє полицетемию (збільшення кількості еритроцитів, гематокриту, гемоглобіну, в’язкості крові) як наслідок розвитку гіпоксемії при бронхитическом типі захворювання. У пацієнтів з вираженими явищами дихальної недостатності досліджують газовий склад крові.
- Рентгенографія грудної клітки. При рентгенографії легень виключаються інші захворювання з подібними клінічними проявами. У пацієнтів з ХОЗЛ на рентгенограмі визначається ущільнення і деформація бронхіальних стінок, эмфизематозные зміни легеневої тканини.
Зміни, які визначаються при на ЕКГ, характеризуються гіпертрофії правих відділів серця, що свідчать про розвиток легеневої гіпертензії. Діагностична бронхоскопія при ХОЗЛ показана для диференціальної діагностики, огляду слизової бронхів та оцінки її стану, паркану на аналіз бронхіального секрету.

КТ ОГК. Парасептальная і центрилобулярная емфізема, найбільш виражена у ділянці верхівок, у пацієнта з ХОЗЛ (хронічного курця).
Лікування ХОЗЛ
Лікування ХОЗЛ сприяє:
- зменшення клінічних проявів;
- підвищенню толерантності до фізичного навантаження;
- профілактиці прогресування хвороби;
- профілактики та лікування ускладнень і загострень;
- підвищення якості життя;
- зниження смертності.
До основних напрямів лікування відносяться:
- ослаблення ступеня впливу факторів ризику;
- освітні програми;
- медикаментозне лікування.
Ослаблення ступеня впливу факторів ризику
Відмова від куріння обов’язковий. Саме це є найбільш ефективним способом, який знижує ризик розвитку ХОЗЛ.
Виробничі шкідливості також слід контролювати і знижувати їх вплив, застосовуючи адекватну вентиляцію та очищувачі повітря.
Освітні програми
Освітні програми при ХОЗЛ включають в себе:
- базові знання про захворювання та загальних підходах до лікування з спонуканням пацієнтів до припинення куріння;
- навчання тому, як правильно використовувати індивідуальні інгалятори, спейсери, небулайзери;
- практику самоконтролю з застосуванням пикфлоуметров, вивчення заходів невідкладної самодопомоги.
Навчання пацієнтів займає вагоме місце в лікуванні пацієнтів і впливає на подальший прогноз (рівень доказовості А).
Метод пікфлоуметрії дає можливість пацієнту щоденно самостійно контролювати піковий об’єм форсованого видиху — показник, що тісно корелює з величиною ОФВ1.
Пацієнтам з ХОЗЛ на кожній стадії показані фізичні тренують програми з метою збільшення переносимості фізичних навантажень.
Медикаментозне лікування
Фармакотерапія при ХОЗЛ залежить від стадії захворювання, тяжкості симптомів, вираженості бронхіальної обструкції, наявність дихальної або правошлуночкової недостатності, супутніх захворювань. Препарати, які борються з ХОЗЛ, діляться на засоби для зняття нападу та для профілактики розвитку нападу. Перевагу надають інгаляційним формам препаратів.

Для купірування рідкісних нападів бронхоспазму призначають інгаляції бета-адреностимуляторів короткої дії: сальбутамол, фенотерол.
Препарати для профілактики нападів:
- формотерол;
- тіотропію бромід;
- комбіновані препарати (беротек, беровент).
Якщо застосування інгаляції неможливо або їх ефективність недостатня, то, можливо, необхідно застосування теофіліну.
При бактеріальному загостренні ХОЗЛ потрібне підключення антибіотиків. Можуть бути застосовані: амоксицилін 0,5-1 г 3 рази на добу, азитроміцин по 500 мг три доби, кларитроміцин СР 1000 мг 1 раз на добу, кларитроміцин 500 мг 2 рази на добу, амоксицилін клавуланова кислота 625 мг 2 рази на добу, цефуроксим 750 мг 2 рази на добу.
Зняття симптомів ХОЗЛ також допомагають глюкокортикостероїди, які також вводять інгаляційно (беклометазона дипропіонат, флутиказона пропіонат). Якщо ХОЗЛ протікає стабільно, то призначення системних глюкокортикостероїдів не показано.
Традиційні відхаркувальні та муколітичні засоби дають слабкий позитивний ефект у пацієнтів із ХОЗЛ.
У важких пацієнтів з парціальним тиском кисню (рО2) 55 мм рт. ст. і менше в спокої показана киснева терапія.
На початку терапії проводиться немедикаментозне оздоровлення пацієнтів. До нього відноситься зниження впливу шкідливих чинників у вдихуваному повітрі, ознайомлення з потенційними ризиками і способами підвищення якості вдихуваного повітря.
Важливо! Незалежно від стадії ХОЗЛ хворому слід кинути палити.
Лікування хронічної обструктивної хвороби легень передбачає:
- зменшення ступеня проявів клінічних симптомів;
- підвищення якості життя хворого;
- попередження прогресування бронхообструкції;
- запобігання розвитку ускладнень.
Терапія здійснюється в двох основних формах: базисної та симптоматичної.
Базисна являє собою тривалу форму лікування і передбачає застосування засобів, що розширюють бронхи — бронходилататоров.
Симптоматична терапія проводиться при загостреннях. Вона спрямована на боротьбу з інфекційними ускладненнями, що забезпечує розчинення і відходження мокротиння з бронхів.
Важливо! Рекомендовані щеплення від пневмококової інфекції один раз у 5 років і вакцинація від грипу кожен сезон. Це дозволяє запобігти розвитку ускладнень і погіршення перебігу ХОЗЛ.
Медикаментозні засоби, що застосовуються при лікуванні:
- бронхорасширяющие;
- комбінації глюкокортикоїдів та бета2—агоністів;
- глюкокортикостероїди в інгаляторах;
- інгібітор фосфодіестерази—4 – Рофлумиласт;
- Метилксантини Теофілін.
Основні методи терапії:
- Якщо має місце сильна задишка, то застосовуються короткодействующие бронходилататори: Тербуталін, Берротек, Сальбутамол, Фенотерол, Вентолин. Подібні лікарські препарати можуть використовуватися до чотирьох разів на день. Обмеженнями до застосування служать вади серця, тахіаритмії, глаукома, цукровий діабет, міокардит, тиреотоксикоз, аортальний стеноз.
Важливо! Необхідно вірно проводити інгаляції, в перший раз краще зробити це в присутності лікаря, який вкаже на помилки. Ліки впорскується на вдиху, це попередить осідання його в горлі і забезпечить розподіл в бронхах. Після інгаляції слід затримати дихання на 10 секунд на вдиху.
- Якщо у пацієнта є мокрий кашель, то призначаються препарати, які сприяють розрідженню — муколітики. Кращими засобами вважаються ліки, в основі яких знаходиться ацетилцистеїн: АЦЦ, Флуімуціл у формі розчинної у воді порошку і шипучих таблеток. Існує ацетилцистеїн у вигляді 20% розчину для інгаляцій за допомогою небулайзера (спеціальне пристосування, що перетворює рідку форму лікарського засобу в аерозоль). Ацетилцистеиновые інгаляції впливають ефективніше порошків і таблеток, що приймаються всередину, так як речовина відразу виявляється в бронхах.
При лікуванні ХОЗЛ середнього ступеня тяжкості ефективні лікарські засоби, які сприяють видаленню мокроти, що розширюють бронхи засоби. А при бронхитической ХОЗЛ — протизапальні ліки.
Принципи терапії:
- Регулярно або періодично використовуються ліки, які уповільнюють обструкцію бронхів.
- Для зняття загострення хвороби застосовуються інгаляційні глюкокортикоїди. Вони можуть бути використані в сукупності з андреномиметиками, які розраховані на тривалу дію.
- Як доповнення до медикаментозного лікування використовується лікувальна фізкультура, яка підвищує стійкість пацієнтів до фізичних навантажень, знижує стомлення і задишку.
ХОЗЛ від інших недуг відрізняється тим, що при його прогресуванні збільшується обсяг терапевтичних процедур, але жодна з застосовуваних засобів не впливає на зниження прохідності бронхів.
Третя ступінь
Лікування хворих з третьою стадією тяжкості ХОЗЛ:
- Проводиться безперервна протизапальна терапія.
- Призначаються великі і середні дози глюкокортикостероїдів: Бекотид, Пульмикорт, Беклазон, Бенакорт, Фликсотид у вигляді аерозолів для інгаляцій через небулайзер.
- Можуть застосовувати комбіновані ліки, що включають в себе бронхолитик тривалої дії і глюкокортикостероїд. Наприклад, Симбикорт, Серетид, які є найбільш ефективними сучасними терапевтичними препаратами, призначеними для лікування 3-го ступеня ХОЗЛ.
Важливо! Якщо лікар призначив кортикостероїд у формі інгаляції, обов’язково слід поцікавитись, як його правильно застосовувати. Неправильне проведення інгаляції зводить нанівець ефективність препарату і збільшує ймовірність виникнення побічних ефектів. Після кожної інгаляції треба полоскати ротову порожнину.
Четверта ступінь
Лікування хворих з вкрай тяжкою стадією ХОЗЛ:
- Додатково до бронхолитикам і глюкокортикостероїдів призначається оксигенотерапія (вдихання збагаченого киснем повітря з переносного балончика).
- Хірургічне лікування проводиться, тільки якщо дозволяє вік і здоров’я пацієнта (відсутні захворювання інших органів і систем).
- У важких випадках робиться штучна вентиляція легенів.
- Якщо ХОЗЛ доповнюється інфекцією, то лікарі проведену терапію доповнюють антибіотиками. Застосовуються фторхинолы, цефалоспорини, похідні пеніциліну в залежності від стану пацієнта і наявних супутніх недуг.
Лікування ХОЗЛ потребує значних спільних зусиль лікарів і пацієнтів. Тривало відбувалися зміни в легенях не можуть бути усунені одномоментно допомогою стандартної терапії. Внаслідок хронічних змін в дихальній системі бронхи пошкоджуються — заростають сполучною тканиною і звужуються, що безповоротно.
Основні принципи лікувальних і профілактичних заходів при ХОЗЛ:
- Відмова від куріння. На перший погляд простий, але найбільш труднореализуемый момент.
- Фармакотерапія. Ранній початок базисного медикаментозного лікування дозволяє значно поліпшити якість життя пацієнта, зменшити ризик загострень і збільшити тривалість життя.
- Схему лікарської терапії слід підбирати індивідуально з урахуванням тяжкості перебігу, прихильності пацієнта до тривалого лікування, доступності та вартості лікарських препаратів для кожного конкретного хворого.
- Слід пропонувати хворим з ХОЗЛ щеплення проти грипу і пневмококової інфекції.
- Доведений позитивний ефект фізичної реабілітації (тренувань). Даний метод знаходиться на стадії розробки, поки що не існує ефективних терапевтичних програм. Найпростіший спосіб, який можна запропонувати пацієнтові – щоденна ходьба протягом 20 хвилин.
- У разі тяжкого перебігу захворювання з вираженою дихальною недостатністю тривала інгаляція киснем як засіб паліативної допомоги дозволяє поліпшити стан хворого і продовжити життя.
Відмова від куріння
Доведено, що відмова від куріння тютюну має значний вплив на перебіг і прогноз ХОЗЛ. Незважаючи на те, що хронічний запальний процес вважається необоротним, припинення паління уповільнює його прогресування, особливо на ранніх стадіях захворювання.
Тютюнова залежність – серйозна проблема, яка вимагає великих витрат часу і сил не тільки самого пацієнта, але і медиків, а також родичів. Проводилося спеціальне тривале дослідження з групою курців, в якому пропонувалися різні заходи, спрямовані на боротьбу з цією залежністю (бесіди, переконання, практичні поради, психологічна підтримка, наочна агітація).
Цілями терапії хронічної обструктивної хвороби легень є уповільнення прогресування бронхообструкції і дихальної недостатності, зниження періодичності і тяжкості загострень, покращення якості і збільшення тривалості життя пацієнтів. Необхідним елементом комплексної терапії є усунення причини захворювання (насамперед куріння).
Лікування ХОЗЛ проводиться пульмонологом і складається з наступних компонентів:
- навчання пацієнта користування інгаляторами, спейсерами, небулайзерами, критеріями оцінки свого стану і навичкам самостійного надання допомоги;
- призначення бронходилататоров (препаратів, що розширюють просвіт бронхів);
- призначення муколітиків (препаратів, що розріджують мокротиння і полегшують його відходження);
- призначення інгаляційних глюкокортикостероїдів;
- антибіотикотерапії під час загострень;
- оксигенації організму і легеневої реабілітації.
У разі комплексного, методичного та адекватно підібраного лікування ХОЗЛ можливе зниження темпів розвитку дихальної недостатності, скорочення кількості загострень і продовження життя.
Прогноз і профілактика
Щодо повного одужання прогноз несприятливий. Неухильне прогресування ХОЗЛ призводить до інвалідизації. До прогностичними критеріями ХОЗЛ відносяться: можливість виключення провокуючого фактора, дотримання пацієнтом рекомендацій і лікувальних заходів, соціальний та економічний статус пацієнта.
Несприятливий перебіг ХОЗЛ спостерігається при тяжких супутніх захворюваннях, серцевій та дихальній недостатності, літньому віці пацієнтів, бронхитическом типі захворювання. Чверть пацієнтів з тяжкими формами загострень гинуть протягом року.
Заходами попередження ХОЗЛ служать виключення шкідливих факторів (відмова від тютюнопаління, дотримання вимог охорони праці при наявності профшкідливостей), профілактика загострень та інших бронхолегеневих інфекцій.
На прогноз захворювання впливає стадія ХОЗЛ і число повторних загострень. При цьому будь-яке загострення негативно позначається на загальному перебігу процесу, тому вкрай бажана якомога більш рання діагностика ХОЗЛ. Лікування будь-якого загострення ХОЗЛ слід починати максимально рано. Важливо також повноцінна терапія загострення, ні в якому разі не допустимо переносити його «на ногах».
Найчастіше люди наважуються звернутися до лікаря за медичною допомогою, починаючи з II среднетяжелой стадії. При III стадії хвороба починає надавати досить сильний вплив на пацієнта, симптоми стають більш вираженими (наростання задишки і часті загострення). На IV стадії відбувається помітне погіршення якості життя, кожне загострення стає загрозою для життя. Перебіг хвороби стає инвалидизирующим. Ця стадія супроводжується дихальною недостатністю, не виключено розвиток легеневого серця.
На прогноз захворювання впливає дотримання хворим медичних рекомендацій, дотримання лікування та здорового способу життя. Продовження куріння сприяє прогресуванню захворювання. Відмова від куріння призводить до уповільнення прогресування захворювання і уповільнення зниження ОФВ1. У зв’язку з тим, що захворювання має прогресуючий перебіг, багато пацієнти змушені приймати лікарські засоби довічно, багатьом потрібні поступово зростаючі дози і додаткові засоби в період загострень.
Найкращими засобами профілактики ХОЗЛ є: здоровий спосіб життя, що включає повноцінне харчування, загартовування організму, помірну фізичну активність, та виключення дії шкідливих факторів. Відмова від куріння – абсолютна умова профілактики загострення ХОЗЛ. Наявні виробничі шкідливості, при постановці діагнозу ХОЗЛ — достатній привід для зміни місця роботи. Профілактичними заходами є також уникнення переохолодження та обмеження контактів з хворими на ГРВІ.
З метою профілактики загострень пацієнтам з ХОЗЛ показана щорічна протигрипозна вакцинація. Людям з ХОЗЛ у віці 65 років і старше і пацієнтам при ОФВ1 {amp}lt; 40% показана вакцинація полівалентною пневмококової вакциною.


