Як роблять прокол при гаймориті?
Основним завданням маніпуляції є швидке усунення великих кількостей скупчився в синусах гнійного ексудату. Адже це стан загрожує поширенням інфекції на навколишні тканини та органи, результатом чого можуть стати такі грізні патології, як:
- менінгіт;
- сепсис;
- флегмона і т. д.
Іншими словами, процедура показана при виникненні загрози життю та здоров’ю хворого. Звідси можна зробити висновок, у яких випадках прокол носа при гаймориті проводиться. Це:
- відсутність відтоку гною з уражених синусів через природні отвори, при цьому сильно закладений ніс, постійно присутні головні болі, жар тощо;
- наявність гострих больових відчуттів в запалених пазухах, ще більше посилюються при відмінюванні голови вперед;
- виражена лихоманка, не устраняющаяся ліками протягом тривалого часу;
- наявність ризику виникнення ускладнень, виявленого при виконанні рентгена;
- неухильне погіршення стану хворого на тлі неефективності проведеної медикаментозної терапії.
Таким чином, лікування гаймориту проколом
призначається в основному при наявності вагомих показань для цього.
Значно рідше воно виконується з метою введення певного препарату в порожнину ураженого синуса.
Тим не менше іноді бувають ситуації, коли роблять пункцію в діагностичних цілях. Тоді основним завданням маніпуляції є дослідження вмісту синусів і диференціювання збудника захворювання.
Сьогодні завжди перевага віддається консервативним методам лікування. Слід розуміти, що проколюють ніс при гаймориті зазвичай в рамках екстреної допомоги, коли жодні інші способи не здатні допомогти і знизити ймовірність появи небажаних наслідків.
За рахунок постійного запровадження – видалення рідини відбувається ефективне промивання уражених синусів і вимивання з них скупчилися мас.

Великої різниці в показаннях до того, проколювати або немає синуси при двосторонній і односторонній поразці немає.
Якщо хвороба провокує сильне погіршення загального стану, консервативне лікування виявляється неефективним, а рентгенівські знімки показують високий ризик розвитку ускладнень, операція однозначно проводиться за умови відсутності протипоказань.
Проколювання гаймориту найчастіше виконується в положенні сидячи з трохи вперед похиленою головою. Це забезпечує безперешкодне витікання слизу, крові і гною в підставлений медичний лоток.
Анемізації слизових оболонок з метою усунення її набряку. Це дозволяє лікарю поліпшити огляд і полегшити проведення маніпуляції. Традиційно на цьому етапі застосовуються звичайні судинозвужувальні краплі на основі оксиметазоліну.
Знеболювання необхідно, щоб людина не відчував болю при здійсненні процедури. Сьогодні операція зазвичай виконується під місцевим наркозом.
При цьому хірург може піти 2-ма шляхами: провести аплікаційну анестезію (ввести в ніздрю тампон, просочений анестетиком на 5-7 хвилин) або зробити укол лідокаїну, ультракаїну, новокаїну або трамекаина.
Загальний наркоз показаний виключно при наявності ускладнень або важких супутніх патологій. Іноді його роблять дітям до 12 років, які не здатні спокійно сидіти при виконанні процедури.
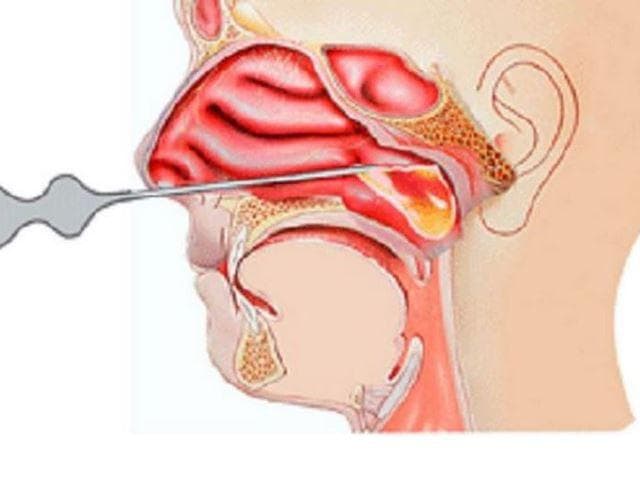
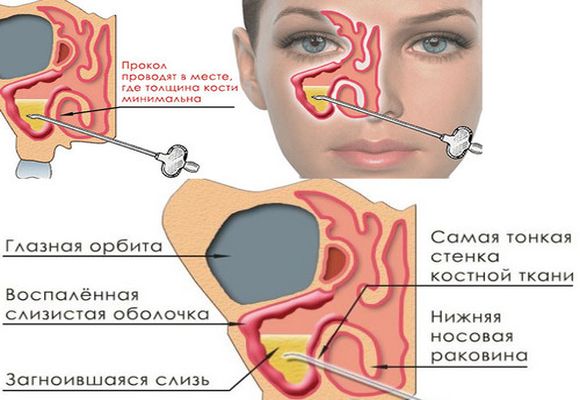
Безпосередньо сама пункція. Голка Куликівського для проколу гайморової пазухи вводиться в точку на верхній межі кісткової перегородки між синусом і носовим ходом, оскільки саме в цій області кістка має мінімальну товщину.
Як тільки фахівці відчують, що проколюють кісткову перегородку і провалювання голки в порожнину, вони зупиняються, під’єднують до голці шприц і відкачують ексудат. Після цього обов’язково проводиться поперемінне промивання пазухи фізіологічним розчином, антисептиком і антибіотиком.
Установка катетера. Залежно від стану хворого та особливостей перебігу патології ЛОР приймає рішення про необхідність встановлення катетера.
Його завданням є безперешкодний доступ в порожнину синуса для проведення різноманітних терапевтичних маніпуляцій, у тому числі повторного промивання, введення ліків і т. д. Тривалість перебування катетера в тілі пацієнта в кожному випадку визначається індивідуально.
Обов’язково для оцінки ефективності проведеної маніпуляції після її завершення роблять рентгенівський знімок. На ньому буде чітко видно відсутність гнійних мас або їх залишок.
Варто відзначити, що рентген пазух роблять і для постановки точного діагнозу, з допомогою знімка, лікар оцінить стан порожнини, а також наявність гнійного вмісту і його кількості.
На його підставі приймається рішення або проколювати, або вилікувати консервативними методами- «Зозулею» або «ЯМИКом», антибіотиками ітд.Скільки проколів роблять, залежить від поширеності запального процесу.
Після завершення операції самопочуття хворого швидко поліпшується і усувається ризик виникнення небажаних наслідків. При цьому більше не закладає ніс, а також усуваються головний біль, неприємний запах і лихоманка.
Однозначно після хірургічного втручання не можна піддавати організм стресів і переохолодженню. Це загрожує повторним інфікуванням, чим небезпечний такий варіант розвитку подій ясно: подібне призведе до рецидиву хвороби і, можливо, нової пункції.
Важливо
Всім пацієнтам фахівець завжди розповідає, що робити надалі. Традиційно забороняють лише відвідувати лазні, сауни, оскільки це загрожує носовою кровотечею.
Дуже часто виникають питання про те, Чи можна сякатися. Очищати таким чином носові ходи допускається вже через кілька годин після закінчення процедури, тобто як тільки видалять марлеві турунди.
При сякання в перші дні не потрібно прикладати великі зусилля, щоб не спровокувати відкриття кровотечі.
Антибіотики (Аугментин, Цифран, Макропен, Цефазолін, Сумамед, Флемоксин Солютаб, Амоксицилін, Азитрал, Хемомицин тощо). Препарати якої групи будуть використовуватися, визначається на підставі результатів бактеріологічного дослідження отриманого під час маніпуляції гною.
Такий підбір ліків дозволяє застосовувати максимально ефективні засоби і істотно знизити тривалість терапії, так як вже точно відомий збудник захворювання і його чутливість до різних антибіотиків.

Антигістаміни (Супрастин, Зодак, Тавегіл, Алерон, Лоперамід, Кларитин, Едем, Еріус). Ці ліки допоможуть уникнути розвитку алергічної реакції на лікарські препарати та усунути набряклість тканин.
(Називин, Кисло-Мефа, Назік, Нокспрей, Евказолін, Ринофлуимуцил тощо). Вони допоможуть швидко ліквідувати закладеність носи і прибрати набряклість слизової оболонки.
(фурацилін, калію перманганат) і сольовими розчинами (Долфін, Аквамаріс, Марімер, Физиомер, Хюмер, Аквалор). Такі процедури слід виконувати протягом тривалого часу аж до півроку.
Жарознижуючі (Панадол, Рапимиг, Нурофен, Мати, Найз, Німесил) призначаються при підвищеній температурі тіла.
Гомеопатія (Синупрет, Циннабсин, Ринитол Эдас-131), що допомагає організму швидше відновитися і підвищити силу імунної системи.
Хоча багато засоби народної медицини мають протизапальні й антисептичні властивості, перед початком їх використання варто проконсультуватися зі своїм лікарем. З його дозволу можна промивати носові ходи настоями і відварами:
- ромашки аптечної;
- календули;
- череди;
- деревію і т. д.
Також не зайвим буде вживати відвари і настої, сприяють зміцненню імунітету. В якості таких можна вибрати засоби на основі шипшини, глоду, ехінацеї, лимона і меду.
У більшості випадків ніс заживає без наслідків досить швидко. Зазвичай протягом місяця від нього не залишається ніяких слідів.
Проте іноді виникають ускладнення. Ризик їх появи безпосередньо залежить від стану пацієнта, його анатомічних особливостей і кваліфікації хірурга-отоларинголога.
Недосвідчений лікар може не розрахувати силу і випадково проткнути щоку. Це, безумовно, призведе до локального запального процесу.
Також є ризик виникнення:
- отиту;
- передозування анестетика і обумовленої цим втрати свідомості;
- тромбоемболії судин;
- флегмони очниці;
- менінгіту;
- остеопериостита та ін.
Тим не менш подібні наслідки мають місце вкрай рідко. Найчастіше пацієнтам після того, як зробили пункцію, докучає набряклість м’яких тканин і підвищення температури, що проходить самостійно.
Значно рідше болить ніс і йде кров, що також є нормальною реакцією організму на виконання хірургічного втручання. Якщо всі подібні наслідки поступово зникають, необхідність у повторному зверненні до лікаря немає.
Таким чином, найчастіше реабілітація проходить гладко. Стан хворого швидко поліпшується, а неприємна симптоматика усувається.
Профілактика
Після цього потрібно уважно ставитися до свого здоров’я, адже у людини, яка раніше зіткнувся з запальним процесом в синусах, ймовірність його повторного розвитку вище. Щоб знову не зустрітися з патологією і необхідністю здійснення пункції, слід:
- повною мірою виконувати всі отримані від лікуючого лікаря рекомендації;
- при появі карієсу, отиту та інших ЛОР-патологій негайно звертатися за кваліфікованою медичною допомогою;
- при виникненні ГРЗ починати лікування одразу ж, а при збереженні симптомів більше тижня звертатися до лікаря;
- при повторній появі ознак негайно відвідати отоларинголога;
- не допускати сухості повітря у приміщенні;
- часто высмаркиваться і робити масаж в області проекції гайморових пазух.
- отит;
- набряк;
- менінгіт;
- абсцес щоки;
- емфізема щоки або очниці;
- флегмона очниці;
- емболія судин;
- інфільтрат м’яких тканин обличчя.
Що таке гайморит – визначення захворювання
Гайморит називають запальний процес, що протікає на слизовій оболонці гайморової пазухи (її ще називають верхньощелепної пазухи). Запалення виникає при порушенні нормального відтоку слизу з пазух з одного боку, так і відразу обох. В цьому випадку створюється хороша середовище для розмноження патогенних мікроорганізмів.
Якщо захворювання протікає важко, то йому супроводжують сильні больові відчуття в області лоба, вилиць, виска. Буває, що болі можуть локалізуватися в одній половині обличчя (одностороннє запалення) або на всій його площі (двостороннє запалення).
Нерідко симптомами є зубна біль у верхній щелепі. Вона найбільш сильна при жуванні. Також можуть виникати порушення носового дихання(закладеність носа, гугнявість) і з’являтися прозорі слизові або жовто-зелені гнійні виділення з носа.
При гаймориті температура тіла піднімається до тридцяти восьми градусів і вище. Цей симптом вказує на гострий характер запального процесу. Якщо захворювання переходить в хронічну форму, то температура звичайно залишається в нормі.
Хворий гайморитом швидко втомлюється, відчуває слабкість, втрачає апетит.
Запалення верхньощелепних пазух найчастіше є наслідком застуди. Але причина його появи – це інфекція бактеріального характеру. ГРЗ, ГРВІ, скарлатини дозволяють створити сприятливе середовище для небезпечних бактерій.
Гайморит супроводжують рясні водянисті назальні виділення. Відрізняється запалення пазух від простої ринореї тим, що триває більше тижня. Якщо захворювання носить хронічний характер, то виділення спостерігаються ще довше. При цьому їх відтінок може бути білим, зеленим, жовтим і жовто-коричневим.
Хвороба може призвести до запалення не тільки слизової оболонки носових проходів, але болю в зубах і голові. Трапляється так, що консервативна методика лікування не допомагає хворому. Тоді фахівці направляють хворого на прокол при гаймориті.
Причини появи захворювання
Запалення гайморової пазухи може виникати з багатьох причин. Основна роль належить інфекцій верхніх дихальних шляхів, які протікають в ротовій, носовій порожнині і глотці. Гайморит є частим супутником нежитю, грипу, захворювань верхніх задніх зубів і інших інфекційних захворюваннях.
Інфекційні агенти потрапляють в гайморову пазуху через ніс або кровоплин і викликають запалення. Якщо в людини ослаблений імунітет, то він не може боротися з вірусами.
Окремо варто сказати про хронічному гаймориті. У цьому випадку запалення гайморових пазух носить хронічний характер. Розвитку хронічного гаймориту сприяють переохолодження, зниження імунітету, недолік вітамінів в організмі.
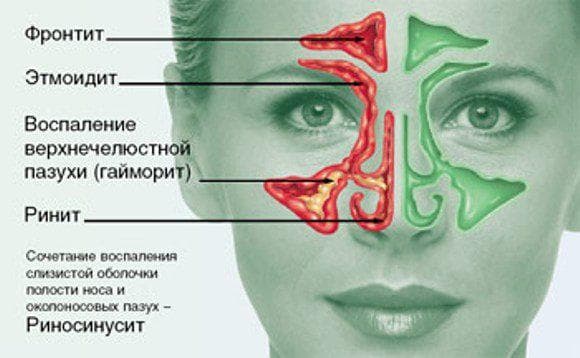
Захворювання верхніх дихальних шляхів
Дана форма захворювання виникає, якщо неправильно або несвоєчасно був вилікуваний гострий гайморит. З’являються такі симптоми, як слабкість, головний біль, закладеність носа, виділення слизу з носа з домішками гною, зниження нюху.
Лікування гаймориту – коли призначають прокол пазухи
Зустрічаються вони досить рідко і викликані збігом кількох несприятливих обставин: аномальна будова пазух, людський фактор та інші. Можливі наслідки при проколі:
- Невелика кровотеча, яке можна зупинити за допомогою простого тампона, просоченого судинозвужувальну засобом або введенням в порожнину носа гемостатичної губки. Сильна кровотеча вимагає виконання передньої тампонади носа;
- Прокол верхньої стінки пазухи. У цьому випадку рідина потрапляє в очну ямку і може викликати порушення рухливості очних м’язів, розвиток запальних процесів;
- Прокол задньої стінки — потрапляння пункційної голки в крилоподібні-піднебінну ямку і пошкодження її елементів може викликати формування гематоми всередині лицьової кістки;
- Непритомність, шок, падіння артеріального тиску.
Можлива реакція як на проведення проколу, так і на введені препарати. Але такий результат, швидше виняток з правил. Однак, якщо процедура дійсно потрібно – її необхідно робити, адже інакше, це може привести до набагато більш серйозних наслідків.
Що таке гайморит
Гайморит — запалення слизової оболонки придаткових верхньощелепної (гайморової) пазухи носа. Виділяють гострий і хронічний перебіг.
Розрізняють такі форми:
- ексудативна
- продуктивна
- альтеративная
- вазомоторний
- алергічна
- змішана
Причини гаймориту
Інфекційні процеси бактеріального та вірусного генезу. Частіше розвивається після захворювань дихальних шляхів, нежиті, грипу, застуди, травм.
Хронічний синусит розвивається після тривалого чи часто повторюваного гострого запалення синуса. Хронізація процесу обумовлена негативним впливом загальних і місцевих факторів. Сюди відноситься знижена реактивність, порушення виходу рідини із синуса при розростанні і поліпозі слизової, викривленні носової перегородки. Хворі задні верхні зуби, коріння яких розташовуються в пазусі.
Присутність сторонніх матеріалів в порожнині після непрофесійно виконаної стоматологічної маніпуляції. Залишені в пазусі коріння зубів, матеріал для пломбування, дренажні турунди викликають хронічне запалення слизової.
Запалення частіше викликається мікроорганізмами, але може бути і асептичним. У здорових людей мікроорганізми в синусі не визначаються, випадкове їх потрапляння до захворювання не призводить. Але якщо проникнення було рясним, мікроорганізми вирулентны, знижена місцева реактивність або ослаблений організм, то захворювання розвивається.
Патологічні зміни в пазусі обумовлені катаральним або гнійним процесом.
Катаральне запалення протікає з серозним просочуванням слизової та її значним набряком. Утворюються псевдокисты. Слизова може займати навіть всю пазуху. Нормальна товщина 1/10 мм. Періостальний шар не зачіпається.
При гострому гнійному запаленні сильно виражена інфільтрація слизової, вона покрита гнійним вмістом. Шари просочені лейкоцитами. Інфільтрація переходить на периост і навіть на кістку. Виник періостит веде до довгостроково поточного процесу. Не кажучи вже про остеомієліті та остите.
Показання до проколу
- неефективне лікування гострого запалення
- лікування хронічного гаймориту різних форм:
- катаральній
- серозної
- вазомоторной
- діагностична пункція) проводять якщо є ознаки синуситу і дані рентгенодіагностики, якими виявили патологічні зміни в пазусі, особливості її анатомічної будови і розташування щодо інших органів
Процедура проколу
Ще перед процедурою обов’язково рентгенологічне дослідження. Воно проводиться з метою виявлення зниження пневматизацію пазухи, наявність в ній рідини, патологічних розростань, гипертрофий, нерівності слизової.
Як відбувається процедура
- Знеболювання. Перед маніпуляцією проводять знеболення і вазопрессию судин слизової носових ходів (середнього та нижнього). Їх змащують розчином анестетика з адреналіном. У даний момент використовують різні комбінації місцевого анестетика і вазопрессора. Після цього в носі з’являється відчуття оніміння, біль перестає відчуватися, відчувається тільки натискання.
- Власне пункція. Для проколу застосовують голку Куликовського. Зігнута трубчаста голка з канюлею. Спеціально розроблена для проколу і промивання гайморової пазухи. Можливе використання голки для пункції субдурального простору. За орієнтирами в носі оториноларинголог знаходить підходяще місце для пункції. Пункцію виконують обертаючими рухами. Голку просовують на 0,5-0,7 див. Больові відчуття в цей момент залежать від товщини кістки. Переконавшись в правильному знаходження, лікар відсмоктує вміст пазухи.
- Промивання. Після проколу пацієнт нахиляє голову вперед і вниз, щоб рідина не потрапляла в горло. У разі якщо фізіологічне співустя не функціонує, лікар змушений провести ще одну голку, через яку буде здійснюватися відтік.
Починають промивання фізіологічним розчином натрію хлориду. Він безбарвний і не має запаху. Це дозволяє оцінити колір, запах і в’язкість вмісту. За характеристиками ідентифікують причину запалення, дізнаються передбачувані терміни лікування.
Лікар приймає рішення яким антисептиком краще промити пазуху. Рідина, що пройшла через шприц, вийде через анатомічне співустя в ніс, вимиваючи при цьому вміст.

Обсяг пазухи коливається від 15 до 20 мл, промивають мінімум п’ятьма обсягами. Починають зі 100 мл. В кінці промивання в синус інстилюють необхідне лікувальний засіб: антисептик або антибіотик об’ємом до 10 мл.
Голка витягується, на місце уколу ставлять щільний тампон, для запобігання кровотечі. У ряді випадків через голку в пазуху проводять поліетиленову трубку для здійснення шунтування. Край трубки залишається в носі, через нього можна кілька днів проводити промивання без повторного проколу.
Якщо на фоні медикаментозного лікування гаймориту зберігається або навіть посилюється біль, утруднене дихання, гнійні виділення, температура тіла не спадає, рекомендовано провести прокол пазух в ураженій частині.
Метою проведення операції при гаймориті, як і при інших синуситах, стає очищення пазух носа від гнійного вмісту, який сприяє поширенню інфекції і погіршення стану.
Розглядаючи плюси та мінуси процедури пробивання пазух при гаймориті, можна відзначити:
- мінусом є ризик появи побічних явищ та ускладнень (всі ускладнення та наслідки з’являються тільки в тому випадку, якщо операцію не виконує професіонал або малодосвідчений хірург);
- безсумнівним плюсом є звільнення від болю і припинення запалення.
В яких випадках необхідно робити прокол при гаймориті? Виділяють наступні показання до проколу:
- сильні больові відчуття в області голови, щелепи, пазух, очниць;
- показанням є, якщо ніс при гаймориті виглядає набряклим, запалених, а шкірні покриви змінюють колір;
- не відзначається поліпшення на тлі лікування альтернативними способами за допомогою інгаляцій, крапель, промивань, фізіотерапевтичних процедур;
- проколюють пазухи, якщо турбує постійна закладеність носа (на цьому тлі погіршується сон та апетит);
- робити прокол потрібно і в тому випадку, коли тривалий час піднімається температура тіла вище 38,5 градуса;
- рясні виділення гнійного характеру або відсутність виділень, що говорить про повне перекриття набряком пазух.
Пункція при гаймориті може проводитися з метою уточнення діагнозу, щоб зрозуміти, що стало причиною розвитку хвороби. При підтвердженні діагнозу відразу вводять потрібні ліки.
Попередньо потрібно пройти обстеження, під час якого точно визначається ділянка скупчення рідини. Рентгенологічне дослідження дозволяє визначити найбільш вдалі ділянки для проколу дозволяє дізнатися, скільки гною накопичилося.
Проводити чи ні операцію, вирішує тільки фахівець, виходячи із загального стану пацієнта та результатів додаткового обстеження. Альтернативою проколу при гаймориті може стати Ямик процедура, яка передбачає встановлення катетера. Він дозволяє відкачувати гній без пробивання пазухи.
Під час проколювання гаймориту дотримується наступна послідовність дій.
- Перед тим, як робити дренаж пазух, знімають набряк і запалення звичайними судинозвужувальними краплями. Крім цього, поліпшується видимість пазух.
- Пункцію носа при гаймориті проводять під місцевою анестезією Новокаїном, Лідокаїном або Тримекаїн.
- Як пробивають пазуху? За допомогою спеціальної тонкої голки Кассирского намагаються пробити стінку запаленої пазухи в районі верхньої зони склепіння нижнього носового ходу. У цьому місці найтонша частина кістки. Як тільки кінець голки заглибитися на 1,3 см, пацієнт може відчути хрускіт.
- Дренування на наступному етапі передбачає приєднання шприца до голці, за допомогою якого відбувається витягування гною. Потім вводять ліки. Вибір ліків залежить від причини інфекції. Це можуть бути віруси, бактерії або гриби.
- Якщо гною накопичилося багато, то може бути встановлений на кілька днів катетер. З допомогою нього проводять промивання носової порожнини.
Прокол вважається оперативним хірургічним втручанням, який призначений для виведення слизу і гною з гайморових пазух. Якщо запальний процес переходить в глибокі тканини, то це може дати важкі ускладнення, тому лікар призначає пункцію при неотриманні ефективності від іншого лікування. Процедура сама по собі болюча і викликає неприємні відчуття пацієнта.
Гайморит в основних випадках починає протікати з катаральних проявів, характеризується виділення прозорою або жовтуватою слизу без скупчень гною. Утворюється набряк слизової, який утруднює дихання.
На цьому етапі прокол не тільки не рекомендується, а протипоказаний. Призначається медикаментозне лікування, і при правильному дотриманні його ускладнення не проявляються. Тому пункцію повинен призначати і проводити тільки висококваліфікований лікар.
В основному операція проходить добре, протягом місяця отвір від проколу затягується. Ускладнення після проколу гайморової пазухи бувають дуже рідко, але слід на них зупинитися докладніше. В основному закладеність носа проходить, дихання відновлюється, головний біль теж зменшується.
Профілактика
Прокол при гаймориті: чи боляче це?
У народі побутує думка, що то, як проколюють ніс при гаймориті, неминуче супроводжується вираженими больовими відчуттями. Така точка зору сформувалася в ті часи, коли медицина ще не була настільки розвинена, як сьогодні.
Нині за рахунок застосування сучасних знеболювальних медикаментів під час процедури пацієнт не відчуває ніякого болю. Єдиний дискомфорт, який він може відчути, це хрускіт, неминучий в тому, як роблять проколювання при гаймориті.
Цей звук супроводжує проходження голки через кісткову стінку синуса. Тому будь-які сумніви в тому, чи боляче проколювати, безпідставні.
Протипоказання
Пункція (прокол пазух при гаймориті) потрібна не завжди. Якщо хвороба носить катаральну форму, то можна обійтися консервативною терапією. В даному випадку ЛОР пррпишет хворому прийом антибіотиків, судинозвужувальних препаратів, проходження фізіотерапевтичних процедур і промивання носових ходів при гаймориті асептичним розчином, можливо призначить «Зозулю».
Уникнути проведення пункції можна і завдяки сучасній терапії з застосуванням лазера. Про інших варіантах лікування гаймориту, що дозволяють уникнути проколу, можна дізнатися з передачі «Жити здорово» з Оленою Малишевої.
Однак займатися самолікуванням ні в якому разі не можна! Терапія при даному захворюванні, в тому числі і необхідність проколу або можливість лікування без хірургічного втручання, визначається тільки ЛОР-лікарем.
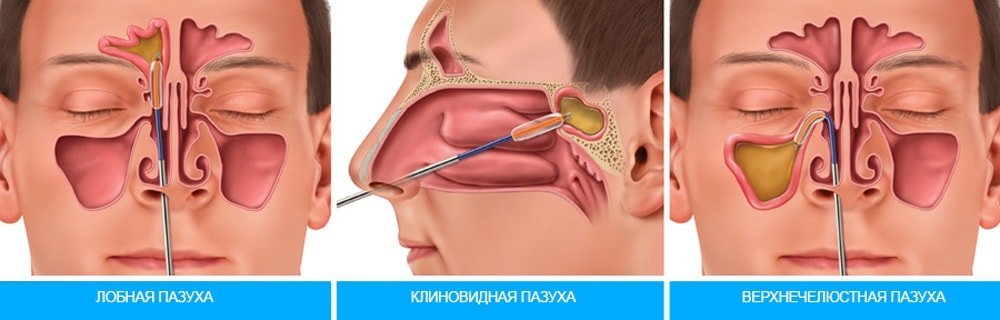
Серед показань до проколу при гаймориті можна бачити такі ситуації:
- коли хвороба триває довше чотирнадцяти днів;
- якщо не спостерігається ефект від прописаного лікарем лікування;
- якщо є сильні больові відчуття в гайморової пазусі (можливо в обох, якщо запалення спостерігається і в другій). При цьому біль давить або розпирає, може посилюватися при нахилі голови;
- при наявності гіпертермії (температурний режим починає підніматися до 38,5 градусів);
- якщо гнійні маси з пазух не витікають через ніздрі;
- коли на рентгенівських знімках спостерігається горизонтальний рівень в пазусі;
- у випадках присутності неприємного запаху в носі. Це може бути симптомом одонтогенного гаймориту, який, в основному, лікують за допомогою проколу.
Доктор Комаровський до такого радикального методу, як прокол пазухи з проникненням в неї голки для відкачування скупчилися гнійних мас, ставиться позитивно і називає його адекватним призначенням при наявності у пацієнта, особливо маленької, жорстких показань до процедури.
Існують такі стани, при яких категорично не можна вдаватися до проколу. Тоді лікувати гайморит доводиться без нього. Серед них:
- вроджене аномальна будова порожнини носа або гайморових пазух;
- гостра інфекція;
- наявність гіпоплазії гайморової пазухи;
- присутність важких хронічних захворювань. Мова йде, наприклад, про цукровому діабеті в стадії декомпенсації, про важких гіпертонічних недугах.
Прокол не роблять малюкам, а ось вагітність є протипоказанням до пункції не є.
До протипоказань до проведення пункції гайморової пазухи відносяться:
- Наявність важких соматичних захворювань.
- Ранній дитячий вік.
- Гостра форма інфекційного гаймориту.
- Несформованість кісткових пазух.
Як робиться процедура проколу при гаймориті, можливі наслідки і що робити далі
Процедура проколу необхідна для того, щоб запобігти поширенню гнійного вмісту гайморової пазухи в головний мозок. Дія лікаря направлено на промивання пазухи і введення в неї лікарського препарату.
Підготовка
Підготовка до проколу як така не потрібна, оскільки процедура є малоінвазивної та малотравматичной.
Деяким пацієнтам потрібна психологічна підготовка. Потрібно пам’ятати, що гайморит – це серйозне захворювання, тому прокол необхідний, щоб уникнути ускладнень. Пацієнту краще заздалегідь поспілкуватися з лікарем про особливості процедури, щоб мати уявлення про операції.
Проведення
Процедура по проколу гайморової пазухи проводиться в амбулаторних умовах. Вона включає в себе наступні етапи:
- Пацієнта саджають у крісло.
- Лікар поміщає в носовій прохід тонкий пінцет з ватним тампоном, який просочений судинозвужувальну препаратом. Замість пінцета іноді використовується спеціальна дріт. Введення в ніс тампона з ліками називається анемізації. Дана процедура сприяє зняттю набряку і дозволяє відкрити огляд до пазусі. Після того, як ліки подіяло, лікар переходить до наступних маніпуляцій.
- Потім у носовий прохід кладуть ватний тампон, змочений у анестезирующем засобі. Коли анестетик почне діяти, і пацієнт відчує оніміння, переходять на наступний етап.
- Лікар поміщає в носовій прохід голку з отвором, через яке подається спеціальний розчин. Маніпуляція повинна проводитися дуже обережно, щоб не травмувати пацієнта. Голка поміщається на певну глибину, після чого лікар різко натискає на неї. Можна почути характерний хрускіт ламається кістки. З’являються неприємні відчуття, але їх можна витерпіти.
- Після цього промивають ніс. Пацієнту дають ємність, куди буде виливатися вміст гайморової пазухи. Він тримає її біля рота. Лікар з’єднує голку з трубкою або шприцом, через який буде подаватися фізіологічний розчин. Пацієнт нахиляє голову і тримає її над ємністю, щоб туди стікала гнійний вміст пазухи.
- Лікар вводить в пазуху антибіотик чи інше ліки.
- Голка витягується з носового проходу, а туди вставляється ватяний тампон, просочений антисептичним препаратом. В деяких випадках в прохід вставляють катетер для дренажу гною.
Після пункції пацієнт не відчуває ніяких больових відчуттів, тому майже відразу він може повернутися до повсякденного життя і звичним справах. За рекомендацією лікаря кілька днів після процедури необхідно приймати антибіотики, протизапальні або антисептичні препарати.
Людині після проколу слід уникати переохолодження організму, інфекційних захворювань, а також впливу несприятливих чинників середовища, наприклад, дим, пил, пари хімічних речовин і так далі.
При гаймориті у дітей пункція проводиться під загальним наркозом. Дорослим достатньо застосування місцевих анестетиків (знеболюючих). Прокол здійснюється наступним чином.
- Спеціаліст змочує ватяний тампон в анестезирующем розчині і поміщає його в носовій прохід, в якому буде проводитися втручання. Зазвичай цей етап займає 5-7 хвилин.
- Після знеболювання лікар вводить тонку голку з загнутим кінцем у нижню носову раковину, і проколює пазуху на глибину приблизно 1,5 див. Пацієнт може чути характерний легкий хрускіт відчувати у зв’язку з цим неприємні відчуття.
- Далі за допомогою шприца лікар видаляє накопичився запальний ексудат (гній або інші виділення). При необхідності вміст пазухи відправляють на лабораторне дослідження.
- Після видалення гною пазуха додатково санируется фізіологічним розчином, розчином Хімотрипсину, натрієвими солями Ністатину або Йодинол. Це роблять до тих пір, поки змиви не стануть прозорими, без домішки крові та гною.
- На заключному етапі пацієнт направляється на повторне рентгенологічне обстеження, яке покаже наявність або відсутність гнійних мас.
Після пункції лікування гаймориту полягає в прийомі антибіотиків, застосування спреїв або розчинів для самостійного промивання носа. Іноді в місці проколу залишають катетер для проведення подальшого лікування – введення лікарських розчинів, промивань. Дренаж дозволяє уникнути повторних пункцій у разі хронічного гаймориту.
Процедура проколу
Коли носовий секрет виходить з придаткових пазух носа, лікування стає більш ефективним. Настає одужання пацієнта. Людина забуває про неприємної хвороби. Якщо почався гайморит, проколи і наслідки хвилюють всіх, але чи так страшна ця процедура?
Введення
Проколювати пазуху при обридлому гаймориті страшно. Пацієнтів лякають страшилки про неприємні відчуття під час процедури. Також деяких лякають наслідки після проколу; однак гайморит все-таки небезпечніший даної маніпуляції.
Раніше ми згадали, що прокол при гаймориті обріс безліччю страхів і чуток. Які ж вони? Перелічимо найбільш поширені:
- Якщо гайморит лікують проколом, доведеться повторювати процедуру. Це абсолютно не так. Гострий гайморит швидко проходить, пошкоджене місце заростає. Однак повторна пункція буває потрібна людям з хронічним запальним процесом. Тому відповідь на питання, скільки проколів роблять при сильному гаймориті, простий: один.
- Прокол носа при гаймориті небезпечний і важко переноситься організмом. Рана швидко затягується, кость відновлюється. Причому з пазухи виводиться гнійний вміст. Людина отримує полегшення.
- Прокол при замучившем гаймориті загрожує ускладненнями. Брехня, оскільки для їх профілактики пацієнти використовують антибіотики. Це можуть бути уколи або таблетки. Завдяки сучасним антибіотикам не варто боятися погіршення стану.
- Прокол гайморової пазухи виконується медиками, які лінуються лікувати пацієнта по-іншому або не вміють цього робити. Лікарі вирішуються на пункцію тільки тоді, коли медикаменти та фізіотерапія не дають потрібного результату. Прокол — це життєво необхідна маніпуляція. Капризи тут не зовсім доречні.
Скільки лежати в лікарні? І чи потрібно?
У більшості ситуацій проколюють гайморит в амбулаторних умовах, в лікувальному кабінеті лікаря-отоларинголога.
Тобто після завершення втручання хворий може відправитися додому і закінчувати лікування в комфортних для себе умовах. У стаціонар лікарні потрібно лягти лише тим пацієнтам, які вже стали жертвами ускладнень захворювання.
У кожному випадку рішення про те, чи потрібно госпіталізуватися, приймається індивідуально. Якщо пацієнту залишений катетер, однозначно подальше промивання здійснюється в умовах стаціонару.
Традиційно госпіталізація потрібно протягом тижня, вкрай рідко довше. Хоча реабілітація займає від місяця до двох.
Можливі ускладнення
Деякі люди думають, що прокол гайморової пазухи може викликати постійні загострення гаймориту, і доведеться регулярно робити цю процедуру. Але якщо операція була проведена правильно, і були усунені причини захворювання, то можна назавжди забути про цю проблему.
Після пункції можливі такі ускладнення як:
- Кровотеча з носа.
- Емболія тканин і судин, коли туди потрапляє гній. Це може призвести до сепсису або закупорці судин.
- Абсцес м’яких тканин.
- Пошкодження очниці, погіршення зору.
- Поширення інфекції на мозкові оболонки з-за занадто глибоко введеної голки, що призводить до розвитку менінгіту.
- Потрапляння повітря в тканини (емфізема).
Висновки
Гайморит можна лікувати як консервативними, так і хірургічними методами. Найбільш ефективний метод може порадити тільки лікар після проведеного обстеження пацієнта.
Слід пам’ятати, що самолікування і нехтування рекомендаціями лікаря може спровокувати виникнення дуже серйозних і небезпечних для здоров’я ускладнень.
Рішення робити прокол для лікування гаймориту чи немає повинен приймати лише лікар. У запущених випадках при гострому процесі, як правило, без нього не обійтися. Гайморит небезпечний тим, що джерело запалення розташований близько від критично важливих органів – мозку, зорового, слухового нерва та інших.
Тому в інтересах пацієнта як можна швидше очистити гайморові пазухи від слизово-гнійних скупчень. Якщо консервативні методи не ефективні, і ексудат не виходить через носові ходи природним шляхом, його необхідно видалити через прокол. Головне, уважно поставитися до вибору лікаря і точно виконувати всі його приписи.
Обов’язковий прокол при бактеріальному гаймориті? Так, якщо інші методи усунення хвороби не допомагають. Якщо після курсу антибіотика, «зозулі», прогрівань, народних способів терапії не настає поліпшення, варто подумати про проколі.
Процедура приносить полегшення. Якщо до проколу боліла голова, після маніпуляції мука припиняється. Єдина умова — адекватне знеболення під час операції. Також потрібно, щоб препарати для анестезії не викликали алергії.
Крім того, прокол від гаймориту передбачає попереднє обстеження організму. Потрібно враховувати вік хворого, особливості перебігу патології, хронічні хвороби. Верхньощелепної прокол хворий гайморової пазухи не роблять немовлятам, а також діабетикам і гіпертонікам.
Якщо хворий вирішив, що операція (прокол) потрібна, оскільки замучив гайморит, слід вибрати досвідченого фахівця для її проведення. Лікар повинен правильно зробити процедуру, щоб не нашкодити. Але терпіти гній в організмі набагато небезпечніше, чим прокол важкого гаймориту. Адже запалення може поширитися і дати ускладнення.
Також важливе діагностичне значення пункції запалення гайморової пазухи. Адже іноді тільки точне встановлення збудника хвороби дозволяє правильно скласти схему терапії. В іншому випадку людина буде витрачати гроші, час, нерви і продовжувати страждати від інфекції.
Прокол при гаймориті: наслідки
Слід ще раз згадати про те, що виникнення всіх небажаних наслідків і побічних ефектів відбувається через недостатність кваліфікації та професіоналізму лікаря, що виконує операцію.
Серед ускладнень, які можуть загрожувати пацієнту після пункції, можна виділити наступне:
- розвиток отиту;
- поява набряку;
- виникнення такого небезпечного для життя захворювання, як менінгіт;
- ймовірність абсцесу щоки;
- флегмона очниці;
- виникнення емболії судин.
Виникнення подібних ускладнень – дуже рідкісна ситуація. Звичайно, для більшості хворих, якщо судити з відгуків пацієнтів, які перенесли пункцію, процедура проходить хоч і неприємно, але досить легко і без наслідків, які представляють серйозну загрозу для життя і здоров’я.
По завершенні операції хворий відправляється на рентген. Знімок необхідний фахівцеві для оцінювання результату проколу. Хворому рекомендується санація носових проходів фурациліном в домашніх умовах, яку необхідно здійснювати регулярно протягом шести місяців після хірургічного втручання.
Крім промивань необхідні полоскання горла засобами, що мають протизапальні та антисептичні властивості. Зневажливе ставлення до рекомендацій лікаря та недотримання його приписів загрожує ускладненнями і поверненням хвороби.
В якості профілактики повторного захворювання гайморитом слід дотримуватися здорового способу життя, уникати переохолоджень, вчасно лікувати вірусні захворювання.
Процедура проколу
Питання до лікаря
Іноді після успішного завершення маніпуляції пацієнти скаржаться на головні болі. Найчастіше це пов’язано з неповним вимиванням інфекційних агентів з пазухи.
У легких випадках імунітет самостійно справляється з цим, і болі зникають протягом декількох днів. Якщо цього не сталося, необхідно повторно звернутися до отоларинголога для промивання порожнини.
Процедура проколювання здійснюється при хронічному перебігу захворювання, коли не вдалося з допомогою консервативного лікування повністю позбавиться від патології і ціна становить від 1700 рублів в ЛОР-клініках Москви, в регіонах вартість буде нижче.
У звичайних ситуаціях достатньо одного. Але якщо захворювання прогресувало занадто сильно, спостерігається двосторонній запальний процес або постраждали навколишні тканини, може знадобитися кілька послідовних процедур.
Як правило, достатньо двох. Вони проводяться з інтервалів в 5-7 днів.
Жар є наслідком наявності залишку гною в пазухах. Якщо пацієнт виконує всі лікарські приписи в точності, він проходить за 3 дня.
Іноді після того, як проколюють синуси, таке можливо. У більшості ситуацій дискомфорт проходить протягом декількох днів.
Якщо цього не відбулося або біль дуже сильна, необхідно звернутися до лікаря, що проводив операцію, він підкаже, чим спровоковане дискомфорт і що далі робити.
Мабуть, найпоширенішим питанням серед тих, кому призначають прокол, є питання хворобливості. І неспроста, методика проведення процедури залишає величезну грунт для різних роздумів і домислів.
Буває так, що пацієнти руками і ногами впираються, відмовляючись від проколу, тому що прочитали на форумі про не уявних і нестерпних стражданнях, що зазнали ті, хто погодився. Але це не більш чим байка особливо вразливих громадян.
В кінці процедури, коли пазуха промивається антисептичним розчином, виникає неприємне відчуття розпирання. Але це відчуття досить короткочасне і контрольоване.
Інша справа — це психологічний фактор. Страх перед процедурою може зробити саму процедуру жахливою і втілити самі погані передчуття в сувору реальність. На щастя цього можна уникнути, важливий позитивний настрій і невелика доза заспокійливого.
Чи варто робити прокол, питання швидше риторичне. Справа в тому, що прокол сам по собі не є 100% лікувальною процедурою. Прокол призначається при гострій необхідності звільнити пазухи носа від скупчення ексудату, який загрожує перерости в щось більше, чим гайморит.
Інша справа, якщо вам пропонують проведення проколу в якості лікувальної процедури. У такому випадку одним проколом точно не обійтися. Таке лікування займе від 3 до 5 процедур як мінімум.
Це не зовсім правильний підхід, справа в тому, що замість того, щоб витратити час і засоби на визначення збудника гаймориту і призначення відповідного препарату, вам пропонується досить невдалий метод фізичного, постійного відкачування гною з пазух і промивання пазухи, поки це не дасть результату.
Такий спосіб має право на існування, але за статистикою російських лор установ застосування правильно призначених препаратів дає такий же успішний результат, як і лікування за допомогою проколів.
На жаль, більшість пацієнтів про таку альтернативу не дізнаються ніколи. Тому що призначення препаратів це ризик зробити помилку при виборі і приректи пацієнта на хронізації хвороби.
В умовах поліклініки встежити за всіма пацієнтами, хто що бере, на кого і як діють антибіотики неможливо. Тому якщо хочете лікувати гайморит без проколу, безкоштовний лор з поліклініки вам у цьому навряд чи допоможе.
Короткочасний стрибок температури після проведення проколу це ознака того, що препарат, вибраний для промивання та обробки пазухи, був підібраний правильно. Обробка пазухи після проколу проводиться, як правило, розчином містить антибіотик.

Потрапляючи в осередок запалення, препарат у величезних кількостях, починає знищувати бактеріальний агент. Частини бактеріального агента потрапляють в кровотік виділяючи токсини.
Імунна система реєструє сплеск сторонніх тіл в крові і починає несамовито боротися з ними, підвищуючи температуру тіла, іноді до дуже істотних значень.
- Перша.
-
Якщо закладеність з’явилася відразу ж після процедури це закономірний відповідь на порушення цілісності носа, цей набряк при подальшому лікуванні повинен пройти.
- Друга.

Якщо ж закладеність почала з’являтися через якийсь час і натякає на повернення гаймориту, то швидше за все, лікування не викликало загибелі мікроорганізмів, що провокують гайморит: грибів або бактерій.
Також запалення можуть підтримувати захворювання в суміжних органах, часто це каріозні зуби верхньої щелепи. Не варто виключати алергічних реакцій і новоутворень в пазусі у вигляді поліпів і кіст.
Одним словом, в цьому випадку потрібно більш ретельне дослідження та проведення додаткової діагностики.
Гострий гайморит і його лікування вимагають відповідального підходу, своєчасно призначеного лікування і подальшого спостереження. Тільки в цьому випадку варто говорити про успішне одужання.
Не варто ставитися до проколу як до чогось великого і жахливого, избавительному і оздоравливающему, це всього лише стандартна процедура з арсеналу лор лікаря, яких у нього величезна кількість.


