Симптоми
Симптоми пухлиноподібній і запальної прикореневій пневмонії практично у всіх схожі.
Зверніть увагу, що біль у підребер’ї – звичайний симптом, властива іншим різновидам пневмонії, при локалізації хвороби в області кореня легені найчастіше відсутня.
https://www.youtube.com/watch?v=FS1OWimsmTo
Отже, симптомами прикореневій пневмонії є:
- інтенсивний кашель (частіше сухий, іноді з незначним вмістом мокротиння);
- високий рівень ШОЕ (швидкість осідання еритроцитів) в аналізі крові;
- висока температура тіла (38-40 градусів);
- можуть з’явитися болючі відчуття в м’язах;
- головні болі;
- поява ознобу;
- слабкість.
Найбільшу небезпеку представляє хвороба, яка довгий час ніяк себе не проявляє. Детальніше читайте у статті «Безсимптомна пневмонія».
Картина течії прикореневій пневмонії часто відрізняється від звичних ознак запалення легенів.
Наприклад, біль, яка при пневмоніях відчувається в області ребер або при вдиху, при даному захворюванні може бути відсутнім.
Іноді це стає причиною безпечності та несвоєчасне звернення хворого людини за медичною допомогою.
- озноб на початку хвороби;
- висока температура, яка не збивається медикаментозними засобами;
- першіння в горлі, нежить;
- сильний кашель, частіше сухий, але іноді відкашлюється досить велика кількість мокротиння;
- слабкість і задишка;
- хрипи в легенях (вони мають специфічний характер, який досвідчений лікар може ідентифікувати).
Якщо ці симптоми або хоча б частина з них присутні, звертайтеся до лікаря.
Складно відразу виявити прикореневу пневмонію у дітей.
На відміну від дорослих, вони не завжди можуть описати свої відчуття.
Деякі інфекції викликають симптоми, схожі з прикореневою пневмонією.
Більш того, якщо малюк часто хворіє, важко вловити момент, коли до захворювання як вторинної інфекції приєдналася пневмонія.
Що стосується
грудних дітей
, то тут завдання батьків – постійно спостерігати за малюком і, якщо з’явилися перші симптоми захворювання, звертатися за медичною допомогою.
Слід зазначити, що симптоми пневмонії безпосередньо залежать від причини її появи. Також слід знати про те, що симптоми цієї хвороби протікають набагато яскравіше, чим при простій пневмонії. Якщо у дитини або дорослої людини з’являється як мінімум 3 симптому з нижчеперелічених, то існує велика ймовірність того, що діагностика покаже наявність прикореневій пневмонії:
- специфічний хрип в легенях;
- підвищена температура, при цьому збити її з допомогою медикаментозних препаратів часто не виходить;
- сильний кашель, він може бути сухим або з виділенням великої кількості харкотиння;
- сильний нежить;
- нерідко дере в горлі;
- гострого початку хвороби властивий озноб і слабкість у всьому організмі.
Лікарі виділяють 2 форми цієї недуги:
- Опухолевидная – така форма захворювання протікає повільно і непомітно. У цьому випадку корінь легені набуває горбисті поліциклічні контури.
- Запальна – дана форма з’являється досить швидко, але з часом хвороба переходить у фазу ущільнення і розсмоктування.
В залежності від місця розташування процесу таку пневмонію поділяють на:
- Правобічну – саме такий вид хвороби розвивається у більшості випадків. Це пов’язано з будовою головних бронхів. Правий бронх має коротку і широку форму, що не перешкоджає проникненню різних інфекцій.
- Лівобічну – таке запалення легенів зустрічається набагато рідше. Більшою мірою це пов’язано з довгою і вузькою формою бронха.
- висока температура;
- озноб;
- слабкість.
А тепер більш докладно: зазвичай хвороба здатна розвинутися в короткі терміни.
- Починається все з того, що температура тіла піднімається до 38 градусів.
- На другу добу можуть з’явитися пітливість, слабкість.
- Після цього виникають головний біль, блювання і нудота. Температура тіла здатна піднятися до 39 градусів.
У всі три зазначених періоду якраз і відбувається сильна інтоксикація організму.
Ці симптоми — клінічні. Якщо до них додаються як сухий кашель, так і мокрота, то однозначно, виникла ще й патологія в легенях.
Жорстке дихання разом з хрипами виявляться та при медичному огляді.
Але це не означає, що вийде чітко локалізувати вогнище ураження. А це вже, в свою чергу, спровокує затяжний перебіг хвороби.
Небезпечно це і тим, що в цьому випадку не вдасться повністю вигнати недуга: ремісії та загострення будуть переслідувати одне одного з завидною постійністю.
Все це ще більше угнетет імунітет як у дітей, так і дорослих.
На клінічну картину впливає тип запалення. Ураження легенів може бути одностороннім або двостороннім. Симптоми залежать від типу хвороби і збудника.
Деякі симптоматичні прояви виникають при будь-якому типі запалень легеневих тканин.
Пацієнт страждає:
- Задишкою, навіть перебуваючи в спокійному стані;
- Підняттям температури тіла до 38-39 градусів (з подальшим прогресуванням хвороби шкала градусника може підніматися до 40 градусів);
- Млявістю і больовими відчуттями в м’язових тканинах;
- Сухим кашлем з відходом мокротиння;
- Серцевою недостатністю (при погіршенні стану).
Якщо прикоренева пневмонія набуває патологічну форму, спостерігається розвиток:
- Гнійників в прикореневих частинах;
- Міокардиту;
- Ексудативного плевриту;
- Ендокардиту.
Може виникнути серцево-легенева недостатність.
Перш чим приступити до лікувальних заходів, лікар проводить обстеження. Спочатку пацієнт робить рентген, із-за нетипового розташування запалення, знімок може не показати присутність вогнища.Тоді призначаються інші діагностичні дослідження, вони включають:
- Комп’ютерну томографію;
- Здачу крові (загальний аналіз);
- Біопсію;
- Дослідження газового складу крові.
Коли проведено обстеження, фахівець призначає курс терапії. Лікування пневмонії складається з прийому антибіотиків, протигрибкових та імуностимулюючих препаратів.
Пацієнту призначають відхаркувальні ліки, суворе дотримання постільного режиму, дієти, вживання великої кількості рідини, курс масажу. Терапія проводиться в лікарняних установах.
Симптоми прикореневій пневмонії можуть не проявлятися досить довгий час. Виникнення захворювання залежить від організму, від типу збудника та від безлічі побутових факторів. Якщо хвороба почала свій розвиток, існує ряд ознак, за якими можна запідозрити прикореневе запалення легенів. При цьому зазвичай спостерігається:
- висока температура, в активній стадії хвороби – до 40°С;
- утруднене дихання;
- сильний кашель;
- загальна м’язова слабкість і біль.
При подальшому розвитку запального процесу можливі перебої в роботі серця.
З появою перерахованих ознак слід звернутися до фахівця. Маленька дитина при наявності хоча б одного з них обов’язково повинен бути оглянутий лікарем.
Подібними симптомами супроводжується і дитяча прикоренева пневмонія.
Потрібно дуже уважно ставитися до будь-якого нездужання малюків і враховувати, що розвиток хвороби у дітей має деякі особливості:
- нерідко запальний процес розвивається стрімко (часто для цього достатньо декількох годин);
- симптоми, що супроводжують захворювання, мають більш виражену форму, чим у дорослих.
Важливо пам’ятати, що навіть незначне зволікання загрожує серйозними ускладненнями.
При запальній формі легкого ступеня ураження не спостерігається виражених симптомів інтоксикації, температура невисока – до 38 °C, задишка в спокої відсутня. Можлива поява млявості і болю в м’язах. Кашель сухий або з невеликою відходженням мокротиння.
При середньому ступені тяжкості з’являється температура до 39 °C, підвищена пітливість і виражена слабкість. Частота дихання помітно збільшується, особливо при фізичному навантаженні.
Важкий ступінь характеризується яскраво вираженими симптомами інтоксикації – температура підвищується до 39-40 °C, можливі порушення свідомості і розвиток серцевої недостатності. З’являється виражена задишка навіть у спокої, синюшність губ і нігтьових пластин. Крім перерахованих вище симптомів з’являється продуктивний кашель з відходженням мокротиння.
При медичному обстеженні виявляється жорстке дихання і хрипи, які частіше поширюються на здорове легке. Точний вогнище ураження не встановлюється. У немовлят візуально звертає на себе увагу втягнення шкіри в міжреберних проміжках.
Тривалий перебіг даного патологічного процесу призводить до розвитку таких ускладнень:
- Абсцес в прикореневій зоні;
- Ендокардит;
- Міокардит;
- Ексудативний плеврит;
- Виражена серцево-легеневу недостатність.
Симптоми залежать від причин, що викликали захворювання. Основними ознаками прикореневій пневмонії є:
- сильний кашель. Він може бути з виділенням мокротиння або сухим;
- особливі хрипи в легенях;
- рясний нежить;
- часте і сильне першіння в горлі;
- слабкість і озноб;
- підвищена температура тіла, яка не збивається навіть за допомогою сильно діючих жарознижуючих препаратів.
Початок захворювання може проявлятися поступово і мати схожість з клінікою гострого бронхіту. Пацієнтів турбує:
- кашель, сухий, малопродуктивний, потім через 2-4 дні починає відходити невелику кількість слизового або слизово-гнійного мокротиння без запаху. Якщо кашель надто інтенсивний і частий, в мокроті можуть виявлятися прожилки крові;
- підвищення температури тіла. Цифри можуть бути дуже високі, сягати 39-40проЗ, а може триматися тривалий субфебрилітет в межах 37,3-37,5проЗ;
- болів грудній клітці: деякі пацієнти відзначають тупий біль, неприємні відчуття, дискомфорт у грудній клітці;
- задишка: у 20% пацієнтів проявляються симптоми задишки; особливо цей симптом характерний для літніх пацієнтів, для осіб, які страждають хронічними захворюваннями з елементами обструкції –ХОЗЛ, астма;
- симптоми загальної інтоксикації організму: слабкість, підвищена стомлюваність, блідість шкірних покривів, пітливість, порушення апетиту.
Етіологія
Розвиваються в умовах звичайного життя, зараження може відбуватися в тісно взаємодіючих колективах, у пацієнтів із соматичними захворюваннями. Найбільш часто дану різновид пневмоній викликають:
- пневмокок;
- гемофільна паличка;
- легіонели;
- паличка Фриндлендера;
- віруси.
Розвиваються у пацієнтів у стаціонарних умовах через двоє діб і більше. Викликати дану різновид захворювання можуть як грам( ), так і грам (-) мікроорганізмів, а також анаероби:
- золотистий стафілокок;
- лишечная паличка;
- ентерококи;
- фузобактерії.
Розвиваються у пацієнтів з ВІЛ-інфекцією (пневмоцистные пневмонії), при вроджених або набутих імунодефіцитних станах, у осіб, що отримують цитостатики, імунодепресанти. Викликати хворобу у цьому випадку можуть:
- пневмоцисты;
- цитомегаловіруси;
- синьогнійна паличка.
Інфекційні ураження бронхів і коренів легень, спричинені атиповими внутрішньоклітинними паразитами:
- мікоплазми;
- хламідії;
- легіонели.
Діагностика
Зверніть увагу, що симптоми і те, як хвороба виглядає на рентгенівських знімках, сильно нагадує туберкульоз або центральний рак легені.
Конкретні види діагностичних досліджень завжди призначаються лікарем. В даний час виділяють такі способи діагностики прикореневій пневмонії:
- збір анамнезу (опитування пацієнта);
- візуальний огляд;
- рентгенографічне дослідження;
- комп’ютерна томографія;
- лабораторний аналіз крові;
- дослідження мокротиння;
- бронхоскопія з біопсією.
Після того як хворому поставлений такий діагноз необхідна термінова госпіталізація.
Прикоренева пневмонія є важко діагностуються, запально-інфекційне захворювання. Воно несе серйозну загрозу для життя людини, особливо для дитячого організму. Ця різновид пневмонії заразна і може передаватися повітряно-крапельним способом.
У дорослої людини інкубаційний період може тривати 7-10 днів, у дитини 2-5 тижнів. У цей проміжок часу заражена людина несе серйозну небезпеку оточуючим його людям.
Зникнення симптоматичних проявів не свідчить про повне одужання, адже бактерії можуть жити в організмі хворого. Ризик зараження не виключений.
У групі ризику знаходяться люди, які:
- Надмірно вживають алкоголь і нікотин;
- Приймають гормональні засоби;
- Із зниженою імунною системою;
- Перехворіли ГРЗ, грипом, ГРВІ;
- Страждають діабетом, серцевою або нирковою недостатністю;
- Схильні до депресивного стану.
Зараження збудником відбувається в момент інкубаційного періоду при чханні або кашлі. Повітря наповняться великою кількістю мікробів. Дихаючи зараженою атмосферою в організм здорової людини, потрапляють збудники інфекції і приступають до активного болезнетворному дії.
Протягом п’яти днів може спостерігатися незначне підвищення температури тіла, інші симптоматичні прояви виникають пізніше.
Зараження може відбуватися і побутовим шляхом. Бактерії осідають на навколишні предмети. Найближчі 4 години вірус досить активний. Якщо здорова людина доторкнувся до зараженого предмета, потім підніс руку до слизової очей або рота, то пневмонії не уникнути!
Несвоєчасна і неправильна терапія прикореневій форми пневмонії призводить до тяжких наслідків і ускладнень.
Організм хворого може бути підданий легеневих змін:
- Плевриту. Захворювання характеризується сильними болями в області грудної клітини.
- Емпіємі плеври. Легкі схильні скупченню гнійних виділень.
- Бронхіальному синдрому і легеневої недостатності. При несвоєчасному зверненні до медичного закладу може наступити летальний результат.
Можливі позалегеневі зміни:
- Ендокардити, перикардити, міокардити;
- Інфекційно-токсичний шок;
- Менінгіт;
- Енцефаліт;
- Сепсис.
Прикоренева пневмонія — небезпечна легенева патологія, яка потребує своєчасному і правильному лікуванні!
Лікар:
Шишкіна Ольга
✓ Стаття перевірена доктором
Діагностика викликає труднощі через атипового розташування запального процесу. Звичайне рентгенологічне дослідження визначає розширення середостіння, але не дає достовірної інформації про наявність вогнища запалення, тому з’являється необхідність проведення диференційної діагностики з туберкульозом і центральним раком легенів.
Для уточнення діагнозу часто додатково проводять комп’ютерну томографію грудної клітки, яка дає більш чітке уявлення про вогнищі запалення. Додатково використовують лабораторні обстеження:
- Аналіз крові;
- Мікроскопічне обстеження мокротиння;
- Бронхоскопія з біопсією;
- Дослідження газового складу крові.
Вірними помічниками в діагностиці прикореневій пневмонії для лікаря стають методи лабораторного та інструментального обстеження. Також лікар вдається до аускультації – прослуховування легенів за допомогою стетоскопа, а також перкусії — вистукуванню області грудної клітини в зоні проекції легеневої.
При аускультації може вислуховуватися ослаблене везикулярне або жорстке дихання, з’являтися хрипи.
При перкусії – притуплення звуку. Але ці методи є суб’єктивними і поступаються по інформативності діагностичним та лабораторним.
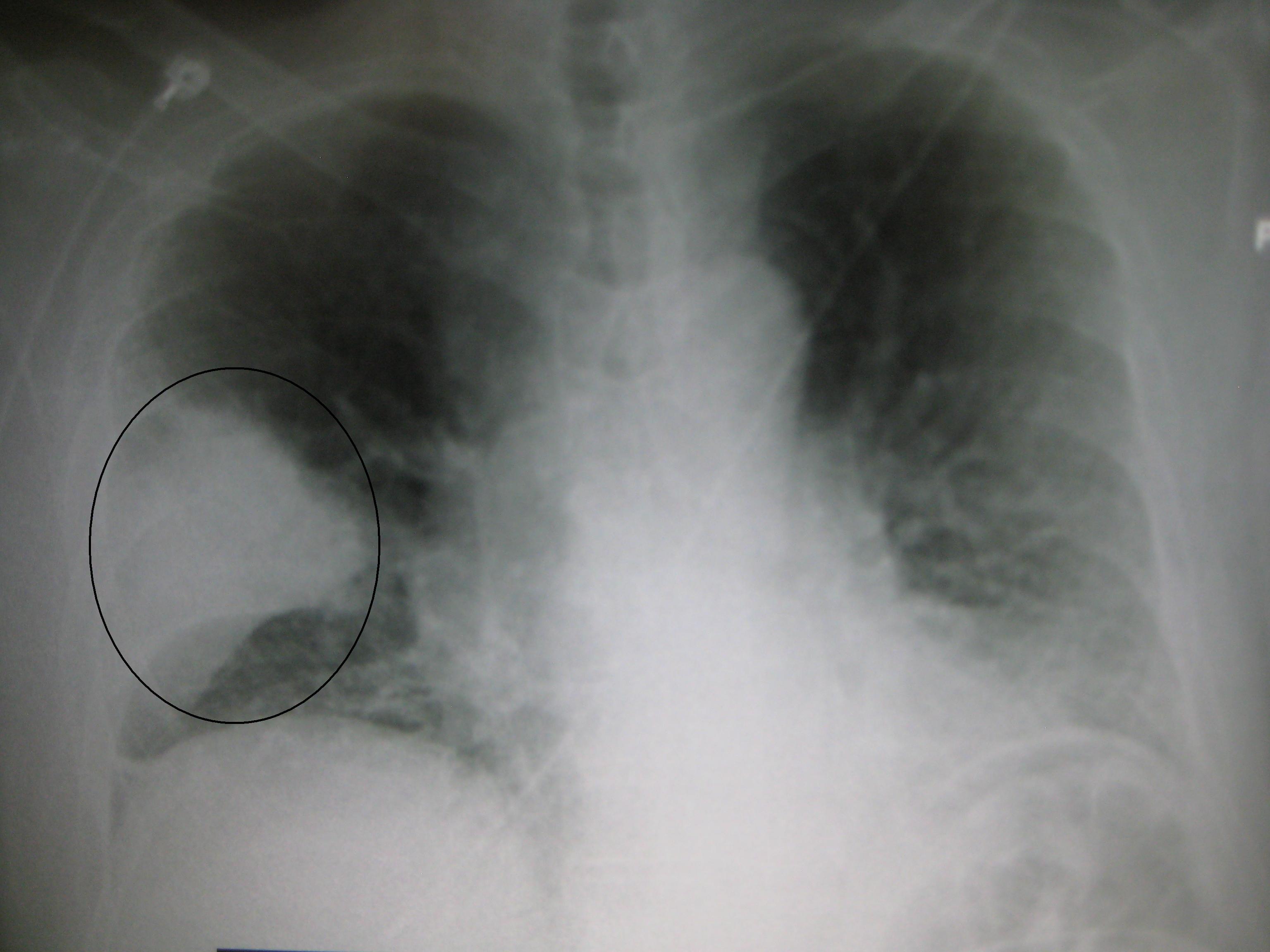
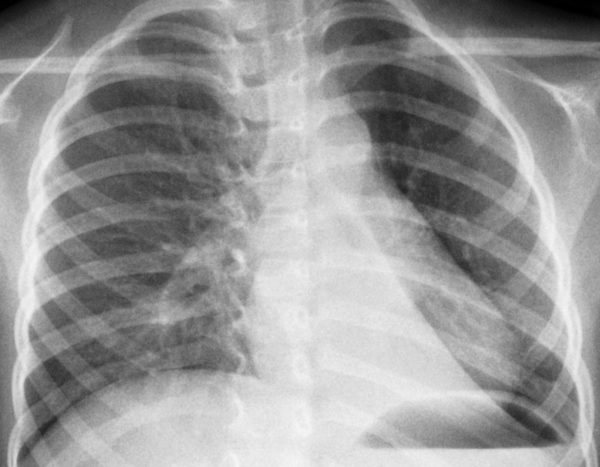
Одним з провідних діагностичних досліджень є рентгенографія органів грудної клітки. На знімку можна побачити розширення легеневого кореня, вогнища в зоні проекції коренів легень.
Комп’ютерна томографія дозволяє уточнити дані рентгенографії і провести диференціальний діагноз отриманого рентгенівського зображення з такими захворюваннями, як рак легень, туберкульоз, які супроводжуються подібною клінічною та рентгенологічною симптоматикою.
Дослідження мокротиння як мікроскопічне, так і бактеріологічне дозволяє виявити збудника захворювання і визначити його чутливість до антибактеріальної терапії.
Основними причинами всіх видів пневмонії є бактеріальна інфекція. Бактерії, що викликають прикореневу пневмонію, можуть довгий час знаходитися в якості паразитів в дихальних шляхах людини.
Вирішальне значення для продовження такого балансу мають два фактори:
- Рівень імунітету організму.
- Ступінь агресивності потенційно небезпечних вірусів.
Дорослий організм зазвичай здатний протидіяти натиску інфекції.
Але якщо долається безпечний рівень бактеріальної популяції, або знижується імунітет організму, то ймовірність захворювання зростає в рази.
Захворювання на запалення легенів у дітей відбувається дещо інакше: прикоренева пневмонія у дитини може розвинутися без видимих причин. Однак причини криються всередині дитячого організму. Імунна захист у малюка ще не сформована, тому вони найбільш беззахисні перед бактеріальними атаками.
Носій хвороби, потрапляючи в дихальні шляхи, осідають на корінь легені, чекаючи слушного моменту. Поштовхом до подальшої активності вірусу можуть бути й інші захворювання.
Основними причинами дитячої прикореневій пневмонії є:
- бактеріальне зараження;
- нездатність дитячого організму йому протистояти.
Тому, щоб не допустити розвитку хвороби у дитини, необхідно подбати про його захист і виключити попадання інфекції в незміцнілий організм.
При появі перших ознак захворювання необхідно проявити максимум уваги. Це дозволить з’ясувати, чи загрожує дитині в даному випадку така небезпека як коренева пневмонія. Ставить правильний діагноз і призначає лікування виключно фахівець.
Зазвичай діагностика прикореневій пневмонії включає в себе наступні дії:
- рентген-знімок;
- прослуховування органів дихання і огляд дитини лікарем;
- здача аналізів сечі, крові та мокротиння.
Якщо того вимагає ситуація, вдаються до додаткових методів діагностики: томографії, бронхоскопії та іншим.
У тому випадку, якщо діагностована прикоренева пневмонія, це може дуже ускладнити як саму діагностику захворювання, так і його подальше лікування.
Спираючись на симптоми, діагностику зазвичай проводять або за допомогою аускультації на хворому боці, або вдаючись до рентгенологічного дослідження. Але і в цьому випадку картина може виявитися неясною.
У чому плутанина
Справа в тому, що у випадку саме цього захворювання рентгенівські знімки можуть бути неправильно інтерпретовані.
Вогнище хвороби дає тінь і розширення кореня у легені. У цьому випадку можливі помилкові постановки діагнозу.
Щоб упевнитися в правильності діагностування, краще всього вдатися до комп’ютерної томографії. Але і це залишає деякі неясності.
Ці три хвороби мають абсолютно однакові симптоми: крім підвищення температури тіла, характерний сильний кашель, лейкоцитоз і підвищення ШОЕ в аналізі крові.
Особливо важко розмежувати захворювання, якщо правильне лікування так і не призначено, а стан продовжує погіршуватися.
Усі клінічні симптоми прикореневого типу пневмонії і такого небезпечного захворювання, як туберкульоз, можуть бути абсолютно ідентичні.
Щоб виключити ту або іншу небезпеку, потрібно провести спеціальні туберкулінові проби, які підтвердять наявність патогенних мікобактерій в мокроті.
І знову ж патологічні туберкульозні процеси не піддадуться лікування, якщо був невірно діагностований даний тип пневмонії. Все вирішується тільки за допомогою аналізів.
Що стосується злоякісних явищ, тут симптоми схожі: вони також супроводжуються кашлем, високою температурою і великим затемненням в тій області, де розвивається патогенний процес.
Для того щоб бути впевненим у правильності постановки діагнозу, краще всього звернутися до методи біопсії.
Якраз він і дасть відповідь на питання про природу походження процесу.
Сприятливі фактори
Інфекція прогресує і викликає пневмонію, потрапляючи на «благодатний грунт», а саме — при наявності сприяючих чинників:
- хронічні інфекції верхніх дихальних шляхів;
- наявність бронхообструктивного синдрому;
- куріння;
- алкоголь;
- систематичне вдихання подразнюючих дихальну систему речовин (професійні шкідливості, вдихання пилу, вугілля);
- хірургічні втручання на грудній клітці;
- наявність важких виснажуючих захворювань;
- обмеження рухливості грудної клітки, її деформація (кіфози, сколіози);
- застійні явища в малому колі кровообігу;
- тривале перебування пацієнта на постільному режимі;
- літній вік.
Дані фактори сприяють зниженню загальної реактивності організму, а також створюють сприятливі умови для заселення дихальної системи мікробами, а також активації умовних патогенів.
Рентген і КТ-ознаки
Щоб поставити точний діагноз прикореневій форми пневмонії, проводяться рентгенологічні обстеження. Ознаки її на знімках виражаються маленькими, світлими, округлими ділянками на легеневої тканини. Пройшовши рентген, його слід показати лікарю та отримати консультацію.
Лікар порівнює отримані результати з клінічною картиною і постарається визначити точний діагноз.
Коли лікар не може в постановці точного діагнозу, призначається комп’ютерна томографія, скорочено КТ. Це обстеження проводиться, якщо довго лікування не приносить результатів.
Іншими словами у людини все симптоматичні прояви прикореневій форми пневмонії: підвищена температура, утруднене дихання, кашель з відходом мокротиння. Застосовуючи стандартні лікарські засоби і процедури, у хворого відзначається погіршення здоров’я.
Види в залежності від локалізації
Прикоренева пневмонія характеризується місцем локалізації:
- Правобічна прикоренева пневмонія: найбільш часто вогнище запалення локалізується біля правого бронха з-за його анатомо-фізіологічних особливостей: він більш широкий та короткий, інфекційним агентам не потрібно багато зусиль для проходження бронха і проникнення в легеневу тканину.
- Лівостороння прикоренева пневмонія: вогнище запалення виникає в правому бронху
- Двостороння прикоренева пневмонія: вогнище запалення та у правому та в лівому бронху.
Призначення антибіотиків широкої дії
Основним лікарським засобом в боротьбі з пневмонією вважаються антибіотики. Властивості здатні швидко знищити збудника і попередити подальші локалізації запалення.
Назва препаратів, дозування і тривалість терапії визначає лікар. Неприпустимо самостійне призначення антибіотиків.
Представлені засоби випускаються в таблетках, капсулах і ін’єкціях. Величезний ряд антибіотичних засобів представляються у твердих формах. Уколи призначаються все рідше.
Рідка форма препарату легко всмоктується кровоносними судинами, лікувальна дія настає швидше. Прикоренева пневмонія лікується комбінованим способом.
При кореневому важкому ураженні легеневої тканини фахівець призначає антибіотики широкої дії, «Меропенем», «Цефтазидим». При легкому і середньому перебігу застосовуються: «Амоксиклав», «Амоксицилін», «Аугментин».
Якщо джерелом прикореневій форми пневмонії стали стрептококи або пневмококи, ін’єкції вводяться: «Цефтриаксоном», «Цефотаксимом». У деяких пацієнтів спостерігається особлива непереносимість групи пенициллиновых засобів. Тоді прописуються «Хемомицин», «Сумамед», «Азитрал».
Особливості прикореневій пневмонії у дітей
Лівостороння форма у дорослих розвивається у поодиноких випадках. Це пов’язано з анатомо-фізіологічними особливостями. Вузький і подовжений прохід бронха бореться з збудниками, природно захищаючи організм.
В дитячому організмі така структура бронха провокує застійні явища, тому що орган має низьку дренажну функцію. Коренева різновид пневмонії лікується стаціонарно, з допомогою загальної або симптоматичної терапії.
У гострій стадії прописуються антибіотичні засоби, препарати проти вірусу і грибкових інфекцій. Якщо у пацієнта сильний кашель, що супроводжується мокротою, лікування проводиться відхаркувальну та разжижающими медикаментами.
При яскраво виражених запаленнях здійснюється прийом кортикостероїдів (інгаляції, кисневі маски).
Підтримати імунну систему можливо імуностимулюючими препаратами. Коли стан пацієнта покращився, використовується фізіотерапевтична терапія. Вона допомагає розсмоктуванню інфільтрату в корені легені та усуває фіброзні явища.
Фізіотерапія полягає:
- В прогріванні, УВЧ;
- В масажі;
- Дихальної гімнастики.
Якщо діагноз лівобічної прикореневій форми пневмонії поставлений вчасно, то прогноз на майбутнє досить сприятливий, для дитячого, так і дорослого організму.
Причиною прикореневій осередкової пневмонії є ускладнення, що з’явилися в результаті респіраторної вірусної інфекції. Патологія може бути спровокована активністю вторинних інфекцій, які розвиваються при бронхіті, фурункульозі, коклюші, скарлатині або отиті.
Мікробні збудники активізують запальне рух в області бронхів, потроху завдаючи шкоди бронхиолам, альвеол і кореневої частини легенів.
Прикоренева вогнищева пневмонія буває викликана:
- Стресовими і нервовими зривами, які в достатній мірі виснажують організм;
- Неповноцінним харчуванням, недоліком вітамінних речовин;
- Зловживанням нікотину та алкогольних напоїв;
- Наявністю хронічних хвороб;
- Інфекційними ураженнями горла, очей, ротової порожнини;
- Переохолодженням або перегріванням;
- Недостатнім фізичним формуванням.
При кореневої осередкової пневмонії людина страждає ознобом, сухим кашлем, виділенням мокротиння, загальною пригніченістю і болем в грудній клітці праворуч. Патологічні ознаки, характерні для цього захворювання, розвиваються досить повільно.
Прогресування його відбувається після поразки верхніх дихальних шляхів на фоні грипу або бронхіту. Через вторинність ураження не завжди вдається розпізнати його симптоматичні прояви.
Пульмонологами відзначені симптоми, проявляють при кореневої осередкової пневмонії:
- Підвищення температури тіла до 39-40 градусів;
- Почастішання дихання і серцебиття, тахікардію;
- Поява сухого кашлю, що супроводжується мокротою;
- Мігрень і потовиділенням;
- Відсутністю апетиту;
- Загальним нездужанням.
Для патології висока температура є неминучим фактором. При пневмонії, що виникла в результаті слабкої імунної системи, температура буде субфебрильною. Якщо вірус був отриманий на тлі стрептококової інфекції, може утворитися ексудативний плеврит.
Терапія прикореневій осередкової пневмонії проводиться антибіотичними та комбінованими препаратами після клінічних обстежень. Традиційний метод лікування полягає в прийомі пеніцилінів, цефалоспоринів і фторхінолонів.
Цілісний цикл становить 14 днів. Застосовуються антибіотики внутрішньом’язово та внутрішньовенно. Введення ліків здійснюється внутриплеврально, эдобронхиально і эдолимфатически.
При гострих етапах запального процесу використовуються інфузійні дезінтоксикаційні процедури. Якщо ситуація ускладнюється, призначається кортикостероїдна терапія. Прописуються бронхолітичні та муколітичні лікарські компоненти.
Для розрідження слизу і полегшення її виводу використовуються бронхіальні препарати: «Еуфілін», «Теопек», «Бромгексин».
Дієвий результат надають аерозольні інгаляції. Для стимуляції імуногенезу підійдуть комплекси вітамін.
Причинами захворювання, як і при інших видах пневмоній, виступають патогенні мікроорганізми.
Відмінність в тому, що, потрапляючи організм, вони починають розмножуватися на рівні бронхів, але запальний процес поширюється не на периферичні тканини легень, а вражає прикореневій відділ.
- пневмококи, рідше – стафілококи або гемофільна паличка;
- різновиди грибків;
- хламідії;
- мікоплазми;
- окремі види вірусів;
- кишкова паличка;
- змішані інфекції та ін.
- низький імунітет, імунодефіцит;
- алергія;
- патології або хронічні захворювання органів дихання;
- травми грудної клітки;
- зараження гельмінтами;
- наявність в організмі інфекційних вогнищ;
- онкологічні захворювання;
- гострі захворювання нервової системи;
- гіподинамія;
- стреси;
- перенесені в минулому: загальний наркоз, штучна вентиляція легенів, хіміотерапія, опромінення, контакти з токсичними речовинами;
- віковий фактор (найбільше поширення захворювання отримує серед літніх людей – старше 60 років);
- нездоровий спосіб життя: алкоголь, куріння тощо
- внутрішньоутробні патології;
- легеневі патології;
- вади серця;
- імунні захворювання;
- недоношеність;
- рахіт;
- слабкий фізичний розвиток;
- віковий фактор (як правило, хворіють прикореневій пневмонією діти до 3 років).
Будь-яке ослаблення організму, навіть переохолодження, може спровокувати розвиток прикореневій
пневмонії у дітей
і дорослих.
Як і будь-який інший тип захворювання прикоренева форма пневмонії виникає з-за патогенного (хвороботворного) впливу на людський організм різноманітних мікроорганізмів. Так, причинами, що спровокували її появу, можуть стати:
- бактерії (наприклад, пневмококи, стафілококи, гемофільна паличка);
- віруси (наприклад, грип або аденовірус);
- грибки.
Крім того, існує величезна кількість факторів, наявність яких істотно підвищує ризик розвитку цієї хвороби. До них відносяться:
- системні контакти з токсичною речовиною (наприклад, куріння, в тому числі і пасивне);
- ослаблена імунна система;
- систематичні алергічні реакції;
- отримана травма або пошкодження грудної клітки;
- захворювання дихальної системи;
- переохолодження організму.
Як правило, саме комбінація причин і факторів ризику призводить до виникнення цього важкого захворювання. Схожа картина факторів впливає на виникнення і інших різновидів хвороби. Наприклад, крупозна пневмонія з’являється під впливом тих же обставин.
Причини, які можуть призвести до появи прикореневій пневмонії, вельми різноманітні.
- Найбільш часто зустрічається причиною появи цієї хвороби є зараження пневмококами.
- Набагато рідше можна захворіти таким видом недуги через стафілококів і гемофільної палички.
- Іноді таке захворювання легень розвивається із-за ураження організму людини грибками, хламідіями або мікоплазмами.
- У дітей така пневмонія нерідко розвивається через патологічних внутрішньоутробних захворювань крихти, невисокого імунітету, наявності рахіту, недоношеності і поганого фізичного розвитку.
- Ще одна причина появи прикореневій пневмонії – переохолодження організму.
Діагностика такого виду пневмонії у малюків особливо складна. Це пов’язано не тільки з тим, що локалізація хвороби не дозволяє відразу її виявити, але і з тим, що малюк не завжди в змозі правильно і точно визначити і розповісти про характер своїх больових відчуттів.
Велика кількість дитячих захворювань має схожі симптоми з прикореневою пневмонією, тому визначити саме дане захворювання деколи дуже складно. Тільки досвідчені лікарі здатні за досить короткий термін поставити правильний діагноз.
Як говорилося вище, діагностувати прикореневу пневмонію досить складно. Про наявність цього захворювання можна говорити тільки після рентгена і лабораторних методів дослідження. Багато фахівці стикаються з тим, що на рентгені тінь від вогнища пневмонії часто зливається з коренем легені, з-за чого недуга неважко сплутати з такими серйозними захворюваннями, як рак легень або туберкульоз.
Бактеріальне ураження:
- Бактеріальні агенти пневмококи, гемофільна паличка, стафілококи, ентеробактерії, кишкова паличка;
- Вірусна інфекція, частіше в результаті ураження вірусами грипу, герпесу, аденовірусу;
- Грибкова інфекція;
- Мікоплазми;
- Змішана інфекція.
Неінфекційні фактори:
- Алергічні реакції;
- Травми грудної клітки;
- Алергени;
- Гельмінтози;
- Вплив токсичних речовин.
Прикоренева пневмонія може виникнути як у переохладившегося дитини, так і у абсолютного здорової людини.
- вік;
- фізичний розвиток;
- наявність у даний момент інших захворювань (наприклад, рахіт).
В ускладненій формі це захворювання протікатиме у тих дітей, у яких яскраво виражена гіпотрофія.
Це зрозуміло, адже імунітет в такому випадку буде дуже знижений.
В обов’язковому порядку таких діток треба лікувати в стаціонарних умовах.
Статистика вказує на те, що у 15 з тисячі хворих дітей обов’язково розвинеться саме пневмонія — це будуть діти, в основному, не досягли трирічного віку.
До цього будуть привертати і проблеми в пологах і при вагітності.
Можуть бути схильні до такої недуги малюки, які мають вади легень і серця.
Причинами розвитку прикореневій пневмонії може бути:
- стафілокок і гемофільна паличка;
- зараження пневмококами;
- зараження хламідіями, мікоплазмами і грибками;
- поганий фізичний розвиток, недоношеність, рахіт, знижений імунітет;
- у дітей розвиток прикореневій терапії може відбуватися в силу патологій, що виникли у внутрішньоутробному періоді.
Прикореневе запалення легенів поділяється на два види, залежно від того, де вона розташовується. Виділяють прикореневу терапію: лівостороння (дана форма зустрічається дуже рідко і пов’язана з тим, що бронхи мають вузьку і довгу форму) і
правобічну: зустрічається у більшості випадків, що пов’язано з особливостями будови бронхів. Перший ділянку бронхів короткий за формою і широкий. Тому через нього легко проникають різні інфекції.
Також прикореневу пневмонію поділяють на запальну і пухлиноподібні. Перша швидко виникає, але поступово переходить у фазу ущільнення і розсмоктування.
Опухолевидная форма пневмонії протікає дуже повільно і практично непомітно. Корінь легені при цьому набуває горбисті обриси.
Лікування правобічної види
Одним з поширених і небезпечних станів є прикоренева правобічна пневмонія.
При симптоматичних проявах захворювання хворий страждає:
- Підвищенням температури тіла до 40 градусів;
- Сухим кашлем;
- Задишкою навіть при мінімальних фізичних навантаженнях;
- Посилює слабкістю;
- Частим ознобом;
- Больовими відчуттями в області грудей, особливо при глибокому вдиху;
- Формуванням мокроти, іноді з кров’яними домішками.
Для лікування цього виду пневмонії застосовуються антибіотики. Дослідження, проведені медичними працівниками, підтверджують те, що збудник може бути стійкий до пеніцилінових засобів. Лікарі призначають прийом антибіотичних препаратів другого і третього покоління.
Якщо відбувається повільне формування правобічної пневмонії, то терапія проводиться ліками, в основу яких входить сірка.
Негативні симптоми придушуються імунологічними стимуляторами. При вірусному ураженні використовуються ліки, активно борються з інфекцією.
Висновок
Прикоренева пневмонія – це важке захворювання, яке може своєю клінічною та рентгенологічною картиною приймати маски інших бронхолегеневих патологій (рак легенів, туберкульоз) за рахунок схожих симптомів.
При виникненні у пацієнта кашлю, високої температури, загальної слабкості або рентгенологічних змін у вигляді розширення коріння легенів або появи затемнень в області легеневих воріт слід негайно звернутися до лікаря.
Боротьба з двосторонньою пневмонією
При кореневої двосторонньої пневмонії уражаються обидва легенів. На вогнища запалення впливають бактерії, частіше пневмококи. Захворювання протікає у важких формах, з масою ускладнень.
Йому схильні люди різних вікових бар’єрів. Часто представленої патологією страждають новонароджені діти. Процес зараження обумовлюється не сформованою імунною системою.
Терапія двосторонньої прикореневій форми пневмонії, як у дорослих, так і у дітей (підліткового періоду) буде майже ідентична, і полягати в:
- Прийом антибактеріальних ліків.
- Проведення симптоматичного лікування, що включає прийом жарознижуючих, антигістамінних і відхаркувальних ліків.
- У дотриманні регулярного постільного режиму, рясному питво і высококалорийном харчуванні.
- В прийом вітамінних комплексів, які здатні зміцнити імунну систему.
- У використанні кисневих інгаляцій (при утрудненому диханні).
Як тільки стан хворого покращився, а запальні процеси прогресує в меншій мірі, прописуються фізіотерапевтичні процедури.
Лікувальні заходи полягають у проведенні: масажу, ультрафіолетових ванн, електрофорезу, УВЧ парафіну.


