Етіологія
З’ясувати точну причину лімфаденопатії можна тільки після проведення відповідних досліджень. Найбільш частими причинами збільшення лімфовузлів може бути наступне:
- вірусні захворювання;
- інфікування лімфовузла;
- травми та хвороби сполучної тканини;
- сироваткова хвороба (дію медикаментозних препаратів);
- грибок;
- інфекційні захворювання, які пригнічують імунну систему.
У дитини найчастіше розвивається лімфаденопатія черевної порожнини. Причиною цього є бактеріальне та вірусне інфікування організму. Лімфаденопатія у дітей вимагає негайного огляду терапевта, так як симптоми можуть вказувати на важкий інфекційний недугу.
Механізм розвитку
Лімфатична система за своєю будовою подібна до нервової і кровоносної. Зовні вона нагадує коріння дерев. Особливістю лімфатичної системи є те, що розрізнені органи вона об’єднує в одне ціле.
Крім того, вона відповідає за видалення з тканин надлишку рідини, токсичних з’єднань, патогенів. Вона також бере участь у транспортуванні життєво важливих речовин і зміцнення імунної системи.
Лімфатичні вузли розташовані по всьому тілу. Окремі групи скупчень локалізуються в пахвових зонах, шиї, паху. При цьому невелике збільшення лімфовузлів (менше 1 см у діаметрі) не є тривожною ознакою.
Під впливом різних несприятливих факторів може відбутися значне збільшення лімфатичних вузлів (1 см в діаметрі і більше). При цьому під час пальпації можна виявити змінені в розмірах скупчення тільки в одній зоні або ж відразу декількох.
Захворювання розвивається наступним чином: невелика кількість плазми і патогенів, які потрапили в організм, проникають в біологічну рідину, яка циркулює по скупчень. При цьому лімфатичні вузли повинні очистити її від шкідливих сполук до того, як вона надійде в центральне венозне русло.
Патогени можуть інфікувати скупчення (як правило, це відбувається при ослабленні захисних сил організму) і залишатися в них, здійснюючи свою життєдіяльність. В цей час лімфатичні вузли починають збільшуватися в розмірах, формуючи імунну відповідь і намагаючись впоратися з чужорідними агентами.
Згідно Міжнародної класифікації хвороб (МКБ-10), лімфаденопатії присвоєно код R59.
Симптоматика
Крім патологічного зміни лімфовузлів, можна спостерігати додаткові симптоми. Характер їх прояву залежить від того, що послужило причиною розвитку такої патології. В цілому можна виділити такі симптоми:
- висипання на шкірі;
- підвищена температура;
- посилене потовиділення (особливо вночі);
- напади лихоманки;
- збільшення і гепатомегалія спленомегалія;
- різка втрата ваги, без видимих на те причин.
У більшості випадків збільшення лімфовузлів є маркером інших складних захворювань.
Причини
Патологія рідко носить самостійний характер. Лімфаденопатія – захворювання, яке найчастіше розвивається на фоні інших недуг, які провокуючими факторами.
Основні причини виникнення патології:
- Різного роду інфекції. Найбільш часто у пацієнтів в якості основного захворювання виступають стоматит, фарингіт, абсцес зуба, ВІЛ, туберкульоз, мононуклеоз, токсоплазмоз, ЗПСШ. Рідше причиною інфекційних лимфаденопатий є цитомегаловірус, бруцельоз, гістоплазмоз, чума, туляремія, лихоманка щурячого укусу, паракокцидиоидомикоз. У більшості випадків уражаються скупчення, розташовані на шиї, рідше – в області паху, зоні над ключицями. При наявності ВІЛ-інфекції аденопатія лімфовузлів носить генералізований характер.
- Новоутворення. Захворювання розвивається на тлі лейкемії, лімфоми, а також при метастазуванні пухлин.
- Патології системного характеру: червоний вовчак, саркоїдоз, хвороба Кавасакі.
- Прийом деяких лікарських засобів. Збільшення лімфатичних вузлів нерідко призводить вживання медикаментів, активними речовинами яких є алопуринол, атенолол, карбамазепін, хінідин, каптоприл, фенітоїн. Також патологія розвивається на тлі прийому антибіотиків, які належать до таких груп: пеніциліни, цефалоспорини, сульфаніламіди.
- У жінок нерідко причиною захворювання є установка в молочні залози силіконових імплантатів.
Лімфатична система бере безпосередню участь у формуванні імунної відповіді при надходженні в організм різних чужорідних агентів. Саме тому її залучення в патологічний процес може відбутися з багатьох причин, основними з яких є запальні та інфекційні захворювання, а також різного роду пухлини.
Туберкульоз, онкологічні патології та ВІЛ – недуги, що представляють небезпеку для життя хворого. Однак найчастіше аденопатія лімфовузлів діагностується у пацієнтів з менш загрозливими станами.
З точки зору механізму розвитку захворювання не має значення той факт, якого роду провокує агент надійшов в організм. Це зумовлено тим, що характер змін у структурі сайту завжди однаковий.
Гостра респіраторна вірусна інфекція – найпоширеніша причина запалення підщелепних лімфовузлів
Розібравшись, що таке подчелюстная лімфаденопатія, слід знати, які патології її викликають. У випадку зі збільшенням вузлів під щелепою причини можна розділити на дві великі групи – загальні і локальні.
- ГРВІ та грип;
- туберкульоз;
- ВІЛ-інфекцію;
- сифіліс;
- паразитарні інвазії;
- системні інфекції;
- онкопатології;
- системні мікози;
- аутоімунні захворювання.
Список патологій, які можуть викликати збільшення будь-яких вузлів лімфатичної системи, дуже великий.
Як правило, якщо збільшені тільки підщелепні вузли, причину необхідно шукати в безпосередній близькості від них. Такі причини умовно називають локальними, до них відносять:
- тонзиліт;
- отит середнього вуха;
- карієс;
- гінгівіт;
- стоматит;
- запалення носових пазух.

Особливо важливо уважно ставитися до хронічних захворювань ротової порожнини або ЛОР-органів. Так, на фоні хронічного тонзиліту часто спостерігається хронічна лімфаденопатія підщелепних та шийних лімфатичних вузлів.
Найнебезпечнішою причиною збільшення вузлів є онкопатології. Причому підщелепні вузли можуть збільшуватися внаслідок поширення метастазів пухлин органів черевної порожнини, грудної клітки або репродуктивної системи, так і при злоякісних процесах у ротовій порожнині та органах дихання. Детальніше розібратися в причинах порушення може тільки лікар після проведення обстежень.
Карієс зубів
Карієс може супроводжуватися збільшенням підщелепних вузлів лімфатичної системи
Досить банальна, але поширена причина збільшення підщелепних лімфатичних вузлів – це нелікований карієс. По МКБ-10 він позначається кодом K02. Захворювання являє собою процес демінералізації емалі з подальшим її руйнуванням.
Якщо карієс не лікувати, в тканинах зуба (дентин) утворюються порожнини, або простіше – дірки. Відсутність лікування на цій стадії призводить до запалення м’якої тканини зуба (пульпи). Нешкідливий, здавалося б, карієс може призвести до розвитку пульпіту і періодонтиту.
Поверхневий карієс проявляється невеликими ділянками потемніння зубної емалі. По мірі поширення патологічного процесу вглиб зуба з’являється чутливість емалі і болючість. При карієсі розвивається гостра больова реакція на солодку їжу і температурний вплив.
Карієс необхідно лікувати, інакше він призводить до втрати зуба. При цьому поширений карієс може супроводжуватися збільшенням підщелепних вузлів лімфатичної системи.
По МКБ-10 така патологія позначається кодом К09.2. Кіста являє собою порожнистий освіта в щелепи, яка наповнена рідиною. Кісти можуть досягати великих розмірів, що заподіює дискомфорт і порушує нормальний процес пережовування їжі.
Кісти можуть інфікуватися і запалюватися, тоді на їх місці утворюється абсцес. Це супроводжується гострим больовим синдромом і підвищенням температури тіла.
Найбільш небезпечний сценарій – це кістозного переродження клітин новоутворення в злоякісну пухлину.
Нагноєння кісти призводить до руйнування кісткової тканини нижньої щелепи, що потенційно небезпечно остеомієліт, утворенням нориць або патологічними переломами.
Патологія дуже небезпечна і вимагає своєчасного лікування. Як правило, консервативні методи неефективні, практикується оперативне лікування.
У МКБ-10 це поширене захворювання позначається кодом Н66. Патологія, що часто зустрічається у дітей, але і багато дорослі схильні отиту. Хвороба проявляється гнійним запаленням середнього вуха. Це супроводжується утворенням нариву (абсцесу), високою температурою (може досягати 41 градуса), гострим больовим синдромом.
Отит вимагає своєчасного лікування антибіотиками, оскільки є бактеріальним захворюванням. При великому вогнищі нагноєння практикується хірургічне проколювання абсцесу з наступним видаленням вмісту, в іншому випадку гнійні маси можуть проникати до барабанної перетинки, викликаючи її перфорацію.
При гнійному отиті відзначається сильне зниження імунітету, до того ж це бактеріальне захворювання, яке найчастіше викликає золотистий стафілокок, тому збільшення лімфатичних вузлів при цій хворобі цілком закономірно. Найчастіше збільшуються підщелепні, потиличні і задньоийні лімфатичні вузли.
При відсутності своєчасного і правильного лікування гайморит може викликати серйозні ускладнення, пов’язані з поширенням запального процесу – одне з яких лімфаденопатія підщелепних лімфовузлів
Ще одне поширене захворювання, що супроводжується збільшенням лімфатичних вузлів, – це синусит. В МКХ-10 хвороба позначається кодом J01.
Патологія проявляється бактеріальним запаленням носових пазух. Типові симптоми: виражена закладеність носа, головний біль, підвищення температури тіла, загальне нездужання. В залежності від локалізації запалення розрізняють кілька видів синуситів.
Найпоширенішим захворюванням є гайморит. З таким запаленням однаково часто стикаються і дорослі, і діти. У дітей гострі синусити часто призводять до системного ураження ЛОР-органів, з поширенням патологічного процесу на середнє вухо, мигдалини, носоглотку.
Крім перерахованих захворювань, спровокувати лімфаденопатії можуть грибкові інфекції ротової порожнини, наприклад, кандидозний стоматит або кандидозний ларингіт. Ці захворювання дуже поширені в молодшій віковій групі.
Лімфаденопатія шийної області в дитячому віці часто виникає із-за гострих або хронічних інфекцій порожнини рота та носоглотки, наприклад, гаймориту, тонзиліту, риніту. Це пояснюється незрілістю імунної системи, яка не завжди правильно реагує на різні подразники.
- паразитарні інфекції;
- метастази пухлин;
- сифіліс, туберкульоз;
- ревматоїдний артрит;
- хламідійна інфекція;
- хвороба котячих подряпин, коли в тканини шийних лімфовузлів потрапляють бактерії;
- віруси, включаючи краснуху, герпес, кір, ГРВІ, цитомегаловірус;
- бактеріальні інфекції, такі як тонзиліт, дифтерія, бруцельоз, мононуклеоз.
У більшості пацієнтів причиною гіперплазії шийних лімфовузлів є умовно-патогенна мікрофлора. Живуть на шкірі і у верхніх дихальних шляхах бактерії при ослабленні імунітету починають розмножуватися.
- Гострий серозний (катаральний) лімфаденіт. На ранній стадії спостерігається легке запалення, не загрожує ускладненнями.
- Гострий деструктивний (гнійний) лімфаденіт шийних лімфовузлів. На цьому етапі вже з’являються жар і біль, які виступають приводом для звернення до лікаря.
- Аденофлегмона. Формуються незворотні зміни в лімфовузлі, з-за чого він не піддається повному відновленню.
Специфічні
|
Інфекція |
Ознаки |
|
Туберкульоз легенів |
|
|
Сифіліс |
|
|
ВІЛ-інфекція |
|
При ракових патологіях всередині лімфовузлів осідають злоякісні клітини, які починають ділитися. Внаслідок цього розростаються метастази. Вузли із-за цього збільшуються, але запального процесу не спостерігається. Те саме може відбуватися при аутоімунних процесах. Конкретні причини патології:
- Аутоімунний лімфопроліферативний синдром. При різкому зростанні процесу загибелі лімфоцитів спостерігається хворобливе збільшення лімфовузлів.
- Онкологія лімфоїдної тканини (лімфома або лімфогранулематоз) або метастазування пухлин, розташованої в інших органах. Наприклад, при злоякісному ураженні шлунка таке новоутворення може з’являтися на шиї зліва над ключицею.
Групи ризику
Симптоми
Вузли, які збільшуються при цьому захворюванні, розташовані безпосередньо під нижньою щелепою. Причому їх розташування досить поверхневе, що дозволяє самостійно намацати збільшений вузол у вигляді невеликої шишки або припухлості.
Розібравшись, що таке подчелюстная лімфаденопатія, необхідно знати типові симптоми цього порушення, щоб зуміти самостійно запідозрити патологію і вчасно звернутися до лікаря.
Загальні симптоми всіх лимфаденопатий, незалежно від локалізації порушення, однакові: це нічна пітливість, погіршення апетиту, загальне нездужання, занепад сил.
Специфічні симптоми збільшення підщелепних вузлів:
- почервоніння шкіри;
- утруднене ковтання;
- дискомфорт при пальпації;
- підвищення температури тіла;
- головний біль.
Симптоми можуть бути помилково прийняті за прояви фарингіту, особливо якщо має місце одностороння лімфаденопатія, при якій збільшується лише один вузол. Тут важливо не намагатися лікуватися самостійно, а відразу ж проконсультуватися з лікарем.
Клінічна картина захворювання залежить від його форми, індивідуальних особливостей організму людини і основної патології. У деяких випадках ураження навіть одного вузла може мати більш сильну інтенсивність прояву, чим зміни в цілій групі скупчень.
Існує таке поняття як «реактивна лімфаденопатія». Це важка форма хвороби, при якій відбувається значне погіршення стану хворого. Його турбує лихоманка, озноб, підвищене потовиділення, локальна гіперемія і болючість.
При відсутності лікування відбувається порушення цілісності тканин ураженого лімфовузла. При цьому запальні елементи розносяться по організму з током крові, провокуючи розвиток сепсису генералізованого характеру.
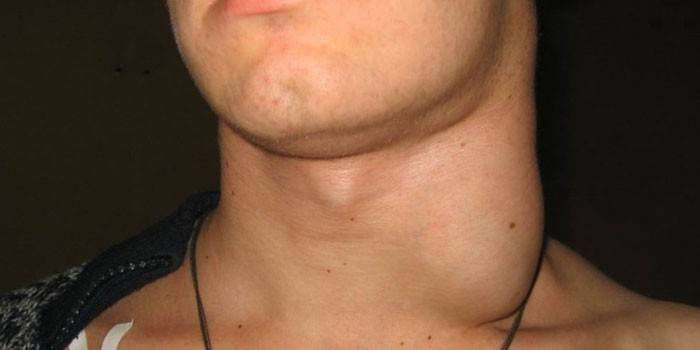
В першу чергу, при лімфаденопатії відбувається збільшення вузлів в розмірах. Важливо розуміти, що їх нормальні параметри для різних ділянок тіла різні.
Клінічна картина і вираженість симптомів запалення лімфовузлів у кожному випадку різні. Вони безпосередньо залежать від того, скупчення в якій зоні залучені в патологічний процес. Види захворювання:
- Шийна лімфаденопатія. Найпоширеніша форма недуги. Вузол добре прощупується. Він має горбисту поверхню і щільну консистенцію. Шкіра, розташована безпосередньо над вузлом, червоніє і натягується. Хворий відчуває нездужання, можливе виникнення ознак алергічної реакції. Вузли болючі. Якщо вони наповнені гнійним вмістом, до загальних симптомів шийної лімфаденопатії додається жар. У цій зоні знаходиться декілька груп вузлів. Найбільш часто запалюються: привушні, потиличні, підщелепні. Аденопатія лімфовузлів шиї найбільш часто розвивається на тлі інфекційних захворювань. Рідше вона виникає з-за онкології і аутоімунних патологій.
- Пахвова лімфаденопатія. Недуга супроводжується збільшенням вузлів, які відразу набувають шишкообразную форму. Крім того, у хворих відзначаються наступні симптоми: загальне погіршення самопочуття, надмірне потовиділення (як правило, під час нічного відпочинку), різке зменшення маси тіла, гарячковий стан, висипання на шкірному покриві, локальне почервоніння, набряклість в області скупчень. Важливо знати, що аденопатія пахвових лімфовузлів – це доброякісна патологія у більшості випадків. Тим не менш, іноді у пацієнтів діагностуються і ракові новоутворення.
- Лімфаденопатія середостіння. Найбільш часто розвивається після перенесеної пневмонії. Загальні симптоми аденопатии внутрішньогрудних лімфовузлів: болісні відчуття, кашель, задишка, опущення верхнього століття, відчуття дискомфорту при проходженні їжі по стравоходу, підвищена температура тіла, загальна слабкість, головний біль, свербіж шкірного покриву. Захворювання може носити як добро, так і злоякісний характер.
- Черевна лімфаденопатія. Особливістю даного виду захворювання є той факт, що збільшені лімфовузли неможливо виявити при поверхневому огляді. Для діагностики патології необхідно провести рентгенологічне або ультразвукове дослідження. Симптоми аденопатии лімфовузлів черевної порожнини: надмірне потовиділення, слабкість, незначне підвищення температури тіла, діарея. При пальпації лікар виявляє збільшення в розмірах селезінки і печінки.
При появі симптомів запалення лімфовузлів необхідно якомога швидше звернутися до фахівця. Це обумовлено тим, що патогенні мікроорганізми дуже швидко розносяться з током біологічної рідини, що циркулює в скупченнях.
Генералізована лімфаденопатія
Генералізована лімфаденопатія вважається найбільш складною формою захворювання. На відміну від локальної, яка зачіпає тільки одну групу лімфовузлів, генералізована лімфаденопатія може вражати будь-яку область людського організму.
Генералізована лімфаденопатія має наступну етіологію:
- алергічне захворювання;
- аутоімунні процеси;
- гострі запальні та інфекційні недуги.

Якщо збільшення лімфатичних вузлів спостерігається при хронічному інфекційному недугу, то мається на увазі персистуюча генералізована лімфаденопатія.
Найбільш часто патологічний процес зачіпає вузли в непересічних зонах — в передній і задній шийної ланцюжку, в пахвовій і заочеревинної області. В деяких випадках збільшення лімфовузлів можливо в паховій області і в надключичной.
Найчастіше діагностується лімфаденопатія шиї. Шийна лімфаденопатія може вказувати на недуги, викликані недостатньою або надмірною виробленням гормонів або хвороби онкологічного характеру.
Діагностика
Для постановки діагнозу необхідно відвідати терапевта. Надалі пацієнта можуть направити до отоларинголога або стоматолога, в залежності від причини збільшення лімфатичних вузлів.
Необхідні обстеження:
- загальний і біохімічний аналізи крові;
- мікроскопія мазка із зіву;
- рентгенографія носових пазух;
- рентгенографія нижньої щелепи.
Обов’язково слід відвідати отоларинголога для виключення отиту, ларингіту, тонзиліту та інших захворювань горла. До стоматолога слід відправитися при підозрі на кісти щелепи, карієс, запалення м’яких тканин зуба.
Діагностичні методи залежать від локалізації патології. Щоб призначити правильний курс лікування, потрібно не тільки поставити точний діагноз, але і виявити причину прогресування патологічного процесу.
Так як ЛАП це своєрідний маркер іншого захворювання, то в першу чергу слід діагностувати причину розвитку недуги.
Оскільки лімфаденопатія є не самостійною патологією, а всього лише симптомом інтоксикації при багатьох захворюваннях, її діагностика спрямована на виявлення причин, що спричинили збільшення лімфатичних вузлів.
- вживання в їжу сирого м’яса – токсоплазмоз;
- контакт з кішками – токсоплазмоз, хвороба котячих подряпин;
- недавні гемотрансфузії – гепатит В, цитомегаловірус;
- контакт з хворими на туберкульоз – туберкульозний лімфаденіт;
- внутрішньовенне введення наркотиків – гепатит В, ендокардит, ВІЛ-інфекція;
- випадкові статеві зв’язки – гепатит В, цитомегаловірус, герпес, сифіліс, ВІЛ-інфекція;
- робота на бойні або тваринницькій фермі – еризипелоїд;
- риболовля, полювання – туляремія.
При локалізованій або регіонарної лімфаденопатії проводять дослідження області, від якої відбувається відтік лімфи через уражені лімфовузли, на предмет наявності пухлин, шкірних уражень, запальних захворювань.
При локалізованій лімфаденопатії анатомічна локалізація збільшених лімфатичних вузлів дозволяє значно звузити кількість передбачуваних патологій. Наприклад, до розвитку пахової лімфаденопатії зазвичай призводять інфекції, що передаються статевим шляхом, а хвороба котячої подряпини супроводжується пахвовій або шийної лімфаденопатією.
Збільшення лімфатичних вузлів у правій надключичной області нерідко пов’язана із злоякісним процесом в стравоході, легенях, середостінні. Ліва надключичная лімфаденопатія сигналізує про можливу поразку жовчного міхура, шлунка, простати, підшлункової залози, нирок, яєчників, насінних бульбашок.
Клінічне обстеження пацієнтів з генералізованою лімфаденопатією повинне бути спрямоване на пошук системного захворювання. Цінними діагностичними знахідками є виявлення запалення суглобів, слизових оболонок, спленомегалії, гепатомегалії, різних видів висипки.
При необхідності може бути проведена біопсія збільшеного лімфовузла з наступним гістологічним та цитологічним дослідженням отриманих зразків тканини.
При виникненні перших тривожних ознак, що вказують на лімфаденопатії (пахвову, шийну, середостіння і т. д.) необхідно звернутися до терапевта. При необхідності він направить на консультацію до вузьких спеціалістів (інфекціоніста, онколога, хірурга, фтизіатра, ендокринолога, уролога чи гінеколога).
Важливу роль у діагностиці аденопатии лімфовузлів має збір анамнезу. Фахівцю необхідно надати інформацію щодо наявних симптомів і ступеня їх вираженості, а також розповісти про епізоди отримання травм, перенесених інфекційних захворюваннях, а також про характер статевого життя.
На підставі результатів первинної діагностики фахівець оформляє направлення на комплексне обстеження, що включає:
- Клінічний і біохімічний аналізи крові і сечі.
- Пробу Вассермана.
- Серологічне дослідження.
- Аналіз на ВІЛ.
- УЗД.
- Рентгенологічне дослідження.
- КТ, МРТ.
При наявності підозри на злоякісну природу захворювання здійснюється забір зразка біоматеріалу кісткового мозку або вмісту сайту для проведення цитологічного і гістологічного досліджень.
Реактивна лімфаденопатія
Реактивна лімфаденопатія — це реакція організму на інфекційні захворювання. Уражатися може будь-кількість лімфатичних вузлів. Симптоматика при цьому не виражена, хворобливих відчуттів немає.
За терміном давності лімфаденопатії умовно можна розділити на такі групи:
- гостра;
- хронічна;
- рецидивуюча.
Крім цього, будь-яка форма лімфаденопатії може приймати як пухлинну, так і неопухолевую форму. Однак кожна з них є небезпечною для життя людини.
В організмі людини понад 600 лімфовузлів, тому патологічний процес може розвинутися практично в будь-якій системі людського організму. Але найбільш часто ураження діагностуються в наступних місцях:
- черевна порожнина;
- молочні залози;
- область середостіння;
- пахова область;
- легкі;
- подчелюстная область;
- область пахв;
- шия.
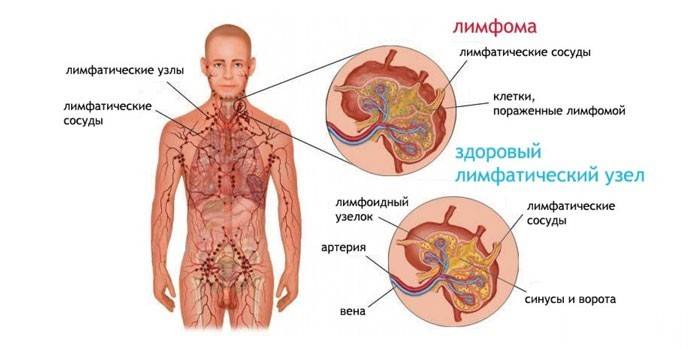
Кожен з цих типів патології свідчить про фоновому захворюванні. Нерідко це онкологічний недугу. Встановити точні причини утворення такого патологічного процесу можна тільки після повної діагностики.
Народні методи
Обсяг лікувальних заходів безпосередньо залежить від віку пацієнта, форми захворювання, ступеня тяжкості стану пацієнта. Вибір тактики лікування аденопатии лімфовузлів здійснюється після виявлення основної патології, що послужила провокуючим фактором.
При ураженні скупчень і навколишніх тканин інфекцією показаний прийом антибактеріальних препаратів. До того, як буде виявлено ступінь чутливості патогенів до тих чи інших речовин, лікарі призначають антибіотики, що належать до групи цефалоспоринів і фторхінолонів.
Патогени дуже швидко розповсюджуються по організму за допомогою лімфовузлів. У зв’язку з цим до місцевої терапії захворювання слід ставитися з обережністю. Усі засоби повинні призначатися лікарем, тільки він може оцінити доцільність їх застосування.
Якщо в процесі проведення біопсії було з’ясовано, що патологічний процес носить злоякісний характер, пацієнтові призначають курс хіміотерапії. Результат захворювання в цьому випадку безпосередньо залежить від ступеня тяжкості основного захворювання.
В якості додаткового лікування лікарі призначають імуностимулюючі засоби. Вони призначені для зміцнення захисних сил організму в період боротьби з недугою. Високу ефективність на практиці показав препарат «Глутоксим».
Використання нетрадиційних способів не позбавляє від необхідності звернення за кваліфікованою медичною допомогою. Застосування народних методів допустимо, але тільки після отримання схвалення лікаря.
Найбільш дієві рецепти:
- Подрібнити свежесобранную траву кульбаби. У выделившемся соку змочити ватний тампон і прикласти останній безпосередньо на уражену лімфовузол. Примочки допускається робити до 3 разів на день.
- Змішати в рівних пропорціях кропиву і деревій. Дані компоненти з’єднати і залити їх 500 мл води. Поставити ємність на вогонь. Кип’ятити протягом 20 хвилин. Дати відвару охолонути. Приймати засіб тричі в день до їжі.
- Змішати 500 г гусячого або борсукового жиру з норичником (лікарською рослиною). Останнього необхідно взяти 6 ст. л. Отриманої маззю обробляти уражені ділянки.
Лімфаденопатія черевної порожнини
Збільшення вузлів черевної порожнини свідчить про інфекційному або запальному захворюванні. Рідше такий патологічний процес виступає маркером онкологічного або імунологічного недуги. Симптоми, в цьому випадку, відповідають вищеописаним пунктів. У дитини перелік може додаватися такими симптомами:
- підвищення температури вночі;
- слабкість і нездужання;
- нудота.
Особливу увагу при діагностиці приділяється анамнезу та віку пацієнта, так як деякі недуги притаманні тільки дитині.
Лімфатичні судини і вузли черевної порожнини
Лікування
Основний курс лікування при ураженні черевної порожнини спрямований на локалізацію патологічного процесу і припинення росту пухлини. Тому застосовують хіміо – та радіотерапію. По закінченні курсу призначається загальнозміцнююча терапія для відновлення імунної системи.
Якщо лікування такого плану не приносить належних результатів або розвивається патологія неясного патогенезу, то проводиться хірургічне втручання — уражений лімфатичний вузол повністю видаляється.
Хірургічне втручання
У більшості випадків лікування аденопатии проводиться з допомогою медикаментів. Виконання оперативного втручання доцільно тільки в тому випадку, коли вміст лімфовузлів представлено гнійною рідиною.
У подібних ситуаціях здійснюється розтин освіти. Воно проводиться, як правило, з допомогою стандартної методики – відкритої операції. Після отримання доступу хірург видаляє гній, встановлює дренажну систему, за допомогою якої буде відбуватися відтік виділень, і накладає шви.
Лімфаденопатія молочної залози
Збільшення лімфатичних вузлів молочної залози може вказувати на небезпечне онкологічне захворювання, у тому числі і рак. Тому при наявності таких симптомів слід негайно звернутися до лікаря.
У цьому випадку варто відзначити характер прояву пухлини. Якщо збільшення вузлів спостерігається у верхній частині молочної залози, то можна припустити доброякісне утворення. Однак практично будь-доброякісний процес може переродитися в злоякісну пухлину.
Збільшення вузлів в нижній області молочної залози може вказувати на освіту злоякісного процесу. Слід негайно звернутися до лікаря.
Збільшення лімфатичних вузлів в області молочних залоз візуально можна легко помітити. Як правило, освіти зауважує сама жінка. Хворобливих відчуттів не спостерігається.
Будь-яке стороннє освіта в області молочних залоз як жінки, так і чоловіки, вимагає негайного огляду профільним лікарем, для уточнення діагнозу і правильного, своєчасного лікування. Чим раніше виявиться хвороба, тим більше шансів на позитивний результат. Особливо, що стосується внутрішньогрудних патологічних змін.
Лімфаденопатія середостіння
Лімфаденопатія середостіння, за статистикою, діагностується у 45% хворих. Щоб розуміти, що з себе представляє патологія, слід уточнити, що таке середостіння.
Лімфатичні судини і вузли середостіння
Середостіння – це анатомічне простір, що утворюється в порожнині грудної клітки. Спереду середостіння закрито грудною кліткою, а ззаду-хребтом. По обидва боки від цього утворення розташовані плевральні порожнини.
Патологічне збільшення вузлів в цій галузі поділяють на такі групи:
- первинні збільшення лімфовузлів;
- злоякісні пухлини;
- поразка органів, розташованих в області середостіння;
- псевдоопухолевые освіти.

Останнє може бути зумовлене вадами при розвитку великих судин, важких вірусних та інфекційних захворюваннях.
Симптоматика
Лімфаденопатія середостіння має добре виражену клінічну картину. Під час розвитку такого патологічного процесу спостерігаються такі симптоми:
- різкі, інтенсивні болі в області грудної клітини, які віддають в шию, плече;
- розширені зіниці або западання очного яблука;
- осиплість голосу (частіше спостерігається при хронічній стадії розвитку);
- головні болі, шум у голові;
- важка прохідність їжі.
В окремих випадках може спостерігатися синюшність обличчя, набухання вен на шиї. Якщо хвороба має хронічну стадію розвитку, то клінічна картина більш розгорнуто:
- підвищена температура;
- слабкість;
- набряк кінцівок;
- порушення ритму серця.
У дитини може збиватися дихання і спостерігається підвищене потовиділення, особливо вночі. Якщо є такі симптоми, потрібно негайно госпіталізувати дитину.
Особливості хвороби у дітей
При тонзиліті лікування захворювання проводиться систематичним полосканням горла
Якщо збільшені лімфатичні вузли, лікування лімфаденопатії підщелепних лімфовузлів залежить від причини її розвитку. Сама по собі лімфаденопатія не лікується, так як відбувається через деякий час після усунення основного захворювання.
- Хвороби ясен і зубів стоматолог лікує. Якщо причиною лімфаденопатії став запущений карієс, необхідно провести повну санацію ротової порожнини.
- При отиті середнього вуха призначають антибіотики, протизапальні препарати, антибактеріальні вушні краплі, імуностимулятори. У разі абсцесу необхідно провести хірургічне розтин порожнини з подальшим очищенням від гнійного вмісту.
- При тонзиліті, скарлатині, ларингіті проводиться симптоматичне лікування, яке залежить від природи захворювання. Неінфекційні хвороби лікують полосканням горла і антисептичними спреями, бактеріальні інфекції – антибактеріальними препаратами та спреями для горла.
- При бактеріальних синуситах необхідні антибактеріальні препарати. У важких випадках проводиться механічне звільнення носових пазух від вмісту (“зозуля”). Також може бути рекомендована пункція пазухи.
- При грибку ротової порожнини призначають антімікотікі в таблетках і мазях, антисептичні полоскання, імуностимулятори.
- Кіста нижньої щелепи видаляється хірургічним шляхом. Операція проводиться кваліфікованими стоматологом-хірургом.
Точно поставити діагноз може тільки лікар. Не слід займатися самолікуванням, так як збільшення лімфатичних вузлів не є хворобою, а виступає лише симптомом, який проходить самостійно після виліковування основного захворювання.
До тих пір, поки дитина не досягла 12-річного віку, його лімфатична система є незрілою. При цьому вона починає формуватися ще в період внутрішньоутробного розвитку. Саме із-за незрілості системи серед дітей дуже часто діагностується аденопатія лімфовузлів.
У новонародженої дитини скупчення не мають пальпувати. В іншому випадку прийнято говорити про їх збільшення, а, отже, і про наявність патологічного процесу.
Перші 12 місяців життя вважаються критичними. У зв’язку з цим при виявленні будь-яких пальпуємих утворень необхідно звертатися до педіатра. У цьому віці найбільш часто відбувається запалення скупчень на потилиці, в паху і на шиї.
У дитини причиною збільшення лімфовузлів частіше всього є інфекційні захворювання. Крім того, аденопатія нерідко розвивається на тлі системних патологій та імунодефіциту. У поодиноких випадках захворювання виникає при глистяній інвазії і алергічної реакції. Згідно зі статистикою, у 10% маленьких пацієнтів діагностуються злоякісні утворення.
Якщо у дитини збільшені лімфовузли на шиї, причиною також може бути запальний процес у ротовій порожнині, в тому числі банальне прорізування зубів. Якщо після першого місяця життя генералізована форма хвороби поєднується з дерматитом, лихоманкою, діареєю і кандидозом, лікар припускає наявність імунодефіциту.
Лімфаденопатія легенів
Збільшені лімфовузли легких сигналізують про поточний фоновому захворюванні. Не виключається, в цьому випадку, і утворення метастаз (рак легенів). Але ставити такий діагноз самостійно, за одним тільки первинними ознаками, не варто ні в якому разі.
Одночасно зі збільшенням лімфатичних вузлів і легенів, може утворитися такої ж патологічний процес в області шиї і середостіння. Клінічна картина така:
- кашель;
- біль при ковтанні;
- утруднене дихання;
- підвищена температура, особливо вночі;
- біль в області грудної клітини.
Ураження легень може бути обумовлено важким інфекційних захворювань – туберкульоз, саркоїдоз і перенесеними травмами. Також не слід виключати куріння і надмірний прийом алкоголю.
Прогноз
Результат патології безпосередньо залежить від своєчасності звернення до фахівця. Дітей до 12 років при наявності пальпуємих утворень слід негайно відображати педіатра, щоб виключити наявність серйозних недуг. Дорослим також необхідно своєчасно звертатися за медичною допомогою.
Сама по собі лімфаденопатія не небезпечна, загрозу становить основне захворювання. Важливо знати про те, що причиною недуги може стати злоякісний процес, ігнорування якої призводить до летального результату.
Подчелюстная патологія
Подчелюстная лімфаденопатія найчастіше діагностується у дітей дошкільного віку і підлітків. Як показує медична практика, у більшості випадків такі зміни тимчасові і не несуть загрози життєдіяльності дитини.
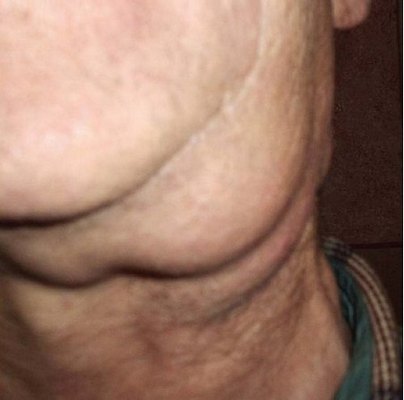
Збільшення лімфатичних вузлів у підщелепної області ліворуч
Утруднене ковтання – один із симптомів збільшення підщелепних лімфовузлів
Лімфаденопатія характеризується збільшенням лімфовузлів. При цьому вони не запалені, тому гостра біль відсутня. Це порушення необхідно зуміти відрізнити від лімфаденіту – запалення вузлів, яке може супроводжуватися нагноєнням.
По МКБ-10 лімфаденопатії не діляться по локалізації або причини розвитку, тому будь-яке збільшення вузлів позначається кодом R59.
Як правило, при збільшенні локальних вузлів причину необхідно шукати в захворюваннях цієї ж області. Так, подчелюстная лімфаденопатія завжди пов’язана з інфекціями і запальними захворюваннями ротової порожнини, горла, середнього вуха.
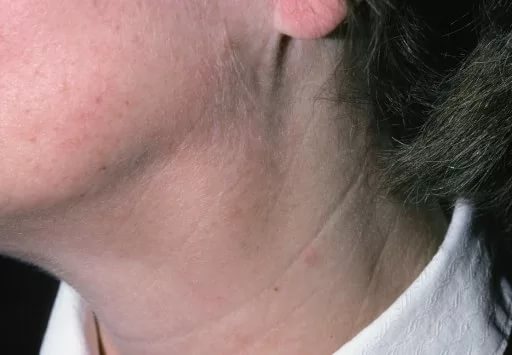
З такою патологією однаково часто стикаються діти та дорослі. Причому перенесені інфекції і важкі вірусні захворювання можуть привести до того, що лімфатичний вузол назавжди залишиться помітно збільшеним.
Точно розібратися в причинах порушення допоможе лікар після ряду обстежень та аналізів. Як правило, лімфаденопатії підщелепних лімфовузлів умовно безпечні і проходять після виліковування основного захворювання.
Карієс зубів
Пахвова лімфаденопатія
Пахвовий тип патології (аксиллярная лімфаденопатія) може розвинутися навіть через травму руки або інфекційного захворювання. Але запалення пахових лімфовузлів може свідчити про запалення молочної залози. Тому візит до терапевта відкладати не варто.
Як показує статистика, саме збільшення лімфовузлів в пахвовій області і в молочних залозах є першою ознакою появи метастаз в тілі молочної залози. Якщо вчасно виявити недугу, то шанси на повне вилікування від раку молочної залози суттєво зростають.
Лікування
Лікування лімфаденопатії полягає в усуненні основного захворювання. Так, якщо збільшення лімфовузлів пов’язано з бактеріальною інфекцією, показаний курс антибактеріальної терапії, лікування лімфаденопатії туберкульозної етіології проводиться за спеціальною схемою ДОТС , лікування лімфаденопатії, викликаної онкологічним захворюванням, полягає в протипухлинної терапії.
Вибір методики лікування залежить від поставленого діагнозу. Крім цього, при призначенні плану лікування лікар бере до уваги і такі фактори:
- індивідуальні особливості пацієнта;
- анамнез;
- результати обстеження.
Лікування народними засобами може бути доречно з дозволу лікаря і тільки в тандемі з медикаментозною терапією. Самолікування при таких патологічних процесах неприпустимо.


