Причини появи коричневих виділень
Чому змінюється відтінок мокротиння? Слиз коричневого кольору – критерій багатьох захворювань. Виділення вранці з’являються через те, що м’язи грудини, скорочуються, намагаючись вирішити все самостійно.
Іржава мокротиння буває у хворих при захворюванні, спровокований інфекцією. Харкотиння рожевого кольору вважається приводом для занепокоєння та візиту до лікаря. Даний тон часто спостерігається при запаленні легенів.
Мокрота коричневого кольору виникає з причини запалення (чаші легенів). Мокрота коричневого кольору при кашлі свідчить про некрозу (відмирання) легеневої тканини. Густа коричнева мокротиння зі слизом притаманна для хвороб, які пов’язані з ураженням дихальної системи різними інфекціями.
До того ж сюди ставитися забруднене повітря, тютюнопаління. Якщо розглядати кашель з такої точки зору, то це абсолютно природне явище, адже кашель при курінні з’являється як очисна функція (виведення слизу з органів дихання).
- Звернутися до лікаря. Першим повинен стати терапевт, потім – отоларинголог (ЛОР) або пульмонолог. Напрям до них дасть терапевт. Також треба поговорити про доцільність здачі мокроти.
- Купити 2 стерильні баночки для здачі мокроти. Весь цей день приймати рясне кількість теплої рідини. Вранці, натщесерце, зробити 3 глибоких вдиху і откашлять (не сплюнути) мокротиння. В одну баночку потрібно більше відокремлюваного (це повинно піти в клінічну лабораторію), в іншу – менше (в бактеріологічну лабораторію).
- Якщо симптоми нагадують туберкульоз, здачу мокротиння в клінічну лабораторію, де під мікроскопом будуть виявлені мікобактерії туберкульозу, потрібно проводити тричі.
- Самостійно не потрібно нічого робити. Максимум – зробити інгаляцію з «Беродуалом» у віковому дозуванні (якщо мокрота відокремлювалася після кашлю) або розсмоктати антисептик типу «Стрепсілс», «Септолете», «Фарингосепт» (якщо кашлю не було). Не знаючи деяких нюансів, наприклад, що при кровохарканні приймати муколітики (АЦЦ, карбоцистеїн) не можна, можна сильно нашкодити своєму організму.
На поверхні слизових дихальних шляхів є незначне виділення слизу. Її виділяють залози трахеї і великі бронхи.
У складі секрету макрофаги і лімфоцити, що знищують патогенні мікроорганізми, що потрапляють всередину при диханні. За добу виділяється приблизно 100 мл слизу, людина проковтує її навіть не помічаючи.
Як тільки вторгається патогенний агент, з яким бактерицидний захист слизу не справляється, відбувається надлишкове виділення мокроти (див. Мокротиння при кашлі: причини появи). Дихальні шляхи намагаються позбавитися від секрету, який заважає нормальному проходженню повітря і рефлекторно з’являється кашель. Його інтенсивність залежить від ступеня запалення.
Характер захворювання накладає свій відбиток на відходження харкотиння, кількість, запах. Колір мокроти при кашлі для лікаря «говорить» симптом, за яким ставлять попередній діагноз. Остаточний вердикт можливий тільки після отримання лабораторного дослідження.
Найчастішою причиною ой коричневої мокроти є бронхіт. На слизовій бронхів є безліч клітин, які відповідають за функції організму, причому кожна має своє значення. Келихоподібні відповідальні за захист легенів і їх очищення.
Війки, рухаються у напрямку вгору, допомагають організму позбавитися від пилу та інших домішок. Слиз при цьому закриває бронхи, щоб ніякі негативні фактори не змогли вплинути на організм в цілому. Откашливающаяся мокротиння у такому випадку має коричневе забарвлення.
При запаленні бронхів вії здатні їх захистити, і пил разом з інфекцією проникає в бронхи, в результаті чого відбувається обструкція. Саме так виглядає механізм розвитку бронхіту, при якому кашель атакує переважно вранці.
Лікуванням захворювань, пов’язаних із запаленням повітроносних шляхів, займається пульмонолог . Потрапити до нього можна через терапевта, який дасть напрямок. Перед відвідуванням фахівця буде доцільно зробити аналіз мокротиння.
Колір мокротиння також може дати багато інформації про діагноз:
- Прозора слизова харкотиння бувають при вірусних запаленнях, бронхіальній астмі.
- При гнійному бактеріальному запаленні вона стає жовтою або зеленою. Це буває при гнійних бронхітах, стафілококовихпневмоніях, загостренні ХОЗЛ, бронхоектазах, абсцесах легені, прориві емпієми плеври в бронхіальне дерево.
- Прожилки крові, а також явно кров’яна мокрота – свідоцтво руйнування легеневої тканини або стінок бронхів. Це досить грізний симптом. Буває найчастіше при злоякісних процесах в бронхах і легенях, туберкульозі, інфаркті легені.
- Іржава або коричнева мокротиння (такий колір формують продукти розпаду крові) буває при крупозній або грипозної пневмонії, туберкульозі.
- У завзятих курців і у працівників вугільної промисловості (шахтарів) вона може бути сірого і навіть чорного кольору.
Мокрота може відокремлюватися і отхаркиваться безперервно або відкашлюватися в певний час доби (наприклад, зранку). Іноді вона починає відходити тільки в певному положенні тіла – наприклад, в горизонтальному або при повороті на бік.
Кашель з мокротою
Поява крові може означати як кровоточивість тканин легенів, аневризму, так і травмування ясен, мигдалин, носоглотки. Самостійно визначити характер кровохаркання неможливо, хоча і лікарям при огляді теж не вдасться це зробити. Необхідно повне і чітке обстеження, після якого буде призначено правильне лікування.
Крововилив у легенях характеризується пінистими виділеннями червоного кольору при кашлі, а ось крововилив у шлунку характеризується темно-коричневою мокротою, змішаної з неперетравленої їжею і супроводжується блювотними позивами.
При туберкульозі також може відзначатися рясне виділення мокротиння з кров’ю. Крім цього, причиною може бути абсцес, пухлина, гангрена одного або обох легенів. У рідкісних випадках навіть при грипі з ускладненнями може відкашлюватися слиз з кров’ю.
Боротися з мокротою ефективно за допомогою гірчичників, зігріваючих компресів. Але тільки за умови, що виключена кровотеча. Також справляються з цим ознакою інгаляції, але їх не можна проводити при підвищеній температурі тіла.
Крім цього, для полегшення стану можна використовувати й інші методи:
- рясне пиття сприяє розрідженню мокротиння і швидкому її відходженню:
- пити краще лужну мінеральну воду, типу Боржомі;
- необхідно включити в раціон харчування більше фруктів і овочів;
- заборонені міцний чай, кава, солодкі напої.
У здорової людини залози трахеї і бронхів щодня виділяють близько 100 мл трахеобронхіального секрету. Він покриває слизову повітроносних шляхів, тим самим створюючи захист від пилу і хвороботворних бактерій.
При наявності збудника або іншого провокуючого фактора фізичні характеристики цієї рідини змінюються: збільшується об’єм і в’язкість таким чином, щоб з бронхіального дерева віддалилося як можна більше дратівливих елементів.
Зміна прозорості і кольору мокротиння відбувається із-за присутності в ній макрофагів і лімфоцитів – імунних клітин, здатних нейтралізувати чужорідні організми. Вони проникають у трахеобронхіальна слиз з крові за рахунок збільшення проникності стінок кровоносних судин. Разом з ними в слизовий секрет проникають еритроцити, які розпадаючись, роблять його коричневим.
Колір мокротиння може змінюватися при попаданні в неї фарбуючих речовин, що містяться у вдихуваному повітрі. «Бронхіт курця» – яскравий приклад цього. Тоді в отхаркиваемом темному згустку слизу, крім загиблих клітин крові, містяться смоли тютюну. Вони також підфарбовують відокремлюваний секрет в коричневий колір.
Медикаментозна терапія вибирається виходячи з причин появи патологічних виділень.
Можуть застосовуватися:
- Нестероїдні протизапальні препарати. Призначають при бронхіті, запаленні трахеї. Ці захворювання вірусної або бактеріальної етимології, тому терапія спрямована на зняття запалення, боротьбу зі збудником і відновлення прохідності повітроносних шляхів.
- Бронхолітики. Лікарські препарати направлення на зняття спазму. Вони полегшують дихання за рахунок розширення бронхів.
- Коричнева мокротиння при кашлі у курця відходить інтенсивніше при прийомі відхаркувальних засобів.
- Муколітики. Розріджують трахеобронхіальний секрет, прискорюючи його відходження. Запускають механізм очищення легенів і дихальних шляхів.
Позитивний ефект лікування кашлю з мокротою коричневого кольору можливий тільки при повній відмові від шкідливої звички.
Зміна забарвлення трахеобронхіального секрету вказує на наявність у ньому домішок. Якщо відкашлюється коричнева мокротиння – це означає, що в неї потрапили еритроцити, тобто організм бореться і намагається протистояти захворюванню.
Спіралі Куршмана – блискучі білуваті спірально-закручені слизові нитки в оболонці з лейкоцитів, клітин циліндричного епітелію, а також «кристалів Шарко-Лейдена (продуктів розпаду еозинофілів – зернистих лейкоцитів крові). Такі домішки характерні для мокротиння людей, що страждають такими захворюваннями:
- бронхіальна астма (у ході дослідження її течії німецьким вченим Р. Куршманом і були відкриті спіралі, що одержали згодом його ім’я) – хронічна запальна хвороба дихальних шляхів, яка проявляється утрудненим або свистячим диханням, нападами задишки, ядухи, кашлю, а при загостренні – тахікардією, сонливістю, синюшністю шкіри, слизових;
- туберкульоз легенів. Відкашлюється біла харкотиння (часто з кривавими прожилками) при інфільтративній формі захворювання, що супроводжується також періодичними підйомами температури, слабкістю, болями в грудній клітці при диханні, втратою апетиту;
- пневмонія – запалення тканин легень, викликане різними чинниками. Відходження білої творожистой мокроти при кашлі у дорослих або дітей характерно для захворювань, спровокованих грибками (Candida, Aspergillus). Вірусні ураження, а також бактеріальні на стадії вирішення характеризуються серозно-прозорими виділеннями;
Трахеї і бронхи постійно виділяють слиз, яка необхідна для очищення нижніх органів дихання від вдихуваних мікробів, порошинок. В слизу присутні імунні тільця. З рухом війок, якими покрита внутрішня сторона бронхів, слиз евакуюється з органів дихання і проковтується людиною абсолютно непомітно. У здорової людини за добу може виділитися до 100 мілілітрів слизу.
Якщо ж в органах дихання протікають хворобливі процеси, кількість слизу збільшується іноді до 1500 мл на добу. Забарвлення слизу в таких випадках може бути різною і залежить від захворювання.За кольором і характером мокрота поділяється на:
- серозну
- слизову
- гнійно-слизову
- кров’янисту
- склоподібну.
Колір мокротиння може містити частинки деяких напоїв, наприклад,
або вина. Але найчастіше на колір впливає захворювання, що розвивається в органах дихання.
- Астма – прозора, густа,
- Набряк легенів – з домішкою крові, піниста,
- Рак легенів – може бути з тонкими кров’янистими волокнами при бронхогенному характер захворювання,
- Інфаркт легенів – яскраво-червона,
- Пневмонія – жовто-зелена, гнійна,
- Абсцес легень – коричнево-жовтувата,
- Крупозна пневмонія – колір іржі,
- Бронхіт, грип – жовто-зелена, кольору гною, іноді з домішкою крові.
з мокротою характерний для захворювань, при яких різко посилюється вироблення бронхіального секрету, а також, якщо в органах дихання утворюється
. При подібному
дуже важливий зовнішній вигляд откашливаемой слизу, який дає можливість поставити
і простежувати ефективність лікування.
Якщо на тлі кашлю з’являється велика кількість гнійної, неприємно пахне мокротиння, це може говорити про прорив абсцесу органів дихання.
Якщо ж кашель посилюється і разом з ним збільшується обсяг відхаркувальною слизу, стан хворого погіршується, то це вказує на хронізацію запального процесу.При подібних захворюваннях відділення бронхіальної слизу і посилення кашлю характерні під час різкої зміни положення тіла, наприклад при підйомі з ліжка.
В даному питанні зможе допомогу фахівець, тому потрібно звернутися в клініку. Адже поява мокротиння та її відтінок може багато чого розповісти про наявність захворювання, патології в організмі людини. Тому терапію медикаментами і використання народної медицини може призначити лікар, відштовхуючись від симптомів і з’ясувавши хвороба.
Люди, які багато курять можуть зазначити, що в горлі вранці утворюється і отхаркивается коричнева мокротиння. Через вдихання шкідливого диму сигарет розміри виділень зростають. До того ж така звичка шкодити здоров’ю, оскільки разом з димом в бронхи надходить колосальну кількість шкідливих речовин.
Мокротиння — це слиз хворобливих процесів у дихальних шляхах і легенях, яка при кашлі викидається. Однак, якщо присутні ускладнення в організмі звичайна прозора слиз може включати гній. Якщо такі виділення батьки помітили у дитини, необхідно не відкладати візит до лікаря, адже такий симптом для дитини небезпечний. Коли у пацієнта лікар виявив відходження коричневої мокроти, то можна говорити про бронхіті.
Мокротиння з домішкою, коричневими вкрапленнями з’являється унаслідок зовнішніх умов: пил, фарби або інші подразники слизової. Слиз при туберкульозі особливого характеру – у пацієнта присутні кров’яні прожилки, гнійні виділення зі слизом.
Слиз при пневмонії часто змішується зі слиною і може включати бактерії, клітинний детрит, клітини імунної системи, пилоутворення, елементи крові. Тон виділень залежить від хворобливого процесу та його стадії.
Таким чином, мокрота представляє величезне різноманіття кольорів, таких як білий, жовтий, сіруватий, зелений, рожевий, червоний, бурий, темний, забарвлення іржі. Кожен відтінок якої вказує на певне захворювання дихальної системи.
Слизова оболонка бронхів складається з клітин, на поверхні яких є війки – мікротрубочки, які вміють робити рухи (в нормі – в напрямку вгору, до трахеї). Між реснитчатыми клітинами розташовані невеликі залізяки – келихоподібні клітини.
Їх у 4 рази менше, чим реснитчатых, але розташовані вони не так, що після кожних чотирьох реснитчатых йде 1 келихоподібна: є ділянки, що складаються тільки з одних, або тільки з клітин другого типу. Залізисті клітини повністю відсутні в дрібних бронхах і бронхіолах.
Діагностика мокротиння по консистенції і запаху
Від ступеня в’язкості секрету залежить:
- як легко буде відходити слиз при кашлі;
- тривалість запального процесу;
- самопочуття пацієнта;
- наслідки для здоров’я.
Чим більше організм виділяє слизу, тим рідшою стає секрет, тим легше він виводиться з організму при кашлі та примусове отхаркивании. Густіє мокротиння за рахунок загиблих лейкоцитів та слущенного епітелію.
Викликане вірусом і попаданням мікробів, які провокують запальні процеси в дихальних шляхах. Просвіт судин легенів і бронхів зменшений, за рахунок налипання в’язкого секрету.
Мокрота загусає, її кількість збільшується. При аналізі вмісту виявляють гній і серозні виділення. При отхаркивании секрет прозорий або слабо мутний, без фарбування і неприємного запаху.
При виявленні вкраплень крові підозрюють:
- Онкологічний процес. Присутні прожилки крові. Для уточнення діагнозу призначають рентген.
- Бронхіт. Сильний кашель провокує надмірне напруження в горлі, при цьому лопаються дрібні судини і кров домішується до мокроті.
- Пневмонію. Процес запалення протікає по-різному, від інтенсивності залежить характер пошкодження легені.
- Туберкульоз. У ранковій мокротинні сліди свіжої крові, іноді гною.
- Абсцес легені. У пацієнта кашель з кров’ю, неприємний гнильний запах при диханні, температура, слабкість, пітливість.
Гнійна мокрота
Означає, що в секреті присутні мікробні агенти. З’являється при хронічному бронхіті та тютюнопаління, яке руйнує дихальну систему людини.
Густа мокрота
Утруднює дихання, накопичуючись в просвітах судин. Кашель сприяє звільненню дихальних шляхів від в’язкого секрету. Встановити діагноз лише за консистенцією мокротиння не представляється можливим. Лікар оцінює супутні симптоми й результати аналізів для кожного пацієнта індивідуально.
На прийомі у лікаря пульмонолога
Для того, щоб оцінити цей критерій, необхідно виробляти відхаркування мокротиння у скляну прозору ємність, оцінити її відразу, а потім прибрати, накривши кришкою і дати їй настоятися (в деяких випадках мокрота може расслоиться, що надасть допомогу в діагностиці).
- Слизова харкотиння: вона виділяється, в основному, при ГРВІ;
- Рідка безбарвна характерна для хронічних процесів, що розвиваються в трахеї і глотці;
- Пінисте харкотиння білого або рожевого кольору виділяється при набряку легенів, який може супроводжувати як серцеві захворювання, так і інгаляційні отруєння газами, і пневмонію, і запалення підшлункової залози;
- Харкотиння слизово-гнійного характеру може виділятися при трахеїті, ангіні, бактеріальному бронхіті, ускладненому муковісцидозі і бронхоектатичної хвороби;
- Склоподібна: характерна для бронхіальної астми та ХОЗЛ.
Неприємний запах характерний для ускладнилася бронхоектатичної хвороби, абсцес легені. Смердючий, гнильний запах характерний для гангрени легені.
Якщо при відстоюванні мокрота поділяється на 2 шари, це, ймовірно, абсцес легені. Якщо три шари (верхній – пінистий, потім рідкий, потім – пластівчастий), це може бути гангрена легені.
Фарбування мокротиння
Зміна кольору — свідоцтво про розвиток в організмі патології. При кашлі мокротиння коричневого кольору, рожевого, зеленого (див. Зелена мокротиння при кашлі: причини і лікування) або жовтого процес захворювання затягнувся і без правильної терапії пацієнту загрожує ускладнення.
Коричневий колір з’являється в виділеннях при розкладанні гемоглобіну. Найімовірніше, у легкому почався процес розкладання тканини. Для зміни кольору необхідна інфекція вірусної або бактеріальної природи, яка протікає важко для пацієнта. При кашлі мокротиння коричнева виділяється під час пневмонії, сильній застуді або бронхіті.
Коричневе забарвлення секрету можливо при внутрішньому кровотечі з легенів. Не виключена аневризма аорти. Якщо кров присутня в мокроті це вагома причина для візиту до лікаря, щоб не пропустити небезпечного стану.
Коричнева мокрота
Коричневе забарвлення секрету спостерігають під час:
- туберкульозу;
- інфаркту або набряку легені;
- хронічного або гострого бронхіту;
- пневмонії;
- рак легені.
Рекомендовано записатися на прийом до пульмонолога, якщо мокрота пофарбована, присутній слабкість і зміна в загальному стані.
Відрізнити джерело надходження крові можна за характером прояву. Коричнева мокротиння без кашлю супроводжує шлункова кровотеча. Колір стає іржавим під дією соляної кислоти. Виливається при блювотних рухах, можливо змішання з мокротою.
Пацієнт не в змозі оцінити наслідки наявності крові в мокроті, приписуючи її поява кровотечі з ясен, носоглотки або мигдалини.
Якщо мокротиння при кашлі рожевого кольору — підозрюють кровотеча, причому кров свіжа, значить, надходження її в секрет відбувається з дихальних шляхів. При розгляді в слизу виявляють цятки або тонкі прожилки червоного кольору.
Захворювання, при яких мокротиння має рожевий колір:
- емболія легенів;
- пневмонія, викликана пневмококком;
- туберкульоз;
- онкологія легеневої тканини.
Фото мокротиння з прожилками крові
Жовте забарвлення секрет набуває при алергії, бактеріальному зараженні. Зелений колір вказує на хронічний перебіг запалення в дихальних шляхах. Відео до цієї статті може допомогти пацієнту зрозуміти, як важливо отримати кваліфіковану допомогу фахівця, щоб попередити ускладнення.
При запальному процесі в дихальних шляхах для полегшення симптомів застуди, розрідження мокротиння і зниження приступів кашлю рекомендується рясне пиття. Лікар на прийомі обстежує пацієнта і дає рекомендації.
Відділення мокротиння будь-якого кольору – це ознака того, що в організмі оселився вірус або бактерія. Харкотиння складається з відмерлих клітин, секреторної рідини і пилу, які сприяють швидкому розмноженню бактерій.
Кашель з коричневою мокротою виникає внаслідок попадання крові, яка згорнулася по яким-небудь причинам. Це може говорити як про хронічних, так і гострих захворюваннях.
Різновид мокротиння
Лікарі називають мокротою речовина, яка утворюється із слини, слизу і бронхіальних клітин. При відсутності хвороб вона повинна бути прозорою, а кількість її не перевищує столової ложки в день. Вона може виникати у людей, що палять, у які працюють на шкідливому підприємстві і при тривалому вдиханні сухого повітря.
Виділення жовтої мокротиння говорить про таких захворюваннях, як:
- бронхіт;
- запалення легенів;
- синусит;
- гепатит;
- різні пухлини;
- цироз печінки;
- камені в жовчному міхурі.
Жовто-зеленуватий відтінок може свідчити про наявність:
- гострого бронхіту, причому гнійного;
- запалення легенів;
- туберкульозу.
Іржавий забарвлення свідчить про судинних травми, то є кров, дійшовши до ротової порожнини, встигла окислитися і перетворитися в згустки. Таке може проявитися з кількох причин:
- болісний кашель;
- пневмонія, яка призвела до травмування судин;
- тромбоемболія легеневої артерії.
Мокрота коричневого кольору або темна може також говорити про присутність крові. Це можливо в наступних ситуаціях:
- якщо у людини є вроджена патологія у вигляді булли, при цьому вона знаходилася близько до легким і з деяких причин різко розірвалася, в такій ситуації через ротову порожнину отхаркивается коричнева мокротиння без кашлю;
- гангрена одного або двох легких може супроводжуватися не тільки коричневими виділеннями з неприємним запахом, але ще і втомою, блювотою, підвищеною температурою тіла;
- розвиток бронхіту;
- при раку легенів крім коричневої слизу спостерігається кашель, втрата у вазі, підвищене потовиділення;
- під час туберкульозу виникає нападоподібний кашель з коричневою мокротою, в нічний час підвищене потовиділення, втрата апетиту, зниження ваги.
Сіре мокротиння при кашлі може спостерігатися при:
- гангрени легені;
- онкологічних захворюваннях;
- курінні;
- набряку легенів.
Білий колір характерний для наступних патологій:
- при ГРВІ виникає густа мокротиння зі слизом;
- при раку (особливо легень) вона має біле забарвлення з кров’яними домішками, крім цього відзначається зниження ваги і швидка втома;
- астма, при нападах якої йде відділення світлою або прозорою мокротиння.
Будь-який колір, крім прозорого або білого, вважається патологією.
Про що говорить біла або прозора мокротиння при кашлі
- Хронічний бронхіт у стадії загострення лікується за допомогою антибіотиків пеніцилінового ряду або цефалоспоринів призначаються глюкокортикостероїди для зняття запалення. Підтримуюча терапія полягає у використанні Сальбутамолу під час нападів кашлю з ядухою. Ліки приймається на вимогу.
- Гострий бронхіт потрібно лікувати за допомогою розріджують мокротиння засобів (Бромгексин), рясного пиття, якщо він вірусної етіології. Якщо ж захворювання викликане бактеріями, то додатково призначаються антибіотики.
- Пневмонія лікується за допомогою антибактеріальних засобів, інфузійної терапії, відхаркувальних ліків, вітамін, жарознижуючих препаратів.
- Гангрену легені, бронхоектази можна вилікувати хірургічним втручанням.
- Бронхіальна астма потребує постійного лікування бронхорозширювальними препаратами.
- Проти мікобактерій використовуються антибіотики та протимікробні засоби, які слід приймати тривалий час.
- Терапія раку легені включає комбінацію методів: хірургічного, хіміотерапевтичного та променевого.
- Невідкладна допомога при набряку легкого вимагає призначення сечогінних препаратів, дихання киснем.
- При чужорідне тіло в бронхах, кашель з мокротою без температури у дорослого вимагає лікування в хірургічному стаціонарі. Там під час бронхоскопії витягується сторонній предмет.
Важливо! Під час кашлю з мокротинням потрібно постійно пити велику кількість рідини. Це сприяє кращому відкашлюванню слизу.
Також майбутнім мамам рекомендується випивати на ніч тепле молоко з медом. Якщо є алергія на мед, його можна замінити вершковим маслом.
Ефективні інгаляції з ефірними маслами евкаліпта, чайного дерева. Також можна зробити настій ромашки, липи і м’яти, над якими слід дихати протягом 10-15 хвилин.
Список препаратів, дозволених при вагітності:
- Мукалтин, Алтейка і всі ліки на основі кореня алтея. засоби можна придбати в аптеці у вигляді таблеток або сиропу.
- Доктор Тайсс і сиропи з подорожником.
- Сиропи з листям плюща, наприклад, Проспан.
- Робота на підприємствах з підвищеним рівнем забруднення повітря частинками силікатів, вугілля або інших.
- Куріння.
- Подразнення горла алкогольними напоями, холодної, гострої або гарячою їжею може викликати відчуття мокроти без кашлю. У цьому випадку немає ні недуги, ні погіршення дихання, ніяких інших симптомів.
- Фаринго-ларингеальный рефлюкс. Так називається закид вмісту горла, куди надійшли інгредієнти шлунка, не мають вираженої кислого середовища, ближче до дихального горла. Інші симптоми цього стану це першіння в горлі, кашель.
- Гострий гайморит. Основними симптомами буде погіршення стану, підвищення температури, головний біль, виділення великої кількості соплів. Ці симптоми виходять на перший план.
- Хронічний гайморит. Швидше за все, саме цю патологію будуть описувати як «мокротиння у горлі без кашлю». Вона проявляється утрудненням носового дихання, погіршення нюху, стомлюваністю. З пазух в глотку виділяється густа мокрота, і це відбувається постійно.
- Хронічний тонзиліт. Тут людину турбує «мокротиння», неприємний запах з рота, на мигдалинах можуть бути видно білуваті маси, які можуть самі і при визначені рухи м’язами рота виділятися, їх запах неприємний. Горло не болить, температура може бути підвищена, але в межах 37 – 37,3°C.
- Хронічний катаральний риніт. Тут поза загострення ніс закладає тільки на холоді і то – одну половину; іноді з носа виділяється невелика кількість слизового відокремлюваного. При загостренні з’являються густі рясні соплі, вони і створюють відчуття мокроти в горлі.
- Хронічний гіпертрофічний риніт. Тут основний симптом – утруднення дихання носом, його однією половиною, з-за чого людину може турбувати головний біль в цій половині. Також погіршується нюх, смак, з’являється легка гугнявість. Виділення скупчується в горлі або виділяється назовні.
- Вазомоторний риніт. В цьому випадку людину періодично можуть «наздоганяти» напади чхання, яке виникає після свербіння в носі, порожнини рота або глотки. Носове дихання періодично утруднено, а з носа назовні або в порожнину глотки виділяється рідка слиз. Ці напади пов’язані зі сном, можуть з’являтися після зміни температури повітря, втоми, прийому гострої їжі, емоційного стресу або підвищення артеріального тиску.
- Фарингіт. Тут мокротиння у горлі виникає на тлі першіння або болі в ньому. Частіше все-таки сума цих відчуттів викликають кашель, який або сухий, або тут виділяється мала кількість рідкої мокротиння.
- Синдром Шегрена. При цьому відзначається зниження вироблення слини, і з-за сухості у роті здається, ніби в горлі скупчилася мокротиння.
За цим критерієм можна запідозрити:
- слизова біла мокрота свідчить на користь грибкового (частіше – кандидозного) тонзиліту;
- прозора мокротиння з білими прожилками може супроводжувати хронічний катаральний фарингіт;
- мокрота зеленого кольору, густа, може свідчити про хронічному гіпертрофічному фарингіті;
- а якщо відходить мокрота жовта, і кашлю при цьому немає, це говорить на користь гнійного процесу верхніх дихальних шляхів (риніту, фарингіту, ларингіту).
У деякому роді зорієнтуватися по діагнозу допоможе колір мокротиння, її консистенція і запах.
Якщо при кашлі виділяється мокрота жовтого кольору, це може говорити про:
- гнійному процесі: гострому бронхіті, пневмонії. Відрізнити ці стани можливо тільки за даними інструментальних досліджень (рентгенографія або комп’ютерна томограма легких), так як симптоми у них однакові;
- наявність великої кількості еозинофілів в легеневій або бронхіальної тканини, що також свідчить про эозинофильных пневмоніях (тоді колір жовтий, як канарейка);
- синуситі. Тут відзначається погане дихання носом, відділення не тільки мокротиння, але і соплів жовтого слизисто-гнійного характеру, головний біль, нездужання;
- жовта рідка мокротиння з малою кількістю слизу, що з’явилася на тлі жовтяничного забарвлення шкіри (при гепатиті, пухлини, цирозі печінки або перекритті жовчовивідних шляхів каменем) говорить про те, що сталося ураження легенів;
- жовтий кольору охри говорить про сидерозе – захворювання, що зустрічається у людей, що працюють з пилом, в якій містяться оксиди заліза. При цій патології особливих симптомів, крім кашлю, немає.
Мокрота жовто-зеленого кольору говорить про:
- гнійному бронхіті;
- бактеріальної пневмонії;
- бути нормальним ознакою після туберкульозу, який був вилікуваний специфічними препаратами.
Якщо відкашлюється відокремлюване іржавого кольору, це свідчить про те, що в дихальних шляхах відбулося травмування судин, але кров, поки дійшла до порожнини рота, окислилась, і гемоглобін став гематином. Це може бути при:
- сильному кашлі (тоді будуть прожилки іржавого кольору, які зникнуть через 1-2 дні);
- пневмонії, коли запалення (гнійне або вірусне), розплавляючи легеневу тканину, призвело до пошкодження судин. Тут будуть: підвищення температури, задишка, слабкість, блювання, відсутність апетиту, іноді – пронос;
- ТЕЛА тромбоемболія легеневої артерії.
Якщо відкашлюється слиз коричневого кольору, це також говорить про наявність у дихальних шляхах «старої», окислившейся крові:
- якщо легкі мали таку, майже завжди вроджену патологію, як булли (порожнини, заповнені повітрям). Якщо така булла лежала недалеко від бронха, а потім розірвалася, буде відділятися коричнева мокротиння. Якщо при цьому повітря ще й потрапив в порожнину плеври, буде відзначатися задишка, відчуття браку повітря, яке може наростати. «Хвора» половина грудної клітки не дихає, а під час розриву булли відзначалася біль;
- гангрени легені. Тут на перший план виходить значне погіршення загального стану: слабкість, помутніння свідомості, блювота, висока температура. Мокрота не тільки коричневого кольору, але ще й має гнильний запах;
- пневмоконіози – хвороби, виникає з-за виробничою (кам’яно-вугільної, кремнієвої) пилу. Характерні болі в грудях, спочатку сухий кашель. Поступово бронхіт стає хронічним, часто призводить до виникнення пневмоній;
- раку легенів. Захворювання довго не дає про себе знати, поступово виникають напади кашлю. Людина різко худне, починає вночі потіти, йому все важче стає дихати;
- туберкульозі. Тут відзначається слабкість, пітливість (особливо нічна), відсутність апетиту, втрата маси тіла, тривалий сухий кашель.
Мокрота кольором від світло-зеленого до темно-зеленого говорить про те, що в легенях є бактеріальний або грибковий процес. Це:
- абсцес або гангрена легені. Симптоми патологій дуже схожі (якщо мова йде про гостре, а не про хронічному абсцесі, симптоматика якого більш мізерна). Це виражена слабкість, нездужання, задишка, болі в грудях, дуже високу, практично не реагує на жарознижуючі, температуру тіла;
- бронхоектатична хвороба. Це хронічна патологія, пов’язана з розширенням бронхів. Для неї характерно перебіг із загостреннями і ремісіями. При загостренні з ранку та після перебування на животі відходить гнійна мокрота (зелена, жовто-зелена). Людина відчуває нездужання, у нього підвищена температура;
- актиномикозный процес. У цьому випадку відзначається тривало підвищена температура, нездужання, відкашлюється слизисто-гнійна зеленувата мокротиння;
- муковісцидоз – захворювання, коли практично всі секрети, що виробляються залозами організму, стають в’язкими, погано евакуюються і нагноюються. Для нього характерні часті пневмонії і запалення підшлункової, відставання в рості та масі тіла. Без спеціальної дієти і прийому ферментів такі люди можуть померти від ускладнень пневмонії;
- гайморит (його симптоми описані вище).
Харкотиння білого кольору характерна для:
- ГРЗ: тоді мокрота прозоро-біла, густа або піниста, слизова;
- раку легенів: вона не тільки біла, але в ній є прожилки крові. Відзначаються також схуднення, швидка втомлюваність;
- бронхіальної астми: вона густа, склоподібна, виділяється після нападу кашлю;
- захворювань серця. Колір такий мокротиння білястий, консистенція – рідка.
Прозора, склоподібна, важко відокремлюване мокротиння характерна для бронхіальної астми. Хвороба характеризується загостреннями, коли наголошується утруднення дихання (важко видихнути) і чутні на відстані хрипи, і ремісії, коли людина відчуває себе задовільно.
Аналіз мокротиння: проведення дослідження
Самим першим фахівцем, до якого слід звернутися з вологим кашлем, є сімейний лікар або дільничний терапевт. Він проводить початкову діагностику і лікує гострі інфекції дихальних шляхів, загострення хронічної патології, він направляє до вузького спеціаліста.
З бронхіальною астмою, бронхоектазами, хронічної обструктивної хвороби легень – до пульмонолога. З підозрою на рак – до онколога. При ознаках туберкульозу – до фтизіатра. З серцевою патологією – до кардіолога. Якщо є підозра на стороннє тіло, то пацієнтом займаються загальні хірурги.
Аналіз мокротиння є одним з основних аналізів клінічної лабораторної діагностики. Для збирання її на аналіз використовують спеціальні пластикові контейнери з кришкою. Мокротиння бажано збирати вранці до прийому їжі, ретельно прополоскавши перед цим рот і горло кип’яченою водою. Зібрану порцію потрібно якомога швидше доставити в лабораторію.
Крім визначення кольору, характеру мокротиння, при общеклиническом аналізі проводиться також її мікроскопія. При мікроскопії можна виявити:
- Клітини епітелію бронхів (циліндричного). Виявляються при бронхітах, трахеїтах, бронхіальній астмі.
- Клітини плоского епітелію. Це епітелій ротової порожнини, цінності для діагностики не має.
- Лейкоцити. Невелика їх кількість є в будь мокротинні. При гнійних процесах виявляється велика кількість нейтрофілів, при алергічних запаленнях – еозинофіли.
 Еритроцити. Має значення їх кількість. Виявлення більш двох-трьох в мазку потребує дообстеження.
Еритроцити. Має значення їх кількість. Виявлення більш двох-трьох в мазку потребує дообстеження.- Атипові клітини при пухлинах.
- Спіралі Куршмана – при бронхоспастических захворюваннях.
- Збудники – мікобактерії туберкульозу, актиноміцети, ехінококки.
Для виявлення мікобактерій туберкульозу необхідний аналіз мінімум трьох порцій мокротиння.
Для виявлення цих та інших збудників застосовується також бактеріологічне дослідження мокротиння: посів її на спеціальні середовища, культивування з подальшим вивченням отриманих колоній мікроорганізмів.
Аналіз мокротиння здійснюють методом мікроскопії та бакпосіву на наявність патогенної флори.
При мікроскопії бронхіальної слизу розглядаються наступні елементи:
- Спіралі Куршмана – астма, бронхоспазм,
- Кристали Шарко-Лейдена – бронхіальна астма, алергія,
- Еозинофіли (більше 50% від лейкоцитів) – алергія, астма, глистное ураження легенів,
- Нейтрофіли (більше 25 в полі зору) – присутність інфекції,
- Плоский епітелій (більше 25 в полі зору) – присутність слини з рота,
- Альвеолярні макрофаги – слиз з нижніх дихальних шляхів,
- Еластичні волокна – запалення з наявністю абсцесу, порушення цілісності тканини легенів.
Чутливість бактеріоскопії залежить від того, скільки разів зробити аналіз. Так, для отримання результату про присутність збудника
з достовірністю 93% слід здати слиз на аналіз тричі.
Якщо в ході бактеріоскопії не виявлено патогенні мікроби, проводиться бакпосів слизу на поживні середовища. Посів потрібно робити не більше чим через 2 години після збору матеріалу. При туберкульозі збори роблять три дні поспіль.
Туберкульоз
Визначити хворобу можна за допомогою наступних симптомів:
- загальне нездужання;
- швидка втомлюваність;
- тремтіння;
- сухий болісний кашель, особливо в нічний і ранковий час.
Якщо хвороба прогресує, то можуть змінюватися шкірні покриви на блідий колір. Відзначається втрата ваги і больові відчуття в грудній клітці. Температура тіла може сягати 39-40 градусів.
Для клінічної картини туберкульозу не характерно виділення великої кількості бронхіального секрету. При інфільтративній або кавернозній формі може спостерігатися кашель з малим об’ємом мокротиння. Якщо ж у слизу присутня кров, це говорить про розвиток ускладнень: легеневому
. Поразка дрібних судин легень виражається у невеликої домішки крові в слизу, а якщо вражені більші, спостерігається
Поява іржавої мокротиння вказує на розвиток
Збір мокротиння
За день до збору слід пити більше рідини. Збирати мокротиння на аналіз треба до сніданку. Для того щоб до слизу не домісилися мікроби з порожнини рота, слід ретельно очистити зуби, прополоскати рот.
з дистильованою водою, содою і сіллю тривалістю 10 хвилин. Для аналізу вистачає п’яти мілілітрів слизу.
Для збору слизу використовують спеціальну одноразовий посуд із щільно закручується кришкою. Бажано здати слиз протягом 2 годин після збору.
Зберігати в холодильнику в герметичному посуді її можна не довше трьох діб.
Мокрота при пневмонії
Якщо з’являється задишка, важке дихання, больові відчуття в грудях, це означає, що почався процес інфікування легеневих тканин. При цьому спостерігається швидка стомлюваність, біль в м’язових тканинах, спочатку сухий, а потім вологий кашель, і при цьому відкашлюється коричнева мокротиння.
По тому, як виглядає мокрота при пневмонії, можна говорити про характер збудника. Так, якщо захворювання викликане бактеріальним збудником, слиз гнійного виду, жовто-зелена.
При вірусної пневмонії слиз прозора, безбарвна.
Якщо ж слиз густа, біла і виділяється «грудками», можна підозрювати, що збудник пневмонії –
Мокротиння у дітей
При появі кашлю з мокротою у дітей, дуже важливо, щоб дитина вів себе правильно. Шкідливо спеціально насильно відкашлювати слиз. Навпаки, слід відволікати дитину від кашлю, наприклад, даючи йому шматочок цукру з парою крапель м’ятної настоянки або м’ятну карамель.
Це допоможе приглушити напад кашлю, а іноді полегшує носове дихання на деякий час. Також під час кашлю слід прикривати рот долонькою, щоб не допускати попадання холодного повітря до органів дихання. Холодне повітря ще сильніше збуджує кашель.
Якщо ж харкотиння виділяється жовто-зелена, це говорить про приєднання хвороботворних мікробів. Необхідні аналізи слизу на мікрофлору. Якщо ж аналіз зробити неможливо, призначається антибіотик широкого спектру дії.
Ефект від його вживання повинен наступити на 3 добу. Якщо ж полегшення не настає, необхідно змінювати препарат. Дуже важливо продовжувати лікування саме стільки, скільки призначив лікар, незважаючи на те, що дитині стало легше.
Нормальні та патологічні виділення
Біла або прозора мокротиння при кашлі або без не завжди є симптомом якого-небудь захворювання.
Іноді біла слиз накопичується в горлі через пересушеного повітря в приміщенні. Цю проблему, часто виникає в опалювальний період, легко вирішити установкою зволожувача повітря або регулярним провітрюванням.
У людей похилого віку (особливо у схильних до сидячого способу життя), очисні функції легень поступово згасають. Це іноді призводить до накопичення в нижніх відділах дихальних шляхів в’язкої білої, пінистої мокроти, відходить при кашлі, напади якого найчастіше припадають на час нічного сну, коли людина лежить. Дане явище розцінюється лікарями як вікова норма, яка не потребує лікування.
До слизовій оболонці бронхів щільно прилягають судини. З них виходять імунні клітини, які здійснюють контроль над відсутністю чужорідних частинок в прямує в легені повітрі. Деякі клітини імунітету є і в самій слизовій оболонці. Їх функція – та ж.
Тому мокрота, точніше, трахеобронхіальний секрет, є і в нормі; без нього бронхи вкрилися б зсередини кіптявою і домішками, були б постійно запаленими. Його кількість – від 10 до 100 мл на добу. Він може містити невелику кількість лейкоцитів, але в ньому не визначаються ні бактерії, ні атипові клітини, ні волокон, які містяться в тканини легенів.
Слизова бронхів, що складається з клітин, покрита віями. Вони постійно перебувають у русі. Основа мокротиння і є слиз, який виробляють келихоподібні клітини. Вона необхідна для очищення організму від усяких домішок у вигляді пилу, бруду, мікробів.
Без виділення секреції бронхи б вкрилися пилом, кіптявою та іншими шкідливими домішками, відповідно, тканини були б постійно запалені. Тому мале кількість світлої мокротиння має поступово вивільнятися з організму і виходити назовні.
Мокротиння з кров’ю
, гострого або хронічного бронхіту, абсцес легенів, запалення легень, туберкульозу, ревматизму порушення стану клапанів серця, емболії легеневої артерії,
Терапія призначається лише після визначення причини
Мокрота без додаткових симптомів
Якщо відчувається мокротиння, а кашлю не було раніше і немає на момент звернення до лікаря, то це може говорити про надвисокої вироблення секрету. Основні причини цього:
- Робота на шкідливих підприємствах.
- Зміни тканин у курців.
- При подразненні горла спиртом. Може з’являтися мокротиння, а кашель при цьому відсутні.
- Вживання гарячої або, навпаки, холодної їжі.
- При гаймориті буде крім цього спостерігатися закладеність носа, погіршення загального стану, мігрень.
- Тонзиліт хронічний – обумовлюється неприємним запахом з ротової порожнини, білим нальотом на мигдалинах, при цьому температура тіла може підвищуватися максимум до 37,3.
- Фарингіт – в даному випадку саме першіння та біль у горлі викликають мокротиння, хоча це рідкісне явище, коли фарингіт проходить без такого симптому, як кашель.
Також запах мокротиння може бути гнильним (при бронхіті, кавернах, гангрени). Причому при гангрені запах сильно неприємний, часом лякає оточуючих.
Найчастіше харкотиння білого кольору є лише одним із проявів гострих або хронічних захворювань дихальних шляхів, алергії, проблем із серцем, тому одночасно з нею можуть виникати такі симптоми:
- підвищення температури тіла – помірне, до 37,5-38°C (бронхіт, туберкульоз легенів) або сильне, до 39-40°C (пневмонія);
- важке хрипке дихання, задишка;
- порушення апетиту;
- загальна слабкість, млявість;
- відчуття здавленості, біль в області грудної клітини;
- при алергічних захворюваннях біла мокротиння при кашлі може супроводжуватися почервонінням очей, сльозотечею, нежиттю, шкірними висипаннями.
Як позбутися від мокротиння в домашніх умовах
1. Подушку прибрати, хворий укладається на спину, повільно повертається на 45% навколо осі тіла і робить потужний вдих і видих. Якщо слиз виділяється, її треба виплюнути. Так повторити 4 – 6 разів.
2. Хворий стає в постелі на коліна, згинає тулуб вперед 6 – 8 разів поспіль, відпочиває 60 секунд, повторює всі шість разів. За день можна зробити вправу до 6 разів.
3. Подушки прибрати, хворий лежить на боці, на краю ліжка, тримаючи нижню частину тіла на ліжку, максимально звісити верхню частину. Повторити те ж саме в іншу сторону. За раз зробити до 4 нахилів в одну сторону. За день можна повторити до шести разів.
4. Положення Квінке. Подушка прибирається, під ноги підкладається валик заввишки 20 – 30 сантиметрів і в цій позі хворий лежить за півгодини, відпочинок на 15 хвилин і повторити. Так можна повторити 3 – 4 рази поспіль.
Лікування будь-якого кашлю повинно проводитися під наглядом лікаря, так як неправильна діагностика та зловживання засобами народної медицини може спровокувати погіршення стану хворого. Наприклад, гострий бронхіт може ускладнитися пневмонією, а коклюш – освітою слизово-епітеліальних пробок.
Викликати продуктивний кашель при застої рідин в органах дихання допоможуть настої і відвари трав. Такі властивості є у листя мати-й-мачухи, кореня алтеї лікарської, материнки і солодки голої.
Як природні антисептики при бактеріальної інфекції можуть використовуватися шавлія, аїр, чебрець (чебрець), подорожник і фенхель. Крім протимікробної дії, вони також мають спазмолітичну, судинорозширювальну, знеболюючу, обволікаючим, кровоспинну і тонізуючу властивість.
Мокрота коричневого кольору при кашлі відходить набагато інтенсивніше, якщо пити багато теплої рідини. Наприклад, це може бути суміш молока і мінеральної води в співвідношенні 3/1. Вживати її потрібно протягом дня маленькими ковтками.
При утрудненому кашлі та відсутність підвищеної температури тіла показані інгаляції на основі мінеральної води або фіз. розчину. З їх допомогою в’язкий секрет стане більш текучим. Слід пам’ятати, що робити процедуру рекомендується проводити максимум за 2 години до сну.
В доповнення до основного лікування можна скористатися методами народної медицини:
- вживання всередину теплих трав’яних настоїв (ромашки, кореня алтея, липи), можна додавати мед, якщо на нього немає алергії;
- сік чорної редьки, який готується так: нарізати редьку тонкими скибочками, засипавши цукром, настоювати 6 годин. Одержаний сік пити по 1 столовій ложці щогодини. Можна змішувати його в рівних пропорціях з теплим молоком, морквяним, буряковим соками, вживаючи отриману суміш по столовій ложці 6 разів на день;
- теплий кисіль домашнього приготування з ягід калини з додаванням меду, який варто пити протягом дня замість чаю або кави;
- полоскання горла розчину морської або звичайної кам’яної солі (1 чайна ложка на склянку води) з додаванням кількох крапель спиртового розчину йоду;
- якщо немає небулайзера для проведення інгаляцій, можна подихати, накрившись з головою рушником, над каструлею тільки що звареної картоплі або просто свіжого окропу (в нього можна додати соду);
- для полегшення процесу відходження мокротиння у дітей або дорослих може застосовуватися спеціальний перкусійний масаж. Техніка виконання полягає в накладанні одного з рук масажиста на симетричні ділянки поверхні грудної клітки сидячого або лежачого пацієнта і почерговому здійсненні ритмічних постукувань по ній іншою рукою, стиснутою в кулак (спочатку спереду, потім з боку спини). Попереду обробляють ділянки під ключицями, біля нижньої реберної дуги, зі спини – над, між і близько лопаток. На кожну зону – по 2-3 удару. На видиху хворого проводиться стискання його грудної клітини двома руками близько діафрагми. До і після сеансу необхідно розігріваючу розтирання пацієнта. Тривалість масажу – щодня 2-3 рази по 5-10 хвилин протягом 1,5-2 тижнів.
Мокрота при астмі
Мокрота при астмі прозора, густа. Дуже важливо, щоб вона не застоювалася в бронхах. Під час загострення захворювання обсяг виділюваної слизу збільшується, у ній є багато лейкоцитів, мікробів, вона стає ще густішою.
Щоб полегшити її евакуацію, призначають відхаркувальні препарати, теплий липовий чай, що сприяє розрідженню слизу. Крім цього, показано парові інгаляції, активізуючі потік крові і лімфи в органах дихання.
Самостійно можна зробити інгаляцію з сіллю і содою (пів чайної ложки солі і чверть соди на 200 мл води), з лужною мінералкою, а також з таблеткою валідолу, розведеної в окропі. Також можна застосовувати для інгаляцій відвар листя евкаліпта, соснових бруньок, ромашки.
Якщо ж слиз зовсім не відходить, показано вживання відхаркувальних препаратів: солодки, алтею, термопсису, мати-й-мачухи. Коли слиз дуже густа, містить гній, можна приймати бромгексин, йодистий калій, бисольвон.Показані дихальні вправи.
Народні засоби для поліпшення виходу мокротиння
Щоб прискорити виведення мокротиння, слід отримати рекомендацію лікаря і в побутових обставин приймати додаткові заходи, що сприяють вільному відходженню мокротиння.
Раніше не існувало препаратів, тому лікували захворювання з мокротою природними компонентами:
- В кип’ячене молоко потрібно додати пару бруньок сосни (свіжих). Відвар повинен постояти і настоятися близько 60 хвилин. Щоб зберегти тепло настоянки потрібно ємність з молоком накрити рушником. Так, відвар вийде більш насиченим. Приготовлений напій допомагає позбутися від інфекцій і пом’якшує дихальні шляхи.
- Для приготування рецепту з лука потрібно проварити 2 овоча (неочищених) в 0,5 літра води приблизно годину. В процесі проварювання цибулі потрібно додати в ємність цукру (стакан). Вживати розчин потрібно по 125 мл до 3 разів на добу.
- Беремо по столовій ложці подорожника, алтея, м’яти (подрібнені) і годину тримаємо на пару. Приготований чай повинен охолонути, після чого його можна приймати по півсклянки два рази на день.
Терапія вологого кашлю методами народної медицини підбирається з урахуванням віку хворого, при симптомах, індивідуальної переносимості фармацевтичних засобів або окремих їх компонентів.
Заходи профілактики полягають у запобіганні факторів появи захворювань дихальних органів (переохолодження, зниження імунітету, стресові умови, нестача вітамінів, перебування на протягах, підвищені фізичні навантаження), усунення взаємодії з зовнішніми подразниками. Крім того, важливо утриматися від шкідливих звичок і вести здоровий спосіб життя.
У минулі століття не було медикаментозних препаратів і всі лікувалися виключно народними методами. При правильному використанні отхаркиваться стане значно легше. Ось найбільш ефективні з них:
- соснові бруньки заливаються гарячим кип’яченим молоком і настоюють одну годину, такий засіб значно пом’якшує дихальні шляхи, а також зволожує їх;
- в 500 мілілітрах води варяться дві цибулини (від шкірки вони не позбавляються), в кінці додають склянку цукру, приймають три рази на добу по 100 мілілітрів;
- подрібнену траву алтея, подорожника і м’яти варять на водяній бані близько години, приймають у теплому вигляді три рази на добу як чай.
Крім народних засобів, також існує і медикаментозне лікування, яке ефективніше, але деколи шкідливіші для організму. Підбирає його тільки лікар.
Як виглядає мокрота при основних захворюваннях
Харкотиння при туберкульозі має наступні характеристики:
- слизова консистенція;
- необільная (100-500 мл/добу);
- потім з’являються прожилки гною зеленуватого або жовтуватого кольору, білі вкраплення;
- якщо в легенях з’явилися порожнини, які порушили цілісність тканини, в мокроті з’являються прожилки крові: іржаві або червоні, більшої або меншої величини, аж до легеневого кровотечі.
При бронхіті мокротиння має слизисто-гнійний характер, практично не має запаху. Якщо пошкоджується посудину, в мокроту потрапляють яскраво-червоні прожилки крові.
При пневмонії, якщо не відбулося гнійного розплавлення судин, мокрота має слизисто-гнійний характер і жовто-зелений або жовтий колір. Якщо запалення легенів викликане вірусом грипу, або бактеріальний процес захопив більшу площу, відокремлюване може мати іржавий колір або прожилки іржавої або червоної крові.

Мокрота при астмі слизова, в’язка, біляста чи прозора. Виділяючись після нападу кашлю, схожа на розплавлене скло, її називають склоподібної.
Мокрота коричневого кольору при кашлі сигналізує про виникнення застійних явищ в органах дихання. Їх розвитку сприяють запальні респіраторні захворювання, вірусні інфекції та інші патогенні фактори, що впливають на в’язкість трахеобронхіального секрету.
Зі скаргами на появу після кашлю мокротиння коричневого кольору звертаються люди з захворюваннями, які характеризуються:
- запаленням бронхів, легенів;
- некрозом тканин органів дихання;
- закупоркою легеневих кровоносних судин;
- наявність патологічних новоутворень в дихальних шляхах.
Поява мокротиння коричневого кольору при ангіні свідчить про те, що інфекція поширилася вниз по гортані і захопила трахею.
Бронхіти
Початок гострого бронхіту проявляється, як правило, сухим кашлем. І лише через 2-3 дні починає з’являтися мокротиння. У переважній більшості випадків гострі бронхіти викликаються вірусами, тому мокрота при бронхітах слизового або серозного характеру, прозора, в’язка.
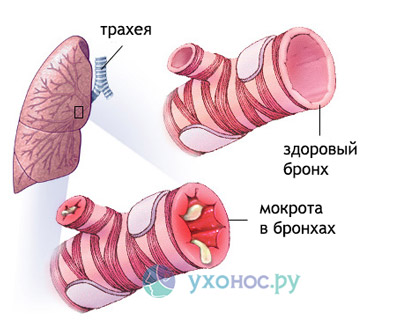
Кількість її зазвичай невелика, кілька днів вона насилу отхаркивается, потім відбувається її розрідження, полегшується відхаркування, і протягом 10-14 днів поступово бронхіальне дерево очищається від запального секрету, кашель проходить. Так протікає неускладнений бронхіт.
У випадках ускладненого перебігу (висока вірулентність інфекції, хронічні соматичні захворювання, куріння, забрудненість навколишнього повітря) кашель з мокротою може затягнутися, вона може стати гнійної.
При хронічних бронхітах і ХОЗЛ кашель може тривати протягом довгого часу після загострення, іноді мокрота може відкашлюватися постійно, навіть без загострення захворювання, особливо в нічні та ранкові години.
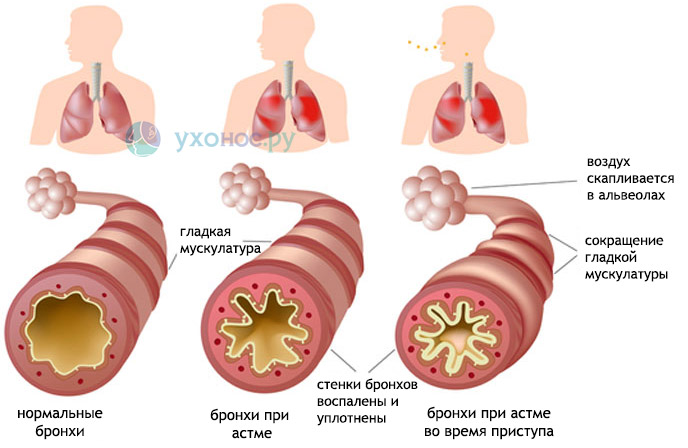
Бронхіальна астма
Мокрота при бронхіальній астмі – непостійний симптом. Вона утворюється в бронхах як компонент алергічного запалення і є додатковим фактором (крім бронхоспазму і набряку слизової) звуження просвіту бронхів під час нападу задухи.
Як правило, після її відкашлювання, стан полегшується і напад задухи проходить. Мокрота при бронхіальній астмі густа, в’язка, слизового характеру. Може бути жовтого кольору через домішки еозинофілів.
Це патологія, основним паталогоанатомическим субстратом якої є мішечкуваті розширення бронхів. У цих розширеннях інфекція затримується надовго, евакуація з них утруднена, характер запалення часто гнійний. Тому для цього захворювання характерно:
- Поліпшення відходження мокроти при певному положенні тіла (наприклад, в положенні на правому боці при лівосторонніх бронхоектазів і навпаки).
- Рясне виділення, іноді – «повним ротом».
- Гнійний характер.
- Неприємний запах з-за приєднання анаеробної флори.
Схожі симптоми також спостерігаються при абсцесі легені, хоча тут будуть більш виражені симптоми інтоксикації.
Туберкульоз
Відкашлювання харкотиння при туберкульозі – це свідчення вже далеко зайшов процесу. На початкових стадіях туберкульоз протікає безсимптомно.
Характер харкотиння при туберкульозі може бути різним – від слизової до слизисто-гнійної з домішкою крові. Туберкульоз разом з раком легенів – найбільш часта причина кровохаркання.
Кількість її також може бути різним – від невеликої кількості до 1000-1500 мл при наявності каверн (порожнин руйнування).
Часто в мокроті виявляється збудник – мікобактерія туберкульозу.
Зазвичай рак бронха або легені розвивається вже на тлі наявного хронічного бронхіту або ХОЗЛ, при яких вже спостерігається відкашлювання мокроти. Насторожувати тут має поява в ній крові – від прожилок до явних кров’яних згустків. Для раку легені також характерна харкотиння у вигляді «малинового желе».
Це стан, при якому виділення потрапляє в носоглотку не з бронхів, а затікає по задній стінці глотки з носової порожнини та придаткових пазух носа. Таке відбувається при хронічних ринітах (в тому числі і алергічних), що характеризуються надмірною продукцією слизу, а також при хронічних ексудативних синуситах. Слиз затікає в горло, вдень вона зазвичай заковтується, вночі ж накопичується і викликає кашель.
До позалегеневим причин постійного скупчення мокротиння в горлі відноситься і гіпертрофічна форма хронічного фарингіту. Слизова оболонка глотки потовщена, відбувається гіперпродукція слизу, часто приєднується бактеріальна інфекція і пацієнт постійно відхаркує слизово-гнійну мокроту.
Чому в горлі може відчуватися мокротиння без кашлю
Відділення мокроти вранці може говорити про:
- рефлюкс-езофагіті – занедбаності вмісту шлунку в стравохід і горло. У цьому випадку відзначається слабкість кругового м’яза, яка не повинна пропускати те, що потрапило в шлунок, назад. Ця патологія супроводжується зазвичай печією, яка виникає при прийнятті горизонтального положення після їжі, а також періодично виникає відрижкою повітрям або кислим вмістом. Виникаючи під час вагітності і супроводжуючись постійної печією, є її симптомом, пов’язаних зі здавленням органів черевної порожнини вагітною маткою;
- хронічному гаймориті. Симптоми: утруднення носового дихання, погіршення нюху аж до його повної відсутності, слиз в горлі;
- хронічному бронхіті. У цьому випадку харкотиння має слизово-гнійний (жовтий чи жовто-зелений) характер, супроводжується слабкістю, невисокою температурою тіла.
- бути першою ознакою гострого бронхіту. Тут відзначається підвищення температури, слабкість, погіршення апетиту;
- розвиваючись у весняно-осінній період, говорити про бронхоектатичної хвороби. Іншими симптомами будуть нездужання, підвищення температури. Влітку і взимку людина знову відчуває себе відносно непогано;
- з’являючись на тлі захворювань серця, свідчити про їх декомпенсації, тобто про появу застою в легенях;
- розвиваючись у дітей молодшого віку, говорити про аденоидите. У цьому випадку носове дихання порушене, діти дихають ротом, але температури або ознак ГРЗ тут немає.
При деяких патологіях виділяється трахеобронхіальний секрет отхаркивается тільки вранці. Це пояснюється тим, що виділилася під час сну рідина накопичується в нижніх відділах носоглотки, а потім, при зміні положення тіла, починає переміщатися вниз по трахеї, попутно дратуючи кашлевые рецептори. У здорової людини результатом ранкового кашлю зазвичай стає слиз прозорого кольору.
Однак цей показник змінюється за наявності сторонніх домішок:
- Коричнева харкотиння вранці стає одним з ознак «бронхіту курця». Фарбування секрету відбувається за рахунок накопичення смол та інших продуктів горіння тютюну.
- Поява ранкового кашлю з виділенням невеликої кількості слизу може бути наслідком рефлюксу-езофагіту. При ньому, з-за слабкості м’язів сфінктера вміст шлунка закидається в стравохід і горло. Це провокує запалення слизової оболонки травного тракту, а потім і трахеї.
- Хронічне запалення бронхів. У цьому випадку в ранкові години відкашлюється незначна кількість мокротиння, колір, який при загостренні стає жовтим або жовто-зеленим. Виникає на тлі тривалого вдихання їдких хімічних сполук, що містяться в повітрі (тютюнового диму, пилу, вихлопних газів, токсичних парів).
- Загострення бронхоектатичної хвороби. Хворий скаржиться на появу мокротиння з гноєм вранці, занепад сил, субфебрильну температуру тіла, задишку, посиніння шкірних покривів.
- Застійні явища в бронхах і легенях – специфічний симптом серцевих захворювань.
Ранковий кашель у дітей вважається характерною ознакою аденоїдиту – хронічного запалення глоткової мигдалини лімфоглоткового кільця. Розвивається із-за частих ГРВІ.


