Що сприяє виникненню парезу гортані
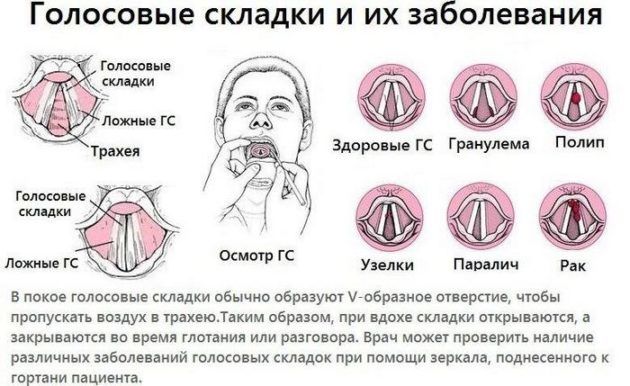
Анатомія гортані передбачає наявність голосових зв’язок, розташованих паралельно один одному. Між ними розташована голосова щілина. При видиху повітря через цей отвір утворюється вібрація, коливання зв’язок і створюється голос. Таким чином працює механізм гортані, виконуючи функцію фонації.
М’язи цього органу відповідають на імпульси, які надходять дрібними гілками центральної нервової системи. Якщо виникає якесь пошкодження або патологія, то між головним мозком, нервовою системою і м’язовим апаратом відбувається порушення взаємозв’язку.
Це захворювання буває викликана величезною кількістю причин. Парез з’являється в результаті невдалого хірургічного втручання на щитовидній залозі і не тільки. Близько 6 % випадків закінчуються парезами голосових зв’язок.
Основними причинами парез голосових зв’язок є:
- поява метастаз пухлини шиї, грудної клітки, гортані і трахеї;
- збільшення щитовидної залози, що відбувається на тлі інших хвороб;
- доброякісні пухлини в області гортані;
- гематоми після пошкоджень;
- інсульт, вроджений порок серця;
- неврит, що виникає на тлі інфекційних вірусних захворювань.
Голосовий апарат піддається серйозним навантаженням у людей, які професійно займаються вокалом. У них найчастіше розвивається парез гортані. Іноді ця недуга з’являється в результаті стресу і психічних захворювань.
Миопатический парез гортані, розвивається в наслідок патологічного процесу м’язового апарату;
Нейропатический парез гортані — уражається нервовий апарат, який відповідає за іннервацію м’язів. Якщо патологічний процес локалізується на рівні блукаючого нерва, то це периферичний парез гортані.
Якщо патологічний процес локалізується в ядрах на рівні стовбура головного мозку, розвивається бульбарний парез.
Кірковим називають парез, при якому патологічний процес локалізується в корі головного мозку або на рівні провідних шляхів.
Причини розвитку парезу гортані:
- Запальні патології гортані (ларингіт);
- При респіраторних інфекційних захворювань (вірусних, грипі, черевному тифі і висипному, сифілісі, ботулізмі, поліомієліті);
- Після поліміозиту;
- Після міастенії;
- Після травматичної черепно-мозкового ушкодження;
- Пухлинні новоутворення головного мозку;
- Судинні патології центральної нервової системи;
- Після гострих порушень кровообігу головного мозку;
- Після травматичного ушкодження гортані;
- Новоутворення стравоходу;
- Збільшення шийних лімфовузлів, при їх запаленні;
- Доброякісні новоутворення щитовидної залози;
- Злоякісні новоутворення щитовидної залози;
- Захворювання щитовидної залози, пов’язаних з дефіцитом йоду;
- Аутоімунне запалення щитовидної залози;
- Захворювання щитовидної залози, пов’язані з підвищеною продукцією гормонів (токсичний зоб);
- Підвищене навантаження на голосові зв’язки;
- Часте вдихання забрудненого повітря;
- Після дихання ротом в холодну пору року;
- Після стресу;
- Після психоемоційних навантажень;
- Істерія;
- Неврастенія;
- Пошкодження нерва при оперативних втручаннях на щитоподібній залозі (після часткового або повного видалення щитовидної залози).
При появі підозри на розвиток парезу гортані потрібно обов’язково звернутися за медичною допомогою. Обов’язково пройти всі рекомендовані лікарем обстеження.
Залежно від причини захворювання може знадобитися консультація не одного, а декількох фахівців. Основні симптоми, які характерні для парезу:
- зниження тембру голосу;
- може розвинутися відсутність голосу (афонія);
- хворі часто спілкуються пошепки;
- у початковій стадії симптоми порушення голосової функції з’являються після тривалої розмови;
- порушується дихальна функція;
- з’являється задишка;
- може бути повна відсутність дихання (асфіксія);
- хворому важко вдихнути.
При миопатическом варіанті виникає двосторонній процес у м’язах гортані. Порушуються і дихальна, і голосоутворююча функції.
Для нейропатического варіанту характерно наявність змін з одного боку, однаково зустрічається парез з лівої і правої сторони.
Симптоми проходять при своєчасному лікуванні за кілька місяців. Функціональний варіант розвивається при наявності у пацієнта патологічних змін нервової системи. І після стресової ситуації розвивається парез.
Класифікація
Класифікація парезів проводиться в залежності від сприяють хвороби факторів.
1. Миопатический.
- Відхилення у роботі м’язів, відкривають голосову щілину. Нечасті випадки захворювання, іноді розвиваються як результат розсіяного склерозу, гострого отруєння хімічними речовинами.
- Збій у роботі м’язів, які закривають отвір між голосовими зв’язками. Голосові складки в результаті одно – або двостороннього ураження змикаються недостатньо. Це іноді викликається пухлинами, травмами, дифтерію, захворюваннями щитовидної залози.
- Зміни в діяльності м’язів, відповідальних за натяг голосових зв’язок. Дуже рідкісна патологія, результат – сиплість голосу.
2. Нейропатический.
Ступінь порушення нервового апарату може бути різною, виходячи з цього виділяють парез:
- периферичний – спровокований травмами, пухлинами шийними, грудними, в стравоході – зазвичай односторонній;
- бульбарний – обумовлений пухлинами, крововиливами в мозок, склерозом; буває одно-двостороннім;
- корковий – процеси відбуваються у поверхневому шарі, що покриває півкулі головного мозку; зазвичай двосторонні.
При ураженні нейропатическим парезом в основному страждає одна сторона (порушується фонація). Здорова голосова складка врівноважує роботу постраждалої, і через якийсь період голос поновлюється. Двостороннє пошкодження загрожує різким недоліком кисню (особливий ризик на початку хвороби).
3. Функціональний.
Розвивається як результат порушення процесів активації-уповільнення в корі головного мозку. Тимчасова втрата голосу відбувається в результаті нервового перенапруження, вегетативної дисфункції. Такі гортанні парези – завжди двосторонні.
Захворювання класифікується виходячи з етіології. Розрізняють такі типи:
- Миопатический. Розвивається внаслідок патологічних змін, що відбуваються в м’язах гортані.
- Нейропатический. Спостерігається при ураженні ділянки нервового апарату, який відповідає за іннервацію гортанний м’язи.
- Функціональний. Причиною служать розлади в роботі головного мозку.
Парез голосових зв’язок буває однобічний і двобічний. У першому випадку спостерігається запалення половини гортані, правого або лівого боку. Захворювання не має яскраво вираженого характеру, внаслідок може послужити причиною порушення роботи легенів, бронхів.
Типологія захворювання
Даний недуга підрозділяється на три види: миопатический (пов’язаний з м’язовим апаратом), нейропатический (обумовлений порушеннями гортанного нерва) і функціональний (проблеми з балансом збудження і гальмування в корі мозку).
Поразка голосового апарату може носити однобічний або двосторонній характер. Крім цього, патологія буває вроджена і набута. Перша характеризується розвитком самої важкої форми – параліч гортані. Ті, хто страждає від цього захворювання, не можуть здійснювати рухи м’язами органу.
Клінічна картина
Щоб поставити точний діагноз, зробити прогноз стану хворого і призначити ефективне лікування паралічу гортані, необхідно скласти клінічну картину. Для цього слід проаналізувати скарги хворого, дані зовнішнього огляду і лабораторних аналізів.
Парез гортані відрізняється яскраво вираженими розладами основної діяльності горла: дихання і голосоутворення. Вираження клінічних симптомів гортанного парезу безпосередньо пов’язано зі ступенем пошкодження (одно – або двостороннє) і давністю хвороби.
Односторонній параліч характеризує:
- сильна сиплість (охриплість) голоси (у дітей більш виражена після плачу), можлива його втрата;
- порушення глибини і частоти дихання, під час розмови посилюється;
- болючість, наявність кома.
Парези гортані двосторонні супроводжуються утрудненням вдиху через звужений проміжку між голосовими складками:
- задишка, особливо під час руху (в тяжких випадках – у бездіяльності);
- свистяче дихання;
- безжиттєвість (іноді – посиніння) шкіри;
- посилена пітливість;
- стомлюваність при голосової навантаженні;
- підвищення/зниження артеріального тиску.
Іноді парез гортані проходить безсимптомно, проблема виявляється під час медогляду.
Утруднене дихання при парезах як результат збоїв вільного доступу повітря в дихальні шляхи з-за звуженою голосової щілини іноді здатне викликати задуху.

Часто хворі парезом відчувають млявість, байдужість до життя чи навпаки – вони неспокійні. Задишка з’являється і в стані спокою, і при невеликому навантаженні, дихання гучне і часте, кров’яний тиск помітно підвищується.
Миопатический вигляд
Розглянемо кожен з типів парез голосових зв’язок докладніше. Миопатический вид захворювання утворюється в результаті запальних змін гортанного апарату внаслідок збільшення кількості мікроорганізмів. Приблизно так само діють інфекційні віруси.
Даний тип хвороби з’являється також при попаданні пилу і брудних речовин в горло. Холодне повітря і зайву напругу можуть стати чинниками виникнення парезу правої голосової зв’язки або лівою. Іноді зустрічається двосторонній характер хвороби. З симптомів тут можна виділити:
- хрипкий голос;
- зміна тембру;
- неможливо відтворити високі звуки;
- переривчаста мова;
- можливість говорити тільки пошепки.
Проведення діагностики
МРТ для діагностики паралічу глотки
- біохімія крові;
- загальні аналізи крові та сечі;
- ларингоскопія;
- фіброгастроскопія;
- МРТ, КТ або рентген грудної клітки, шиї, гортані;
- стробоскопия;
- УЗД серця і щитовидної залози;
- ЕЕГ.
Обстеження пацієнта починається з ларингоскопії. Під час діагностики фахівець оцінює стан слизової оболонки гортані, положення і відстань між голосовими зв’язками, крововиливи або запальні зміни.
Якщо відсутні органічні зміни, діагноз – «функціональний парез гортані». Диференціювати хворобу можна з дифтерією, тромбоемболією легеневих артерій, набряком гортані, інфарктом міокарда.
Оскільки парез гортані викликається багатьма факторами, діагностується і лікується захворювання різними фахівцями: ендокринологами, отоларингологи, неврологами, нейрохірургами, кардіологами, психологами і психіатрами.
- Аналіз скарг: емоційний стан хворого, дихання, недавні інфекційні захворювання, травми, проблеми з щитовидною залозою (особливо операції на зоб та грудної клітки).
- Огляд (обмацування шиї).
- Метод микроларингоскопии – можливість проаналізувати стан голосових зв’язок, слизової, наявність або відсутність запальних процесів.
- Комп’ютерна томографія або рентген гортані, грудної клітини для можливості повно перевірити стан верхніх дихальних проходів, м’які тканини, судини.
- Электроглоттография, фонетография – методи перевірки голосової діяльності при парезі гортані.
- Фиброларингоскопия – діагностування гортані з застосуванням гнучкого ендоскопа – визначає, в якому стані голосовий апарат, рівень смыкаемости голосової щілини.
- Відеоспостереження досліджує, наскільки рухливі голосові зв’язки.
- Ультразвукове дослідження щитовидної залози, серця (хвороби щитовидки – одна з головних причин, що ведуть до парезів).
- Щоб виключити нейропатический парез гортані, призначається томографія головного мозку або МРТ.
- Електроміографія – дослідження порушень в нервових імпульсів.
Психіатри обов’язково оглядають хворого, призначають психологічні тести. Під час обстеження важливо розмежувати інші недуги – артрит, крупів – з парезами.
Лікування нейропатического парезу гортані
Цей вид парез голосових зв’язок та гортані є найпоширенішим. Він, у свою чергу, поділяється на два підвиди: периферичний і центральний. Перший характеризується пошкодженням або поразкою гортанного нерва. А другий утворюється в результаті травми стовбура і кори головного мозку.
Якщо розвивається однобічна патологія, то дихання і голосоутворююча функція працюють в нормі, трохи пізніше з’являється охриплість голосу. Відновлення гортанного нерва займає кілька місяців.
Проте якщо пацієнт є співаком, то його доведеться засмутити, вокальні здібності ніколи не будуть колишніми. Двостороння патологія характеризується дуже тяжким станом, що може призвести до ядухи.
Симптоми:
- шумне дихання;
- щоб полегшити процес, пацієнт в положенні сидячи впирається в щось руками;
- шкіра стає синьою.
Периферичний нейропатический парез гортані найчастіше буває викликана патологією правого і лівого зворотних нервів. Велика довжина поворотного нерва, його вхід у гортань з грудної порожнини та контактування з багатьма анатомічними структурами зумовлюють широкі можливості для пошкодження нерва на різних його ділянках. Лівий поворотний нерв огинає дугу аорти і може бути здавлений при її аневризмі. Правий поворотний нерв проходить у верхівки правої легені і може бути перетиснутий плевральними спайками цій області. Причинами ушкодження зворотних нервів з розвитком нейропатического парезу гортані також можуть бути: травми гортані, плеврит, перикардит, пухлини плеври і перикарда, лімфаденіт, пухлини і кісти середостіння, збільшення щитовидної залози при дифузному токсичному зобі, аутоімунному тиреоїдиті, йододефіцитних захворюваннях, пухлинах), рак щитовидної залози, доброякісні пухлини, дивертикули і рак стравоходу, пухлини і збільшення шийних лімфатичних вузлів.
Периферичний нейропатический парез гортані може мати токсичну походження і виникати внаслідок токсичного невриту зворотних нервів при отруєннях миш’яком, алкоголем, свинцем, нікотином та ін. Можливо його розвиток при цукровому діабеті, в наслідок інтоксикації при деяких інфекціях, наприклад, при дифтерії, висипному або черевному тифі, туберкульозі. Виникнення нейропатического парезу гортані може спостерігатися при ушкодженні поворотного нерва в ході операцій на щитовидній залозі: тиреоїдектомії, гемитиреоидэктомии, субтотальної резекції.
Центральний нейропатический парез гортані може спостерігатися при ураженні стовбура головного мозку (бульбарний параліч), що спостерігається при пухлинах, нейросифіліс, поліомієліті, ботулізмі, сирінгомієлії, вираженому атеросклерозі судин головного мозку, крововилив у стовбур мозку при геморагічному інсульті. Також нейропатический парез гортані центрального походження відзначається при патологічних процесах, які зачіпають відповідні провідні шляхи і кору головного мозку. Корковий нейропатический парез гортані зустрічається при пухлинах головного мозку, геморагічному і ішемічному інсульті, важкій черепно-мозковій травмі. Слід зазначити, що корковий нейропатический парез гортані завжди носить двосторонній характер, внаслідок неповного перехреста провідних нервових шляхів до їх входу в стовбур мозку.
Зниження рухливості голосових зв’язок при нейропатическом парез гортані призводить до порушень голосоутворення (фонації) і дихальної функції. Для нейропатического парезу гортані характерне послідовне залучення в патологічний процес внутрішніх гортанних м’язів: спочатку порушується функція задньої персні-черпаловидной м’язи, що відповідає за розширення голосової щілини і відведення голосових складок, потім розвивається слабкість і параліч аддукторів гортані, які в нормі звужують гортань і зводять голосові зв’язки. Даний феномен отримав назву закону Розенбаха — Семона. Згідно з ним при нейропатическом парез гортані за рахунок збереженої спочатку захворювання працездатності аддукторів голосова зв’язка на боці ураження займає серединне положення, через якийсь час наростає слабкість аддукторів і голосова зв’язка переходить в проміжне положення.
Односторонній нейропатический парез гортані на початку характеризується збереженням фонації за рахунок примикання здорової голосової зв’язки до займаної серединное положення зв’язці ураженої сторони. Дихання також залишається нормальним, його утруднення може бути виявлено лише при значному фізичному навантаженні. Подальший розвиток нейропатического парезу гортані супроводжується залученням аддукторів гортані і проміжним положенням голосової зв’язки, за рахунок чого не відбувається повного змикання голосової щілини при фонації. Виникає захриплість голосу. Через кілька місяців у пацієнтів з нейропатическим парезом гортані компенсаторно розвивається гипераддукция голосової зв’язки на здоровій стороні і вона починає щільніше прилягати до паретичной зв’язці. У результаті відзначається відновлення звичайного звучання голосу, однак порушення вокальної функції у пацієнтів з нейропатическим парезом гортані зберігаються.
Двосторонній нейропатический парез гортані в початковому періоді супроводжується вираженими дихальними порушеннями аж до асфіксії. Це пов’язано з тим, що обидві голосові зв’язки займають серединне положення і можуть повністю змикатися, перешкоджаючи проходженню повітря в дихальні шляхи. Клінічно двосторонній нейропатический парез гортані проявляється рідкісним шумним диханням з втягнення надключичних ямок, надчревья і міжреберних проміжків на вдиху і випинанням їх на видиху. Пацієнт з двостороннім нейропатическим парезом гортані знаходиться у вимушеному положенні, частіше сидячи, спираючись руками на край дивана. Вираз його обличчя відображає крайній переляк, шкірні покриви мають цианотичную забарвлення. Навіть незначне фізичне зусилля викликає різке погіршення стану. Через 2-3 дні від початку клінічних проявів нейропатического парезу гортані голосові зв’язки беруть проміжне положення між ними утворюється щілина. Дихальна функція поліпшується, але будь-яка фізичне навантаження приводить до появи симптомів гіпоксії.
Метою діагностики нейропатического парезу гортані є не тільки встановлення діагнозу, але і виявлення причини парезу. Для цього пацієнт направляється на консультацію до отоларинголога, невролога, нейрохірурга, торакального хірурга і ендокринолога. Обстеження пацієнта з нейропатическим парезом гортані являє собою досить великий перелік досліджень. Це КТ і рентгенографія гортані, ларингоскопія, дослідження голосової функції (стробоскопия, электроглоттография, фонетография, визначення часу максимальної фонації), електроміографія гортанних м’язів. Для виключення виникнення нейропатического парезу гортані внаслідок ураження поворотного нерва при патологічних процесах грудної порожнини проводять рентгенографію органів грудної клітки, КТ середостіння, УЗД серця, рентгенографію стравоходу. Стан щитовидної залози досліджують за допомогою УЗД щитовидної залози. При підозрі на центральний характер нейропатического парезу гортані показано МРТ та КТ головного мозку.
Диференціювати нейропатический парез гортані слід від миопатического і функціонального парез гортані, а також від артриту або підвивиху черпало-персневидно суглоба, помилкового крупа, дифтерії, нападу бронхіальної астми, вродженого стридора.
Оскільки нейропатический парез гортані пов’язаний з вторинним ураженням нервів, іннервують гортанні м’язи, то його лікування полягає в усуненні основного захворювання. Це лікування інфекційних захворювань, плевриту, перикардиту, тиреоїдиту, наслідків інсульту головного мозку; оперативне видалення пухлин і дивертикулів стравоходу, пухлин середостіння; резекція щитовидної залози при її збільшенні. Двосторонній нейропатический парез гортані є невідкладним станом та при розвитку асфіксії вимагає негайної трахеостомії.
Для якнайшвидшого відновлення функції ушкодженого нерва при нейропатическом парез гортані застосовують нейропротекторы, вітаміни групи В, рефлексотерапію. У період реабілітації після перенесеного нейропатического парезу гортані для відновлення голосової та вокальної функції необхідні заняття з лікарем-фоніатором, які включають фонопедичні і вокальні вправи.
Немедикаментозне лікування
В доповнення до медикаментозного або хірургічного втручання призначаються і методи фізіотерапії:
- лікарський електрофорез;
- магнітотерапія;
- дихальна гімнастика, вправи голосові;
- голкорефлексотерапія;
- при функціональному парезі ефективно водолікування, електросон, масаж рефлексотерапія;
- психотерапія;
- фонопедия – вправи, відновлюють функцію голосового апарату, що застосовується на будь-яких термінах хвороби, спричиненої різними чинниками, на всіх етапах лікування.
Функціональний вигляд
Особливість цього типу парезу гортані полягає в тому, що він проявляється тільки на тлі нестабільності нервової системи. Основний ознака функціонального виду недуги – шепіт, що переходить в афонию. Якщо пацієнт захоплений якоюсь справою, він може навіть не помітити, що голос то зникає, то з’являється.
Зазвичай парез утворюється в результаті появи ларингіту або іншого захворювання. Уявні хворі, яких в даний час стало досить багато, розмовляють пошепки до тих пір, поки не вилікують основну хворобу.
- біль у горлі;
- лоскотання і першіння;
- запаморочення і біль в області голови;
- безсоння.
Лікування функціонального типу парезу гортані займає досить тривалий час. Рекомендується підключити психотерапевта або психоаналітика. Іноді пацієнти скаржаться на те, що пропав голос (горло не болить, температури немає). Це може бути пов’язано з більш серйозною стадією захворювання.
Прогноз і профілактика
З метою попередження парезу гортані слід:
- вчасно виявляти і лікувати недуги, які можуть посприяти паралічу (пухлини, гострі запальні процеси в органах ЛОР);
- лікувати невідкладно травмування гортані;
- виключити (по можливості) гортанні травми в ході операцій на щитовидці;
- регулювати голосовий режим;
- остерігатися переохолодження, утримуватися від тривалого перебування у запилених приміщеннях, берегтися від попадання кислот, лугів в органи дихання;
- вчасно лікувати, вдаючись до допомоги лікарів, запальні процеси, інфекції, неврози, хвороби щитовидки.
Для хворих з одностороннім паралічем прогноз сприятливий: майже у всіх випадках може бути відновлений голос і налагоджено дихання (однак фізичні навантаження слід зменшити).
Двосторонній параліч найчастіше вимагає залучення хірургів. Після повного курсу реабілітації голос частково відновлюється, дихання нормалізується.
Якщо усунути причинний фактор паралічу, вчасно провести курс лікування, то хоча співочі дані виявляться втраченими, голос повернеться.
Несвоєчасно розпочате лікування загрожує непоправними змінами гортанних м’язів, порушеннями голосу.
Парез неба і гортані можна уникнути. Для цього необхідно виключити можливу частину причин їх виникнення. Це уникнення стресових ситуацій, перезавантажень голосових зв’язок, вірусних захворювань, виключити по можливості куріння, вдихання несвіжого повітря. А також не допустити ускладнень хвороб, які можуть викликати парез.
При будь-яких захворюваннях, ведення здорового способу життя та підтримання імунітету надають сприятливі наслідки для організму, збільшують опірність організму до різних запальних процесів.
Парез гортані лікуванню піддається повністю, особливо якщо носить односторонній характер, в подальшому не несе ніяких наслідків після проведеної терапії.
Небезпека двостороннього паралічу, в першу чергу характеризується задухою, яке може спричинити смерть, повну втрату голосу. Тому щоб уникнути таких наслідків, необхідно своєчасно звернутися до лікаря з метою лікування.
Дана хвороба має схожі симптоми іншими захворюваннями, наприклад, такими як парез неба, у зв’язку з чим потрібно вміти вчасно правильно діагностувати захворювання, з метою призначення правильного лікування.
Так як дане захворювання має досить великий спектр причин виникнення, несе небезпеку життя і нормального функціонування організму до нього треба ставитися досить серйозно, не затягувати і не нехтувати призначеним фахівцем лікуванням.
Для запобігання паралічу глотки варто дотримуватися графік вакцинації
- дотримуватися графік вакцинації;
- не допускати переохолодження;
- правильно і вчасно лікувати інфекції і застуди;
- відмовитися від роботи на шкідливому виробництві;
- нормувати навантаження голосових зв’язок;
- своєчасно проходити профілактичні обстеження.
Остаточний прогноз терапії парезу залежить від першопричини захворювання. При своєчасному усуненні етіологічних чинників, якісному лікуванні і правильними заняттями гімнастикою, розподільча функція гортані може бути повністю відновлена без ускладнень і наслідків.
Функціональні парези можуть відновитися самостійно, навіть при мінімальному лікуванні.
Якщо тривалий час ігнорувати хворобу і відмовлятися від необхідного лікування, збільшує ризик повної атрофії м’язів гортані і зв’язок. Підсумком стане втрата голосових функцій, відновити які після паралічу гортані практично неможливо.
Навіщо займатися лікуванням хвороби, якщо можна її не допустити. Питання профілактики парезу голосових зв’язок стоїть особливо гостро. Для того щоб з максимальною ймовірністю уникнути появи недуги, слід робити наступне:
- правильно лікувати інфекційні та вірусні патології;
- не допускати інтоксикацій;
- не навантажувати надмірно голосові зв’язки;
- не переохолоджуватися;
- стежити за нормалізацією роботи щитовидної залози та інших внутрішніх органів.
Прогноз сильно залежить від причин захворювання і методів лікування. Якщо всі проблеми були повністю припинено, то при правильному курсі реабілітації дихальна і розділова функції гортані відновлюються.
Якщо у пацієнта спостерігається функціональний парез, він може одужати самостійно. Звичайно, при правильному розподілі навантаження на гортань. При розвитку захворювання протягом тривалого часу виникає атрофія м’язів і повна втрата голосу.
Симптоми захворювання
Повна або часткова втрата голосу є ознакою паралічу глотки
- сильна хрипота;
- постійний нежить;
- напади кашлю;
- осиплість після розмов;
- біль в області м’язів гортані;
- порушення рухливості мови;
- постійне відчуття грудки в горлі;
- ослаблення голосових зв’язок;
- повна або часткова втрата голосу;
- задишка.
Гортанні парези психогенного типу часто мають додаткові симптоми: тривожність, розлад сну і напади головного болю. Якщо причиною порушення пов’язані з запальними процесами, симптоми доповнюються підвищенням температури.
Зазвичай лікування простудних хвороб користі не принесе. Намагаючись побороти парез і заповнити нестачу повітря, організм включає «запасні резерви», і до кінця першого тижня можуть настати тимчасові поліпшення.
Запальні процеси на протязі довгого часу можуть протікати приховано, в цьому випадку очевидних симптомів патології не буде. Виявити хворобу зможе тільки лікар під час огляду. Але стеноз може розвиватися блискавично, і доходить до третього ступеня за кілька годин. Такому пацієнту необхідно термінове хірургічне втручання і тривале лікування.
Клінічна картина захворювання буде залежати від ступеня ураження гортані і голосових зв’язок, а також від давності розвитку недуги. Найбільш яскраві ознаки проявляються при односторонньому парезі з порушеннями в роботі голосових зв’язок:
- захриплість голосу;
- швидка втомлюваність;
- пропав голос (горло не болить, температури немає);
- задишка;
- біль в області глотки;
- проблеми з рухливістю мови;
- відчувається стороннє тіло в горлі, відчуття грудки;
- покашлювання або сильний напад кашлю;
- безсоння, головний біль.
Зустрічаються випадки, коли парез ніяк не проявляє себе зовні. При такому розвитку подій недуга може виявити тільки лікар при ретельному огляді. Що стосується двосторонніх поразок гортані, то вони характеризуються афонією і дихальною недостатністю.
Метод лікування ґрунтується на аналізі скарг хворого, наявності симптомів, внаслідок проведення лабораторних аналізів. Після складання клінічної картини, робиться прогноз стану хворого і призначається подальше лікування.
Основними симптомами парезу гортані зазначають:
- труднощі при ковтанні;
- зміна, осиплість голосу;
- швидка втома голосових зв’язок;
- болі в шиї;
- задишка, уповільнення пульсу;
- відчуття стороннього предмета в горлі;
- кашель;
- посиніння верхньої губи;
- дихальна недостатність.
Серед зовнішніх ознак прояву відзначають порушення функцій мови і дихання. Вираження клінічних симптомів визначається ступенем ушкодження голосових зв’язок і давністю хвороби.
Цікаво, що параліч гортані і парез неба (частини м’якого неба, що відокремлює ротову порожнину від глотки) мають однакову клінічну картину.
Симптоми залежать від тривалості захворювання та від характеру запалення гортані.
Зустрічається параліч: односторонній, двосторонній. При наявності другого, надається лікарняний лист. Односторонній парез характеризується запаленням половини гортані, лівої або правої складки.При односторонніх парезах ознаки захворювання носять менш виражений характер, можуть розвивати порушення роботи легенів, бронхів.
Враховуючи, що двосторонній параліч, як і парез м’якого піднебіння, мають симптоми, пов’язані з порушенням дихання, вони можуть викликати асфіксію і як її наслідок летальний результат, а також сильні зміни голосу, включаючи його повну втрату.
Найбільш характеризують парез гортані наступні симптоми:
- осиплість, зміна голосу;
- розмова пошепки;
- швидкою втомою голосової зв’язки;
- труднощі з ковтанням;
- больовими відчуттями в шиї;
- порушеннями рухової діяльності язика, м’якого піднебіння;
- задишкою, уповільненням пульсу;
- відчуттям кома або стороннього предмета в горлі;
- кашлем;
- головним болем, ненормованим сном, слабкістю, підвищеною тривожністю (при паралічі, спровокований стресовими ситуаціями, психічними розладами);
- посинінням над верхньою губою;
- поперхиванием;
- дихальною недостатністю (характерно при двосторонньому паралічі і потребує термінового лікування).
Основними зовнішніми ознаками запалення голосових зв’язок вважаються порушення функцій мови і дихання.
Крім характеру захворювання (односторонній, двосторонній), парез гортані поділяють на види також часто залежать від його характеру: міопічний, нейропатический, функціональний.
Міопічний, характерний для двостороннього парезу з порушеннями функцій мови, дихання, аж до асфіксії.
Нейропатический, в більшості випадків, зустрічається однобічний, пов’язаний з утворенням ослабленням м’язів, збільшує щілину, що поступово переходить у м’язи гортані. Трапляється через тривалий час відновлення фонації. При двосторонньому нейропатическом парез гортані може виникнути асфіксія.
Функціональний характерний для осіб, що пережили стресові ситуації або вірусні захворювання. Унікальність даного виду полягає в тому, що він характерний звучністю голосу при сльозах, сміху або кашлі.
Подальше ведення
Лікування парезу гортані вимагає методичного дотримання усіх етапів: медикаментозний, фізіотерапевтичний курс, хірургічне (при необхідності) сприяння.
Крім цього, рекомендується займатися з фонопедом для розвитку голосоутворення та здорового ритмічного дихання. Після проведеного лікувального курсу хворі з двобічним паралічем повинні продовжувати спостерігатися у лікаря (кожні 3 місяці або двічі на рік з урахуванням клініки порушення дихання).
Хворим надається звільнення від роботи: часткове при односторонньому і повне – двосторонньому паралічі.
Іннервація внутрішніх гортанних м’язів здійснюється за рахунок гілок блукаючого нерва. Передню персні-щитовидну м’яз іннервує верхній гортанний нерв, інші м’язи гортані — поворотні нерви. Різні пошкодження або патологічні стани блукаючого нерва і його гілок призводять до розвитку периферичного нейропатического парезу гортані. При ураженні ядра блукаючого нерва в стовбурі головного мозку або розташованих вище провідних шляхів і коркових центрів виникає центральний нейропатический парез гортані.
Нейропатический парез гортані — найбільш часто зустрічається вид парезів гортані. Він може бути пов’язаний з патологією гортані, різними захворюваннями нервової системи, патологічними процесами в грудній порожнині. Тому обстеженням і лікуванням пацієнтів з нейропатическим парезом гортані займається не тільки отоларингологія, але також неврологія і торакальна хірургія.
Нейропатический парез гортані
Народні методи лікування парезів гортані
Принцип лікування заснований на ефективному усунення супутнього захворювання, що послужило причиною розвитку хворобливого процесу. В терапію входить медикаментозне лікування та хірургічне втручання на ураженій області.
На початковому етапі пацієнту рекомендується не перевантажувати голосові зв’язки, працювати і в достатній мірі відпочивати.
У випадку з лікуванням фармацевтичними препаратами пацієнту призначаються антибіотики та противірусні ліки, вітаміни групи В. До хворого також застосовуються нейропротекторы, прозерин, біогенні стимулятори.
Якщо захворювання пов’язане з черепно-мозковою травмою або істотними порушеннями мозкового кровообігу, прописується прийом ноотропних ліків, дія яких націлене на зміцнення серцево-судинної системи.
Хірургічні методи, що використовуються при лікуванні, не обходяться без проведення операцій на голосових зв’язках. Виникла задуха вимагає негайного проведення трахеотомії.
Хірургічні маніпуляції проводяться в наступних випадках:
- потрібно видалення пухлини в стравоході;
- необхідно проведення операції на щитовидній залозі;
- потрібно зробити натяг голосової м’язи;
- при дихальної недостатності при двосторонньому парезі;
- при асфіксії.
У післяопераційний період, аби відновити голосову функцію, важливо відвідувати фонопедичні заняття. Маніпуляції застосовуються для вироблення навичок правильної фонації і фонационного дихання, а також з метою підвищення працездатності голосового апарату.
Фізіотерапевтичні методи лікування включають електростимуляцію, електрофорез, магнітотерапію, лікувальний масаж.
При перенапруження голосових зв’язок у деяких випадках достатньо зробити перерву в роботі, щоб голос відновився.
Лікування послідовне, складається з декількох етапів. Спершу застосовується медикаментозне лікування після операції, а потім відновлювальна терапія. В період реабілітації пацієнта призначаються заняття з фонопедом. Під час відновлювального процесу працездатність пацієнта обмежена.
Насправді парез голосових зв’язок схильний тільки комплексному лікуванню. Особливість терапії полягає в тому, що перед призначенням курсу відновлення необхідно виявити причину захворювання. Для проведення повноцінного лікування рекомендується госпіталізація пацієнта. Лікування парезу голосових зв’язок в стаціонарі здійснюється з допомогою наступних варіантів:
- антигістамінні, протинабрякові медикаменти;
- антибіотики, противірусні засоби, вітаміни;
- психотропні препарати, ноотропи;
- гормональні ліки, електрофорез;
- голковколювання, електростимуляція нервів, масаж.
Дуже часто при лікуванні парезу доводиться використовувати хірургічне втручання. Його застосовують при наявності пухлин, рубців або марності лікарської терапії. Існує кілька методик такого лікування, найпоширенішою з них є хірургія органів, в яких полягає причина захворювання, і постановка імплантатів.
Хірургічне втручання досить ефективно, але залежить від індивідуальних особливостей організму і давності недуги. Після операції парез голосових зв’язок відступає, і лікар рекомендує пацієнту займатися дихальною гімнастикою.
Діагностування даної патології займається отоларинголог.
- При розмові зазначений фахівець з’ясовує про наявність травм (у т. ч. під час пологів, або хірургічних маніпуляцій) в минулому.
- В ході огляду прощупується шия, визначається характер дихання.
Пропав голос, але горло не болить — всі причини парезу гортані
В силу того, що параліч гортані найчастіше є наслідком інших захворювань, пацієнта можуть направляти на консультацію до інших спеціалістів: ендокринолога, психіатра, онколога, невропатолога та ін.
Рецепти народної медицини застосовуються в якості допоміжних методів для купірування запальних процесів, як протисудомні та заспокійливі засоби.
Народні засоби не можуть замінити традиційне лікування, а при деяких видах парезу гортані є марними. Крім того, деякі лікарські рослини можуть викликати алергічну реакцію, що тільки погіршить становище.
Тому перед застосуванням того чи іншого засобу слід проконсультуватися у лікаря, з’ясувати доцільність та уточнити дозування!
Надати певну користь в аспекті полегшення симптоматики недуги можуть такі відвари:
- Змієголовник з медом. Зазначену траву в сухому вигляді (1 ст. л.) заливають окропом (1 склянка) і настоюють протягом півгодини.
 Отриманий відвар проціджують, додають мед (1 ч. л.) і п’ють натщесерце по 3 рази на добу. Одноразова доза становить 15 мг.
Отриманий відвар проціджують, додають мед (1 ч. л.) і п’ють натщесерце по 3 рази на добу. Одноразова доза становить 15 мг. - Трава мар’їна кореня. Відвар наполягають на паровій бані протягом 15 хв, попередньо змішавши 1 ст. л. зазначеного рослини зі склянок гарячої води.
 Через годину після цього відвар проціджують і приймають по півсклянки 2-3 рази на день.
Через годину після цього відвар проціджують і приймають по півсклянки 2-3 рази на день. - Портулак городній. В даний рослина (1 ст. л.) додають окріп (1 ст.). Отриману суміш настоюють, поки не охолоне.
 Приймати настоянку слід після кожного прийому їжі по столовій ложці, але не більше 4 разів на добу.
Приймати настоянку слід після кожного прийому їжі по столовій ложці, але не більше 4 разів на добу.
Гімнастика під час реабілітації
Як вже було зазначено, лікар практично завжди рекомендує після операції тренувати дихальний процес і використовувати фонопедию. Ці методи хороші на всіх етапах лікування. Гімнастика спрямована на збільшення рухової активності зв’язок і м’язів. Досить ефективними є наступні вправи:
- видування/втягування повітря не поспішаючи;
- використання губної гармошки;
- надування щік і видування через щілину.
Під час цих занять корисно буде тренувати шию. Вправи на голос рекомендується проводити під контролем фониатра. Пацієнт повинен коригувати вимова кожного звуку, складу і слова.

