Причини гаймориту
Найбільш поширена причина гаймориту це різного роду інфекції. Збудниками гаймориту можуть бути стафілококи, стрептококи, гемофільна паличка, віруси, хламідії, мікоплазми, гриби.
— при ускладненні захворювання верхніх дихальних шляхів (ГРЗ) або ГРВІ;— хронічний тонзиліт (запалення мигдаликів) і хронічний фарингіт;— результат переходу запалення з коренів корінних зубів (у 10% випадків), розташованих поблизу гайморової пазухи;
https://www.youtube.com/watch?v=zf1MzNwFEzo
Хронічний гайморит може виникнути в результаті не недоліковані до кінця гострого гаймориту або перенесеного на ногах ГРВІ, на тлі ослабленого імунного фону організму.
Підступність гаймориту полягає в тому, що хвороба може проявити себе лише через кілька днів, а то і тижнів після проходження гострих симптомів застуди.
Ризик виникнення гаймориту особливо високий в осінньо-зимовий період, коли спостерігається природне зниження імунітету і сезонний гіповітаміноз.
У дітей після 7 років однією з частих причин гаймориту можуть бути аденоїди, порушують процес носового дихання і служать постійним джерелом інфекції. У дітей до 7 років, гаймориту ще немає, оскільки у них ще не сформовані до кінця гайморові пазухи, тому в цьому віці, як правило, спостерігаються інші види запалення: етмоїдит (запалення гратчастих пазух) і фронтит (запалення лобових пазух).
Найбільш часто гайморит виникає під впливом наступних факторів:
- риніт, у тому числі алергічного походження;
- переохолодження організму;
- безконтрольний прийом деяких лікарських препаратів;
- індивідуальні особливості будови носової порожнини, травми і дефекти перегородки;
- травми, переломи носа, поліпи в носі;
- бронхіальна астма;
- карієс та інші захворювання ротової порожнини;
- хвороби вух, при ускладненні яких запальний процес може перекинутися на пазухи носа;
- пухлини, які впливають на дихальну функцію організму;
- муковісцидоз — це спадкова генетична патологія, при якій в органах дихання утворюється густа, в’язка слиз, що є відмінною середовищем для життєдіяльності патогенної флори;
- недорозвинення хоан, що призводить до повної відсутності у пацієнта носового дихання.
Чим більше розмір пазух, тим легше в них проникає інфекція, а верхньощелепні пазухи є найбільшими, відповідно захворювання гайморит зустрічається досить часто.
Гайморит при вагітності зазвичай є наслідком ослабленого імунітету майбутньої матері, коли організм перестає справлятися з інфекцією. Ослаблення імунного захисту пов’язано з найпотужнішою гормональною перебудовою організму жінки, який готується до виношування плоду і пологів.
Види гаймориту, або його класифікація
Виділяють наступні види захворювання:
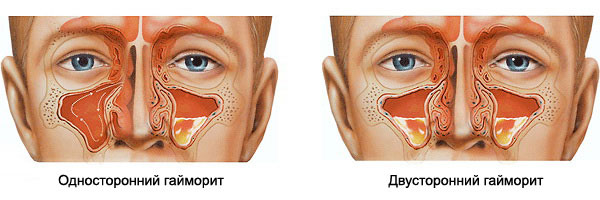
- односторонній гайморит;
- двосторонній гайморит.
Залежно від этиологиивыделяют наступні види гаймориту:
- грибковий;
- травматичний — виникає при переломах носа, травмуванні або переломі стінок гайморових пазух;
- бактеріальний;
- аэросинусит — даний вид запалення гайморових пазух виникає під час польоту на літаку і пов’язаний з різким перепадом тиску, з-за якого повітря забиває гайморові пазухи, при зниженні тиску повітря виходить з них;
- вірусний;
- алергічний — є результатом впливу на слизову носа різних алергенів;
- змішаний.
По морфології виділяють наступні види захворювання:
- катаральний (спостерігається набряк, гною немає);
- гнійний;
- алергічний (викликаний впливом якого-небудь подразнюючої речовини);
- гіперпластичний (відбувається розростання слизової оболонки, яка звужує порожнину пазухи);
- поліпозно — крім розростання слизової спостерігається утворення поліпів, які з часом починають випадати в порожнину носа, істотно ускладнюючи дихання;
- атрофічний — слизова оболонка висихає, вироблення слизу припиняється, що сприяє розмноженню патогенних мікроорганізмів;
- змішаний.
— одностороннім – при запаленні гайморової пазухи з однієї сторони;— двостороннім, коли запалюються обидві гайморові пазухи.
— Вірусний. Вірусні гайморити найчастіше протікають безсимптомно на тлі гострої респіраторної вірусної інфекції і схильні до самовидужання протягом 2-3 тижнів при традиційному противірусному лікуванні.
Вірусні гайморити переважно двосторонні (переважають негнойные форми) і найчастіше не вимагають спеціального лікування. На рентгенограмах навколоносових пазух у хворих з ГРВІ у 90% випадків визначається набряк слизової і застій відокремлюваного.
— Бактеріальний. Бактеріальний гайморит розвивається до 7-14 дня гострого нежитю при приєднанні бактеріальної флори на тлі зниженої опірності організму.
Також джерелом патогенних бактерій можуть стати захворювання зубощелепної системи (так звані одонтогенні гайморити). Причиною їх служать гранульоми коренів зубів, які межують з нижньою стінкою пазухи, періодонтіт (інфікування пазух відбувається через кров).
— Грибковий. Грибкові гайморити частіше розвиваються на фоні імунодефіцитних станів, при частому і безконтрольному прийомі антибактеріальних препаратів, у хворих цукровим діабетом, у тих, хто тривало приймає гормональні препарати з приводу яких-небудь захворювань, у літніх людей.
За даними Всесвітньої організації охорони здоров’я до 20% населення всього світу вражені грибковою інфекцією. Гриби входять до складу домашнього пилу. За сучасними даними тільки 5% всіх мікозів — захворювання первинні, тобто гриби виросли у відносно благополучному організмі.
У всіх інших випадках така інфекція розвивається в результаті зниження захисних сил людини. У людини грибковий гайморит найчастіше викликається дріжджоподібними і пліснявими грибами.
— Травматичний. При травмах голови, особливо при переломах передньої стінки гайморової пазухи, можливо розвиток посттравматичного гаймориту. В результаті травми в пазусі може скупчитися кров. Запалення розвивається при приєднанні інфекції.
— Алергічний. Алергічний гайморит виникає із-за впливу алергенів на слизову.
— Аэросинусит. Цей вид гаймориту можливий під час авіаперельотів, а також у водолазів і аквалангістів при різкому перепаді тиску. При цьому на тлі повного здоров’я з’являється різка ломота в області пазухи, неможливість дихати носом, як під час застуди.
— Змішаний. Поєднання різних форм гаймориту.
За течією хвороби гайморити поділяються на: гострі і хронічні.
Гострі гайморити характеризуються сезонністю з підвищенням захворюваності навесні і восени. Пусковим моментом у розвитку гострого гаймориту буває вірусна інфекція. Тривалість гострого гаймориту, як правило, не перевищує 3-4 тижнів.

Хронічний гайморит має періоди загострень і періоди ремісії, коли може взагалі нічого не турбувати.
— катаральним (переважає набряк, без гною);— гнійним;— гіперпластичних (розростання слизової, звужує порожнину пазухи і діаметр вивідного отвору);— алергічним (запалення викликано алергеном);
— полипозным (змінена слизова розростається, утворюючи поліпи — множинні мягкоткание утворення, що нагадують гроно винограду, які при великій кількості можуть «випадати» з гайморової пазухи в порожнину носа через вивідний отвір, значно утруднюючи носове дихання);
Симптоми та діагностика хронічного гаймориту
Гайморит найчастіше є ускладненням риніту, тому якщо нежить не проходить протягом двох і більше тижнів необхідно звернутися до оториноларинголога і пройти обстеження. Можливо, що це початок гаймориту.
Поступово у пацієнта погіршується загальний стан, з’являється нездужання, слабкість, можливе підвищення температури. Подібна клінічна картина пов’язана з тим, що патогенні мікроорганізми, що проникли в пазухи, починають посилено розмножуватися і виробляти токсини. В результаті виникає загальна інтоксикація організму.
При відсутності своєчасного терапевтичного лікування симптоми гаймориту прогресують, запалення наростає, температура піднімається до 39 градусів і вище, пацієнт відчуває постійні болі, загальний стан продовжує погіршуватися.
Посилення болю відбувається під час нахилу голови, кашлю, чхання. При гострому гаймориті з’являються слизові виділення з носа. Якщо відтінок виділень стає жовтим, то це говорить про розвиток гнійної форми захворювання.
У пацієнта знижується нюх, розвивається світлобоязнь, посилюється сльозоточивість. Найчастіше гайморит быстроразвивается на тлі грипу або ГРВІ.
При відсутності своєчасної терапії патологія переходить в хронічну стадію. Симптоми запалення гайморових пазух стають менш вираженими.
Основними ознаками хронічної форми є:
- постійний нежить;
- швидка стомлюваність, безпричинна слабкість;
- субфебрильна температура;
- головні болі і неприємні відчуття тиску в ділянці очей;
- погіршення нюху.
Підступність хронічної форми полягає в тому, що, незважаючи на змащену клінічну картину, з часом розвивається цілий ряд важких ускладнень, наприклад, менінгоенцефаліт або менінгіт, які становлять небезпеку не тільки для здоров’я, але і для життя пацієнта.
— втрата нюху (людина не відчуває запаху, гірше відчуває смак);— тяжкість в голові;— біль у переніссі і навколоносовій порожнини;— іноді підвищується температура тіла;— біль у перенісся і чола при нахилах вниз;
Всі симптоми гаймориту посилюються до вечора, що може викликати у хворих безсоння.
— погіршуватися пам’ять;— знижується працездатність.
Хронічний гайморит має менш виражені симптоми, через що хворі пізно звертаються до лікаря.
Ознаки хронічного гаймориту
— хронічний нежить, який не піддається лікуванню;— головні болі;— біль в очних ямках;— часті кон’юнктивіти (запалення очей);— хронічний кашель (гній, стікаючи по стінках горла, дратує його).
Тривалий гнійний гайморит може спровокувати попадання інфекції в мозок і стати причиною запалення мозкової оболонки – менінгіту.
Ознаки захворювання
Для гострого гаймориту характерні наступні симптоми:
- Закладеність носа
- Утруднення дихання
- Набряклість обличчя
- Погіршення нюху
- Підвищення температури тіла
- Слабкість, розбитість
Нежить у хворого слизовий нерідко з домішкою гною. Виділення з носа можуть стікати в гортань, провокуючи кашель. Він звичайно з’являється вночі або вранці. На стороні пазухи, де відбувається запальний процес, хворий скаржиться на біль в області перенісся. Біль посилюється при різких рухах: кашлі, чханні, нахилі голови.
Гостра форма гаймориту діагностується, якщо у пацієнта є кілька із зазначених симптомів, а також рясні виділення з носа жовтого або зеленого кольору.
Основні симптоми хронічного гаймориту:
- Неприємні відчуття в глибині очей
- Біль під очима
- Сухий кашель
- Порушення носового дихання
- Притуплення нюху
- Сльозотеча
Крім перерахованих вище симптомів у хворого погіршується апетит, з’являється головний біль, неспокійний сон, висока температура. В основному симптоми стерті, мало виражені.
Лікувати хронічну форму захворювання слід негайно. Деякі ознаки дозволяють відрізнити гайморит від інших запальних процесів, що відбуваються в організмі. Неадекватне лікування гаймориту у багатьох випадках може призвести до ускладнень. Найчастіше у хворих розвивається пневмонія, бронхіт, менінгіт, абсцес мозку, отит та ін
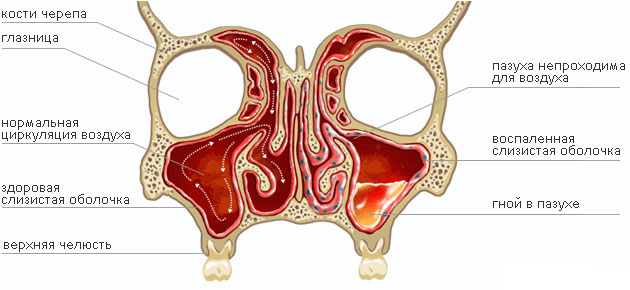
Клінічні прояви в даному випадку виражені значно менш інтенсивно, чим у разі гострого варіанта перебігу.
Пацієнтів з хронічною формою можуть турбувати:
- Досить характерно почуття загального нездужання, слабкості, розбитості, зниження працездатності.
- Підйомів температури тіла або немає зовсім, або в період чергового загострення цього патологічного процесу вона піднімається до тридцяти семи – тридцяти семи і п’ять градусів.
- Практично обов’язково, більшою чи меншою мірою, присутні закладеність носа та виділення з нього. Вони найчастіше носять слизовий характер і не занадто рясні, рідше характер виділень гнійний.
- Головний біль також турбує, однак у більшості випадків вона носить не постійний характер, і не має чіткої локалізації. Хоча можливі і больові відчуття виключно в проекції ураженої запальним процесом пазухи.
- Спостерігається і припухлість обличчя, в першу чергу століття, особливо в ранкові години.
- Також страждає і нюх, яке при хронічному варіанті перебігу сильно знижується, при загостренні – до майже повної відсутності сприйняття запахів.
Крім загальноклінічних методів обстеження, а також збору скарг та анамнезу захворювання, інформативними бувають ендоскопічний огляд, комп’ютерна та магнітно-резонансна діагностика.
Іноді буває цілком достатньо звичайного рентгенографічного дослідження пазух, однак рентген інформативний далеко не у всіх випадках, у ряді ситуацій метод не дає всієї необхідної інформації (у випадку з отрой формою рентгенографія набагато більш інформативна).
Враховуючи схильність варіанти перебігу хронічного гаймориту до рецидивування, важливу інформацію може дати і посів вмісту пазух, яке отримують при пункції ураженого синуса.
Бактеріологічний метод дозволяє не тільки точно ідентифікувати збудника в кожному конкретному випадку, але і підібрати найбільш підходящі антибактеріальні засоби, якщо захворювання викликане бактеріями, і визначити ситуації, коли хронічний гайморит викликаний яким-небудь іншим, більш рідкісним збудником, приміром, грибами.
Ускладнення при гаймориті
Небезпека гаймориту походить від анатомічного розташування і будови гайморової пазухи, тонкі стінки якої формують очну ямку і контактують з оболонками мозку. У разі гаймориту завжди зберігається ризик поширення інфекції в порожнину черепа з розвитком менінгіту.
Крім того, хронічний гайморит може грати роль джерела інфекції, що призводить до частих рецидивів ангіни, фарингіту, може викликати захворювання зубів, остеомієліт верхньої щелепи. При гострому гаймориті може розвинутися неврит трійчастого нерва, що супроводжується сильними нападами болю в області обличчя.
При відсутності своєчасної терапії можуть виникнути ускладнення гаймориту, які істотно погіршують стан здоров’я пацієнта, а іноді навіть можуть призвести до летального результату.
https://www.youtube.com/watch?v=un0EkYiQiLo
Гайморит впливає на наступні системи організму:
- органи зору — можливий розвиток набряку сітківки, тромбозу зорових вен, запалення рогівки;
- кісткова система — запалення пазух може стати причиною развитиявоспаления окістя і стінок очниці;
- ЦНС — можливий розвиток таких небезпечних патологій, як менінгіт і запалення трійчастого нерва;
- кровоносна система — при попаданні патогенних мікроорганізмів у кров може початися сепсис.
Діагностика і перші кроки в лікуванні
Правильний підхід до діагностики гаймориту передбачає використання клінічних і параклінічних методів діагностики і встановлення діагнозу на підставі всіх даних, отриманих при обстеженні хворого.
Клінічна діагностика гаймориту включає з’ясування скарг хворого (закладеність носа, головний біль, біль в проекції гайморової пазухи, хронічний кашель тощо), огляд хворого – виявлення рефлекторного розширення судин шкіри подглазничной області (червона пляма), огляду внутрішньої поверхні слизової носа (можна помітити набряк і запалення, а також гнійні виділення з вихідного отвору гайморової пазухи).
Найбільш зручним інструментальним методом діагностики гаймориту є рентген приносових пазух. На рентгенівському знімку гайморит (запалення верхньощелепної пазухи) виглядає як затемнення зображення пазухи (білий колір на знімку).
У здорових людей інтенсивність забарвлення гайморової пазухи повинна бути такою ж, як і в очниці. Незважаючи на те, що рентгенологічне обстеження є найбільш зручним та доступним методом діагностики чутливість цього методу обмежена, особливо у дітей (у дітей схожі зміни зображення верхньощелепної пазухи можуть спостерігатися і при простому риніті).
Найбільш інформативним методом діагностики гаймориту є пункція гайморової пазухи. Під час пункції за допомогою спеціальної голки лікар проколює стінку гайморової пазухи і відсмоктує шприцом її вміст (можливо також промивання пазухи дезинфікуючою рідиною).
Пункція гайморової пазухи це досить проста процедура, яка, при правильному виконанні, легко переноситься пацієнтами, однак навіть незважаючи на це пункція проводиться досить рідко коли всі інші методи діагностики і лікування виявилися безрезультатними.
Можливі ускладнення пункції це: освіта емфіземи щоки або очниці (коли повітря із шприца потрапляє в м’які тканини очниці або щоки), розвиток абсцесу або флегмона очниці, емболія (закупорка) судин.
Патологію діагностує лор-лікар, діагноз гайморит ставлять на підставі даних анамнезу, опитування та огляду пацієнта і підтверджують результатами рентгенографії придаткових пазух носа.
При підозрі на гайморит пацієнту призначають обстеження, що включає в себе наступні процедури:
- вивчення анамнезу, опитування пацієнта, хворого гайморитом (лікаря цікавить, як давно у хворого спостерігаються подібні симптоми, не переніс він нещодавно грип або ГРВІ і так далі);
- фізикальне обстеження, пальпація області навколо носа, під і над очима — пацієнт відчуває біль, інтенсивність болю залежить від ступеня вираженості патологічного процесу;
- аналіз крові;
- рентгенографія пазух — найбільш інформативне дослідження, за допомогою якого остаточно підтверджують діагноз, при гаймориті на знімку виявляють затемнення;
- КТ — проводять для виявлення причин гаймориту (кісти, поліпи, чужорідні тіла і так далі), при гаймориті обстеження пазух займає не більше п’яти хвилин і не викликає у пацієнта ніякого дискомфорту.
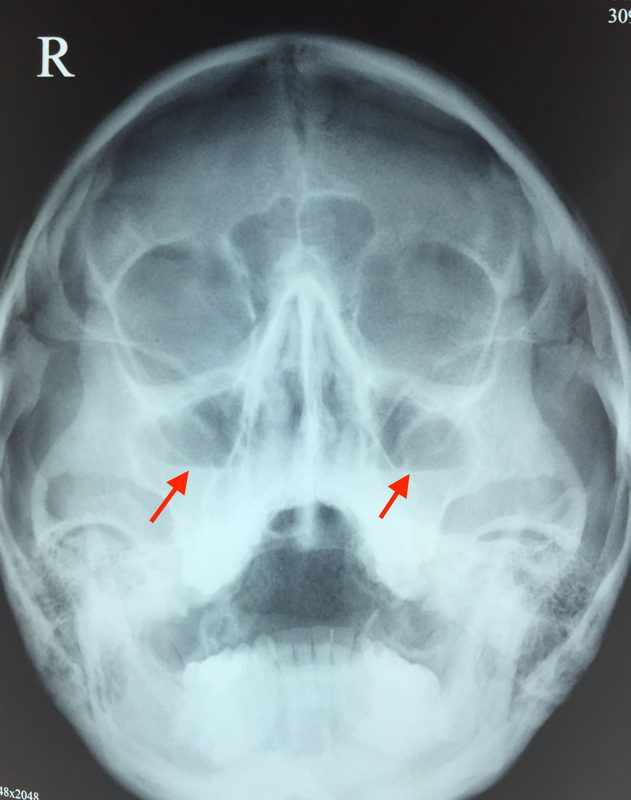 |
| Гайморит на знімку |
Дізнатися, чи є у вас гайморит можна самостійно, за допомогою простого тесту. Потрібно опустити голову вниз і зафіксувати її в такому положенні на декілька секунд.
При запаленні пазух з’являється відчуття тяжкості в області перенісся, яке зникає при прийнятті горизонтального положення. Слід пам’ятати, що цей метод діагностики не є остаточним.
Симптоми гаймориту дуже схожі на масу інших захворювань, і визначити, що саме не так у Вашому організмі, може тільки лікар-лор.
Подібними рисами володіють алергічний риніт і звичайна затяжна застуда. Самостійна постановка діагнозу та самолікування в найкращому випадку обернуться для Вас втраченим часом, грошима і зайвої хімією в організмі. В гіршому випадку – чекайте ускладнень і переходу в хронічну стадію, а також лікування проколом.
Щоб діагностувати гайморит зазвичай застосовують комп’ютерну томографію (досліджується стан лицьової області черепа), рентген пазух носа, обстеження ультразвуком.
Антибіотики
Звичка у всьому покладатися на антибіотики в даному випадку не спрацює – сучасні дослідження довели, що ефективність цього засобу, що застосовується для лікування гаймориту, вкрай мала.
Бактерії, що викликають запалення гайморових пазухах, їх впливу не піддаються, більше того, тривалий прийом антибіотиків викликає звикання організму до цього виду препаратів.
На ранніх стадіях лікування гаймориту можливо проводити беспункциональным методом – тобто без порушення цілісності гайморових пазух.
«Зозуля»
Для того, щоб швидко видалити почав накопичуватися в пазухах гній і запобігти посилення запалення, застосовується промивання носа – так звана «зозуля».
При цьому промиванні спеціальна антибактеріальна рідина проходить по носових шляхах, заходячи в гайморові пазухи, і поступово вимиває з них гній.
Лікування лазером
Сучасні способи і методи лікування гаймориту на ранніх стадіях передбачають ще одне додаткове вплив: лікування лазером.
Оскільки саме по собі вимивання гною здатне лише полегшити стан хворого, але не запобігти утворенню нових виділення, слід максимально швидко і ефективно позбутися від причини дискомфорту – запалення слизової.
Вплив лазером допомагає зняти запалення за 5-7 сеансів – в залежності від індивідуальних особливостей організму і стадії захворювання. Вже після першої процедури промивання і впливу лазером дихати стає значно легше, з’являється відчутне поліпшення стану.
Одним з найбільш прогресивних нововведень техніки, що забезпечує ефективне лікування гаймориту є застосування балонної синусопластики.
Спеціальним апаратом створюється негативний тиск, гній як би відсмоктується з гайморових пазух, полегшуючи дихання і даючи можливість вилікувати запалення.
Для того, щоб скористатися будь-яким з цих методів, необхідно звертатися за медичною допомогою як можна раніше.
Значення має як анатомічні особливості будови лор-органів пацієнта, так і той факт, відбувається відтік гною з пазух – або вже відбулася їх закупорка. В останньому випадку беспункциональное лікування вже швидше за все не допоможе – захворювання переходить в основну стадію.
Способи лікування захворювання
Діагностика гаймориту полягає в огляді носової порожнини, обмацування в області гайморових пазух. Оториноларинголог для уточнення діагнозу може призначити ряд додаткових досліджень: комп’ютерну томографію, рентген, пункцію, бактеріологічне дослідження слизу, імунограму.
Лікування гаймориту може бути консервативним або хірургічним. Консервативне лікування засноване на застосуванні медикаментозних препаратів. З урахуванням виявлення у хворого певної форми гаймориту призначають спеціальні препарати.
Гострий гайморит лікують за допомогою протизапальних препаратів. Ефективно в цьому разі промивання носа і використання засобів нетрадиційної медицини.
На початковій стадії захворювання використовують місцеві препарати для усунення симптомів:
- Нафтизин
- Оксиметазолін
- Галазолін та ін
https://www.youtube.com/watch?v=wMvSSGG_Jig
Ці лікарські засоби усувають набряк, почервоніння, поліпшують дихання.
Більше інформації про гаймориті можна дізнатися з відео.
При бактеріальної формі гаймориту лікування передбачає використання антибактеріальних препаратів:
- Амоксицилін
- Доксициклін
- Аугуметин та ін.
Гайморит вірусної природи лікують за допомогою противірусних препаратів:
- Інгавірін
- Гропринозин
- Амізон та ін.
Всі лікарські препарати слід приймати тільки з призначення лікаря. Самостійне лікування гаймориту може призвести до негативних наслідків і ще більше погіршити ситуацію.
При гаймориті призначають також фізіопроцедури: магнітотерапію, лазеротерапію, УВЧ та ін Ефективний спосіб лікування гаймориту – вакуумне промивання носа. У побуті ця процедура носить назву «зозуля». Вона малоприємна, але безболісна.
Одночасно з консервативними методами лікування можна використовувати народні способи, попередньо необхідно проконсультуватися з лікарем. Нетрадиційні методи лікування передбачають застосування мазей, очних крапель і турунд.
Протибактеріальну дію надають цибулю, прополіс, часник. Для розрідження гною ефективно застосування меду, а для зняття набряку слизової – сік свіжої моркви, буряків, алое. Все це розм’якшує і виводить утворився гній, знімає запалення і пригнічують шкідливу мікрофлору.
У цьому випадку лікарі проводять пункцію. Це процедура виконується в стаціонарі із застосуванням місцевих анестезуючих засобів. Пункція являє собою прокол для відкачування утворився гною. Потім пазухи носа промивають і вводять лікарські засоби.
У деяких випадках показано щоденне виконання процедури. Для цього на місці проколу встановлюють катетер. Цей спосіб лікування гаймориту дозволяє швидко і ефективно усунути симптоми захворювання, а також значно поліпшити стан хворого.
При дотриманні всіх рекомендацій лікаря і правильному лікуванні можна позбутися гострого гаймориту. Повністю вилікувати хронічну форму захворювання не вдасться, але можна тимчасово зменшити перебіг хвороби. При зниженні імунітету хронічний гайморит знову нагадає про себе.
Діагностика і перші кроки в лікуванні
— безпункционное лікування;— пункційної лікування;— хірургічне втручання.
В комплексній терапії також застосовуються системна антибіотикотерапія, місцева антибактеріальна терапія, розвантажувальна, антигистаминная, протизапальна терапії.
1) Зупинити розвиток вірусної або бактеріальної інфекції з допомогою натуральних антибіотиків, що застосовуються місцево.

2) Підняти імунітет. Прийом вітамінів або витаминновмещающей їжі: овочі і фрукти, а також имунносодержащих препаратів.
— Сіль. Робимо полоскання носоглотки теплим розчином звичайної або морської солі (чайна ложка на півсклянки води). Промивання здійснюється 2-3 рази на день. Зараз в аптеках з’явилися спреї на основі морської води спеціально для промивання носа при ринітах і гайморитах, якими дуже зручно користуватися.
— Йод і марганцівка. Невелику кількість йоду і марганцівки додаємо у воду. Вода повинна бути лише злегка забарвлена. Цю воду втягують кілька разів в ніс протягом дня.
— Відвари з лікарських рослин. Протизапальний та антибактеріальний ефект дають такі трави як календула лікарська, багно болотний, чебрець, ромашка аптечна, шавлія лікарська, волошка синя.
— Змішати по 1 ч. л. соку з коренеплоду цикламена (продається в квіткових магазинах), сік ріпчастої цибулі, мед, сік каланхоє, сік алое і мазь Вишневського. Змочивши в цьому складі 2 ватки, накручені на сірник, помістити їх в кожну ніздрю на 30 хвилин.
— Сік з коренеплоду цикламена розбавити водою 1:8, а потім, у міру звикання довести концентрацію до 1:4. Щодня вранці соком закапувати по 3-4 краплі в кожну ніздрю.
— Настоянка. Залити склянкою окропу розім’ятим лист золотого вуса і настоювати одну годину.
— Прополіс, настоянка на спирті. Закип’ятити воду в каструлі, влити туди ½ чайні ложки настоянки прополісу. Укутати і дихати над цією каструлею.
— 1 ч. ложка рослинного масла, 1 ч. ложка молока, 1 ч. ложка чорного (господарського) мила, 1 ч. ложка меду, 1 ч. ложка соку цибулі. Змішати всі інгредієнти і стерилізувати 20 хвилин на водяній бані до отримання однорідної маси. Дати охолонути і закладати в ніс гігієнічною паличкою на 20 хвилин вранці і на ніч.
Для промивання гайморових пазух можна використати звичайний шприц без голки. Ніздрі промивають по черзі.
Важливо! Вводити засоби треба поступово і обережно, щоб рідина не потрапила через євстахієву трубу у вушний прохід.
4) Масляні закапування – для зняття запалення і захисту слизової носа від пересихання. Підходять масло чайного дерева, а також ментолове, обліпихову і шипшиновий олії. Можна взяти і вершкове топлене масло.
При гаймориті багато хто відразу починають закопувати судинозвужувальні препарати, які лише підсилюють набряклість, порушують кровообіг, пересушують слизову носа і заважають ліків досягти мети.
5) Зігріваючі процедури – застосовуються з метою поліпшення кровотоку в пазусі і посилення протизапальної дії. Самий доступний і ефективний спосіб – в’єтнамський бальзам «Зірочка» або мазь «Гевкамен». Посилити дію можна за допомогою прогрівання із застосуванням синьої лампи.
Зігрівання носа
— Зігрівати пазухи можна за допомогою нагрітої солі в тканинному мішечку.
— Два зварених яйця прикласти до обох сторін носа. Також корисно змащувати шкіру в області пазух зігріваючим бальзамом, наприклад, в’єтнамською «Зірочкою».
Важливо! зігрівання можна проводити тільки, якщо ви впевнені, що гній відтікає, інакше ви можете сильно нашкодити собі, т. к. підвищена температура може спровокувати посилення загноения гайморових пазух!
Інгаляції
Інгаляції знімають набряк слизової оболонки, а також розріджують вміст придаткових пазух. Для їх проведення потрібно нахилитися над гарячим розчином, накрившись великим рушником.
— відвар чистотілу, ромашки, кори калини, календули або деревію.
— Настоянка прополісу. Для її приготування необхідно закип’ятити 0,5 л води в каструлі, влити туди 0,5 чайної ложки 30%-ной спиртової настоянки прополісу.
— Ментол сухий. Ментол сухою крупинках розчинити в каструлі з окропом. Процедура триває до тих пір, поки йде випаровування з каструлі.
— Коли картопля добре розвариться, потрібно кинути в каструлю пару столових ложок сухого листя евкаліпта — він продається в будь-якій аптеці. Накритися рушником і дихати над відваром 10-15 хвилин. Досить робити цю процедуру двічі на день — через півгодини після обіду і на ніч.
— Взяти червона цегла, добре його нагріти, покласти на дно відра, потім полити цегла чайним грибом, закритися з головою і дихати парою (як це робиться над картоплею в мундирі), потім випити півсклянки гриба і закапати його в ніс по 3-4 краплі в кожну ніздрю.
Краплі в ніс

— Сік цикламена. При гаймориті у ніс закапують сік цикламена по 2 краплі. Після цього хворий починає чхати, кашляти і відчуває жар в тілі. Через деякий час починається рясне виділення слизу з носа. Цикламен посилює секрецію слизової порожнини носа і придаткових пазух.
Важливо! Сік цикламена можна застосовувати тільки тоді, коли є повна впевненість, що гній відтікає з пазух. Інакше можуть виникнути ускладнення.
— Сік алое. Рекомендується закапувати в ніс по 3-5 крапель соку алое.
— Краплі, зроблені з меду, картопляного і цибульного соку, які змішують у рівних пропорціях. Також можна розбавити 5 мл гліцерину у 20 мл води і додати муміє (2 р). Закапувати тричі на день.
— Краплі з відвару квіток календули, трави герані луговий, квіток ромашки аптечної, узятих в рівних кількостях.
Тампони в ніс
Для зняття набряку і дезинфікування пазух можна застосовувати тампони з прополісом (якщо немає алергії на продукти бджільництва). Для їх підготовки потрібно покласти 1 куб. див. прополісу в морозилку на пару годин, після чого дрібно покришити. Нагріти 2 ст.
Крім того, можна приготувати мазь для тампонів, в яку входять 1 ст. ложка меду, 1 ст. ложка соку цибулі, 1 ст. ложка соку алое, 1 ст. ложка господарського мила, 1 ст. ложка оливкової олії. Цю масу нагрівати на водяній бані, поки мило не розтопиться. Нанести отриману мазь на ватяні тампони, які вставити у ніздрі на 10-15 хвилин.
Лой – внутряной жир (білого кольору), мед (будь-який натуральний), віск (можна добути з соти меду), господарське мило, цукор. Кожен з цих компонентів береться по чайній ложці. Розтанути все це на водяній бані (каструля з окропом, в якій всередині поставити посуд з цими компонентами).
Компреси
На область пазух кладуть компреси з натертого хрону або чорної редьки, загорнутих у тканину. Також застосовується відвар з лаврового листя. Для цього необхідно покласти 3 пачки лаврового листа в каструлю, довести воду до кипіння.
Опустити чисту серветку у воду, просочивши її відваром. Цю серветку прикласти до перенісся і лобової частини. Голову необхідно накрити теплою тканиною, для того щоб якомога довше зберігати тепло. Повторити процедуру кілька разів, поки відвар не охолоне.
Шкіру над хворим місцем можна також натерти часником і потім втирати суміш березового вугілля з соком свіжого кореня лопуха протягом 20-30 хвилин. Необхідно зробити 2-3 таких процедур.
— Рекомендується стукати по носі (перенісся) 2-3 хвилини великої фалангою великого пальця. 5-20 хвилин, відпочити і повторити. Робити мінімум 2 рази в годину.
— Через праву і ліву ніздрю зробіть по 10 вдихів і видихів (по 4-6 секунд), по черзі закриваючи їх великим і вказівним пальцями. Чиніть опір повітря на вдиху та видиху, натискаючи пальцями на крила носа.
Зробіть спокійний вдих. Одночасно з постукуванням пальцями по крилах носа, на видиху, вимовте склади «ба-бо-бу». Швидко втягніть всередину живота черевні м’язи, розташовані нижче пупка, і одночасно зробіть різкий видих через ніс.
Видихати треба при звичайному русі черевного преса. Стисніть пальці в кулак. Під час видиху бажано, щоб був широко розкритий рот і наскільки можливо висунутий язик, намагаючись торкнутися кінчиком язика підборіддя. Після цього слід затримати дихання на 5-10 секунд, потім знову вдихнути, розтиснувши пальці.
Останню вправу потрібно повторювати 3-4 рази.
Консервативне лікування у випадку з хронічним гайморитом у стадії загострення мало відрізняється від терапії гострого варіанту даного захворювання. Досить широке застосування при підтвердженої бактеріальної природи хвороби мають антибактеріальні засоби, які у випадку з хронічним захворюванням намагаються підбирати препарати з урахуванням чутливості виявлених бактерій до них.
Досить ефективно і безпечно, внаслідок чого активно застосовується і промивання водно-сольовими розчинами, а також розчинами антисептиків. У випадку з вірусної природою захворювання промивання, а також судинозвужувальні засоби складають практично основу лікування.
Застосовуються також муколітики, які розріджуючи які розташовані в пазухах маси полегшують їх виведення. Судинозвужувальні засоби також застосовуються, однак використовувати їх потрібно з великою обережністю, так як до них порівняно швидко виникає звикання, а також є ймовірність розвитку так званого рикошетного набряку в разі тривалого застосування.
У ряді випадків буває необхідною і пункція пазухи, або ж установка ЯМИК-катетера.
Профілактика гаймориту
Після перенесеного гаймориту, а також для запобігання розвитку гаймориту під час вірусної інфекції, необхідно проводити профілактичні заходи, що включають загальні і місцеві впливу.
Попередження розвитку хронічних форм гаймориту багато в чому залежить від правильного і своєчасного лікування гострих форм риніту та гаймориту.
Має значення вільне носове дихання, усунення перешкод для проходження повітря в порожнині носа: шипів, гребенів, викривлення носової перегородки, аденоїдів, розростання слизової порожнини носа.
Своєчасне хірургічне лікування часто запобігає руйнування стінок приносових пазух, поширення запального процесу, розвиток риногенных орбітальних і внутрішньочерепних ускладнень.
Імунні препарати
На практиці застосовуються такі засоби:• деринат;• ІРС-19;• бронхо-мунал.
«Деринат». внутрішньом’язово по 5 мл 1 раз на 3 дні, всього 3-5 ін’єкцій, або у вигляді назальних крапель 0,25% розчину по 5 крапель 3 рази на день протягом 1 місяця.
«ІРС-19». Підвищує специфічний і неспецифічний імунітет. Застосовується у вигляді назального спрею. При розпиленні ІРС 19 утворюється мелкодисперстный аерозоль, який покриває слизову оболонку носа, що призводить до швидкого розвитку місцево імунної відповіді.
«Бронхо-мунал». Містить лізат (витяжку) бактерій, які найчастіше спричиняють інфекції верхніх дихальних шляхів. Він сприяє виробленню захисних імунних комплексів на слизовій оболонці дихальних шляхів, стимулює природні механізми захисту організму від інфекцій, зменшує їх частоту та тяжкість перебігу, а також підвищує гуморальний і клітинний імунітет.
Місцеві заходи
Запобігти розвитку інфекції слизової оболонки порожнини носа і навколоносових пазухах можна шляхом промивання носа або зрошення мінеральними сполуками. Це дозволяє видаляти з поверхні слизової порожнини носа бактерії і віруси, т. к.
Для зрошення слизової порожнини носа морською водою застосовуються такі назальні засоби, як «Аква маріс», «Аквалор», «Салін».
Для промивання порожнини носа і носоглотки використовується комплекс «Долфін». Його застосування дозволяє очищати слизову від мікробів, алергенів і пилу. З профілактичною метою застосовується щодня 1-2 рази на день, особливо в період епідемії ГРВІ і грипу.
Основними заходами профілактики захворювання є:
- загартовування організму, зміцнення імунного захисту;
- уникнення місць масового скупчення людей в період епідемій грипу, використання захисних масок;
- регулярне проведення санації вогнищ хронічної інфекції в організмі;
- періодичний прийом полівітамінних комплексів (особливо навесні та восени, коли організм максимально слабкий);
- уникнення переохолодження;
- відмова від самолікування та безконтрольного прийому лікарських препаратів;
- своєчасне лікування патологій, які можуть викликати розвиток гаймориту;
- дотримання правил безпеки, уникнення травм носа;
- якщо нежить не проходить протягом двох і більше тижнів, то необхідно звернутися до оториноларинголога і пройти обстеження — це допоможе виявити можливе запалення верхньощелепних пазух на ранній стадії, що істотно полегшить подальше лікування і поліпшить прогноз захворювання.
https://www.youtube.com/watch?v=CZhkFQSZVp4
Здоров’я вам!


