Чому виникають болі в паху при вагітності?
Біль при сечовипусканні є дизурическим ознакою, який спостерігається при ураженні органів сечовидільної та статевої системи.
- цистит;
- рак сечового міхура;
- уретрит;
- рак уретри;
- кольпіт.
Є одним з найбільш часто зустрічаються захворювань сечовидільної системи. Характеризується запальним ураженням слизового шару сечового міхура внаслідок попадання в нього інфекційних агентів.
Цистит може бути первинним і вторинним. Первинний цистит розвивається внаслідок безпосереднього попадання мікробної флори в сечовий міхур. У жінок в більшості випадків розвивається через анатомічних особливостей уретри.
У порівнянні з чоловічим сечівником жіноча уретра значно коротше і ширше. Ця особливість полегшує проникнення інфекційних агентів висхідним шляхом в сечовий міхур. Вторинний цистит, в свою чергу, розвивається на тлі іншого захворювання.
Так, наприклад, сечокам’яна хвороба, а також доброякісні або злоякісні новоутворення можуть призвести до застою сечі в сечовому міхурі, що створить сприятливі умови для розвитку запального процесу.
При гострому циститі у жінки спостерігаються почастішання сечовипускання, біль, різі та печіння під час сечовипускання. В період менструації прояв даних ознак загострюється, а після її закінчення явища кілька стихають.
Слід зауважити, що болі посилюються в кінці сечовипускання. При цьому спостерігається іррадіація (

) хворобливих відчуттів в пахову область, піхву і зовнішні статеві органи. Сеча при циститі каламутна, також може спостерігатися домішка крові.
Злоякісна пухлина, яка росте з клітин слизового шару сечового міхура. Точної причини розвитку цього захворювання на сьогоднішній день не виявлено. Проте вважається, що сприятливими факторами для його розвитку є хронічний цистит, куріння, злоякісна пухлина в прилеглих органах, а також регулярний контакт з отрутохімікатами.
- наявність крові в сечі;
- хворобливі сечовипускання;
- хворобливі відчуття в лобкової і паховій областях.
Захворювання, при якому спостерігається запальне ураження слизового шару уретри. Уретрит може бути специфічним, коли захворювання викликається специфічним збудником
і неспецифічним, коли захворювання розвивається внаслідок патологічного розмноження бактерій, які в нормі живуть на слизових і шкірі.
- хворобливі відчуття, різі та печіння при сечовипусканні;
- почастішання кількості сечовипускань;
- слизово-гнійні виділення з уретри;
- відчуття тяжкості в паховій області;
- підвищення температури тіла.
Захворювання, що характеризується патологічним розростанням клітин слизового шару уретри. Точної причини викликає рак уретри на сьогоднішній день не виявлено.
- спадковий фактор;
- хронічний уретрит;
- часті травми уретри (наприклад, при катетеризації);
- злоякісні новоутворення сечового міхура;
- хронічні інфекційні захворювання статевих органів.
Рак сечівника у жінок можуть спостерігатися болі в уретрі, паху і промежини. Також під час сечовипускання у хворих відзначаються хворобливі відчуття, печіння і різь. З уретри може виділятися кров у незначній кількості. Також спостерігається збільшення пахових лімфатичних вузлів.
Захворювання, при якому спостерігається запалення слизового шару піхви внаслідок проникнення в орган мікробної флори. Запальний процес може локалізуватися осередково або дифузно, залучаючи інші органи, наприклад, вагінальну частину шийки матки
або вульву
- виділення з піхви серозно-гнійного характеру;
- відчуття печіння і свербіння в піхві і в області вульви;
- біль і відчуття печіння під час сечовипускання;
- хворобливі відчуття внизу живота і в паху, які можуть посилюватися під час сечовипускання.
- сальпінгоофорит;
- параметрит;
- цервіцит;
- генітальний пролапс;
- сечокам’яна хвороба.
| Найменування захворювання | Опис |
| Сальпінгоофорит | Запальне захворювання, при якому уражаються маткові труби і яєчники. Розвивається внаслідок проникнення в органи патогенної флори. Найчастіше поширення інфекції відбувається висхідним шляхом з нижчих органів, наприклад, матки або піхви. Спочатку інфекційний процес починається в слизовому шарі маткових труб (сальпінгіт), потім, при прогресуванні захворювання, процес захоплює і яєчники.
При гострому сальпингоофорит у жінки спостерігаються наступні симптоми:
|
| Параметрит | Захворювання, при якому відбувається запалення околоматочной клітковини внаслідок проникнення інфекційних агентів. Збільшити ризик розвитку параметрита можуть оперативні втручання на шийці матки, аборти, а також введення внутрішньоматкової спіралі.
Симптомами параметрита є:
|
| Цервіцит | Захворювання, при якому спостерігається запалення слизової оболонки шийки матки. Розвивається внаслідок проникнення в орган мікробної флори на тлі інших запальних захворювань статевих органів (наприклад, кольпіт, ендометрит), а також внаслідок розривів шийки матки (наприклад, під час пологів).
При гострому цервіциті у жінки спостерігаються наступні симптоми:
|
| Генітальний пролапс | Захворювання, при якому спостерігається опущення внутрішніх статевих органів внаслідок зниження тонусу тазових м’язів.
У початкових стадіях опущення статевих органів протікає практично безсимптомно. Пізніше, при прогресуванні захворювання і розвитку випадіння матки і піхви, у жінок відзначаються дискомфорт і відчуття чужорідного тіла в області промежини, болі тягнучого характеру внизу живота, паховій, поперекової і крижової областях. Також у хворої спостерігаються порушення акту сечовипускання і дефекації. |
| Сечокам’яна хвороба | Хвороба, при якій спостерігається утворення каменів у нирках і сечовивідних шляхах. Формування конкрементів відбувається внаслідок порушення обміну речовин. Факторами, що підвищують ризик розвитку сечокам’яної хвороби, є споживання малої кількості води, запальні захворювання органів сечової системи, спадкова схильність, а також пасивний образ життя.
Сечокам’яна хвороба протікає безсимптомно. Однак у випадку, коли конкремент зрушується з місця і перекриває просвіт органа, у хворого розвивається ниркова коліка. Так, наприклад, при попаданні каменю в сечовід у жінки з’явиться виражена біль в попереку, і по ходу сечоводу буде поширюватися на низ живота, іррадіювати (віддавати) в пахову область і ногу. Також можуть спостерігатися розлад сечовипускання (часте чи рідке, хворобливе сечовипускання), нудота і блювота. |
- Апендицит. Захворювання, при якому відбувається запалення червоподібного відростка внаслідок проникнення в нього патогенної флори. Апендицит може протікати в гострій або хронічній формі. При гострій формі спостерігається раптове виникнення вираженої болю, яка спочатку локалізується в епігастральній або пупкової області, а через кілька годин спускається в праву клубову область. Хворобливі відчуття при цьому можуть іррадіювати (віддавати) у праву пахову область, ногу, поперек. Хронічний апендицит, у свою чергу, зустрічається вкрай рідко і його розвиток спостерігається внаслідок перенесеного гострого апендициту з наступними дегенеративними змінами в апендиксі.
- Пахова грижа. Характеризується утворенням грижового випинання через пахове кільце. Причинами розвитку захворювання є виражена втрата маси тіла, незарощення піхвового відростка очеревини, ожиріння і літній вік. Грижа може бути ображеною і неущемленной. При неущемленной пахової грижі жінку, як правило, не турбують які-небудь симптоми крім візуального випинання і почуття дискомфорту в паховій області. При защемленої грижі відбувається її защемлення, що проявляється появою у хворого гострого болю в паху, иррадиирущей (віддає) в ногу. Також відзначаються нудота, блювота, погіршення загального стану і затримка стільця.
- Ураження поперекового сплетення. Патологічний стан, що характеризується ураженням поперекового сплетення. Нерви, що входять в дане сплетення іннервують низ живота, тазовий пояс і нижні кінцівки. Причинами ураження нервового сплетення є травми, оперативні втручання, інфекційно-запальні захворювання, а також гематома і пухлина (спостерігається здавлення нервів). Біль в паху і нозі спостерігається при ураженні клубово-пахвинного, стегново-статевого, а також стегнового нерва.
- Апоплексия яєчника. Захворювання, при якому спостерігається порушення тканин яєчника з наступним розвитком кровотечі в черевну порожнину. У більшості випадків дане захворювання розвивається внаслідок розриву гематоми жовтого тіла або фолікула. У жінки дане патологічний стан проявляється різкою раптової болем внизу живота і в паху, яка буде віддавати в ногу і пряму кишку. Тривалість і важкість перебігу процесу буде залежати від причини, що викликала захворювання.
Чому виникають болі в паху при вагітності?
Відомо, що під час вагітності у жінки спостерігається активне збільшення розмірів матки внаслідок росту і розвитку в ній плоду. Матка, на більш пізніх термінах вагітності стаючи важкої, може викликати розтягнення зв’язок, провокуючи тим самим розвиток хворобливих відчуттів внизу живота і паховій області.
Інший фізіологічною причиною, що призводить до розвитку болі в паху, є запор. Під час вагітності гормональна перебудова організму, зокрема збільшення гормону прогестерону, призводить до зниження перистальтики кишечника, що стає причиною розвитку у жінки запорів.
- Симфизит. Захворювання, що розвивається під час вагітності і характеризується запальними змінами в лонному зчленуванні. При симфизите у жінки спостерігається розходження лобкового симфізу. Точної причини розвитку цього захворювання на сьогоднішній день не встановлено. Проте вважається, що велику роль у його розвитку відіграє недолік кальцію в організмі вагітної. Симптомами захворювання є болі в лобкової і паховій області, що посилюються при русі і розведенні стегна. Вагітній стає важко підніматися по сходах, з’являється кульгавість і хворобливі відчуття в попереку.
- Інфекційно-запальні захворювання. Наявність інфекційно-запальних захворювань сечостатевих органів під час вагітності призводить до розвитку болі в паховій області. Так, наприклад, цей симптом може спостерігатися при кольпіті, цервіциті, циститі.
- Позаматкова вагітність. Вагітність, що розвивається поза порожниною матки. В більшості випадків зустрічається трубна вагітність, при якій спостерігається ріст і розвиток плода в матковій трубі. Спочатку позаматкова вагітність протікає так само, як і маткова вагітність. Однак якщо вона не була вчасно діагностовано вагітність переривається у вигляді трубного аборту або розриву маткової труби. У жінки при цьому з’являються виражені болі внизу живота, паховій ділянці на боці ураження, що віддають у пряму кишку. Також спостерігаються кров’янисті виділення, слабкість, блідість шкірних покривів.
Болі в паховій області у чоловіків ліворуч
Біль в паху праворуч
Нерідко дискомфорт і інші симптоми проявляються в одній з сторін чоловічого паху. Велику загрозу тягне за собою саме біль в правій стороні паху, а також сильний біль, що віддає в правий бік. Найчастіше медична практика фіксує загострення апендициту, на тлі якого біль спочатку наростає під ложечкою, після чого опускається і концентрується в правому боці паху.
Також варто відзначити, що часто біль в районі паху з правої сторони може бути наслідком ниркової коліки. В даному випадку симптом проявляється раптово, практично прострілюючи поперек, ногу і пах. Іноді сильні ріжучі болі в області правого боку можуть бути спровоковані опущенням каменю в протоці. Причому біль на такій гострій фазі може тривати від декількох хвилин до годин.
Правобічна грижа — ще одна причина, за якою може проявлятися гостра або тягнучий біль в паху праворуч. Це супроводжується також випинанням петлі кишечника, причому грижа може порушуватися з низки на те причин. Без своєчасної медичної допомоги наслідки можуть бути найважчими.

Паховій областю є нижня частина черевної порожнини, яка прилягає до стегна. В даній області розташовується паховий канал, через який проходять великі стегнові судини і кругла зв’язка матки.
Таз
Таз людини є вмістилищем для внутрішніх органів. Він утворений двома тазовими кістками, крижами і куприком.
Тазові кістки спереду з’єднуються за рахунок лонного зчленування.
- клубової;
- лобкової;
- сідничної.
Після двадцяти років дані кістки зростаються і утворюють єдину тазову кістку.
- великий таз сформований крилами клубових кісток, а також є опорою для внутрішніх органів черевної порожнини;
- малий таз сформований крижової та куприкової тазової поверхнею, а також сідничної і лобкової кісткою.
Слід зауважити, що жіночий таз є родовим каналом, по якому просувається плід під час
Сечовий міхур
Є органом сечовидільної системи, функціями якого є накопичення сечі, яка прибула з нирок і виведення її через сечовипускальний канал.
Сечовий міхур розташовується спереду лобка, позаду нього у жінки знаходяться матка і піхва.
- дно (нижня розширена частина);
- тіло (середня частина);
- верхівка (верхня частина, яка прилягає до низу передньої стінки живота).
- м’язового шару, що складається з трьох шарів м’язових волокон, при скороченні яких відбувається вигнання сечі з сечового міхура;
- слизового шару, що утворює складки, які дозволяють сечового міхура розтягуватися при його наповненні;
- серозного шару, що покриває сечовий міхур зверху і ззаду.

У нижній частині сечового міхура розташовується гладкий трикутник, на якому слизовий шар не утворює складок. На даному трикутнику вгорі є два отвори, куди впадають правий і лівий сечовід.
), яка попереджає мимовільне сечовипускання.
Трубка, завдяки якій накопичена в сечовому міхурі сеча виводиться назовні. Жіночий сечівник має довжину три – п’ять сантиметрів. Зовнішній отвір каналу відкривається в переддень піхви.
У жінок цей орган, на відміну від чоловіків, ширше і служить для виведення сечі (
). За рахунок того, що уретра у жінок ширше і коротше, це збільшує ризик проникнення в канал патогенних агентів, здатних викликати інфекційно-запальний процес (
- зовнішній сполучний шар;
- м’язовий шар;
- слизовий шар.
Пряма кишка

Знаходиться в порожнині малого тазу і є кінцевою частиною травного тракту.
Пряма кишка є відділом толстого
. Вона бере свій початок після сигмовидної ободової кишки і закінчується заднепроходным отвором. Її довжина в середньому складає тринадцять – п’ятнадцять сантиметрів. У жінок спереду кишки розташовані матка і задня стінка піхви, а позаду – крижі і куприк.
Функціями прямої кишки є формування і накопичення калових мас.
- широку – ампулярну;
- вузьку – анальну.
Незважаючи на те, що кишка називається прямою, у неї є два вигину. Перший утворюється біля крижів – крижовий, другий спереду куприка – промежинна вигин.
- слизової оболонки, що утворює складки;
- м’язового шару, включає поздовжній і циркулярний шар;
- серозної оболонки, що покриває пряму кишку зовні.
Навколо ануса розташовуються два сфінктера – зовнішній і внутрішній. Зовнішній утворений м’язами промежини, а внутрішній – циркулярним шаром м’язової оболонки прямої кишки. Дані сфінктери перекривають просвіт кишки, що дозволяє утримувати калові маси всередині органу.
Яєчники
Є парними статевими залозами, у яких відбувається дозрівання фолікула і яйцеклітини, а також вироблення гормонів (
- верхній кінець прилягає до маткової труби – трубний кінець;
- нижній кінець з’єднується з маткою за допомогою власної зв’язки – матковий кінець.
- задній вільний край дивиться назад;
- передній брижових краю прикріплюється до широкій зв’язці за допомогою брижі.
Щомісяця в жіночому яєчнику розвивається фолікул, всередині якого зростає і дозріває яйцеклітина. Згодом, дозрілий фолікул лопається, і з нього виходить яйцеклітина, тобто відбувається

. Після цього яйцеклітина потрапляє в маткову трубу і по ній просувається в порожнину матки. У випадку, якщо запліднення відбулось, ембріон впроваджується в стінку матки відбувається подальший розвиток плоду. Якщо ж
не настав, у жінки починається
Слід зауважити, що на місці лопнув фолікула в яєчнику утворюється жовте тіло, яке виробляє гормон прогестерон. Якщо у жінки настало запліднення, то цей гормон сприяє підготовці всього організму до
. Якщо ж запліднення не відбулося, то жовте тіло розсмоктується, а в яєчнику заново починається процес дозрівання нового фолікула.
- фолікулярна фаза, при якій відбувається розвиток фолікула (вироблення гормону естрогену);
- овуляторная фаза, при якій спостерігається овуляція;
- лютеїнова фаза характеризується утворенням і розвитком жовтого тіла (вироблення гормону прогестерону).
Маткові труби
Парний трубчастий орган, розташований по боках дна матки. Функцією маткових труб є проведення яйцеклітини.
- інтерстиціальна частина (знаходиться в стінці матки);
- истмическая частина (вузька частина труби);
- ампулярной частина (широка частина труби).
Ампулярной частина труби закінчується лійкою, на кінці якої розташовується бахромка. Бахромка підходить до краю яєчника і при овуляції сприяє проходженню яйцеклітини в маткову трубу.
Стінка маткової труби складається з слизового, м’язового і серозного шару.
Матка
Є м’язовим порожнистим органом. Позаду матки знаходиться пряма кишка, спереду – сечовий міхур.
У шийки матки є дві частини, піхвова і надпіхвова. Всередині шийки є цервікальний канал, який з’єднує піхву з порожниною матки.
У матці відбувається розвиток плода, а під час пологів вона бере участь у його вигнанні. Також матка виконує менструальну функцію, в період якої відбувається відторгнення її слизової оболонки.
- слизовий – ендометрій (має функціональний та базальний шари, відторгається під час менструації функціональний шар);
- м’язовий – міометрій (складається з трьох шарів гладком’язових волокон);
- серозний – периметр (покриває матку).
Щомісяця організм жінки готується до настання вагітності. У матці в даний період також відбуваються циклічні зміни ендометрію, звані маточним циклом.
- Регенерація. Менструальний цикл у жінки завершується відторгненням функціонального шару ендометрію і виділенням його назовні у вигляді кров’яних виділень. Починаючи з другого дня менструації в матці починається фаза регенерації, тобто відновлення слизового шару.
- Проліферація. При двадцяти восьми денному менструальному циклі у проміжок між п’ятим і чотирнадцятим днем циклу під впливом гормону естрогену відбувається зростання і потовщення слизового шару ендометрію.
- Секреція. У період між п’ятнадцятим і двадцять сьомим днем менструального циклу під дією гормону прогестерону продовжується зростання функціонального шару ендометрію.
- Відторгнення. Даний період характеризується відторгненням функціонального шару ендометрія, у разі якщо запліднення не настав.
Піхву

Є м’язово-фіброзної трубкою, довжиною близько восьми – десяти сантиметрів. Спереду піхви розташовується сечовипускальний канал і сечовий міхур, а позаду – пряма кишка.
Стінка піхви складається з слизового та м’язового шару, а також з щільної сполучної тканини, що покриває орган зовні. Слизова оболонка в нормі має світло-рожеве забарвлення і численні складки. Дані складки розтягуються під час статевого акту та при пологах.
У верхній частині піхви розташовується куполоподібної поглиблення, зване склепінням.
Піхва також виконує захисну функцію, так як оберігає внутрішні статеві органи від зовнішніх умов. В цьому йому активно допомагають умовно-патогенні мікроорганізми, які в нормі живуть всередині органу. Вагінальну
більшою мірою утворюють молочнокислі
– палички Додерлейна. Виробляючи молочну кислоту, вони провокують розвиток кислої реакції, що створює надійний бар’єр для потрапляння і розвитку всередині органу патогенних мікроорганізмів.
У жінок в нормі відзначаються
- сечовий міхур;
- сечівник;
- пряма кишка;
- придатки матки (маткові труби, яєчники і зв’язки матки);
- матка;
- піхва;
- нерви (сідничний нерв, нерви поперекового сплетення);
- лімфатичні вузли.
Опитування хворого
- паспортні дані (уточнюється ім’я та прізвище, вік, умови життя і роботи, професія, сімейний статус);
- скарги (які клінічні ознаки спонукали жінку звернутися за допомогою до лікаря);
- спадковість (виявляється, чим хворіли найближчі родичі);
- перенесені захворювання (питається про перенесені захворювання, часу виникнення, форми перебігу, було проведено яке-небудь лікування);
- функції систем (наприклад, якщо жінка прийшла зі скаргами на статеву систему уточнюється менструальна, репродуктивна, а також секреторна функції);
- функції органів (расспрашивается про роботу окремих органів, наприклад, кишечнику, сечовивідних шляхів);
- історія справжнього захворювання (досліджується захворювання, з яким жінка звернулася за допомогою до лікаря).
- вік жінки;
- умови праці і побуту;
- харчування;
- менструальна функція;
- статева функція;
- репродуктивна функція;
- секреторна функція;
- сечовидільна система;
- функції кишечника.
| Дані анамнезу | Опис |
| Вік | Багато захворювання характерні для певного віку. У період статевого дозрівання, наприклад, спостерігається становлення менструальної функції, і у дівчини можуть спостерігатися болі під час менструації, а також маткові кровотечі. У той час як для періоду статевої зрілості більш характерні інфекційно-запальні захворювання внутрішніх статевих органів. |
| Умови праці і побуту | Професія, а також умови роботи дуже важливі, оскільки вони можуть сприяти виникненню захворювання або загострення вже наявної хронічної патології. Необхідно виявити характер роботи, пов’язаний він з професійними шкідливостями такими, наприклад, як підняття важких речей, переохолодження або перегрівання. Також важливо уточнити санітарно-гігієнічні умови в побуті і на робочому місці. |
| Харчування | Регулярне споживання продуктів, що містять достатню кількість вітамінів, мікроелементів, а також білків, вуглеводів і жирів створює сприятливі умови для адекватної роботи органів і систем організму. Тоді як переїдання або нестача харчування може призвести до порушення менструальної і репродуктивної функції у жінки, а також до розладів роботи кишечника (наприклад, здуття живота, порушення стільця, болі в животі). |
| Менструальна функція | При опитуванні з’ясовуються наступні дані:
|
| Статева функція | При зборі анамнезу необхідно уточнити наступні питання:
|
| Репродуктивна функція | Вивчення репродуктивної функції відіграє велику роль в діагностиці гінекологічних захворювань. У жінки з’ясовується, коли після початку статевого життя наступила перша вагітність, скільки всього вагітностей, як вони протікали і як завершилися. Звертається увага на те, чи були якісь ускладнення вагітності, пологів або післяпологового періоду. Також необхідно уточнити кількість абортів, на яких термінах вагітності вони вироблялися, чи були які-небудь ускладнення. Слід зауважити, що післяпологові ускладнення і після аборту дуже часто є сприятливими факторами для розвитку у жінки запальних захворювань статевих органів. Травма шийки матки та піхви (під час пологів, абортів) може стати причиною розвитку передракових станів (наприклад, при вивороті слизової оболонки шийки матки), а в літньому віці призвести до опущення або випадання статевих органів. |
| Секреторна функція | Ця функція вказує на адекватну роботу статевих органів. У нормі виділення необхідні для зволоження слизових оболонок статевих органів. Однак наявність у жінки, наприклад, інфекційно-запального процесу, злоякісні або доброякісних утворень призводить до зміни характеру виділень як у кількісному, так і якісному відношенні. Тут дуже важливо виявити причину, яка призвела до виникнення патологічних виділень (білі) і в подальшому її лікувати. |
| Сечовидільна система | У жінок статева система безпосередньо пов’язана з сечовидільної системою. Тому різні гормональні порушення, запальні процеси в статевих органах ведуть до порушення роботи в сечовивідних органах (наприклад, сечівнику, сечовому міхурі).
Лікарю необхідно виявити чи є у жінки дизуричні явища:
|
| Функції кишечника | Порушення роботи кишечника можуть бути пов’язані як з наявністю захворювань самого кишечника (наприклад, при сигмоидите, синдромі подразненого кишечника), так і з ураженням внутрішніх статевих органів. Так, наприклад, при наявності пухлини матки або яєчника може спостерігатися здавлення прямої кишки і, як наслідок, розвиток у жінки хронічного запору.
Для визначення роботи кишечника, у жінки уточнюється наступна інформація:
|
- вторинну профілактику (передбачає попередження загострення хронічного захворювання, а також виключення прогресування захворювання);
- власне лікування (терапія патологічного процесу);
- реабілітація організму (відновлення організму після захворювання).
- правильно встановленого діагнозу;
- складання адекватного плану лікування;
- оцінки результатів проведеного лікування.
- медикаментозне лікування;
- хірургічне лікування;
- фізіотерапевтичне лікування.
- кіста яєчника;
- цервіцит;
- генітальний пролапс.
- Пахова грижа. Така патологія може розвиватися при різких силових навантаженнях і піднятті тягарів при слабкому пресі. Крім цього, стати причиною такого захворювання можуть постійні запори, ожиріння і систематичний кашель. Характерними ознаками такої патології стає набряклість шкіри в області паху і поява больового синдрому.
- Паховий лімфаденіт. Такий запалення лімфовузлів може розвиватися як наслідок венеричного захворювання, проникнення інфекції в сечостатеву систему освіти пухлини. У лівій області паху з’являється припухлість, яка має щільну консистенцію, але не завдає болю. При подальшому прогресуванні патології в припухлості накопичується гнійний ексудат, шкіра сильно червоніє і розвивається сильний набряк.
- Хронічний простатит. Такий патологічний стан супроводжується появою тягнуть больових відчуттів, що локалізуються в паховій зоні. Дискомфорт поширюється на яєчка, а процес сечовипускання стає частим, утрудненим і заподіює біль.
- Ниркові кольки. Основою причиною розвитку такої патології стає скупчення каменів у сечоводі, сечовому міхурі і нирках. Чоловік скаржиться на різкі болі, які з’являються в лівому боці і віддають в пах. З часом болі стають просто нестерпними і з’являються додаткові симптоми, як блювання, сеча з кров’ю, слабкість і проблеми з роботою шлунково-кишкового тракту. При такому патологічному стані необхідно якомога швидше звернутися за медичною допомогою, інакше наслідки можуть бути непередбачуваними.
- Запалення яєчок або придатків. Часто таке захворювання починає прогресувати при травмах і пошкодженнях яєчок, а також при проникненні інфекції в органи сечостатевої системи. Будь-які рухи викликають посилення больових відчуттів в паху зліва, і спостерігається набряк мошонки. Пацієнт скаржиться на нудоту, мігрень, підвищення температури тіла і поява блювоти.
- Кістозне утворення на сім’яному канатику. Переважно таке захворювання діагностується у чоловіків після 35-40 років і характеризується припухлістю мошонки. Можуть турбувати ниючі бойові відчуття в паху, і пов’язано це з тим, що кіста починає тиснути на поруч розташовані судини і нерви.
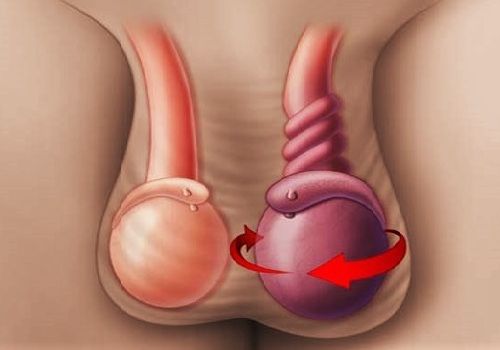
- Перекрут яєчка. При такому захворюванні чоловіка турбують гострі больові відчуття, які неможливо нічим зняти. Деяка частина мошонки збільшується в розмірах, набрякає і може ставати синього кольору. Можливе підвищення температури тіла та напади нудоти з блювотою.
Травми
Можливі причини болю в паху у чоловіків
- захворюваннями сечовидільної системи;
- захворюваннями статевої системи;
- захворюваннями травної системи;
- захворюваннями опорно-рухової системи;
- захворювання лімфатичної системи;
- захворюваннями нервової системи.
Сечовидільна система включає в себе комплекс органів, які відповідають за освіту, накопичення та виведення сечі з організму людини.
При споживанні продуктів
і рідини, у
і кишечнику відбувається всмоктування речовин, які згодом надходять в кров. Потім кров проходить фільтрацію в нирках, де корисні речовини повертаються назад у кров, а непотрібні і шкідливі відходи виводяться з організму у вигляді сечі (
- двох нирок;
- двох сечоводів;
- сечового міхура;
- уретри (сечовипускальний канал).
Захворювання, що характеризується формуванням конкрементів (
). Найбільш часто камені утворюються в нирках, рідше в інших сечовивідних шляхах, наприклад, в сечовому міхурі. Основною причиною розвитку захворювання є порушення обміну речовин. Надлишок солей в сечі, а також зміна її реакції приводить до подальшого утворення каменів.
- недостатнє споживання рідини;
- інфекційно-запальні захворювання сечовивідних шляхів (наприклад, цистит, уретрит, пієлонефрит);
- спадкова схильність;
- сидячий спосіб життя;
- хронічні захворювання шлунково-кишкового тракту (наприклад, виразкова хвороба шлунка та дванадцятипалої кишки, гастрит);
- географічні чинники (склад питної води, насиченість її солями, температура і вологість повітря).
Небезпекою сечокам’яної хвороби є те, що камінь може зміститися і перекрити просвіт сечоводу або уретри. У цьому випадку у пацієнта розвивається гостра затримка сечі виникає
, яка проявляється розвитком раптової вираженій болю. Хворобливі відчуття спостерігаються в попереку і паху (
), а також іррадіюють (
) в область промежини, внутрішню поверхню стегна і задній прохід. Біль може тривати від однієї години до декількох днів, хворий при цьому не може сісти або лягти.
Крім болю у жінки можуть спостерігатися блідість шкірних покривів, затримка сечовипускання або, навпаки, часте
наявність крові в сечі.
При даному захворюванні відбувається запалення сечовипускального каналу.
- специфічний (викликається специфічними збудниками, наприклад, гонококами);
- неспецифічний (характеризується патологічним розмноженням мікроорганізмів, які в нормі живуть на поверхні шкіри і слизових).
У жінки при даному захворюванні виникає різь, біль і печіння при сечовипусканні. З сечівника спостерігаються рясні слизово-гнійні виділення. Також можуть відзначатися відчуття тяжкості в паховій області. Підвищення
тіла і порушення загального стану пацієнта, як правило, не зазначаються.
Злоякісне новоутворення, що характеризується безконтрольним розростанням клітин слизової оболонки сечівника.
Основної причини розвитку раку уретри на сьогоднішній день не виявлено.
- спадкова схильність;
- хронічний уретрит;
- рак сечового міхура;
- венеричні захворювання в хронічній формі перебігу (наприклад, гонорея, хламідіоз);
- часта травматизація сечовипускального каналу.
Захворювання, що характеризується запаленням слизової оболонки сечового міхура. У більшості випадків цистит розвивається внаслідок попадання бактерій в міхур. Дане захворювання більшою мірою розвивається у жінок, що пов’язано з анатомічними особливостями будови уретри.
Сечовипускальний канал у жінок значно коротше та ширше, чим у чоловіків. Ці особливості сприяють легшому проникненню інфекційних агентів в сечовивідні шляхи та подальшому розвитку запального процесу.
- переохолодження;
- зниження імунітету;
- порушення сечовипускання (наприклад, при сечокам’яній хворобі);
- сидячий спосіб життя;
- запальні захворювання сечостатевих органів (наприклад, уретрит, вагініт);
- порушення особистої гігієни.
При гострому циститі характерно раптовий розвиток різей і болю при сечовипусканні. Також у хворої відзначаються часті позиви до сечовипускання, помутніння сечі та наявність в ній домішки крові. Під час сечовипускання у жінки спостерігаються хворобливі відчуття, що віддають в пахову область, піхву і промежину. Крім цього у пацієнтки може відмічатись підвищення температури тіла,
і нездужання.
Травми сечового міхура належать до тяжких травм тазу, які вимагають надання швидкої медичної допомоги.
Причинами травм можуть стати падіння, удар в область живота, вогнепальну або ножове поранення.
Травми сечового міхура можуть бути відкриті з пошкодженням цілісності шкіри та закриті без ушкодження шкіри, а також очеревинні, коли сечовий міхур пошкоджується в черевній порожнині (
) і позаочеревинні, коли він не сполучається з черевною порожниною.
- болі в паховій і надлобковій області, иррадиирущие (віддають) в промежину і пряму кишку;
- гематома в паховій і надлобковій областях;
- наявність крові в сечі;
- затримка сечовипускання;
- підвищення температури тіла;
- блідість шкірних покривів.
Захворювання, при якому спостерігається патологічне розростання клітин у слизовій оболонці сечового міхура або в стінці органу.
- куріння;
- тривалий і регулярний контакт з канцерогенами;
- хронічний цистит;
- рак прилеглих органів (наприклад, матки).
Самою ранньою ознакою раку сечового міхура є гематурія (
). При приєднанні
у хворого з’являються часті і хворобливі сечовипускання, а також болі в надлобковій і паховій області.
Система, що характеризується наявністю органів, які забезпечують сприятливі умови для запліднення і подальшого розвитку плоду. Жіночі статеві органи поділяються на зовнішні і внутрішні.
- великі і малі статеві губи;
- бартолиновы залози;
- клітор;
- переддень піхви.
- піхва;
- матка;
- маткові труби;
- яєчники.
Репродуктивну функцію більшою мірою виконують внутрішні статеві органи. Піхва служить для просування сперми у верхні органи. У матці прикріплюється, росте і розвивається плід. Яєчники виробляють статеві клітини (
) і гормони, необхідні для настання вагітності і подальшого її розвитку. Маткові труби, в свою чергу, за рахунок перистальтичних рухів забезпечують перехід заплідненої яйцеклітини в порожнину матки для її подальшої імплантації в стінку органа.
| Найменування захворювання | Опис захворювання | Симптоми захворювання |
| Спайкова хвороба | Захворювання, що характеризується утворенням спайок (сполучнотканинні тяжі) в органах малого тазу (наприклад, матка, маткові труби).
Існують наступні причини сприяють утворенню спайок:
Розвиток захворювання відбувається наступним чином. Наявність запального процесу в органах малого тазу провокує вироблення фібрину – клейкої речовини, що склеює поруч лежачі тканини, запобігає подальше поширення запального процесу. Склеєні між собою тканини згодом утворюють зрощення з сполучної тканини, звані спайками. |
Вираженість симптомів буде залежати від ступеня поширеності спайкового процесу. При гострому перебігу, у жінки будуть спостерігатися виражені болі внизу живота, підвищення температури тіла, слабкість, нудота і блювота. При хронічному перебігу хвору можуть турбувати періодичні болі внизу живота ниючого характеру. Однак слід зауважити, що спайкова хвороба може протікати у жінки безсимптомно і виявлятися лише при проведенні профілактичного ультразвукового дослідження (УЗД). |
| Кіста яєчника | Являє собою порожнинне утворення всередині, якого накопичується рідина. Як правило, спостерігається у жінок репродуктивного віку. Основною причиною розвитку кісти яєчника вважається гормональний дисбаланс.
Існують наступні види кіст:
|
Як правило, кіста яєчника невеликих розмірів протікає безсимптомно. Іноді жінку можуть турбувати біль тягнучого характеру в паховій області, на стороні поразки. Також у пацієнтки можуть спостерігатися порушення менструального циклу і безпліддя.
Перекрут ніжки кісти, а також збільшення розмірів кісти (веде до здавлення сусідніх органів і тканин) призводить до розвитку у жінки таких ознак як виражена біль в поперековій ділянці, відчуття тяжкості в паху, загальне нездужання і нудота. |
| Ендометріоз | Захворювання, при якому відбувається розростання клітин ендометрію за межі порожнини матки.
Розрізняють наступні види ендометріозу:
Генітальний ендометріоз, у свою чергу, поділяється на внутрішній і зовнішній. При внутрішньому спостерігається ураження матки. При зовнішньому, в свою чергу, можуть уражатися яєчники, маткові труби, піхвова частина шийки матки, а також зовнішні статеві органи. |
У жінки при генітальному ендометріозі спостерігається порушення менструальної і репродуктивної функції. Головною ознакою при даному захворюванні є інтенсивна біль, що локалізується внизу живота, паху і крижах. Посилення хворобливих відчуттів особливо спостерігається перед початком менструації і під час неї. Іншим частим симптомом є порушення менструального циклу, що проявляється тривалими і рясними менструальними кровотечами. Також слід зауважити, що жінки при ендометріозі часто страждають безпліддям. |
| Міома матки | Доброякісна пухлина, яка розвивається з м’язової тканини матки. Міоматозні вузли в більшості випадків розташовуються в тілі матки, проте в окремих випадках вони можуть розвинутися і в шийці матки.
Розрізняють наступні форми міоматозних вузлів:
Основною причиною розвитку міоми матки прийнято вважати порушення гормонального фону у жінки, при якому спостерігається переважання естрогенів. Збільшити ризик розвитку даного захворювання, також можуть хронічні запальні процеси статевих органів, а також спадкова схильність. |
Клінічні ознаки при міомі матки будуть залежати від розташування миоматозного вузла і ступеня прогресування захворювання.
Характерними симптомами міоми матки є менструальні порушення, особливо тривалі, рясні і хворобливі менструації. Болі (локалізуються внизу живота, в паховій області) не пов’язані з менструацією можуть мати різне походження. Це може бути пов’язано із зростанням миоматозного вузла і розтягуванням очеревини або тиском міоми на нервові сплетення в малому тазу. У рідкісних випадках болі можуть бути викликані некротичними змінами сайту. |
| Ендометрит | Захворювання, при якому спостерігається запалення слизової оболонки матки. Причиною розвитку ендометриту є потрапляння в порожнину матки інфекційних агентів. Сприяючими факторами, що сприяють виникненню захворювання, є різні внутрішньоматкові втручання (наприклад, діагностичні вискоблювання, аборти), внутрішньоматкова спіраль, а також інфекційні процеси в нижніх статевих органах (наприклад, у піхву). | У жінки спостерігається підвищення температури тіла, виділення з піхви слизисто-гнійного характеру, а також болючі відчуття внизу живота і паховій області. При обстеженні відзначається збільшення, а також болючість матки. При відсутності своєчасного лікування запальний процес може поширитися на м’язовий шар матки, що призведе до розвитку эндомиометрита. |
| Параметрит | Захворювання, що характеризується запаленням околоматочной клітковини внаслідок проникнення мікробів (наприклад, стафілококи, стрептококи, кишкова паличка). Факторами ризику для розвитку параметрита можуть стати операції на шийці матки, вишкрібання, введення внутрішньоматкової спіралі. | Одним з ранніх симптомів параметрита є постійний біль внизу живота, паховій ділянці, який іррадіює (віддає) в крижі і поперек. У жінки також спостерігається підвищення температури тіла, головний біль, слабкість. При пальпації матки відзначається її болючість. |
| Пельвіоперитоніт | Характеризується запаленням очеревини малого таза, яке викликається попаданням мікробів (наприклад, гонококи, стрептококи). Є вторинним процесом, так як розвивається внаслідок наявності в організмі первинного запального процесу (запалення матки, маткових труб, яєчників).
Розрізняють наступні форми пельвіоперитоніту:
|
При даному захворюванні спостерігається гострий початок, що супроводжується підвищенням температури тіла до тридцяти дев’яти градусів. У жінки з’являються виражені болі внизу живота і паховій області. Відзначаються хворобливі відчуття при сечовипусканні і дефекації. Внаслідок сильних болів у жінки можуть спостерігатися нудота і блювання. |
| Цервіцит | Захворювання, що характеризується запаленням слизового шару шийки матки.
Розрізняють:
|
При гострому перебігу у жінки спостерігаються слизово-гнійні або гнійні виділення, а також нерегулярні хворобливі відчуття тягнучого характеру внизу живота, паху і попереку. |
| Сальпінгоофорит
(аднексит) |
Запальне захворювання маткових труб і яєчників. Розвивається внаслідок попадання інфекційних агентів в придатки матки.
Мікроби можуть проникнути в придатки наступними шляхами:
Спочатку запальний процес розвивається в слизовій оболонці маткової труби (сальпінгіт). Це призводить до утворення ексудату, який накопичуючись в трубі (гідросальпінкс), може закрити її просвіт, в результаті чого розвинеться непрохідність маткової труби. Прогресування захворювання з плином часу може призвести до поширення запального процесу на яєчників (сальпінгоофорит). |
При гострому сальпингоофорит у жінки спостерігаються:
Ексудат, який утворюється в маткових трубах при запальному процесі, з часом починає виливатися в черевну порожнину. Виразність хворобливих відчуттів буде залежати від ступеня поширення запалення на очеревині. Чим більше в процес втягнута очеревина, тим сильніша больова реакція буде спостерігатися. При хронічній формі захворювання симптоми стихають і у жінки спостерігаються лише періодичні болі ниючого характеру внизу живота і в паху. |
| Кольпіт
(вагініт) |
Захворювання, при якому відбувається запалення слизової оболонки піхви. Основною причиною розвитку кольпіту є проникнення в орган інфекційних агентів.
Сприятливими факторами для розвитку кольпіту є: |
Основною ознакою цього захворювання є поява у жінки виділення серозно-гнійного характеру. При гострій формі кольпіту пацієнтку турбують печіння і сверблячка в області піхви. Також спостерігаються хворобливі відчуття внизу живота і паховій області, які посилюються при сечовипусканні. Відзначається гіперемія і набряк зовнішніх статевих органів і слизової оболонки піхви. Під час статевого акту жінку можуть турбувати дискомфорт і хворобливі відчуття. |
| Стеноз цервікального каналу | Захворювання, що характеризується патологічним звуженням цервікального каналу. Може бути вродженим і набутим. Набутий стеноз може розвинутися внаслідок хірургічних втручань, запального процесу матки, раку шийки матки. | При стенозі цервікального каналу спостерігаються наступні симптоми:
|
| Генітальний пролапс | Характеризується опущенням і випадінням матки і піхви. Основною причиною генітального пролапсу є зниження тонусу тазових м’язів. У родили жінок, дане захворювання зустрічається вкрай рідко. Випадання геніталій, як правило, відбувається внаслідок родової травми (наприклад, накладення щипців, вакуум-екстракція плода).
Розрізняють:
|
Дане захворювання характеризується поступовим і повільним розвитком. У початкових стадіях опущення матки і піхви у жінок, як правило, не спостерігається яких-небудь симптомів. При прогресуванні захворювання у пацієнтки з’являються відчуття чужорідного тіла в статевої щілини, болі внизу живота, паху, попереку і крижах тягнучого характеру. При опущенні і випаданні геніталій, страждають не тільки статеві органи, але і прилеглі органи, сечовий міхур, нижні відділи кишечника. У жінки спостерігається порушення сечовипускання та утруднення дефекації. |
| Позаматкова вагітність | Вагітність, що характеризується імплантацією і розвитком плодового яйця поза порожниною матки.
В залежності від місця прикріплення позаматкова вагітність може бути:
Найчастіше (98 – 99%) зустрічається трубна вагітність. Яєчникова і черевна вагітність відносяться до рідкісних форм. У нормі запліднення яйцеклітини відбувається в ампулярній частині маткової труби, після чого завдяки перистальтичним рухам труб і наявності війок миготливого епітелію яйцеклітина пересувається до порожнини матки. Однак внаслідок різних факторів, наприклад, гормональні порушення, запальні захворювання маткових труб, транспортування яйцеклітини може бути порушена, і у жінки розвинеться позаматкова вагітність. Переривання трубної вагітності може здійснюватися за типом розриву труби або трубного аборту (зустрічається частіше). У більшості випадків трубна вагітність переривається у п’яти – шести тижневому терміні. |
Спочатку позаматкова вагітність супроводжується такими змінами в організмі, як і маткова. У жінки спостерігаються відсутність менструації, нудота, збочення смаку, болючість та нагрубання грудей.
При розриві маткової труби у жінки спостерігаються наступні симптоми:
При трубному аборті спостерігається поступовий розвиток симптомів. Як правило, через деякий час після затримки менструації у жінки з’являються періодичні переймоподібні болі внизу живота і в паху, частіше з одного боку. Пізніше починають з’являтися кров’янисті виділення темного кольору і в незначній кількості. |
| Синдром залишкового яєчника | Патологічний стан, що розвивається після проведення хірургічного втручання з видалення одного або двох яєчників (овариэктомия). Розвивається внаслідок неповного видалення тканин органу. | Головним симптомом при даному синдромі є біль внизу живота і паховій області з однієї або обох сторін. |
| Апоплексия яєчника | Захворювання, що характеризується порушенням цілісності тканин яєчника та розвитком крововиливу в черевну порожнину. Причиною розвитку може стати розрив гематоми жовтого тіла або фолікула. Цьому можуть сприяти, наприклад, запальні процеси, кістозні утворення, патологічні зміни судин яєчника. Апоплексію яєчника можуть спричинити такі фактори як фізичне навантаження, статевий акт, а також травматичну дію. | Вираженість симптомів при даному захворюванні буде залежати від характеру внутрішньої кровотечі, а також від наявності у жінки супутніх захворювань. Якщо крововилив пов’язано з овуляцією, то клінічні ознаки, як правило, з’являються між дванадцятим і шістнадцятим днем менструального циклу. З’являються раптові різкі болі внизу живота і в паху, з однією з сторін, які можуть віддавати в ногу і пряму кишку. Дані болю самостійно проходять через деякий час. |
| Альгодисменорея | Порушення менструальної функції, що характеризується розвитком вираженого больового синдрому. Менструація є нормальним фізіологічним процесом, який може викликати у жінки певні неприємні відчуття (наприклад, нездужання, відчуття тяжкості внизу живота). Дані реакції розвиваються внаслідок гормональних змін в організмі. У жінок з альгодисменореей подібні ознаки особливо виражені.
Альгодисменорея може бути:
|
Основною ознакою є біль, яка носить гострий і переймоподібний характер.
Також при альгодисменореї у жінки спостерігаються наступні симптоми: Зміна загального стану призводить до того, що жінки в період менструації стають непрацездатними. |
- опитування хворого;
- об’єктивне обстеження;
- лабораторні дослідження;
- інструментальні дослідження.
Опитування хворого
Додаткова діагностика
Для виявлення причини, яка спровокувала біль у лівому паху, проводиться ретельна діагностика. Чоловікові рекомендується консультація таких фахівців, як уролог, невропатолог, терапевт, хірург і лікар-онколог. В першу чергу чоловік здає наступні аналізи:
- загальне дослідження сечі і крові дозволяє виявити запальні процеси та інфекції;
- кров на біохімію допомагає визначити функціонування внутрішніх органів, процесів обміну і діагностувати недолік в організмі мікроелементів;
- мазок з чоловічого органу проводиться для оцінки загального стану мікрофлори в сечостатевій системі і виявлення збудника інфекції;
- визначення стану передміхурової залози.
Важливе місце у виявленні причини больових відчуттів в лівому паху займають наступні методи інструментальної діагностики:
- УЗД нирок та сечостатевої системи допомагає виявити камені і запальні процеси, що протікають в чоловічому організмі;
- Ендоскопія прийметься для оперення в сечостатевій системі і кишечнику таких новоутворень, як пухлини, виразки та ерозії. При наявності показань проводиться забір тканин і клітин окремих органів для проведення додаткового дослідження.
- Рентгенографія дозволяє виявити у чоловіка запалення, пухлини, переломи та забої кульшових кісток.
Після встановлення тієї причини, яка спровокувала біль в паху зліва, приступають до лікування.
За клінічним обстеженням при болях в паху повинно слідувати підтвердження діагнозу додатковими методами. Список лабораторно-інструментальних досліджень, які можуть призначатися лікарем, дуже широкий, що визначається мультидисциплінарним характером проблеми. З урахуванням первинного висновку, жінці потрібно пройти:
- Загальний аналіз крові і сечі.
- Біохімію крові.
- Аналіз сечі по Нечипоренко.
- Аналіз виділень з піхви.
- УЗД.
- Магнітно-резонансна томографія.
Інші дослідження, наприклад, рентгенографія або комп’ютерна томографія хребта, при вагітності не використовуються, що пов’язане з променевим навантаженням на організм плоду. А після діагностичних заходів йде наступний етап – лікування.
І знову все залежить від причини, але будуть застосовуватися лише безпечні методи не здатні нашкодити майбутній дитині. А якщо підтверджено фізіологічне походження больових відчуттів, то жінці можна і зовсім не переживати – лікар дасть деякі загальні рекомендації, здатні поліпшити стан.
Опитування хворого
- локалізація болю (справа, зліва, з обох сторін);
- характер болю (ниючі, тягнучі, переймоподібні, тиснуть);
- інтенсивність болю (сильні, помірні, слабкі);
- іррадіація (відображення) болю (наприклад, в пряму кишку, крижі, поперек, промежину).
Фізична дослідження пацієнта, проводиться шляхом огляду і обмацування певних ділянок тіла. Об’єктивне обстеження лікаря має велике діагностичне значення.
Перед пальпацією спочатку лікар оглядає обстежувану область.
- наявність висипань;
- колір шкіри (почервоніння, синюшність);
- наявність ушкоджень цілісності шкірних покривів і гематом;
- наявність грижових випинань;
- симетричність живота;
- наявність здуття живота.
У жінок крім зовнішнього огляду живота і паховій області лікар-гінеколог виробляє спеціальний гінекологічний огляд. Спочатку оглядаються зовнішні статеві органи.
- наявність патологічних змін (наприклад, набряк, почервоніння, наявність пухлин, виразок);
- форму і вид промежини (є розриви);
- стінки піхви (мається їх опущення);
- характер піхвових виділень.
Після огляду зовнішніх статевих органів лікар переходить до огляду піхви в дзеркалах.
- патологічні зміни піхви (наприклад, виразка, атрофія);
- передракові захворювання шийки матки (наприклад, ерозія, псевдоерозія, гіперплазія);
- наявність і характер виділень з піхви і шийки матки.
Після огляду лікар переходить до пальпації, з допомогою якої може виявити напруженість м’язів живота, наявності гриж, збільшення пахових лімфатичних вузлів. При гінекологічному огляді також проводиться дворучне дослідження, яке дозволяє оцінити стан внутрішніх статевих органів.
Обстеження здійснюється шляхом введення в піхву двох – трьох пальців однієї руки, в той час як друга рука встановлюється на передню черевну стінку. За допомогою даного дослідження визначаються ширина, глибина і довжина піхви, стан тазових м’язів, довжина і стан піхвової частини шийки матки, а також придатків матки.
Дані методи дослідження дозволяють досліджувати взятий у пацієнта матеріал за допомогою спеціального обладнання.
| Найменування дослідження | Опис |
| Дослідження крові | Жінці можуть бути призначені наступні дослідження крові:
|
| Урогенітальний мазок | Гінекологічне дослідження дозволяє визначити мікрофлору у піхві, шийці матки і уретрі. Забір матеріалу проводиться з трьох точок (піхва, шийка матки, уретра), після чого розподіляється на предметне скло для подальшого дослідження під мікроскопом. Даний аналіз дозволяє визначити кількість лактобацил, лейкоцитів і еритроцитів, а також виявити наявність патогенних мікроорганізмів. Дослідження призначається при наявності у жінки таких симптомів як біль внизу живота і в паху, свербіж, відчуття дискомфорту в статевих органах, а також неадекватні виділення з піхви. |
| Цитологічний мазок | Дослідження дозволяє виявити наявність атипових клітин в піхві і шийці матки, а також виявити передракові і ракове зміна епітелію. Забір матеріалу проводиться під час гінекологічного огляду за допомогою спеціальної щіточки. Взятий матеріал згодом наноситься на предметне скло, після чого відправляється в лабораторію на цитологічне дослідження.
Існують п’ять стадій аномальних змін клітин:
|
| Бактеріологічне дослідження | Аналіз, що дозволяє ідентифікувати мікроорганізмів у досліджуваному матеріалі (наприклад, урогенітальний мазок, сеча), а також визначити їх чутливість до антибактеріальних препаратів для подальшого призначення адекватного лікування. Забір матеріалу проводять у спеціальних асептичних умовах за допомогою стерильних інструментів. Дане дослідження призначається при підозрі на наявність інфекційно-запального процесу в сечостатевій системі, а також шлунково-кишкової системи. |
| Загальний аналіз сечі | Дослідження, за допомогою якого визначаються фізичні і хімічні властивості сечі, а також вивчається її осад. Даний аналіз дозволяє виявити захворювання нирок і сечовивідних шляхів (наприклад, сечокам’яна хвороба, цистит).
У результатах дослідження:
|
| Аналіз кала на приховану кров | Метод дослідження, що дозволяє виявити наявність прихованої кровотечі в шлунково-кишковому тракті. Забір матеріалу проводиться пацієнтом самостійно в спеціальний контейнер, після чого доставляється в лабораторію. Перед дослідженням слід виключити прийом проносних засобів і препаратів заліза. З їжі за три дні до дослідження рекомендується виключити вживання продуктів, багатих залізом (наприклад, печінка, м’ясо, яблука, гриби).
Дане дослідження дозволяє виявити такі захворювання як неспецифічний виразковий коліт і хвороба Крона, а також доброякісні (наприклад, поліпи) і злоякісні новоутворення в кишечнику. |

Методи дослідження, здійснювані з допомогою спеціальної технічної апаратури з метою діагностики стану органів і тканин організму.
| Найменування дослідження | Опис |
| Кольпоскопія | Гінекологічний метод дослідження, що дозволяє оглянути стінки піхви, а також вагінальну частину шийки матки. Діагностика проводиться за допомогою спеціальної апаратури – бінокулярної лупи та освітлювального приладу. Даний прилад дозволяє збільшувати досліджувану область в тридцять і більше разів.
З допомогою кольпоскопії можливо виявити:
Дане дослідження дозволяє діагностувати рак шийки матки на ранній стадії. Кольпоскопія може бути:
Крім огляду під час кольпоскопії лікар може провести взяття шматочка тканини з ураженого вогнища шийки матки на біопсію. |
| Гістеросальпінгографія | Рентгенологічний метод діагностики, що дозволяє досліджувати стан матки і маткових труб. Здійснюється шляхом введення через піхву рентгеноконтрастної речовини.
Гістеросальпінгографія дозволяє діагностувати:
Протипоказаннями для проведення даного дослідження є місцеві і загальні інфекційно-запальні процеси, алергія на препарати йоду, а також вагітність. |
| Гістероскопія | Ендоскопічний метод дослідження, який дозволяє оцінити стан порожнини матки.
З допомогою гістероскопії можна виявити:
Протипоказаннями для проведення гістероскопії є запальні захворювання статевих органів, стеноз і рак шийки матки, вагітність. |
| Ультразвукове дослідження
(УЗД) |
Найбільш поширений метод діагностики, заснований на тому, що ультразвуковий сигнал, відбиваючись від тканин різної щільності, змінюється. Дослідження дозволяє визначити структуру і розмір обстежуваного органу (наприклад, яєчники, матка, нирки).
Для дослідження внутрішніх статевих органів (матки і її придатків) УЗД призначається при болях внизу живота і в паху, а також при менструальних порушеннях (наприклад, порушення циклу, менструальні кровотечі). З допомогою ультразвукового дослідження можливо виявити вади розвитку матки, доброякісні та злоякісні новоутворення матки та яєчників. УЗД також застосовується для дослідження органів сечовидільної системи, наприклад, нирок і сечового міхура. Даний метод діагностики може призначатися при наявності у жінки болів в попереку, внизу живота і в паху, при підозрі на новоутворення, а також при виявленні крові та еритроцитів в аналізі сечі. З допомогою ультразвукового дослідження можна виявити сечокам’яну хворобу, доброякісні та злоякісні новоутворення, а також запальні захворювання досліджуваних органів (наприклад, пієлонефрит, цистит). |
| Лапароскопія | Ендоскопічний метод діагностики, який застосовується для дослідження органів черевної порожнини та малого тазу. Оптичні інструменти при даній процедурі вводяться через отвори в передній черевній стінці. Лапароскопія буває діагностичної і лікувальної. Під час проведення діагностичної лапароскопії при необхідності вона може перейти в лікувальну.
За допомогою лапароскопії можливо виявити:
|
| Цистографія | Рентгенологічний метод дослідження сечового міхура. Для діагностики органу в нього попередньо вводять рентгеноконтрастну речовину. Введення речовини в сечовий міхур може здійснюватися через уретру, з допомогою катетера або вводитися внутрішньовенно (потрапляє в міхур через нирки).
Цистографія дозволяє виявити:
Протипоказаннями для проведення цистографії є запальні захворювання сечовивідних шляхів в гострій стадії, вагітність, травми уретри. |
| Цистоскопія | Ендоскопічне дослідження, що дозволяє оглянути порожнину сечового міхура. Оптичний інструмент вводиться через уретру, що додатково дозволяє оглянути цей орган на наявність звужень, поліпів і злоякісних утворень.
Обстежуючи сечовий міхур за допомогою цистоскопії можливо виявити:
Даний метод дослідження призначається при наявності у пацієнта дизуричних явищ, підозрі на новоутворення (береться біопсія), а також при частих рецидивах (повторних загостреннях) циститу. |
| Аноректальна і толстокишечная манометрія | Діагностичний метод, що дозволяє оцінити тиск у товстій і прямій кишці, роботу анальних сфінктерів, а також моторику товстого кишечника. Дослідження проводиться за допомогою спеціального катетера з каналами або катетера з балоном. Через катетери в орган надходить вода. Зміна тиску в кишці передається через датчики в спеціальний пристрій, який оцінюючи показники видає результат дослідження у вигляді графіка.
Основними показаннями для проведення аноректальної і товстокишковій манометр є:
|
| Колоноскопія | Ендоскопічний метод діагностики, що дозволяє досліджувати товсту кишку. Колоноскопія проводиться за допомогою спеціального оптичного інструмента – колоноскопа (вводиться в кишку через анус). Процедура може здійснюватися як під місцевим, так і під загальним знеболенням.
Проведення колоноскопії призначається у наступних випадках:
З допомогою колоноскопії можливо виявити:
Перед проведенням дослідження за два – три дні пацієнту призначається спеціальна дієта з виключенням газоутворюючих продуктів (наприклад, свіжі овочі і фрукти, чорний хліб, бобові). Дозволяється вживати нежирні сорти м’яса і риби у вареному вигляді, супи, білий хліб. Напередодні дослідження слід виключити вечеря, а в день проведення процедури – сніданок. Також за призначенням лікаря може бути призначений прийом проносних препаратів або виконання клізми. |
| Ректороманоскопія | Ендоскопічний метод діагностики, що дозволяє досліджувати пряму і сигмоподібну ободову кишку. Показаннями для проведення процедури є підозра на наявність доброякісних або злоякісних новоутворень прямої або сигмовидної кишки, порушення стільця (запори або проноси), а також хронічні запальні процеси (наприклад, парапроктит, сигмоидит). |
| Іригоскопія | Рентгенологічний метод дослідження кишечника (як правило, товстої кишки) за допомогою введення в нього рентгеноконтрастної речовини.
Показаннями для проведення ірігоскопії є:
За допомогою даного дослідження можливо виявити:
|
Принципи лікування
Перша дія, яку повинен вчинити чоловік, який відчуває неприємні відчуття в області паху – звернутися до лікаря. Тільки професіонал поставить точний діагноз і вибере вірний метод лікування захворювання.
Зазвичай методами лікування подібних захворювань є:
- прийняття медикаментозних препаратів
- фізіотерапія і масаж
- хірургічне втручання
У відповідності з причинами та симптомами захворювань, що супроводжуються болем в зоні паху, доктор призначає один з цих методів, або інші методи лікування, якщо справа стосується більш серйозного захворювання (наприклад, рак простати).
Також пацієнт повинен дотримуватися особливий режим і дотримуватися дієтичного харчування. Відмова від шкідливих звичок, виключення шкідливих жирів і додавання білків в раціон здаються дрібницями, але вони істотно впливають на просування в лікуванні.
Кілька корисних рекомендацій щодо правильного харчування:
- сувора дієта має місце у випадку проблем із сечостатевою системою
- раціон хворого треба складати так, щоб він містив більше рослинних продуктів і практично виключав жирну їжу
- гарним рішення буде приготування овочів і м’яса на пару
- важливо скоротити вживання спецій, солі і цукру
Лікування медичними препаратами призначається строго за приписом лікаря. Але є медикаменти, які можна придбати без рецепта при необхідності послаблення болю і зняття запальних процесів. Так, хворий з грижею може придбати деякі протизапальні таблетки і той же парацетамол, щоб послабити дію симптомів на деякий час.
Лікування будь-якої хвороби повинно проходити під наглядом лікаря-спеціаліста та передбачає виконання всіх рекомендацій і призначень лікаря.
Не забувайте, що ви самі повинні докладати максимум зусиль для підтримки здоров’я свого організму. Фахівець призначить лікування, необхідне для успішного одужання, але просто почути його недостатньо.
Профілактика болю в паху
Для того щоб не допустити появи больових відчуттів в паху, необхідно вести здоровий спосіб життя і своєчасно лікувати вогнища інфекції, виявлені в організмі. При появі неприємної симптоматики приступати до терапії необхідно лише після визначення причини, що спровокувала недугу.
Раптовий біль в паху у чоловіків зліва може бути першою ознакою будь-якого небезпечного захворювання, що прогресує в організмі чоловіка. Саме з цієї причини необхідно якомога швидше звернутися за медичною допомогою і пройти необхідне лікування.
Симптоми та діагностика захворювань
Пахова біль, як і будь-яка інша, може виявлятися у інших ділянках тіла, тобто бути локалізованою. Наприклад, це може бути поколювання в попереку або боці, оніміння ніг і т. д. Відчуття при цьому можуть посилюватися i ставати нестерпними.
Болі в паху можуть бути симптомами таких хвороб:
- Якщо болить пах, але при цьому яскраво виражена біль в ногах і їх суглобах, особливо при виконанні рухів (ходьби та інших), то визначити природу неприємних відчуттів досить складно. Часто пацієнти плутають порушення в паховій області з розтягуванням зв’язок ніг. У таких випадках можлива наявність грижі, захворювання сечовивідного каналу та інших органів сечостатевої системи.
- Ниючі відчуття в спині, особливо попереку, може свідчити про дві проблеми: захворюваннях, пов’язаних з пахом (найчастіше – урологічних), або ж з остеохондрозом. Біль, яка поєднує тягнуть відчуття в паху і біль у попереку може бути сигналом проблем з нижньою частиною хребта.
- Гостра біль в паху теж попереджає про наявність грижі і порушень в нирках, про розвиток злоякісних пухлин.
- Ниючий – свідчить про захворюваннях, пов’язаних із запаленням органів сечовивідних шляхів. Банальні запалення в цих місцях виникають із-за проникнення бактерій в них. Больові відчуття з часом наростають, починають з’являтися неприємні відчуття в сечовому міхурі. Потрібно відразу ж звернутися до лікаря, щоб хвороба не переросла в запалення ниркових мисок. Більш того, з наростанням ниючого болю можлива поява циститу, як лікарської, так і інфекційного.

Виявити пахову грижу можна без допомоги фахівця. Якщо вона має місце, то в області паху присутній маленький горбок, випинання, яке можна легко намацати. Але подальшими діями діагностики повинен займатися хірург.
Він оцінить розмір новоутворення, його форму і місце розташування. Розмір таких утворень вимірюється при прийнятті тілом різних положень. Але остаточний діагноз може поставити тільки хірург, після отримання результатів призначених ним же досліджень. Рішення про раціональні методи лікування також повинен приймати лікар.
Не слід забувати, діагностику болі в паховій зоні провести в домашніх умовах практично нереально, тому потрібно звертатися за допомогою до уролога. Якщо ви мали підозри на сечокам’яну хворобу, то обстеження спочатку у терапевта, а потім в уролога дасть можливість визначити параметри каменів і способи їх виведення.
Діагностика збільшених лімфовузлів при тягне біль в паху вимагає здачі аналізів, а саме крові і сечі. За допомогою аналізів терапевт визначить, до якого лікаря потрібно звернутися далі. Це може бути уролог, лікар-онколог або навіть імунолог.
Щоб встановити точний джерело болю, слід для початку провести повне клінічне обстеження. І першим його етапом ставати опитування, коли лікар збирає анамнестичні відомості і скарги. При цьому враховується все, що турбує жінку, а не тільки окремі симптоми.
- Гострі або тупі.
- Стріляють, ниючі, колючі, тягнучі.
- Виникають періодично або постійні.
- Слабкі, помірні або виражені.
- Одно – або двосторонні.
- Не пов’язані з певними факторами або посилюються при зміні положення тіла, нахилах, поворотах, ходьбі.
За такою ж схемою оцінюють й інші суб’єктивні симптоми, а після цього приступають до об’єктивного обстеження: общеклиническому і гінекологічного.

Якщо при вагітності болить в паху, то це ще не означає, що жінці потрібно відразу переживати і думати про якусь патології. Можливо, такі зміни цілком фізіологічні. Як правило, вони відбуваються на пізніх термінах вагітності – у третьому триместрі – коли матка досягає свого максимального розміру.
Під впливом зростаючого плоду внутрішні тканини малого таза натягаються, що і провокує неприємні відчуття. Тоді з упевненістю можна сказати, що це болять зв’язки в паху або м’язи, відчувають підвищене навантаження.
Десь за тиждень до пологів матка сильніше опускається в порожнину тазу, а голівка дитини тисне на його дно. Крім того, з’являються помилкові перейми (Брекстон-Хіггса) – це ще нерегулярні і нетривалі скорочення, що готують маткові м’язи.
Особливу небезпеку при вагітності являє акушерська патологія. Одні з станів асоційовані з ризиком для плоду, а інші можуть істотно погіршити здоров’я жінки. На ранніх термінах можлива позаматкова (ектопічна, трубна) вагітність або самовільний аборт, які мають деякі загальні риси:
- Болі внизу живота (тягнучий або переймоподібні), віддають в крижі, пах, пряму кишку.
- Кров’янисті або коричневі виділення з піхви.
- Прискорене сечовипускання.
Переривання вагітності закінчується виходом з матки плідного яйця з оболонками, але не завжди – бувають випадки неповного аборту, коли деякі тканини затримуються, створюючи небезпеку інфікування чи кровотечі.

Останнє може відбутися і при ектопічної вагітності, коли стався розрив труби. Це супроводжується зниженням тиску, блідістю, почастішанням пульсу, запамороченням. А плацентарні ускладнення можна запідозрити за кількома ознаками:
- Локальні болі в місці відшарування.
- Мізерні кров’янисті виділення.
- Погіршення стану плода.
Це характерно для пізніх строків вагітності, як і інша акушерська патологія – симфизиопатия. Про розбіжність лонного зчленування свідчать болі в лобку, віддають у крижову та пахову зони, які поєднуються з іншими симптомами:
- «Качиної» ходою.
- Неможливістю підняти ноги в положенні лежачи на спині.
- Хворобливістю і клацаннями при натисканні на лобок.
При важкому ступені симфизиопатии кістки розходяться настільки, що симптоми не зникають навіть після розродження, а жінка може отримати інвалідність.
Коли тягне низ живота або в паху, варто подумати про запальних захворюваннях порожнини малого тазу. Навіть при вагітності зустрічаються аднексити або ендометрити, які можуть ускладнитися поразкою околоматочной клітковини (параметритом). Болі бувають як одно-, так і двосторонні, а додаткові ознаки включають:
- Виділення з піхви, які мають різне забарвлення (каламутні, білувато-жовті, зеленуваті) і часто неприємно пахнуть.
- Підвищення температури.
- Загальне нездужання.
Якщо запальний процес вчасно не ліквідувати, то плід інфікується або розвивається пельвіоперитоніт. В останньому випадку стан жінки страждає набагато сильніше.
Відомо, що при вагітності дуже часто виникають цистити. Це пов’язано з функціональними особливостями сечовивідної системи в цей період і впливом збільшеної матки. Але болі в надлобковій зоні і паху зустрічаються не тільки при запаленні сечового міхура, але і у випадках, коли при сечокам’яної хвороби розвивається ниркова коліка. Це супроводжується такими розладами:
- Часті позиви і різі при сечовипусканні.
- Виділення зміненої сечі (каламутна, з прожилками крові).
- Болючість при пальпації в надлобковій зоні або по ходу сечоводу.
Ниркова колька – це гострий стан, що потребує невідкладної допомоги, адже болі можуть набувати дуже інтенсивний характер, а закупорка сечовивідних шляхів каменем загрожує гідронефрозом і подальшої недостатністю.
Остеохондроз
В даний час дегенеративна патологія хребта поширена все ширше, тому навіть молоді жінки не застраховані від болю в спині через остеохондрозу. До того ж підвищується навантаження на поперековий відділ, що сприяє стисненню нервових корінців.
А при люмбалгії або ішіалгії болю запросто можуть віддавати не тільки ноги, але і в пахову область. Якщо там почало пробиватися, то можливим джерелом болю стане хребет, особливо при виявленні інших неврологічних симптомів:
- Оніміння, поколювання, відчуття повзання мурашок.
- Зниження шкірної чутливості.
- Слабкість в ногах.
- Зміною рефлекторних реакцій.
Під час огляду лікар напевно помітить м’язовий спазм в попереково-крижовій області, болючість навколохребцеві точок і згладженість фізіологічного лордозу. Руху в спині будуть істотно утруднені, як, втім, і ходьба. Але довго сидіти або стояти жінка також не зможе.
Генітальний герпес
Інфекційне захворювання, що викликається вірусом герпесу 2 типу, вражає переважно шкіру і слизові оболонки на зовнішніх статевих органах. Характерною його ознакою будуть висипання бульбашкового типу, розташовані на гиперемованими підставі і містять прозору рідину.
Але ще до появи пухирців у цьому місці виникає виражене печіння або біль, підвищується локальна чутливість. Особливу небезпеку герпес представляє для дитини, оскільки при зараженні на ранніх термінах може викликати різні пороки розвитку.
Пахова грижа
Оскільки при вагітності закономірно підвищується тиск у черевній порожнині, то у жінок зі слабкими м’язами може виникнути грижа. Вона характеризується випинанням петель кишечника через зовнішній отвір пахового каналу, що можна помітити візуально.
Грижове освіта рухомо і нечутливий при пальпації. Але якщо розвивається обмеження, то приєднуються болі в паху, а випинання вже не вправляється. Такий стан небезпечно некрозом петлі кишечника і подальшим перитонітом.


