Статистика смертності від пневмонії
Поширеність пневмонії серед дорослого населення складає п’ять-десять відсотків, тоді як серед літніх людей захворюють близько двадцяти-сорока відсотків. Чи можна померти від пневмонії? Летальні випадки є, як і від звичайної застуди.
Статистика смертей від пневмонії в Росії становить приблизно 1,2 на тисячу населення. Чим старша людина, тим більше ймовірність ускладнень при запаленні легенів. Так, якщо серед дорослих від шістнадцяти для п’ятдесяти років смертність без обтяжуючих захворювань становить приблизно один-три відсотки, то серед літніх людей (після шістдесяти п’яти) летальних випадків більше – сорок-п’ятдесят відсотків.
Згідно зі статистичними даними ВООЗ, смерть дитини від пневмонії – це, на жаль, часте явище в сучасному світі. Щорічно запалення легенів вбиває близько мільйона малюків до п’яти років. Але існують заходи, які можуть запобігти смертність дітей від цього захворювання.
Симптоми хвороби
Пневмонія — група захворювань, що характеризується розвитком запальних процесів в легеневих тканинах.
Пневмонія є гострим інфекційним захворюванням, яке широко поширене, як у дорослих, так і у дітей.
У даній статті ми розглянемо особливості хвороби у новонароджених, а також як і за скільки вона лікується.
У випадку пневмонії у новонароджених інфекція поширюється всередині утроби або відразу після пологів. У зв’язку з цим їх пневмонію підрозділяють на два види:
- Вроджена — інфекція поширилася при вагітності через плаценту, навколоплідні води або по родових шляхах.
- Набута — зараження сталося після пологів всередині лікарні або за її межами.
Зазвичай симптоми проявляються відразу або, у випадку зараження при пологах, протягом двох діб. Найчастіше захворювання з’являється, якщо недоношений плід, у матері інфіковані статеві органи або при тривалих пологах.
До іншим чинникам розвитку належать:
- асфіксія і недолік кисню в утробі;
- травми, отримані за час пологів;
- вроджені вади серця з розвитком серцевої недостатності;
- недорозвиненість м’язів.
За статистикою причин дитячої смертності лідирує запалення легенів. Раніше смерть серед новонароджених, які страждають цією хворобою, досягала 80%. Зараз показник впав до 50%, але як і раніше високий. Заходи необхідно приймати негайно після діагностики.
До діагностики, лікування та профілактики у немовлят також існують певні клінічні рекомендації (в кінці статті).
Симптоми
Симптоми вродженої пневмонії у немовлят з: асфіксія, сильне і різке підвищення температури, сильний і глухий крик, посиневшая шкіра, прискорене серцебиття і дихання, відрижка, можлива блювота.
Для діагностики перевіряються на наявність інфекцій батьки, проводиться загальний огляд хворого, додаткові інструментальні і лабораторні аналізи.
Лікування
При виявленні запалення легенів у немовлят його необхідно відразу ж госпіталізувати. У перші кілька місяців життя лікується тільки стаціонарно, діти перебувають під постійним наглядом. Лікарі повинні ретельно стежити за підтриманням правильних умов (температура, вологість), харчуванням, станом немовляти.
Про те, що таке пневмонія знають практично всі дорослі люди. Але, далеко не всім відомо, що може стати причиною виникнення пневмонії у дітей. Як визначити наявність симптомів хвороби? У чому полягають особливості цієї недуги?
Пневмонія відноситься до категорії гострих інфекційних захворювань. Під час цієї хвороби формується внутриальвеолярный экссудатат. Інфекцією уражаються респіраторні відділи легень. Тривалість хвороби, а також загальна клінічна картина залежить від віку пацієнта, природи збудника і загального стану організму хворої людини.
Особливо небезпечна пневмонія у новонароджених, так як дитячий організм ще не здатний самостійно справлятися з такого роду інфекцією. Але, на жаль, саме у дітей лікарі найчастіше діагностують двосторонню пневмонію.
Зазвичай у дітей пневмонія розвивається на тлі бронхіту або ГРВІ. На початковій стадії хвороби у дитини проявляються такі ознаки:
- сухий кашель;
- озноб;
- слабкість;
- температура тіла малюка підвищується до 40°;
- збільшується потовиділення;
- зникає апетит.
У немовлят двостороння пневмонія протікає набагато важче, чим у дорослих. Це пов’язано з деякими особливостями дитячого організму:
- легеневий тип тканини займає дуже маленьку площу;
- немає придбаного природним шляхом імунного запасу;
- трахея має незначну протяжність;
- плевральні синуси не до кінця розкриті.
Запалення легень у дітей супроводжується змішаним або дихальним ацидозом, гіперкапнією і гіпоксією. З-за дихальних порушень при пневмонії у дітей молодшого віку відбуваються збої в гомеостазі.
Початковий етап захворювання у доношених дітей відбувається набагато гостріше, чим у недоношених малюків. Проте в першому і в другому випадку ймовірність того, що дитина, яка перехворіла пневмонією, захворіє повторно, досить висока.
Тому відразу після виписки з стаціонару лікарі рекомендують почати проходження курсу вітамінотерапії і приступити до прийому біорегуляторів. Протягом цілого року після одужання новонароджений, яка перехворіла запаленням легень, знаходиться під диспансерним наглядом.
Фактори здатні спровокувати розвиток хвороби такі:
- Імунодефіцитний стан.
- ГРВІ.
- Стрес.
- Сильне переохолодження.
- Аспірація.
- Порок серця.
- Нестача необхідних для росту і повноцінного розвитку дитини вітамінів.
- Рахіт.
За статистикою пневмонією найчастіше хворіють недоношені малюки, а також немовлята з отриманими під час пологів патологіями. На тлі простого ГРВІ, запалення легенів зазвичай розвивається у новонароджених з гіпертрофією.

Немовлята, які багато зригують після годування, також потрапляють у групу ризику. Пов’язано це з тим, що під час зригування блювотні маси потрапляють у дихальні шляхи.
Чим раніше батьки новонародженої дитини виявлять початкові ознаки пневмонії і заб’ють тривогу, тим менше буде ускладнень у малюка після одужання. Дитина до року, хворий на пневмонію обов’язково повинен перебувати у стаціонарі.
Основні симптоми пневмонії у дітей:
- температура тіла малюка підвищується до 39 градусів;
- високу температуру не вдається збити звичайними жарознижувальними засобами;
- новонароджений починає покашливать;
- дихання немовляти утруднено;
- у нижній частині легенях прослуховуються хрипи;
- спостерігається помітне почастішання дихання;
- під час сильних нападів кашлю малюк відчуває біль в легенях і починає плакати;
- немовлята відмовляються від молока;
- часто у малюків починається сльозотеча і нежить;
- шкірний покрив блідне;
- дитина дихає зі свистом і хрипами.
У доношених дітей розвиток пневмонії відбувається набагато гостріше, чим у недоношених новонароджених. Температура тіла різко підвищується, і батьки не можуть її збити. Дитину морозить, він страждає із-за сильного кашлю. Малюк блідне, у нього з’являється помітна задишка, дихання утруднюється.
У недоношених дітей симптоми хвороби виражені не так яскраво. Температура тіла не підвищується вище 38 градусів, кашель сухий, без мокротиння. Малюк вередує і плаче за мучить його м’язової і головного болю.
Питання про те, чи може немовля народитися з запаленням легенів, цікавить багатьох молодих матусь. На жаль, таке інфекційне захворювання як внутрішньоутробна пневмонія не є рідкістю. Найчастіше ця хвороба проявляється у недоношених малюків. Перші її симптоми помітні вже через пару хвилин після народження малюка.
Дитина може з’явитися на світ з пневмонією через порушення цілісності навколоплідного міхура. Так як в цьому випадку плід заковтує інфіковані навколоплідні води.
В результаті, тільки що народжений на світ малюк відразу ж потребує лікування. Часто внутрішньоутробне запалення легень розвивається із-за того, що майбутня мама незадовго до пологів перехворіла ГРВІ. Розвиток недуги можуть також спровокувати затяжні або передчасні пологи.
Пневмонія у новонародженого до року обов’язково повинна лікуватися в стаціонарних умовах. Лікарі рекомендують не лише дітям, але і дітям молодшого віку проходити лікування під постійним наглядом лікаря.
Пов’язано це з тим, що діти у віці до 3 років не можуть адекватно оцінювати свій стан, а батьки не завжди встигають швидко зреагувати на погіршення стану малюка. Лікування дітей старшого віку може здійснюватися на дому лише в тому випадку, якщо лікар наполягає на госпіталізації.
Після того як були виявлені симптоми хвороби і лікар поставив діагноз, новонародженого, незалежно від його стану, кладуть у лікарню. Запалення легенів у малюків лікується за допомогою антибіотиків. Дитині призначають внутрішньом’язові ін’єкції, так як проковтнути таблетку малюк, який не досяг шестимісячного віку, не може.
Якщо дитина народилася з пневмонією, йому потрібні спеціальні умови та особливий температурний режим. Новонароджені з діагнозом запалення легенів містяться в кувезах. Для підтримки потрібного рівня кисню і стабілізації дихання лікарі використовують деякі методи киснетерапії.
Під час лікування пневмонії у новонароджених батьки повинні строго слідувати всім порадам лікарів. Перебуваючи разом з дитиною в стаціонарі потрібно уважно стежити за станом його тіла. Якщо проводиться лікування односторонній пневмонії, то малюк не повинен лежати на зараженій стороні, а якщо лікується двостороннє запалення легенів, то це означає, що через кожні 2 години дитину треба перевертати на інший бік.
Якщо при народженні немовляті було поставлено діагноз пневмонія, то він буде виписаний зі стаціонару тільки після того, як всі симптоми хвороби зникнуть і настане ремісія. Зазвичай лікарі не роблять прогнозів щодо того, скільки часу малюк повинен буде провести в стаціонарі. Обумовлено це тим, що ефективність лікування залежить від цілого ряду різноманітних чинників:
- індивідуальні особливості розвитку;
- вроджені захворювання;
- імунітет немовляти.
Зазвичай пневмонія у новонароджених лікується протягом 4 тижнів. Незалежно від того, які причини призвели до розвитку хвороби. Перші 14 днів вважаються найскладнішими. При правильно підібраному лікуванні через 2 тижні організм починає відновлюватися. Процес відновлення займає ще приблизно 14 днів.
Лікування пневмонії у новонароджених: особливості і скільки лікується. Які антибіотики підійдуть немовлятам?
Сказати точно, скільки пневмонія лікується у новонародженого, неможливо. У чому терапія залежить від тяжкості перебігу хвороби і вираженості клінічної картини захворювання. Перші симптоми вродженої пневмонії у новонародженого можуть виникнути відразу ж після появи малюка на світ, буквально через кілька годин. Прояви цієї небезпечної для дитини хвороби можна помітити по його станом:
- немовля з’являється на світло з блідо-сірим кольором шкірних покривів;
- можливо наявність висипу через інтоксикації організму;
- малюк ослаблений, не в змозі голосно кричати;
- вроджені рефлекси пригнічені;
- спостерігається посилене дихання;
- втягнення міжреберних проміжків;
- западіння грудини при вдиху;
- прискорене серцебиття;
- маса тіла нижче норми, встановленої для новонароджених;
- дитина відмовляється від пропонованої матір’ю грудей;
- висока температура тіла.
При наростанні симптомів, що відбувається досить швидко, у дитини можуть з’явитися судоми. Вроджена форма пневмонії протікає у немовлят особливо важко. Значення має кожна хвилина, без лікування малюк загине.
Для неонатального запалення, викликаного позалікарняної флорою, властиво більш легкий перебіг, так як до цього часу малюк вже трохи встиг набрати вагу, погодувавшись маминим молочком, і придбати додаткову імунний захист від хвороботворних мікроорганізмів.
Симптоми неонатальної пневмонії схожі з проявами вродженої, але відрізняються меншою виразністю. Новонароджений стає неспокійним, вередливим, втрачає апетит. З-за легеневого запалення з’являється сильна задишка.
Позалікарняна і внутрішньолікарняна пневмонії
Також виділяють внебольничную (домашню, амбулаторну, не нозокомиальную) і внутрибольничную (госпітальну, нозокомиальную) пневмонії. У першому разі захворювання розвивається поза лікувального закладу чи протягом нетривалого строку перебування в лікарні (в перші дві доби).
Ризик ускладнень після пневмонії у дорослих і дітей у цьому випадку мінімальний, хвороба проходить відносно сприятливо. Внутрішньолікарняна пневмонія виникає після 2-3 доби перебування у лікарняному закладі. У цьому випадку перебіг хвороби досить важке, а ймовірність летального результату вище.
Які можуть бути наслідки
Для підтвердження діагнозу проводиться рентгенографія, збудник захворювання визначається з допомогою спеціального аналізу крові або харкотиння. При запаленні легенів бактеріальної природи призначають антибіотики, як правило, захворювання можна ефективно лікувати і в домашніх умовах.
Запалення легенів (пневмонія) – хвороба, якою страждають люди будь-якого віку. Про те, чим небезпечне запалення легенів, знають далеко не всі. Хоча багато назвуть симптоми захворювання, скажуть, що воно лікується антибіотиками, а після хвороби організм буде довго відновлюватися.
Щоб переконатися в небезпеці пневмонії, необхідно спочатку розібратися, що вона собою являє.
Це захворювання викликається грибками, бактеріями або вірусами. В нормі у кожної людини патогенні мікроорганізми живуть на слизовій глотки, носа, легень. Але як тільки імунітет організму знижується, патогенні мікроби починають розмножуватися з великою швидкістю, викликаючи запалення легенів.
Запалення можуть бути піддані ціле легке або його частина.
Симптоми цього захворювання наступні: біль у боці, що посилюється при глибокому вдиху або кашлі, дуже висока температура тіла, сухий або вологий кашель, задишка, озноб. Для правильної постановки діагнозу знадобляться рентгенологічне дослідження легень, аналіз крові та мокротиння. Дані дослідження допоможуть встановити природу захворювання і почати адекватну терапію.
При лікуванні пневмонії лікарі, як правило, призначають антибактеріальні препарати. Залежно від тяжкості захворювання пацієнт може бути поміщений в стаціонар, де йому кілька разів в день ін’єкції робляться.
При правильно підібраному антибіотику поліпшення стану хворого настає вже через 5-6 діб з початку лікування. Якщо поліпшення не настає, доктора, як правило, призначають пацієнту інший препарат.
Далі важливо розрідити і вивести з легких утворилася мокротиння. З цією метою хворому можуть бути призначені інгаляції, масаж. Паралельно пацієнту прописуються противірусні та імуномодулюючі препарати. Повне одужання зазвичай настає через 3-4 тижні.
Запалення легенів – дуже серйозне захворювання, від якого, незважаючи на великий спектр сучасних антибіотиків, продовжують вмирати люди. Про самолікуванні мова навіть не може йти. Це загрожує серйозними наслідками.
Для дитячого організму пневмонія – дуже серйозне випробування, навіть якщо дитина вчасно отримав лікарську допомогу. Найчастіше недугу схильні діти дошкільного віку. Медики вважають, що до 6 років у дитини відбувається становлення імунітету. В цей період вони дуже уразливі для різного роду інфекцій, в тому числі стрептококової, яка в більшості випадків викликає у малюків запалення легенів.
Крім перерахованих вище симптомів пневмонії у дітей часто відзначається синюшність носогубного трикутника (ціаноз). Це дуже серйозний показник, який свідчить про те, що на тлі хвороби не все в порядку з серцево-судинною системою дитини.

Небезпека пневмонії ще й у тому, що під час захворювання легені не можуть продовжувати функціонувати в повному обсязі: дихання малюка стає поверхневим, у нього з’являється відчуття нестачі повітря. Тому хворі діти дуже погано сплять, їдять, виявляють постійне занепокоєння.
Ускладнюють ситуацію і наступні фактори:
- Пізнє звернення за медичною допомогою.
- Наявність супутніх хронічних захворювань у малюка.
- Неправильне лікування дитини.
Кожен з цих факторів підвищує небезпеку хвороби для дитини в кілька разів. На початковій стадії хвороба дуже схожа на звичайну вірусну інфекцію, тому лікарі прописують прийом антибіотиків не відразу. Якщо противірусне лікування не дало ефекту протягом 3 днів (висока температура продовжує триматися, а кашель не припиняється), це привід звернутися до лікаря повторно. Така картина захворювання означає його бактеріальну природу. На цьому етапі прийом антибіотиків обов’язковим. Не всі мами це знають. Багато продовжують лікувати дитину за первісною схемою, прописаної лікарем, втрачаючи дорогоцінний час. Протягом кількох днів у дитини може розвинутися гостра дихальна недостатність, іноді настає смерть. В цьому полягає небезпека пневмонії.Щоб знизити ризик розвитку у малюка запалення легенів, мамі досить дотримуватися декількох простих правил:
- Намагатися годувати дитину грудьми хоча б до 1 року.
- Не відмовлятися від вакцинації малюка.
- Забезпечити раціон дитини продукти, багаті цинком.
- Займатися загартовуванням дитини, багато часу приділяти прогулянкам на свіжому повітрі.
- Дотримуватися елементарних правил гігієни житла: частіше провітрювати приміщення і проводити вологе прибирання.
Не менш небезпечна пневмонія і для дорослих. Найпоширеніші наслідки:
- Абсцес легені.
- Фіброз легені.
- Бронхіальна астма.
- Серцева недостатність.
- Дихальна недостатність.
Особливо небезпечні два перших захворювання.
Абсцес легені являє собою розкладання (гниття) тканини легені в тій його частині, де було запалення. Вогнище може бути один. Іноді їх декілька. В період формування абсцесу у хворого піднімається висока температура, спостерігаються слабкість, відсутність апетиту, утруднене дихання, сильна біль в грудній клітці, кашель.
На наступній стадії утворився гнійник розкривається, мокротиння у великих кількостях (до 1 літра на добу) виходить назовні через дихальні шляхи. При правильному лікуванні протягом декількох років тканина легені рубцюється, настає повне одужання.
Фіброз легені – стан хворого, при якому на місці пошкодженої легеневої тканини починає формуватися сполучна тканина. Легені не можуть працювати на повну потужність, дихання стає утрудненим, з’являється біль в грудях.
Хвороба дуже швидко прогресує, тому вимагає негайного звернення до медичного закладу. Позбутися повністю від фіброзу легені неможливо. Лікування зазвичай спрямовується на те, щоб полегшити симптоми і запобігти подальший розвиток недуги. У крайніх випадках хворому показана трансплантація легені.
Смертність від пневмонії в нашій країні, незважаючи на достатній рівень розвитку медицини, залишається досить високою.
Щоб швидко одужати і уникнути негативних наслідків, потрібно бути дуже уважними до здоров’я.
У Росії прийнято йти до лікаря, коли вже дуже серйозні проблеми. Це неправильно. У випадку з пневмонією це може призвести до летального результату. За медичною допомогою потрібно звертатися, як тільки з’явилися перші симптоми захворювання, а температура ще не настільки висока.
Мама, піклуючись про здоров’я свого малюка, повинна знати, що при найменшій підозрі на яке-небудь захворювання вона повинна показати дитину лікарю. Статистика показує, що найбільша дитяча смертність від пневмонії спостерігається серед малюків у віці до 1 року. У випадку з дитячою пневмонією не варто нехтувати госпіталізацією.
І дорослим, і дітям вберегтися від пневмонії допоможуть заняття фізичною культурою, правильне харчування, насичене вітамінами і мікроелементами, загартовування, часте перебування на свіжому повітрі і пильну увагу до свого здоров’я.
Не секрет, що імунітет новонародженої дитини ще не встиг зміцніти. Відповідно, боротися з інфекцією організм малюка практично не в змозі. Якщо не почати лікування вчасно, ускладнення розвиваються стрімко, протягом перших годин або діб.
- плеврит (запальне ураження плеври);
- ателектаз (спадання частки легень);
- пневмоторакс (концентрація повітря в грудині, що призводить до сдавливаю дихальних органів зовні).
Такі наслідки пневмонії у новонароджених можуть виникнути вже на другий день. Позалегеневі ускладнення – це результат передачі інфекції гематогенним шляхом. До таких відносять отит, геморагічний синдром, порушення в гемодинаміці, сепсис.
Через деякий час після пневмонії у новонародженого можуть проявитися ускладнення в роботі серцево-судинної системи, також присутня ймовірність розвитку рахіту, важкому ступені анемії.
Якщо людина захворіла на запалення легенів, то необхідно на ранніх стадіях його вилікувати, щоб ускладнення не викликали небезпеку для життя. В іншому випадку, є ризик виникнення повторних запальних реакцій. Які можуть з’явитися можливі ускладнення важких форм пневмонії:
- дихальна недостатність;
- порушення роботи серця, у важких випадках аж до його зупинки;
- загноение легені;
- фіброз легені;
- бронхіальна астма.
Організм і імунна система кожного новонародженого унікальна. Хтось швидко впорається з хворобою з мінімальною медичною допомогою, а кому-то потрібно довгий процес відновлення, не виключає розвитку ускладнень. Найчастіше це бувають:
- кишковий токсикоз характеризується збудженням, занепокоєнням, блювотою, проносом, тахікардією. Це збуджений стан переходить в апатію, аж до втрати свідомості. Температура тіла знижується до 34 градусів, дитина починає втрачати вагу. Необхідно рясне пиття, щоб уникнути пересихання слизових;
- навіть після повного одужання на тканини легенів і бронхів можуть залишитися спайки, а в місцях з сильним запаленням навіть рубці;
- нейротоксикоз. У результаті впливу патогенної мікрофлори і токсинів на мозок можуть виникнути порушення кровообігу, неврологической сфері, терморегуляції;
- у деяких випадках може розвинутися легенева недостатність;
- з-за деструкції можуть утворюватися порожнини в легенях.
Вроджена пневмонія у новонароджених
Пневмонія є однією з найбільш небезпечних патологій у новонароджених. У зв’язку з особливостями дитячого організму хвороба має інші механізми розвитку і вимагає, відповідно, інших підходів до лікування.
Незважаючи на впровадження сучасних методів діагностики і терапії, запалення легенів залишається досить частою причиною дитячої смертності. Тому лікування проводиться за спеціальним медичним протоколами, що враховують вікові особливості.
Лікування запалення у найменших пацієнтів має свої особливості. Всіх новонароджених з підозрою на пневмонію, незалежно від тяжкості стану, госпіталізують в стаціонар, оскільки в домашній обстановці, тобто
Медперсонал лікарні веде цілодобове спостереження за новонародженими, щоб уникнути розвитку ускладнень. Дитину часто перевертають з боку на бік, щоб не допустити застою рідини в легенях та посилення патології.
Медикаменти малюкам вводять внутрішньовенно або внутрішньом’язово, так як дитині складно проковтнути таблетку або випити неприємний на смак лікарський розчин.
Лікування новонароджених входять такі види терапії:
- Етіологічна терапія. Для боротьби з пневмонією використовують антибіотики, найчастіше з групи фторхінолонів. Курс, кратність прийому та дозу призначає лікар індивідуально. Якщо хвороба прогресує, використовують комбінацію двох і більше антибіотиків різних груп.
- Патогенетична терапія. Вона полягає в призначенні сольових розчинів для відновлення водного та електролітного балансу.
- Симптоматична терапія. Вона, як додатковий елемент, покращує самопочуття новонароджених (наприклад, жарознижуючі або відхаркувальні).
Після пневмонії організм малюка дуже виснажений, і будь-які ГРВІ можуть дати початок новим епізодом (рецидиву) запалення легенів. Тому лікуючий лікар стаціонару дає рекомендації батькам щодо профілактики даного захворювання і план подальших дій в будинку.
Лікуватися у звичній, домашній обстановці, безумовно, комфортніше, тому, як правило, малюки швидко йдуть на поправку після виписки.
Дитина також спостерігається у дільничного педіатра протягом строку, рекомендованого лікарем стаціонару. Цей строк залежить від того, скільки часу дитина провів у лікарні і який ризик розвитку рецидиву пневмонії.
Як довго лікується
Гостра стадія пневмонії легкої форми без ускладнень і з коректної терапією триває приблизно 2 тижні. Наступні 14 днів покажуть, чи адекватна терапія проводилася і наскільки ефективним було лікування.
На тривалість відновлення після хвороби впливає кілька чинників:
- форма пневмонії;
- збудник;
- загальний стан здоров’я;
- своєчасне звернення за медичною допомогою;
- наявність супутніх патологій;
- якість лікування;
- тривалість перебування в стаціонарі.
Не всі бактерії швидко гинуть під дією антибіотиків. Синьогнійна паличка, легионелла або пневмоциста мають більшу стійкість до медикаментів, тому така пневмонія складно і довго лікується. Пізнє звернення до лікаря загрожує важкими ускладненнями, що також відтягує процес одужання.
На те, скільки лікується пневмонія у новонароджених, впливають тяжкість захворювання і діагностованою пневмонії.
Так, типова позалікарняна пневмонія лікується 5-7 днів (легка), 5-15 днів (среднетяжкая), 10-21 день (тяжка). Внутрішньолікарняна та атипова пневмонії легкого ступеня — 7-15 діб, среднетяжкой ступеня — 10-21 день, тяжкої — 14-56 днів.
Чим довше хвороба тягнеться, тим більше слабшає організм. В лікарняному стаціонарі є своя мікрофлора бактерій. Вони дуже стійкі до будь-яких препаратів з-за постійного впливу дезінфікуючих засобів.
В першу чергу таким малюкам забезпечують правильний режим. Їх поміщають в кувез відділення патології новонароджених. Оптимальна температура у відділенні коливається від 34 до 36°С, а вологість повітря в межах 60-70%. Сповивають малюків вільно, щоб не перешкоджати рухової активності.
Дуже важливим чинником на шляху до одужання є адекватна киснева терапія. Кисень використовують при дихальної недостатності і розладах газового гомеостазу.
Антибіотики призначають широкого спектру дії разом з розчинами кристалоїдів. Крім того, недоношеним малюкам вводять імуноглобуліни для підвищення імунітету і плазму.
На тлі лікування пневмонії, проводять необхідні заходи по догляду за недоношеним новонародженим (сестринський процес).
Висновок
Організм новонароджених і дітей старшого віку відрізняються між собою, тому розвиток і перебіг пневмонії у них різне. Терміни лікування, як правило, залежать від загального стану і тяжкості патології. Однак правильний режим, коректне лікування, а також відновлювальні реабілітаційні процедури забезпечать дитині швидке одужання.
- Неграмотно складена схема лікування. Це може виникнути, якщо лікар не вник повністю особливо здоров’я пацієнта.
- Поганий ефект після дренування, навіть якщо лікування почалося вчасно.
- З’явилися гнійні новоутворення, що перешкоджають швидкому та самостійного відновлення організму.
- Сильне ураження організму патогенними бактеріями, а також їх виділяються речовинами. Такий процес виникає, коли починається розкладання токсичних бактерій, які утворюють речовини, які є канцерогенами. У зв’язку з цим виникає сильна інтоксикація, яка призводить до різних несприятливих течіям.
За статистикою, практично 50% людей, які страждають на пневмонію, мають різні легеневі ускладнення. Основними факторами, які можуть спровокувати пневмонію, є:
- Сильні емоційні потрясіння, які призводять до зниження імунної системи.
- Погане харчування, яке не містить потрібної кількості вітамінів, мінералів, а також макро – і мікроелементів.
- Знижений імунітет.
- Часті застуди, ГРВІ.
- Порушення роботи ендокринної системи.
- Застосування лікарських препаратів, які впливають на зниження імунної системи.
- Важкі операції.
- Люди старечого віку.
- Куріння, прийом алкоголю або наркотичних речовин та препаратів.
Таке явище виникає рідко. Зазвичай він виникає у людей, які страждають хронічними захворюваннями, а також хронічним алкоголізмом або періодичними запоями. Тут небезпека полягає в тому, що в дихальній системі утворюється гнійний вміст, яке починає накопичуватися у великих кількостях. Симптомами абсцесу легені є:
- Слиз смердить тухлими яйцями.
- Пальці верхніх і нижніх кінцівок сильно набрякають.
Після пройденого ін’єкційного курсу потрібно прийом медикаментів приблизно 1,5-2 місяці. Обов’язково потрібно стежити за дотриманням всієї схеми лікування, щоб не виникло повторного зараження.
Найчастіше захворювання викликають патогенні бактерії (пневмокок, стафілокок і стрептокок). Також на появу пневмонії можуть вплинути віруси, гриби та найпростіші.
Сам по собі виникає питання: яким же чином хвороботворні мікроорганізми потраплять в організм дитини, якщо його надійно захищають від зовнішнього впливу навколоплідний міхур і плодові води.
Існує два шляхи зараження дитини:
- Бронхогенний – навколоплідні води, що містять патогенні мікроорганізми, що потрапляють в організм через легені малюка під час пологів.
Основними причинами зараження є:
- Особливості у будові дихальної системи новонародженого;
- Недорозвиненість нейронів, що знаходяться в ЦНС, особливо у недоношених дітей;
- Раннє відходження навколоплідних вод.
- Гематогенний. В цьому випадку зараження відбувається через кров, від матері до дитини. Зараження через пупкову вену зустрічається набагато рідше, чим бронхогенний.
У таких випадках мама сама відчуває себе погано і, відповідно, звертається до лікаря за допомогою. Лікар випише препарати, які полегшать стан майбутньої мами і малюка.
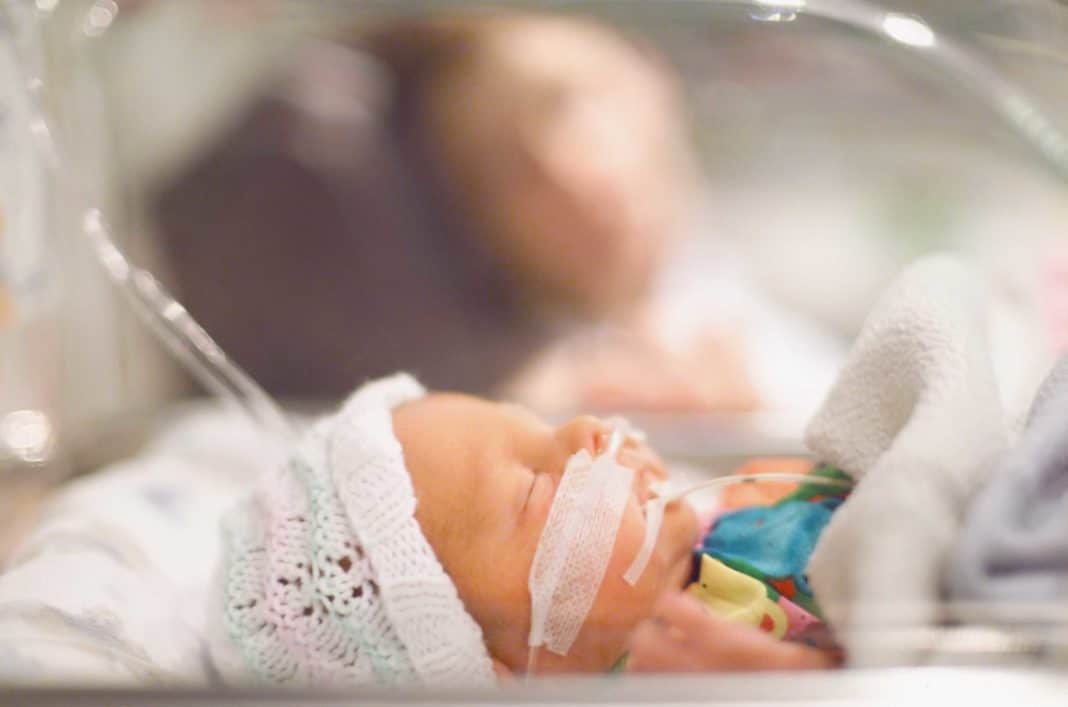
Лікування проводиться тільки в стаціонарі, адже дитина повинна перебувати під постійним наглядом і контролем лікарів. При виникненні ускладнень, таких як зупинка дихання і серця, медична допомога повинна бути негайно.
Медикаментозні препарати займають головну роль у лікуванні пневмонії. Лікарями можуть бути призначені:
- діуретики – для лікування набряків;
- антибіотики – призначаються в обов’язковому порядку. Ці препарати призначаються строго індивідуально, залежно від перебігу захворювання і збудника, що спричинив її. Якщо не буде визначено збудник пневмонії, то призначається антибіотик з широким спектром дії;
- вітаміни і имоннумодуляторы призначаються для посилення роботи імунної системи;
- лакто – і біфідобактерії необхідні для лікування дисбактеріозу, який виникає після курсу антибіотиків;
- місцева стимулююча рефлектотерапия (гірчичники, масаж) призначають тільки лікарем. При високій температурі дані процедури заборонені;
- лужні інгаляції – використовуються тільки для доношених дітей. Можливо, дитина не захоче спокійно лежати, але результат того вартий.
Багато в чому успішне лікування залежить від маминих дій. Існує правила догляду за дитиною, що хворіє на пневмонію:
- Годування. З-за слабкості малюк не може ефективно смоктати, швидко настає втома. Тому мама повинна частіше пропонувати груди, а не дотримуватися годування по часу.
- Сповивання. Молоді мами класичного пеленанию все частіше воліють повзунки і кофтинки. У ситуації з дитиною, хворим на пневмонію, це буде найкращим рішенням, так як туго зав’язані пелюшки стягують груди і заважають і без того важкого дихання.
- Зміна положення. Для того, щоб не було застою в легенях, потрібно перевертати малюка з боку на боці 1-2 рази на годину.
Після проходження лікування протягом наступних двох років, дитина повинна спостерігатися у лікаря – пульмонолога. Адже сама звичайна застуда може знову обернутися запаленням легенів.
Симптоматика у немовлят
- Сухий поверхневий кашель;
- Температура, яку не вдається збити з допомогою жарознижуючих засобів;
- ГРВІ, застуда, тривають більше тижня;
- Шкірні покриви блідого-сірого кольору;
- Сильний кашель при спробі дитини зробити глибокий вдих;
- Задишка;
- Посиніння в області носогубного трикутника.
Оскільки дуже часто неонатальна пневмонія є ускладненням якого-небудь ГРЗ, у грудничка можна спостерігати закладеність носа з утрудненням дихання.
Приєднання запалення легень до основної респіраторної інфекції веде до підвищення температури тіла дитини понад 38°С. У малюка з’являється задишка, частішає дихання, в ньому прослуховується «кректання».
Часто батьки, перераховуючи симптоми, що вказують на утруднене дихання. Якщо до розвитку пневмонії дитина кашляла, то з часом кашель може стати більш частим і глибоким. У деяких випадках на його тлі виникає блювота.
Симптомами також можуть бути зригування, нестійкий стілець. У немовляти шкіра блідне, іноді відзначається ціаноз навколоносовій області, яка проявляється яскравіше при прийомі їжі і кашлі. Частою ознакою стає втрата апетиту, тому до насильницького годування вдаватися не варто – можна викликати блювоту і повна відмова немовляти від їжі.
Легкі в організмі людини виконують кілька важливих функцій. Основна функція легенів – це газообмін між альвеолами і каппилярами, які їх огортають. Простіше кажучи, кисень з повітря в альвеоле транспортується в кров, а з крові вуглекислий газ потрапляє в альвеолу.
Також вони регулюють температуру тіла, регулює згортання крові, є одним з фільтрів в організмі, сприяють очищенню, виведенню токсинів, продуктів розпаду, що виникають при різних травмах, інфекційних запальних процесах.
І при виникненні харчового отруєння, опіку, травми, оперативних втручань, при будь-якої серйозної травми або захворювання, відбувається загальне зниження імунітету, легким складніше справлятися з навантаженням по фільтрації токсинів.
Найчастіше збудником захворювання є хвороботворні бактерії — пневмококи, стрептококи і стафілококи, а також останнім часом реєструються випадки розвитку запалення легенів від таких збудників, як патогенні гриби, легионелла (зазвичай після перебування в аеропортах з штучною вентиляцією), мікоплазма, хламідії, які не рідко бувають змішаними, асоційованими.
Пневмонія у дитини, як самостійне захворювання, яке виникає після серйозного, сильного, тривалого переохолодження, буває вкрай рідко, оскільки батьки намагаються не допускати таких ситуацій.
Багато хто з нас вважають, що гострі вірусні респіраторні захворювання в останні десятиліття стали більш агресивними, небезпечні своїми ускладненнями. Можливо, це пов’язано з тим, що і віруси, і інфекції стали більш стійкими до антибіотиків та противірусних препаратів, тому так важко протікають вони у дітей і викликають ускладнення.
Одним з факторів підвищення захворюваності на пневмонію у дітей в останні роки стало загальне слабке здоров’я у підростаючого покоління — скільки дітей на сьогоднішній день народжується з вродженими патологіями, вадами розвитку, ураженнями ЦНС.
Особливо важкий перебіг пневмонії у недоношених або новонароджених малюків, коли захворювання розвивається на фоні внутрішньоутробної інфекції при недостатньо сформованою, не зрілої дихальній системі.
При вроджених пневмоніях не рідко збудниками є вірус простого герпесу, цитомегаловірус, мікоплазми, а при інфікуванні при пологах — хламідії, стрептококи групи В, умовно патогенні гриби, кишкова паличка, клебсієли, анаеробна флора, при зараженні госпітальними інфекціями, пневмонія починається на 6 день або через 2 тижні після народження.
Природно, що пневмонія найчастіше буває в холодну пору, коли і так організм піддається сезонної перебудови з тепла на холод і навпаки, виникають перевантаження для імунітету, у цей час відчувається брак природних вітамінів у продуктах, перепади температур, сира, морозна, вітряна погода сприяють переохолодження дітей та їх інфікування.
До того ж, якщо дитина страждає якими-небудь хронічними захворюваннями — тонзиліт, аденоїди у дітей, синуситом, дистрофією, рахітом (див. рахіт у немовляти), серцево – судинним захворюванням, будь-які важкі хронічні патології, такі як вроджені ураження центральної нервової системи, вади розвитку, імунодефіцитні стани — значно підвищують ризик розвитку пневмонії, обтяжують її перебіг.
Важкість захворювання залежать від:
- Поширеності процесу (вогнищева, вогнищево-зливна, сегментраная, часткова, інтерстиціальна пневмонія).
- Віку дитини, чим молодша дитина, тим вже й тонше дихальні шляхи, тим менш інтенсивний газообмін в організмі дитини і важчий перебіг пневмонії.
- Місця, де і з якої причини виникла пневмонія:
— позалікарняна: найчастіше мають більш легкий перебіг
— шпитальна: більш важке, оскільки вооз.можна зараження бактеріями, стійкими до антибіотиків
— аспіраційна: при попаданні в дихальні шляхи сторонніх предметів, суміші або молока.
- Найважливішу роль при цьому відіграє загальний стан здоров’я дитини, тобто його імунітет.
Коли дитина захворіла на звичайну застуду, ГРВІ, грип — запальний процес локалізується тільки в носоглотці, трахеї і гортані. При слабкому імунній відповіді, а також якщо збудник досить активний і агресивний, а лікування у дитини проводиться неправильно, процес розмноження бактерій опускається з верхніх дихальних шляхів на бронхи, тоді може виникнути бронхіт. Далі, запалення може зачіпати і легеневі тканини, викликаючи пневмонію.
Що відбувається в організмі дитини при вірусному захворюванні? У більшості дорослих і дітей в носоглотці завжди присутні різні умовно-патогенні мікроорганізми — стрептококи, стафілококи, не завдаючи шкоди для здоров’я, оскільки місцевий імунітет стримує їх зростання.
Однак, будь-яке гостре респіраторне захворювання призводить до їх активного розмноження і при правильному дії батьків під час хвороби дитини, імунітет не допускає їх інтенсивного росту.
Що не слід робити під час ГРВІ у дитини, щоб не виникли ускладнення:
- Не можна використовувати протикашльові засоби. Кашель — це природний рефлекс, який допомагає організму очистити трахею, бронхи і легені від слизу, бактерій, токсинів. Якщо для лікування дитини, з метою зниження інтенсивності сухого кашлю, використовувати протикашльові засоби, що впливають на кашльовий центр в головному мозку, такі як Стоптусин, Бронхолитин, Либексин, Пакселадин, то може статися скупчення мокротиння і бактерій у нижніх дихальних шляхах, що в кінцевому рахунку призводить до запалення легенів.
- Не можна проводити ніякої профілактичної терапії антибіотиками при застуді, при вірусній інфекції (див. антибіотики при застуді). Проти вірусу антибіотики безсилі, а з умовно-патогенними бактеріями повинен впоратися імунітет, і тільки при виникненні ускладнень за призначенням лікаря показано їх використання.
- Те ж стосується використання різних назальних судинозвужувальних засобів, їх застосування сприяє більш швидкому проникненню вірусу в нижні дихальні шляхи, тому Галазолін, Нафтизин, Санорин використовувати при вірусної інфекції не безпечно.
- Рясне питво — одним з найбільш ефективних методів зняття інтоксикації, розрідження мокроти і швидкого очищення дихальних шляхів служить рясне пиття, навіть якщо дитина відмовляється пити, батькам варто бути дуже наполегливими. Якщо не наполягати на тому, щоб дитина випивала досить великої кількості рідини, до того ж в кімнаті буде сухе повітря — це буде сприяти висушуванню слизової оболонки, що може призвести до більш тривалого перебігу захворювання або ускладнення — бронхіту або пневмонії.
- Постійне провітрювання, відсутність килимів і килимових покриттів, щоденне вологе прибирання кімнати, в якій знаходиться дитина, зволоження і очищення повітря за допомогою зволожувача і повітроочисника допоможуть швидше впоратися з вірусом і не дати розвинутися пневмонії. Оскільки чистий, прохолодний, вологий повітря сприяє розрідженню мокротиння, швидкому виведенню токсинів з потом, кашлем, вологим диханням, що дозволяє швидше видужає дитині.
При ГРВІ зазвичай такі симптоми:
- Висока температура в перші 2-3 дні захворювання (див. жарознижуючі засоби для дітей)
- Головний біль, озноб, інтоксикація, слабкість
- Катар верхніх дихальних шляхів, нежить, кашель, чхання, біль у горлі (буває не завжди).

При гострому бронхіті на тлі грві, можуть бути наступні симптоми:
- Незначне підвищення температури тіла, зазвичай до 38С.
- Спочатку кашель сухий, потім він стає вологим, задишки немає, на відміну від запалення легенів.
- Дихання стає жорстким, з обох сторін виникають різнокаліберні розсіяні хрипи, які змінюються або зникають після кашлю.
- На рентгенограмі визначається посилення легеневого малюнка, структурність коренів легень знижується.
- Локальні зміни в легенях відсутні.
Бронхіоліт буває найчастіше у дітей до року:
- Відмінність бронхіоліту від пневмонії можна визначити тільки при рентгенологічному обстеженні, на підставі відсутності локальних змін в легенях. По клінічній картині гострі симптоми інтоксикації і наростання дихальної недостатності, поява задишки – дуже нагадують пневмонію.
- При бронхіоліті дихання у дитини ослаблене, задишка з участю допоміжної мускулатури, носогубний трикутник ставати синюватого відтінку, можливий загальний ціаноз, виражена легенево-серцева недостатність. При прослуховуванні визначається коробковий звук, маса розсіяних дрібнокулькових хрипів.
При високій активності збудника інфекції, або при слабкому імунній відповіді організму на нього, коли навіть найбільш ефективні профілактичні лікувальні заходи не блокують запальний процес і стан дитини погіршується, батьки можуть за деякими симптомами здогадатися, що дитина потребує більш серйозного лікування і терміновому огляді лікаря.
При цьому, ні в якому разі не варто починати лікування яким-небудь народним методом. Якщо це дійсно пневмонія, це не тільки не допоможе, але може погіршитися стан і буде втрачено час для адекватного обстеження і лікування.
Без будь-яких симптомів це захворювання протікати не може. Існує безліч проявів цього захворювання. Однак слід звернути увагу на те, що перші симптоми можуть проявитися в різний час, в залежності від того, коли відбулося зараження – в утробі матері або під час пологів.
«Цефуроксим»
Це антибіотик бета-лактамного ряду, який застосовують за рахунок його бактерицидних властивостей. Діюча речовина пригнічує активність багатьох позаклітинних умовно-патогенних і патогенних мікроорганізмів.
У терапії легеневого запалення даний препарат вводять ін’єкційно. Добову і разову дозу визначає лікар, але зазвичай вона складає не більше 100 мг на кілограм ваги дитини протягом 24 годин.
Як і будь-який інший антибактеріальний препарат, «Цефуроксим» приносить цілий ряд побічних реакцій. Найчастіше на тлі використання препарату виникає дисбактеріоз кишечника, який проявляється здуттям живота, кольки, порушенням стільця.
Найпоширеніші легеневі ускладнення
Ускладнення після пневмонії у людей можуть проявлятися найрізноманітнішим чином:
- Утворення абсцесу або гангрени, які з’являються у вигляді гнійників, з ексудатом всередині. Цей ознака виникає на тлі сильної запальної реакції. Такі позалегеневі ускладнення пневмонії на критичній стадії можуть виникати з температурою, лихоманкою, затуманенностью, а якщо запустити то сформується некроз.
- Що стосується дихальної системи, то це може призвести до недостатності і повної втрати функціональності. Недолікована пневмонія у такому випадку залишить слід у вигляді бронхіальної астми, а при критичному стані виникає повне перекриття дихання, тиск починає знижуватися. Якщо в такому стані людині не надати допомогу, то це може призвести до летального результату. Це вважається найбільш небезпечна пневмонія для людини.
- Ателектаз легенів або, простіше кажучи, закупорка канальців дихальної системи. Це призводить до повного блокування проходу кисню. Супроводжується такий недуг стисненням стінок легенів, тим самим найголовніший орган, що відповідальний за дихання перестає функціонувати. Пневмонія у дітей такі наслідки викликає рідко.
- Бронхоектази – освіта слизових скупчень, які перетворюються в згустки і починають закупорювати пори. Найголовнішою ознакою є сильний кашель зі слизом. Особливо представляється небезпека при двох часткової пневмонії.
Чим небезпечна пневмонія? При пневмонії інфекція може поширюватися на найближчі до вогнища запалення тканини або по всьому організму (з током крові або лімфи), провокуючи запальний процес. Приватними видами ускладнень пневмонії є:
- плеврити;
- абсцес та гангрена легень;
- бронхообструктивный синдром;
- гостра дихальна недостатність;
- проблеми з серцем (ендокардит, перикардит, міокардит);
- ДВЗ-синдром;
- проблеми з головним мозком (енцефаліт і менінгіт);
- певні психічні розлади;
- інфекційно-токсичний шок;
- сепсис.
Вчасно розпочате правильне лікування дає ефективні результати: пневмонію вдається перемогти протягом 10 – 15 днів. Пізно розпочата антибактеріальна терапія і не зроблена вчасно щеплення від пневмокока, часто ведуть до виникнення ряду ускладнень, таких як:
- Кашель, що мучить малюка ще тривалий час після закінчення лікування;
- Отит;
- Менінгіт;
- Плеврит, заподіює немовляті сильні загрудінні болю;
- Сепсис легеневої тканини.
Причини виникнення двосторонньої пневмонії у новонароджених, фактори і механізм розвитку
Чи можна померти від пневмонії – питання спірне. Летальний результат, як правило, трапляється внаслідок самого запалення легенів, і а з-за ускладнень. Ризик летального результату збільшується при наявності таких факторів ризику:
- Супутні захворювання серця і судин: інфаркт міокарда, гіпертензія, атеросклероз судин, ішемічна хвороба серця, природжені та набуті вади серця.
- Патології дихальної системи: туберкульоз, емфізема легенів, хронічний бронхіт, первинна гіпертензія легенів.
- Наявність шкідливих звичок: паління тютюну, алкоголізм, наркотична залежність.
- Цукровий діабет та ускладнення: нефропатія, ангіопатія.
- Хронічні захворювання сечостатевої системи: ниркова недостатність, хронічний гломерулонефрит.
- Віковий фактор: дитячий та дитячий вік, літні люди старше шістдесяти п’яти років.
«Ванкоміцин»
Ліки є представником групи глікопептидів, які відрізняються ефективністю впливу на більшість грампозитивних і анаеробних бактерій. Цей препарат є альтернативою «Цефуроксиму», так як може використовуватися при алергії на антибіотики пеніцилінового ряду.
Доза для новонароджених становить 10-15 мг/кг ваги дитини. Добова кількість ліки поділяють на два прийоми. Однак призначаючи цей препарат, лікар повинен враховувати, що «Ванкоміцин» здатний викликати запалення вени в місці введення ліків. Процес парентерального введення антибіотика вимагає обережності і неспішності.
Зараження крові
Чим небезпечна пневмонія, так це безліччю можливих ускладнень. Сепсис – одне з найбільш небезпечних наслідків. Стан характеризується попаданням в кров інфекцій і токсинів. Перебіг сепсису супроводжується симптомами інтоксикації, з’являється озноб, підвищується температура.
Чим лікувати пневмонію, ускладнену сепсисом? Консервативне лікування передбачає антибактеріальну терапію (перорально або внутрішньовенно) і дезінтоксикацію організму. Прогноз при зараженні крові не зовсім сприятливий.
Одним з дійсно небезпечних для здоров’я і якості життя ускладнень є зараження крові. Коли утворюється ця проблема, від неї не так-то просто позбутися. Небезпека полягає в тому, що транспортується кров, проникають хворобливі мікроорганізми.
- підвищена температура тіла;
- гарячковий стан;
- тахікардія, швидка ЧСС;
- гіпотонія, запаморочення;
- психічно-емоційні порушення;
- втрата свідомості.
Патологічні реакції при зараженні крові можуть розноситися по всьому організму і провокувати серйозні збої і порушення. Лікування спрямоване на швидке введення антибактеріальних препаратів.
Інфекційно-токсичний шок
Чи можна померти від пневмонії, яка ускладнюється викидом в кров великої кількості токсинів? Такий стан може викликати порушення в роботі серця і нирок, ниркову недостатність, різке зниження артеріального тиску. У такому разі стан, що загрожує життю хворого, розвивається дуже швидко.
До симптомів пневмонії при інфекційно-токсичному шоці додаються низький тиск, діарея та блювання, висипання. Проводяться медичні заходи, метою яких є повне відновлення організму, стабілізація основних показників, заповнення дефіциту енергії.
Ніякого самолікування!
При лікуванні пневмонії у новонароджених в першу чергу лікарі орієнтуються на вираженість задишки і результати обстеження. Ефект від лікування фахівці оцінюють через 2-3 доби після початку терапії.
Прогноз захворювання сприятливий, якщо лікування було розпочато в перші добу. У противному випадку шанси на одужання та відсутність ускладнень тануть з кожним днем. Підтверджують це і високі показники смертності від запалення легенів серед новонароджених, особливо з’явилися на світ раніше терміну.
Дистрес-синдром
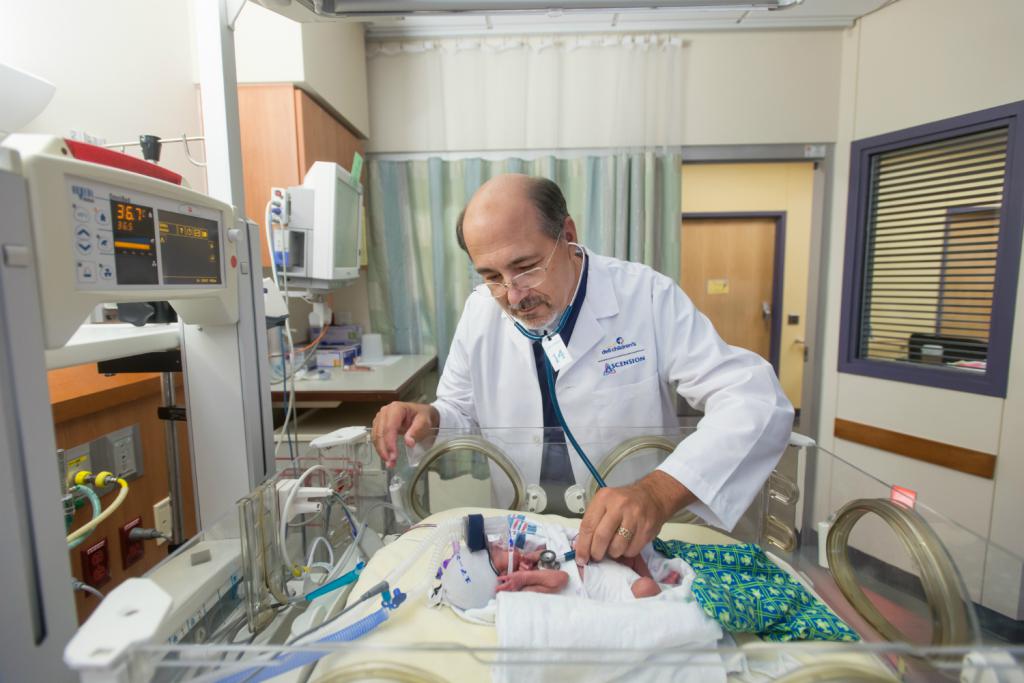
При пневмонії, ускладненій дистрес-синдромом, хворого негайно госпіталізують у відділення невідкладної терапії. Основними симптомами стану, потребує негайного втручання кваліфікованих медиків, є утруднення дихання, симптоми набряку легень, артеріальна гіпоксемія, гіпертензія.
Лікування спрямоване на усунення захворювання, яке стало причиною розвитку дистрес-синдрому. Якщо це з якихось причин неможливо, лікарі обмежуються підтримуючою терапією. Іноді проводиться штучна вентиляція легенів.


