Етіологія захворювання
У виникненні будь-якого виду гаймориту головну причинну роль відіграє закупорка вихідного просвіту верхньощелепної пазухи носа. Вона призводить до внутрішнього запалення і скупченню гнійних мас.
Існує безліч факторів, що сприяють виникненню такої закупорки і провокують початок гаймориту:
- попадання в носоглотку хвороботворних мікроорганізмів, розвиток у верхніх дихальних шляхах різних інфекцій;
- невилікуваний нежить;
- постійне використання крапель від риніту;
- протяг;
- травма поверхні слизових оболонок гайморових пазух;
- застуда в запущеній формі;
- зниження імунітету;
- фарингіт;
- тонзиліт;
- довге перебування в приміщенні з пересушеним або гарячим повітрям;
- сильне переохолодження;
- запущені захворювання коренів зубів, що знаходяться поряд з пазухами;
- бронхіальна астма;
- анатомічні особливості та запалень носової порожнини;
- перенесені ГРВІ та грип;
- муковісцидоз;
- поліпи, аденоїди, деякі пухлини;
- недорозвиненість внутрішніх виходів з носової порожнини (хоан);
- алергени;
- променева хвороба;
- грибок;
- туберкульоз;
- скарлатина;
- кір;
- попадання в дихальні шляхи агресивних середовищ і хімічних випарів.
https://www.youtube.com/watch?v=vbgYSrEUxmQ
Найчастіше захворювання виникає в осінньо-зимовий період. Адже в цей час відбувається природне зниження захисних функцій організму через гіповітамінозу.
У дітей до семи років захворювання не виникає, так як гайморові пазухи в цьому віці ще не сформовані.
Класифікація за причини розвитку
Види та ознаки гаймориту тісно взаємопов’язані між собою. Зовнішні прояви захворювання допомагають визначити його етіологію. Це дозволяє підібрати правильну схему лікування і прибрати сам фактор, що викликав розвиток недуги. У медицині кожен вид захворювання, має різне походження, отримав свою назву.
- Вірусний гайморит – найчастіше розвивається на тлі ГРВІ. Патогенні мікроби потрапляють у верхні дихальні шляхи і викликають набряк носових ходів і слизової. Це служить причиною появи сильного риніту. Набряклість заважає слизу повністю покинути порожнини носа. Це призводить до розвитку там запального процесу, що є початком гаймориту. Симптоми при захворюванні вірусного характеру не надто виражені і болючі.
- Бактеріальний гайморит – виникає при попаданні патогенних мікроорганізмів в гайморову пазуху. Викликається стрептококами і гемофільними паличками. Розвивається на тлі вірусного гаймориту при відсутності його лікування. Початкова стадія захворювання має яскраву клінічну картину – спостерігаються сильні виділення з носа, висока температура, дуже погане самопочуття.
- Грибковий гайморит – зустрічається не дуже часто. Мікоз навколоносових пазух відбувається при їх закупорки внаслідок перебігу простудних захворювань, із-за ослаблення імунітету, при носових травмах. У порожнині починає розвиватися патогенний грибок або ціла їхня асоціація, які досі ніяк себе не проявляли. Мікози можуть викликати гострий і хронічний вид гаймориту. Патологія має затяжний період розвитку, симптоми довго відсутні.
- Алергічний гайморит – реакція на зовнішні подразники, проникли всередину організму і впливають на слизову оболонку носа. Типовими симптомами є: підвищення температури, поява больових відчуттів в області очей і скул. Часто супроводжується кашлем, виникненням кон’юнктивітів, кератитів. Особливого лікування не вимагає. Симптоми проходять при усуненні джерела, викликав алергічну реакцію.
- Одонтогенний гайморит – виникає через попадання інфекції в пазухи від коренів верхніх зубів. Початкова стадія характеризується наявністю серозної форми ураження. Супроводжується набряками, утрудненням дихання. Швидко переходить в гнійний гайморит. При відсутності лікування може виникнути некроз тканин і сильна інтоксикація.
- Травматичний гайморит – виникає як ускладнення при переломах вилиці та щелепи, що викликають запалення слизових пазухи. Супроводжується головними болями, носовими виділеннями, неприємними відчуттями, припухлостями, закладеністю носа. Основний метод лікування – хірургічний.
- Аэросинусит – виникає як наслідок травмування пазух через перепади атмосферного тиску повітря. Професійна хвороба льотчиків і аквалангістів. Буває переважно двобічним. Супроводжується утрудненістю дихання та закладеністю носа.
- Змішаний гайморит – характеризується одночасним перебігом декількох форм захворювання.
Запальний процес в порожнині біля носа викликається різними причинами. Від цих причин залежить весь подальший перебіг захворювання, включно з симптоматикою. Види гаймориту визначають, яке лікування слід вибрати в залежності від хвороби.
Вірусний
Викликає хвороба вірус – хвороботворний мікроорганізм. Вірусний тип захворювання найчастіший, може протікати на тлі ГРВІ, причиною якої є вірус. Одночасно запалені пазухи з 2-х сторін, дихання важке з-за того, що скупчилася слиз.
Плюсом в такій ситуації можна назвати те, що слиз негнійний. Діагностується захворювання набряклості слизової, відмінно яка виникає з допомогою рентгена.Класичної терапії у такій ситуації досить, щоб за 2-3 тижні вилікувати захворювання.

Для цього використовуються противірусні препарати. Ускладнення бувають рідко, для профілактики їх розвитку потрібно пити багато і часто теплу рідину. Корисно капати судинозвужувальні краплі, робити інгаляції, промивати носові ходи. Обов’язково слід зайнятися зміцненням імунітету.
Бактеріальний
У людському організмі крім природної мікрофлори іноді розмножуються патогенні бактерії, що викликають запалення в пазухах. Бактеріальна форма – це наступний етап, що виникає після нежиті, спровокованого вірусами.
З’являється він приблизно через 14 днів після того, як людина захворіла. Симптоми захворювання досить важкі – гнійний зеленуватий нежить, лихоманка, кашель, болить обличчя. Діагностика проводиться з використанням КТ і рентгена.
Вид бактерії з’ясовується з допомогою аналізу слизу з носа.Лікування запалення проводиться антибіотиками. Курс залежить від стадії хвороби і викликали її мікроорганізмів, призначається після діагностики, вибір препаратів «на око» небезпечний наслідками.
Також запалення може виникнути від хворого зуба, що став вогнищем інфекції в роті. Запалення з-за зуба, що росте біля нижньої пазухи, поширюється вище дуже легко. Тому потрібно раз в 6 місяців відвідувати стоматолога і лікувати хворі і проблемні зуби.
Якщо підозрюється інфекція в зубах, призначається рентген, проводиться стоматологічне лікування. Без цього позбутися від проблеми не вийде, запалення не зникне, буде постійно провокуватися осередком у зубної порожнини.
Грибковий
При прийомі антибіотиків хворого чекає інша небезпека – розвиток грибкової інфекції (таке частіше трапляється в літньому віці). Грибок несприйнятливий до антибіотиків і навіть посилено розмножується, це є побічним ефектом даного препарату, про що зазначено в інструкції до використання.
Тому антибіотики слід приймати дуже обережно, особливо сприйнятливі до грибка пацієнти, хворі на цукровий діабет, лейкемію і ВІЛ-інфекцією.Впоратися з таким захворюванням за допомогою антибіотика неможливо.
Тому, якщо пацієнт приймає антибіотик, а нежить і інші симптоми не зменшуються – одразу підозрюють ураження грибком. Також про грибки лікаря сигналізує трансформація з кольором слизу – вона стає світло – або навіть темно-коричневої, а болі в пазухах посилюються.
Травматичний
Перелом носа, забиття або невдала операція можуть пошкодити перегородку, скупчується кров, а при попаданні інфекції швидко розвивається запалення і гайморит. Симптоми типові, до них додається біль після травми.
Лікування вимагає обов’язково операції для усунення травми. Якщо травма виникала в результаті медичного втручання, то це ятрогенный гайморит. Іноді травма трапляється в стоматологічному кабінеті з-за високого розташування зубних коренів.
Алергічний
Збудники хвороби – алергени будь-якого типу. Найбільш часто збудник – пилок рослин, пил, шерсть тварин. З цієї причини слизова оболонка набрякає і призводить до гаймориту. Захворювання супроводжується водянистими виділеннями, постійним чханням, ніс свербить, на носі і щоках з’являється відчуття тяжкості. Застосування антибіотиків у цьому варіанті не допоможе, потрібно усунути причину.
Найбільш поширена причина гаймориту це різного роду інфекції. Збудниками гаймориту можуть бути стафілококи, стрептококи, гемофільна паличка, віруси, хламідії, мікоплазми, гриби.
— при ускладненні захворювання верхніх дихальних шляхів (ГРЗ) або ГРВІ;— хронічний тонзиліт (запалення мигдаликів) і хронічний фарингіт;— результат переходу запалення з коренів корінних зубів (у 10% випадків), розташованих поблизу гайморової пазухи;
Хронічний гайморит може виникнути в результаті не недоліковані до кінця гострого гаймориту або перенесеного на ногах ГРВІ, на тлі ослабленого імунного фону організму.
Підступність гаймориту полягає в тому, що хвороба може проявити себе лише через кілька днів, а то і тижнів після проходження гострих симптомів застуди.
Ризик виникнення гаймориту особливо високий в осінньо-зимовий період, коли спостерігається природне зниження імунітету і сезонний гіповітаміноз.
У дітей після 7 років однією з частих причин гаймориту можуть бути аденоїди, порушують процес носового дихання і служать постійним джерелом інфекції. У дітей до 7 років, гаймориту ще немає, оскільки у них ще не сформовані до кінця гайморові пазухи, тому в цьому віці, як правило, спостерігаються інші види запалення: етмоїдит (запалення гратчастих пазух) і фронтит (запалення лобових пазух).
Ознаки

Існують різні види гаймориту. Симптоми, супутні недуги, допомагають визначити етіологію захворювання, а також його форму і стадію. Це дуже важливо при діагностиці і виборі методів лікування патології.
Всі ознаки умовно поділяють на загальні і місцеві. У першу групу симптомів включають:
- підвищення температури тіла до тридцяти дев’яти градусів;
- відчуття слабкості;
- швидке поява втоми;
- болі в голові;
- посилена пітливість;
- погіршення пам’яті.
До місцевих ознаками гаймориту відносяться:
- постійні ниючі болі в носових пазухах, що посилюється у вечірній час і при нахилі голови вниз;
- виділення з носа, його закладення;
- порушення нюху;
- тиск в області перенісся;
- утруднення дихання;
- напади кашлю.
Симптоми гаймориту
— втрата нюху (людина не відчуває запаху, гірше відчуває смак);— тяжкість в голові;— біль у переніссі і навколоносовій порожнини;— іноді підвищується температура тіла;— біль у перенісся і чола при нахилах вниз;
Всі симптоми гаймориту посилюються до вечора, що може викликати у хворих безсоння.
— погіршуватися пам’ять;— знижується працездатність.
Хронічний гайморит має менш виражені симптоми, через що хворі пізно звертаються до лікаря.
Ознаки хронічного гаймориту
— хронічний нежить, який не піддається лікуванню;— головні болі;— біль в очних ямках;— часті кон’юнктивіти (запалення очей);— хронічний кашель (гній, стікаючи по стінках горла, дратує його).
Тривалий гнійний гайморит може спровокувати попадання інфекції в мозок і стати причиною запалення мозкової оболонки – менінгіту.
Класифікація за причини розвитку
Алергічний
Симптоми гаймориту не з’являються одномоментно і різко. Їх інтенсивність змінюється з часом, так як недуга розвивається поетапно. Виділяють наступні стадії його перебігу:
- підгостру;
- гостру;
- хронічну.
Першими ознаками гаймориту найчастіше буває:
- закладання ніздрів;
- нездужання;
- чхання;
- нежить;
- гугнявість голосу.
Підгостра стадія гаймориту характеризується помітним щоденним погіршенням стану хворого. Симптоми проявляються з наростаючою інтенсивністю.
Лікування на цьому етапі захворювання дуже ефективно. Адже запальний процес проходить лише в зоні приносових пазух.
При відсутності адекватної медичної допомоги розвиток гаймориту переходить в наступну стадію – гостру. Вона характеризується:
- ознобом;
- температурою;
- появою болю в ділянці носових пазух;
- посиленням неприємних відчуттів при нахилах голови і ввечері.
При натисканні болі поширюються під очі. Іноді з’являється набряклість, червоніють повіки.
Гостра форма гаймориту триває від двох до трьох тижнів. При своєчасної медичної допомоги захворювання повністю виліковується.
Хронічна стадія гаймориту настає у разі неповного лікування недуги на попередньому етапі. Вона має стерту симптоматику. Основними ознаками цієї фази є:
- постійний риніт, який не виходить вилікувати традиційними способами;
- болі в голові і очницях;
- набрякання повік;
- виникнення кон’юнктивітів;
- притуплення нюху.
Під час хронічної стадії гострі напади проявів захворювання чергуються з періодами ремісії. Це відбувається кожні три-чотири місяці.
При хронічному гаймориті в верхньощелепної пазусі відбуваються структурні зміни. Від ступеня сталися трансформацій залежить термін і складність лікування.
Ускладнення при гаймориті
Небезпека гаймориту походить від анатомічного розташування і будови гайморової пазухи, тонкі стінки якої формують очну ямку і контактують з оболонками мозку. У разі гаймориту завжди зберігається ризик поширення інфекції в порожнину черепа з розвитком менінгіту.
Крім того, хронічний гайморит може грати роль джерела інфекції, що призводить до частих рецидивів ангіни, фарингіту, може викликати захворювання зубів, остеомієліт верхньої щелепи. При гострому гаймориті може розвинутися неврит трійчастого нерва, що супроводжується сильними нападами болю в області обличчя.
Будь-який вид гаймориту вимагає невідкладного звернення в лікарню і початку лікування. При відсутності своєчасної медичної допомоги можуть виникати різні ускладнення і негативні наслідки. Основними з них є:
- перетікання захворювання в хронічну стадію;
- виникнення проблем з органами зору;
- перехід запального процесу на інші органи;
- сепсис;
- менінгіт;
- періостит.
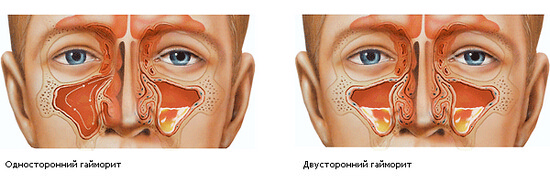
Які види гаймориту бувають: область поширення захворювання
Локалізація запального процесу може відбуватися в одній пазусі або в обох. В залежності від цього виділяють два види гаймориту:
- односторонній;
- двосторонній.
Перша форма протікає менш важко, чим друга. Вона діагностується більш часто. Гайморит може бути лівобічний і правобічний. Це залежить від пазухи, в якій розвивається запальний процес. Місцеві симптоми в цьому випадку спостерігаються тільки з одного боку обличчя.
Двосторонній гайморит помітно відрізняється силою прояву клінічної картини і тяжкістю перебігу. Найчастіше його лікують в умовах стаціонару, так як боротьба в домашніх умовах протікає досить важко.
Діагностика гаймориту
Правильний підхід до діагностики гаймориту передбачає використання клінічних і параклінічних методів діагностики і встановлення діагнозу на підставі всіх даних, отриманих при обстеженні хворого.
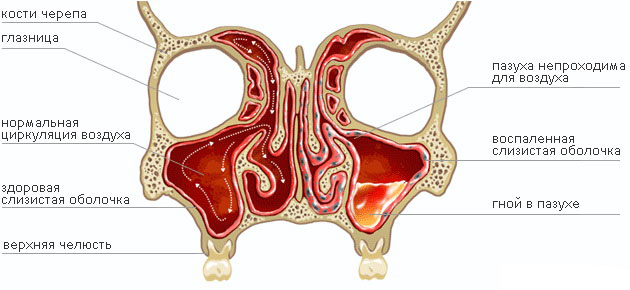
Клінічна діагностика гаймориту включає з’ясування скарг хворого (закладеність носа, головний біль, біль в проекції гайморової пазухи, хронічний кашель тощо), огляд хворого – виявлення рефлекторного розширення судин шкіри подглазничной області (червона пляма), огляду внутрішньої поверхні слизової носа (можна помітити набряк і запалення, а також гнійні виділення з вихідного отвору гайморової пазухи).
Найбільш зручним інструментальним методом діагностики гаймориту є рентген приносових пазух. На рентгенівському знімку гайморит (запалення верхньощелепної пазухи) виглядає як затемнення зображення пазухи (білий колір на знімку).
У здорових людей інтенсивність забарвлення гайморової пазухи повинна бути такою ж, як і в очниці. Незважаючи на те, що рентгенологічне обстеження є найбільш зручним та доступним методом діагностики чутливість цього методу обмежена, особливо у дітей (у дітей схожі зміни зображення верхньощелепної пазухи можуть спостерігатися і при простому риніті).
Найбільш інформативним методом діагностики гаймориту є пункція гайморової пазухи. Під час пункції за допомогою спеціальної голки лікар проколює стінку гайморової пазухи і відсмоктує шприцом її вміст (можливо також промивання пазухи дезинфікуючою рідиною).
Пункція гайморової пазухи це досить проста процедура, яка, при правильному виконанні, легко переноситься пацієнтами, однак навіть незважаючи на це пункція проводиться досить рідко коли всі інші методи діагностики і лікування виявилися безрезультатними.
Можливі ускладнення пункції це: освіта емфіземи щоки або очниці (коли повітря із шприца потрапляє в м’які тканини очниці або щоки), розвиток абсцесу або флегмона очниці, емболія (закупорка) судин.
Щоб уникнути небезпечних наслідків, лікування має бути не тільки своєчасним, але і ефективним. Для цього необхідна правильна діагностика, яку може виконати тільки лікар. Існує кілька методів виявлення гаймориту.
- Рентгенографія. Не вимагає спеціальної підготовки пацієнта. Допомагає визначити наявність і локалізацію запального процесу (в одній або двох пазухах). Недоліком цього методу є те, що поліпозний вид гаймориту по фото визначити неможливо. Кісти, поліпи і пухлини на знімку нічим не відрізняються від простого набряку.
- Ендоскопія. Процедура проводиться шляхом введення в ніздрі мініатюрної камери, закріпленої на трубці. Дозволяє ретельно оглянути носові раковини і взяти аналізи.
- Комп’ютерна томографія. Допомагає побачити більш детальну картину носових пазух і ходів. Ідеально допомагає визначити види гаймориту і їх лікування. Дослідження дає можливість діагностувати наявність новоутворень і чужорідних тіл, розвиток хронічної форми захворювання, зміна структури тканин.
- МРТ. Показує структурні зміни в найдрібніших подробицях. Недоліком процедури є її висока вартість.
- Бактеріологічне дослідження. Застосовується для визначення типу інфекції, що викликала захворювання.
Пункційний метод лікування
При гнійному вигляді гаймориту лікування за допомогою лише медикаментів може не спрацювати. Для більшої ефективності та зниження ризику виникнення ускладнень лікарі проводять пункцію:
- з допомогою проколу з пазухи забирається весь гній, вона промивається;
- після цього туди вводяться антибіотики і протизапальні лікарські засоби.
Іноді зробити один прокол недостатньо. Серію пункцій доводиться виконувати протягом декількох тижнів. У цьому випадку в носову пазуху встановлюють спеціальний катетер. Це допомагає уникнути додаткових хворобливих відчуттів у пацієнта.
Крім медикаментозних препаратів, лікарі можуть рекомендувати і використання рецептів нетрадиційної медицини. Про ефективність багатьох народних засобів від гаймориту відгуки від лікарів та пацієнтів краще, чим ліки.
Найбільшою популярністю користуються:
- промивання носа сольовим розчином;
- закопування маслом туї, прополісом;
- закладка тампонів з листям каланхое;
- прикладання компресів з відваром лаврового листа;
- виконання согреваний сіллю;
- проведення інгаляцій з лікарськими травами, картоплею, ментолом.
— безпункционное лікування;— пункційної лікування;— хірургічне втручання.
В комплексній терапії також застосовуються системна антибіотикотерапія, місцева антибактеріальна терапія, розвантажувальна, антигистаминная, протизапальна терапії.
1) Зупинити розвиток вірусної або бактеріальної інфекції з допомогою натуральних антибіотиків, що застосовуються місцево.
2) Підняти імунітет. Прийом вітамінів або витаминновмещающей їжі: овочі і фрукти, а також имунносодержащих препаратів.
— Сіль. Робимо полоскання носоглотки теплим розчином звичайної або морської солі (чайна ложка на півсклянки води). Промивання здійснюється 2-3 рази на день. Зараз в аптеках з’явилися спреї на основі морської води спеціально для промивання носа при ринітах і гайморитах, якими дуже зручно користуватися.
— Йод і марганцівка. Невелику кількість йоду і марганцівки додаємо у воду. Вода повинна бути лише злегка забарвлена. Цю воду втягують кілька разів в ніс протягом дня.
— Відвари з лікарських рослин. Протизапальний та антибактеріальний ефект дають такі трави як календула лікарська, багно болотний, чебрець, ромашка аптечна, шавлія лікарська, волошка синя.
— Змішати по 1 ч. л. соку з коренеплоду цикламена (продається в квіткових магазинах), сік ріпчастої цибулі, мед, сік каланхоє, сік алое і мазь Вишневського. Змочивши в цьому складі 2 ватки, накручені на сірник, помістити їх в кожну ніздрю на 30 хвилин.
— Сік з коренеплоду цикламена розбавити водою 1:8, а потім, у міру звикання довести концентрацію до 1:4. Щодня вранці соком закапувати по 3-4 краплі в кожну ніздрю.
— Настоянка. Залити склянкою окропу розім’ятим лист золотого вуса і настоювати одну годину.
— Прополіс, настоянка на спирті. Закип’ятити воду в каструлі, влити туди ½ чайні ложки настоянки прополісу. Укутати і дихати над цією каструлею.
— 1 ч. ложка рослинного масла, 1 ч. ложка молока, 1 ч. ложка чорного (господарського) мила, 1 ч. ложка меду, 1 ч. ложка соку цибулі. Змішати всі інгредієнти і стерилізувати 20 хвилин на водяній бані до отримання однорідної маси. Дати охолонути і закладати в ніс гігієнічною паличкою на 20 хвилин вранці і на ніч.
Для промивання гайморових пазух можна використати звичайний шприц без голки. Ніздрі промивають по черзі.
Важливо! Вводити засоби треба поступово і обережно, щоб рідина не потрапила через євстахієву трубу у вушний прохід.
4) Масляні закапування – для зняття запалення і захисту слизової носа від пересихання. Підходять масло чайного дерева, а також ментолове, обліпихову і шипшиновий олії. Можна взяти і вершкове топлене масло.
При гаймориті багато хто відразу починають закопувати судинозвужувальні препарати, які лише підсилюють набряклість, порушують кровообіг, пересушують слизову носа і заважають ліків досягти мети.
5) Зігріваючі процедури – застосовуються з метою поліпшення кровотоку в пазусі і посилення протизапальної дії. Самий доступний і ефективний спосіб – в’єтнамський бальзам «Зірочка» або мазь «Гевкамен». Посилити дію можна за допомогою прогрівання із застосуванням синьої лампи.
Зігрівання носа
— Зігрівати пазухи можна за допомогою нагрітої солі в тканинному мішечку.
— Два зварених яйця прикласти до обох сторін носа. Також корисно змащувати шкіру в області пазух зігріваючим бальзамом, наприклад, в’єтнамською «Зірочкою».
Важливо! зігрівання можна проводити тільки, якщо ви впевнені, що гній відтікає, інакше ви можете сильно нашкодити собі, т. к. підвищена температура може спровокувати посилення загноения гайморових пазух!
Інгаляції
Інгаляції знімають набряк слизової оболонки, а також розріджують вміст придаткових пазух. Для їх проведення потрібно нахилитися над гарячим розчином, накрившись великим рушником.

— відвар чистотілу, ромашки, кори калини, календули або деревію.
— Настоянка прополісу. Для її приготування необхідно закип’ятити 0,5 л води в каструлі, влити туди 0,5 чайної ложки 30%-ной спиртової настоянки прополісу.
— Ментол сухий. Ментол сухою крупинках розчинити в каструлі з окропом. Процедура триває до тих пір, поки йде випаровування з каструлі.
— Коли картопля добре розвариться, потрібно кинути в каструлю пару столових ложок сухого листя евкаліпта — він продається в будь-якій аптеці. Накритися рушником і дихати над відваром 10-15 хвилин. Досить робити цю процедуру двічі на день — через півгодини після обіду і на ніч.
— Взяти червона цегла, добре його нагріти, покласти на дно відра, потім полити цегла чайним грибом, закритися з головою і дихати парою (як це робиться над картоплею в мундирі), потім випити півсклянки гриба і закапати його в ніс по 3-4 краплі в кожну ніздрю.
Краплі в ніс
— Сік цикламена. При гаймориті у ніс закапують сік цикламена по 2 краплі. Після цього хворий починає чхати, кашляти і відчуває жар в тілі. Через деякий час починається рясне виділення слизу з носа. Цикламен посилює секрецію слизової порожнини носа і придаткових пазух.
Важливо! Сік цикламена можна застосовувати тільки тоді, коли є повна впевненість, що гній відтікає з пазух. Інакше можуть виникнути ускладнення.
— Сік алое. Рекомендується закапувати в ніс по 3-5 крапель соку алое.
— Краплі, зроблені з меду, картопляного і цибульного соку, які змішують у рівних пропорціях. Також можна розбавити 5 мл гліцерину у 20 мл води і додати муміє (2 р). Закапувати тричі на день.
— Краплі з відвару квіток календули, трави герані луговий, квіток ромашки аптечної, узятих в рівних кількостях.
Тампони в ніс
Для зняття набряку і дезинфікування пазух можна застосовувати тампони з прополісом (якщо немає алергії на продукти бджільництва). Для їх підготовки потрібно покласти 1 куб. див. прополісу в морозилку на пару годин, після чого дрібно покришити. Нагріти 2 ст.
Крім того, можна приготувати мазь для тампонів, в яку входять 1 ст. ложка меду, 1 ст. ложка соку цибулі, 1 ст. ложка соку алое, 1 ст. ложка господарського мила, 1 ст. ложка оливкової олії. Цю масу нагрівати на водяній бані, поки мило не розтопиться. Нанести отриману мазь на ватяні тампони, які вставити у ніздрі на 10-15 хвилин.
Лой – внутряной жир (білого кольору), мед (будь-який натуральний), віск (можна добути з соти меду), господарське мило, цукор. Кожен з цих компонентів береться по чайній ложці. Розтанути все це на водяній бані (каструля з окропом, в якій всередині поставити посуд з цими компонентами).
Компреси
На область пазух кладуть компреси з натертого хрону або чорної редьки, загорнутих у тканину. Також застосовується відвар з лаврового листя. Для цього необхідно покласти 3 пачки лаврового листа в каструлю, довести воду до кипіння.
Опустити чисту серветку у воду, просочивши її відваром. Цю серветку прикласти до перенісся і лобової частини. Голову необхідно накрити теплою тканиною, для того щоб якомога довше зберігати тепло. Повторити процедуру кілька разів, поки відвар не охолоне.
Шкіру над хворим місцем можна також натерти часником і потім втирати суміш березового вугілля з соком свіжого кореня лопуха протягом 20-30 хвилин. Необхідно зробити 2-3 таких процедур.
— Рекомендується стукати по носі (перенісся) 2-3 хвилини великої фалангою великого пальця. 5-20 хвилин, відпочити і повторити. Робити мінімум 2 рази в годину.
— Через праву і ліву ніздрю зробіть по 10 вдихів і видихів (по 4-6 секунд), по черзі закриваючи їх великим і вказівним пальцями. Чиніть опір повітря на вдиху та видиху, натискаючи пальцями на крила носа.
Зробіть спокійний вдих. Одночасно з постукуванням пальцями по крилах носа, на видиху, вимовте склади «ба-бо-бу». Швидко втягніть всередину живота черевні м’язи, розташовані нижче пупка, і одночасно зробіть різкий видих через ніс.
Видихати треба при звичайному русі черевного преса. Стисніть пальці в кулак. Під час видиху бажано, щоб був широко розкритий рот і наскільки можливо висунутий язик, намагаючись торкнутися кінчиком язика підборіддя. Після цього слід затримати дихання на 5-10 секунд, потім знову вдихнути, розтиснувши пальці.
Останню вправу потрібно повторювати 3-4 рази.
Видозміни слизової оболонки
Гайморит характеризується виділенням слизу або зміною слизової. У першому випадку це ексудативна форма, а у другому – продуктивна.
Пацієнти вказує на скупчення слизу, надмірні виділення, утруднення в диханні. Ця форма поділяється на два підвиди:
- ексудативний катаральний гайморит – виділення рідкі, слизова кровит, що може закінчитися серйозним нагноєнням;
- ексудативний гнійний гайморит – важка, але рідкісна форма хвороби.
Лікується медикаментозно – судинозвужувальними медпрепаратами, промываниями, щоб уникнути набряку.
Крім запалення відбувається розростання слизової. Іноді можлива дистрофія слизової. Таке переродження тканин супроводжується переходом захворювання у гіперпластичний або поліпозний гайморит:
- Полипозная форма характеризується утворенням поліпів, перекривають шляхи відходу виділень і заважають нормальному диханню. Пацієнт страждає від дискомфорту, відсутність нюху, іноді важко ковтати їжу. Для діагностування потрібно томографія або рентгенівський знімок. Самі поліпи ЛОР-лікар здатний замінити при огляді. Якщо терапія не допомагає, то проводиться операція з видалення поліпів.
- Гіперпластичних форма виділяється надмірним потовщенням слизової. Дихання трохи порушено, лікувальний процес ускладнений викривленням перегородки. Потрібна операція по виправленню перегородки.
На носі іноді розростається кіста – доброякісна пухлина, заповнена рідиною. Без видалення вона зростає і може перекрити дихання. До трьох років перегородки в порожнині носа ще не повністю сформовані, тому маленькі дітки не хворіють гайморитом.
Види гаймориту у дорослих і дітей розрізняються не тільки з причини виникнення захворювання. Недуга класифікують на групи, залежно від тих змін, які відбуваються в носі.
- Катаральний гайморит – найбільш легкий в плані лікування. Характеризується наявністю набряків слизової оболонки пазухи і гіперемією. Супроводжується прозорими виділеннями з ніздрів і відчуттям невеликого тиску в області носа.
- Гнійний гайморит – небезпечний вид захворювання. Може приводити до сліпоти, абсцесу очного яблука, внутрішньочерепних ускладнень. Характеризується витіканням з носа рясних гнійних виділень, які накопичуються в пазусі. В слизу можуть спостерігатися кров’янисті прожилки.
- Поліпозно гайморит – характеризується посиленим ростом клітин слизової оболонки носа. Супроводжується закладеністю, підвищенням температури, гнійними виділеннями, болючими відчуттями. Найчастіше гіперплазія розвивається тільки в одній ніздрі. Може діагностуватися розростання поліпів і кіст, слизова оболонка деформується.
Медикаментозна терапія
Звернення до лікаря і точна діагностика необхідні не тільки для того, щоб просто визначити правильний тип захворювання і виключити інші види гаймориту. Симптоми і лікування нерозривно пов’язані між собою.
Більшість видів гаймориту успішно лікується за допомогою терапевтичних методів. Їх метою є:
- забезпечення виходу слизу з пазух;
- санація носа;
- зняття набряку;
- купірування запального процесу;
- знищення патогенних організмів.
У більшості випадків медикаментозна терапія чудово справляється з усіма поставленими завданнями. Для цього застосовуються:
- назальні краплі;
- розчини для промивання носа;
- антибіотики;
- бактеріофаги;
- жарознижуючі;
- протизапальні;
- муколітики.
Будь-який лікарський засіб може призначатися тільки лікарем. Швидке одужання можливе тільки при точному і систематичному виконанні всіх приписів спеціаліста, а також дотриманні дозувань.
Профілактика гаймориту
Після перенесеного гаймориту, а також для запобігання розвитку гаймориту під час вірусної інфекції, необхідно проводити профілактичні заходи, що включають загальні і місцеві впливу.
Попередження розвитку хронічних форм гаймориту багато в чому залежить від правильного і своєчасного лікування гострих форм риніту та гаймориту.
Має значення вільне носове дихання, усунення перешкод для проходження повітря в порожнині носа: шипів, гребенів, викривлення носової перегородки, аденоїдів, розростання слизової порожнини носа.
Своєчасне хірургічне лікування часто запобігає руйнування стінок приносових пазух, поширення запального процесу, розвиток риногенных орбітальних і внутрішньочерепних ускладнень.
Імунні препарати
На практиці застосовуються такі засоби:• деринат;• ІРС-19;• бронхо-мунал.
«Деринат». внутрішньом’язово по 5 мл 1 раз на 3 дні, всього 3-5 ін’єкцій, або у вигляді назальних крапель 0,25% розчину по 5 крапель 3 рази на день протягом 1 місяця.
«ІРС-19». Підвищує специфічний і неспецифічний імунітет. Застосовується у вигляді назального спрею. При розпиленні ІРС 19 утворюється мелкодисперстный аерозоль, який покриває слизову оболонку носа, що призводить до швидкого розвитку місцево імунної відповіді.
«Бронхо-мунал». Містить лізат (витяжку) бактерій, які найчастіше спричиняють інфекції верхніх дихальних шляхів. Він сприяє виробленню захисних імунних комплексів на слизовій оболонці дихальних шляхів, стимулює природні механізми захисту організму від інфекцій, зменшує їх частоту та тяжкість перебігу, а також підвищує гуморальний і клітинний імунітет.
Місцеві заходи
Запобігти розвитку інфекції слизової оболонки порожнини носа і навколоносових пазухах можна шляхом промивання носа або зрошення мінеральними сполуками. Це дозволяє видаляти з поверхні слизової порожнини носа бактерії і віруси, т. к.
Для зрошення слизової порожнини носа морською водою застосовуються такі назальні засоби, як «Аква маріс», «Аквалор», «Салін».
Для промивання порожнини носа і носоглотки використовується комплекс «Долфін». Його застосування дозволяє очищати слизову від мікробів, алергенів і пилу. З профілактичною метою застосовується щодня 1-2 рази на день, особливо в період епідемії ГРВІ і грипу.
Існує кілька правил, виконання яких допоможе знизити ймовірність виникнення гострого гаймориту або рецидивів хронічного захворювання. Необхідно:
- зволожувати повітря в приміщенні;
- робити самомасаж в області гайморових пазух;
- при відчутті дискомфорту в носі – сякатися;
- виконувати вправи дихальної гімнастики.
https://www.youtube.com/watch?v=zf1MzNwFEzo
Якщо уникнути виникнення симптомів захворювання не вдалося, то при перших тривожних проявах необхідно негайно звернутися до лікаря. Забороняється лікуватися від гаймориту за відгуками з інтернету або порад знайомих.


