Група ризику
Сприяють розвитку ХОЗЛ наступні фактори:
- куріння, в тому числі і пасивне;
- часті пневмонії;
- несприятлива екологія;
- шкідливі виробництва (робота в умовах шахти, вплив цементного пилу у будівельників, обробка металів);
- спадковість (недолік альфа1-антитрипсину може сприяти розвитку бронхоектазів і емфіземи легенів);
- недоношеність у дітей;
- низький соціальний статус, несприятливі умови життя.
На жаль, не тільки пацієнти, але й медичні працівники мало поінформовані про такий термін, як хронічна обструктивна хвороба легень. Медики за звичкою діагностують емфізему або хронічний бронхіт. Тому пацієнт навіть не здогадується, що його стан пов’язано з необоротними процесами.
Дійсно, при ХОЗЛ характер симптомів та лікування в стадії ремісії мало чим відрізняються від ознак і методів терапії при легеневих патологій, пов’язаних з дихальною недостатністю. Що ж тоді змусило медиків виділити ХОЗЛ в окрему групу.
Медициною визначена основа такого захворювання – хронічна обструкція. Але звуження просвітів в дихальних шляхах зустрічаються і при протіканні інших легеневих хвороб.
ХОЗЛ, на відміну від інших захворювань, таких як астма, бронхіт, неможливо вилікувати назавжди. Негативні процеси в легенях незворотні.
Так, при астмі спірометрія показує покращення після того, як застосовані бронхолітики. Причому показники ПСВ, ОФВ можуть збільшитися більш 15%. У той час як ХОЗЛ не дає істотних поліпшень.
Бронхіт та ХОЗЛ – це два різних захворювання. Але хронічна обструктивна хвороба легень може розвиватися на тлі бронхіту або протікати як самостійна патологія, так само як і бронхіт не завжди може спровокувати ХОЗЛ.
Для бронхіту характерний тривалий кашель з гіперсекрецією слизу і поразка поширюється виключно на бронхи, обструктивні порушення при цьому спостерігаються далеко не завжди. Тоді як відділення мокроти при ХОЗЛ не у всіх випадках підвищений, а поразка поширюється на структурні елементи, Хоча аускультативно в обох випадках прослуховуються бронхіальні хрипи.
ймовірність розвитку патології вище в тому випадку, коли людина працює у шкідливих умовах і при великій запиленості. Позначається проживання в промислових містах: тут відсоток хворих вище, чим в місцях з чистою екологією.
Частіше розвивається ХОЗЛ у літніх людей, але при генетичній схильності можна захворіти і в молодому віці. Пов’язано це зі специфікою генерації організмом сполучної легеневої тканини. Також є медичні дослідження, дозволяють стверджувати про зв’язок хвороби з недоношеністю дитини, так як в цьому випадку в організмі недостатньо сурфактанту, з-за чого при народженні тканини органів не можуть коректно розправитися.
У Росії приблизно кожен третій чоловік старше 70, хворий хронічною обструктивною хворобою легенів.
- На першому місці серед ризиків для ХОЗЛ варто тютюнопаління.
- За ним ідуть шкідливі виробництва (у тому числі з високою запиленістю робочого місця) і життя в промислових містах.
- Також в групу ризику потрапляють обличчя старше 40 років.
До сприяючих чинників розвитку патології (особливо у молодих) стоять генетично обумовлені розлади формування сполучної тканини легень, а також недоношеність немовлят, при якій в легенях не вистачає сурфактанту, що забезпечує їх повноцінну розправлення з початком дихання.
Цікаві епідеміологічні дослідження відмінностей розвитку та перебігу ХОЗЛ у міських і сільських жителів РФ. Для селян більш характерні більш важкі форми патології, гнійні і атрофічні эндобронхиты.
У них хронічна обструктивна хвороба легень частіше поєднується з іншими важкими соматичними захворюваннями. Винуватцями цього, найімовірніше стають недостатня доступність кваліфікованої медичної допомоги в російській селі та відсутність скринінгових досліджень (спірометрії) серед широких верств курців старше 40 років.
При цьому психологічний статус у жителів села, хворих на ХОЗЛ, не відрізняється від такого у городян, що демонструє, як хронічні гіпоксичні зміни в ЦНС у хворих з даною патологією, незалежно від місця проживання, так і загальний рівень депресивності російського міста і села.
А що кажуть вчені?
ХОЗЛ, причини розвитку хвороби, методика лікування – все це давно привертало увагу лікарів. Щоб мати достатні матеріали для досліджень, був проведений збір даних, в ході якого вивчалися випадки хвороби у жителів сільської місцевості і міських мешканців. Інформацію збирали російські лікарі.
Вдалося виявити, що якщо мова йде про тих, хто проживає в селищі, селі, то тут при ХОЗЛ важкий перебіг часто стає безрезультативним, а в цілому патологія мучить людину набагато сильніше. Нерідко у селян спостерігали эндобронхиты з гнійними виділеннями або атрофією тканин. Трапляються ускладнення іншими соматичними хворобами.
Було висловлено припущення, що головна причина – низька кваліфікація медичної допомоги в сільській місцевості. Крім того, в селах неможливо робити спірометрію, якої потребують палять чоловіки у віці 40 і більше років.
Багато хто знає, ХОЗЛ – що це таке? Як лікується? Що відбувається при цьому? Багато в чому із-за незнання, недостатнього рівня обізнаності, з-за страху смерті хворі впадають у депресію. В рівній мірі властиво це і міським жителям, і сільським. Депресія додатково пов’язана з гіпоксією, впливає на нервову систему хворого.
Чотири стадії хвороби

Діагностика ХОЗЛ і в наші дні утруднена, так як точно невідомо, з яких причин розвивається патологія. Проте вдалося виявити низку чинників, що провокують захворювання. Ключові аспекти:
- куріння;
- несприятливі умови праці;
- клімат;
- інфікування;
- затяжний бронхіт;
- легеневі захворювання;
- генетика.
Прийнято виділяти кілька стадій.
Початок патології – це нульова. Вона відрізняється продукуванням мокротиння у великому обсязі, людина регулярно кашляє. Функція легенів на цьому етапі розвитку хвороби зберігається.
Перша стадія – період розвитку хвороби, при якому пацієнт хронічно кашляє. Легкі регулярно продукують великий обсяг мокротиння. При дослідженні дихальної системи вдається виявити незначну обструкцію.
Якщо діагностовано середньотяжка форма хвороби, вона відрізняється клінічними симптомами (описані раніше), що проявляються при фізичному навантаженні.
Діагноз ХОЗЛ, третя стадія означає, що дихальна недостатність стає небезпечною для життя. При цій формі хвороби з’являється так зване «легеневе серце». Очевидні прояви хвороби: обмеження потоку повітря при видиху, задишка часта і сильна.
При розвитку ХОЗЛ в якості ускладнень з’являються:
- пневмонія;
- недостатність дихання, зазвичай в гострій формі.
Рідше спостерігають:
- пневмотораксы;
- недостатність серця;
- * пневмосклероз.
При відвідуванні лікаря хворому доведеться пройти ряд досліджень, що дозволяють визначити ХОЗЛ або знайти іншу причину проблем зі здоров’ям. Діагностичні заходи включають в себе:
- загальний огляд;
- спірометрію;
- пробу через бронходилятатор, що включає в себе інгаляції при ХОЗЛ, до і після яких проводять спеціальне дослідження дихальної системи, спостерігаючи за змінами показників;
- рентгенографію, додатково – томографію, якщо випадок неясний (це дозволяє оцінити, наскільки великі структурні зміни).
Обов’язково збирають зразки мокротиння для аналізу виділень. Це дозволяє робити висновки про те, наскільки сильно запалення і якого воно характеру. Якщо мова йде про загострення ХОЗЛ, то за мокротинні можна зробити висновки, який мікроорганізм спровокував інфекцію, а також які антибіотики проти нього можна застосовувати.
Проводиться бодиплетизмография, в ході якої оцінюють зовнішнє дихання. Це дозволяє уточнити об’єм легенів, ємність, а також ряд параметрів, які неможливо оцінити при спірографії.
Обов’язково беруть кров на загальний аналіз. Це дає можливість виявити гемоглобін, еритроцити, на тлі чого роблять висновки про кисневому дефіциті. Якщо мова йде про загострення, тоді загальний аналіз дає інформацію про запальному процесі. Аналізують кількість лейкоцитів і ШОЕ.
Кров також досліджують на вміст газів. Це дозволяє виявити не тільки концентрацію кисню, а також вуглекислого газу. Можна коректно оцінити, чи достатньою мірою кров насичена киснем.
Незамінними дослідженнями стають ЕКГ, ЕХО-КГ, УЛЬТРАЗВУКОВЕ дослідження, в ході яких лікар отримує коректну інформацію про стан серця, а також дізнається тиск у легеневій артерії.
Нарешті, проводиться фибробронхоскопия. Це такий вид дослідження, в ході якого уточнюється стан слизової всередині бронхів. Доктора, застосовуючи спеціальні препарати, отримують зразки тканин, дозволяють дослідити клітинний склад слизової.
В залежності від специфіки випадку можуть призначити додаткове відвідування пульмонолога для уточнення стану організму.
До найбільш поширених симптомів захворювання відноситься задишка та кашель з виділенням мокротиння. При розвитку хвороби легенів значно ускладнюється навіть мінімальна фізична активність.
До найбільш характерними ознаками захворювання відносяться:
- Кашель. Один із найперших ознак ХОЗЛ. Курці списують на кашель наслідок шкідливої звички. І якщо спочатку кашель несильним і епізодичний, то поступово він переходить в хронічну форму, стаючи практично безперервним. Найчастіше кашель мучить в нічний час;
- Мокрота. Цей симптом виникає разом з кашлем. Мокрота спочатку виділяється в незначному розмірі. Однак при гострій формі захворювання при кашлі може виділятися рясна і навіть гнійна мокрота;
- Задишка. Відноситься до більш пізніх симптомів хвороби. Задишка може з’явитися через роки після виникнення перших симптомів. Найчастіше цей симптом виникає при значному фізичному навантаженні або гострому респіраторному захворюванні. На останніх стадіях задишка переходить у серйозну дихальну недостатність.
Обов’язково почитайте:
Як правильно виконати лікування набряку слизової носа в домашніх умовах
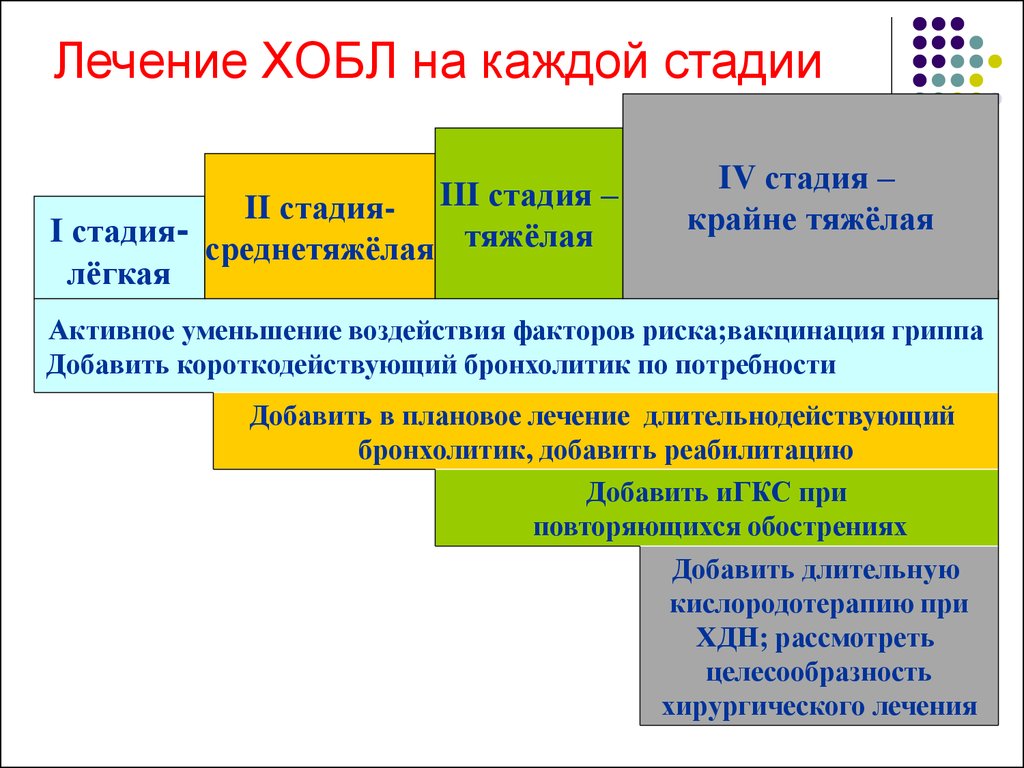
В залежності від тяжкості захворювання, можна виділити чотири стадії, для кожної з яких характерні свої симптоми:
- Перша стадія. Протікає в легкій формі. Найчастіше хворі навіть не помічають у себе порушення роботи легенів. Серед симптомів слід виділити хронічний кашель, за яким лікарі і ставлять діагноз. Однак на першій стадії може бути відсутнім і кашель;
- Друга стадія. Перебіг хвороби на другій стадії має середню тяжкість. Виникає загострення захворювання, що супроводжується сильним кашлем, виділенням мокротиння і задишкою при значному фізичному навантаженні;
- Третя стадія. Перебіг захворювання характеризується як важкий. Часто виникають загострення захворювання, задишка збільшується й переходить у дихальну недостатність;
- Четвірна стадія. На даній стадії стан людини сильно погіршується, а часті загострення стають небезпечними для життя. На такій стадії відзначається важка бронхіальна обструкція, і може виникнути розвиток легеневого серця. Четверта стадія хвороби приводить людину до інвалідності, і може закінчитися летальним результатом.
Існує всього 4 ступеня тяжкості даного захворювання. Симптоми проявляються не відразу. Часто хворі звертаються за лікарською допомогою пізно, коли вже в легенях розвивається незворотній процес і їм ставиться діагноз ХОЗЛ. Стадії захворювання:
- Легка – зазвичай не проявляється клінічними симптомами.
- Середньотяжка – може бути кашель вранці з мокротою або без неї, задишка при фізичних навантаженнях.
- Важка – кашель з великою відходженням мокротиння, задишка навіть при незначному навантаженні.
- Вкрай важка – загрожує життю хворого, пацієнт худне, задишка навіть у спокої, кашель.
Часто хворі на початкових етапах не звертаються за допомогою до лікаря, дорогоцінний час для лікування вже втрачено, в цьому і полягає підступність ХОЗЛ. Ступеня тяжкості перша і друга протікають зазвичай без виражених симптомів.
Турбує тільки кашель. Виражена задишка з’являється у хворого, як правило, тільки на 3-й стадії ХОЗЛ. Мірою від першої до останньої у хворих можуть протікати з мінімальними симптомами у фазу ремісії, але варто трохи переохолодитися або застудитися, стан різко погіршується, настає загострення хвороби.
Діагностика ХОЗЛ здійснюється на підставі спірометрії – це основне дослідження для постановки діагнозу.
Спірометрія – це вимір функції зовнішнього дихання. Хворому пропонується зробити глибокий вдих і такий же максимальний видих у трубочку спеціального приладу. Після цих дій комп’ютер, підключений до приладу, оцінить показники, та у разі їх відмінності від норми дослідження повторюють через 30 хвилин після вдиху ліки через інгалятор.
Це дослідження допоможе пульмонолога визначити, чи є кашель і задишка симптомами ХОЗЛ або якоїсь іншої хвороби, наприклад, бронхіальної астми.
Для уточнення діагнозу лікар може призначити додаткові методи обстеження:
- загальний аналіз крові;
- вимірювання газів крові;
- загальний аналіз мокротиння;
- бронхоскопію;
- бронхографию;
- РКТ (рентгенівська комп’ютерна томографія);
- ЕКГ (електрокардіограма);
- рентген легенів або флюорографію.
Відмова від куріння є ефективним доведеним методом, здатним призупинити розвиток ХОЗЛ і зниження легеневих функцій. Інші методи можуть полегшити перебіг хвороби або відсунути загострення, прогресування захворювання зупинити не в змозі.
Профілактика грипу та пневмонії допоможе запобігти загостренню захворювання і подальший розвиток хвороби. Необхідно щорічно робити щеплення від грипу перед зимовим сезоном, краще в жовтні.
Кожні 5 років необхідна ревакцинація від пневмонії.
Звернемося до історії даного захворювання. Саме поняття – хронічна обструктивна хвороба легень – з’явилося лише наприкінці 20-го століття, а такі терміни, як “бронхіт” і “пневмонія” вперше прозвучали тільки в 1826 році.
Далі, через 12 років (1838 р) відомий лікар-клініцист Григорій Іванович Сокільський описав інше захворювання – пневмосклероз. У той час більшість вчених медиків припускали, що причина більшості хвороб нижніх дихальних шляхів – саме пневмосклероз. Таке ураження легеневої тканини отримало назву “хронічна інтерстиціальна пневмонія”.
У наступні кілька десятиліть вчені всього світу вивчали протягом і пропонували методи лікування ХОЗЛ. Історія хвороби нараховує десятки наукових праць медиків. Так, наприклад, неоціненні заслуги у вивчення даного захворювання вніс великий радянський учений, організатор паталого-анатомічної служби в СРСР, Іполит Васильович Давидовський.
У 2002 році кандидат медичних наук Олексій Миколайович Кокосів оприлюднив свою роботу про історію ХОЗЛ. У ній він вказав, що в довоєнний період і під час ВВВ відсутність правильного і своєчасного лікування укупі з величезними фізичними навантаженнями, переохолодженнями, стререссом і недоїданням призвело до зростання серцево-легеневої недостатності у ветеранів-фронтовиків.
Цьому питанню було присвячено багато симпозіумів і робіт медиків. Тоді ж професор Володимир Микитович Виноградов запропонував термін ХНЗЛ (хронічне неспецифічне захворювання легень), але ця назва не прижилася.
Діагноз ХОЗЛ: стадії
- При эмфизематозном варіанті відзначається підвищення повітряності легень за рахунок руйнування альвеол, більш різко виражені функціональні порушення, визначають падіння насичення крові киснем, зниження працездатності і прояви легеневого серця. При описі зовнішнього вигляду такого пацієнта користуються словосполученням “рожевий пыхтельщик”. Найчастіше це курящий чоловік у віці близько 60 років з дефіцитом ваги, рожевим обличчям і холодними руками, страждає вираженою задишкою і кашлем з мізерною слизової мокротою.
- Хронічний бронхіт проявляє себе кашлем з мокротою (протягом трьох місяців за останні 2 роки). Пацієнт з таким варіантом патології підходить під фенотип “синій отечник”. Це жінка або чоловік близько 50 років зі схильністю до повноти, з дифузною синюшністю шкіри, кашель з рясним слизово-гнійною мокротою, схильний до частих респіраторних інфекцій, часто страждає від правожелудочсковой серцевої недостатності (легеневого серця).
При цьому патологія досить довгий період часу може протікати без реєстрованих пацієнтом проявів, розвиваючись і прогресуючи повільно.
У патології виділяються фази стабільності і загострення. У першому випадку прояву незмінні протягом тижнів або навіть місяців, динаміка відстежується лише при спостереженні протягом року. Загострення знаменується погіршенням симптомів протягом не менше 2 доби.
Клінічно значущими вважаються часті загострення (від 2 за 12 місяців або загострення, що спричинили із-за тяжкості стану госпіталізацію), після яких пацієнт виходить з меншими функціональними можливостями легенів. У цьому випадку число загострень впливає на тривалість життя пацієнтів.
Окремим варіантом, виділеним в останні роки, стала асоціація бронхіальна астма/ХОЗЛ, що розвинулася у курців, які страждали астмою раніше (так звані оверлап-синдром або перехресний синдром).
Класифікація стадій даної хвороби була скасована комітетом експертів GOLD у 2011 році. Нова ж оцінка ступенів тяжкості об’єднала не тільки показники бронхіальної прохідності (за даними спірометрії см табл 3), але й клінічні прояви, реєструються у хворих, а також частоту загострень. Див табл 2
Для оцінки ризиків використовують опитувальники см табл 1
Формулювання діагнозу хронічної обструктивної хвороби легень виглядає так:
- хронічна обструктивна хвороба легень
- (бронхитический або эмфизематозный варіант),
- легка (середньотяжкий, тяжкий, дуже тяжкий) ступенем ХОЗЛ,
- виражені клінічні симптоми (ризик за опитувальником більше або дорівнює 10 балам), невиражені симптоми ({a}lt;10),
- рідкісні (0-1) або часті (2 або більше) загострення,
- супутні патології.
Про причини детальніше
Ефективна профілактика ХОЗЛ поки знаходиться в стадії розробки, але люди, які хочуть зберегти своє здоров’я, повинні уявляти, як ті чи інші причини впливають на людський організм, провокуючи цю патологію. Усвідомивши їх небезпеку і виключивши шкідливі фактори, можна знизити ймовірність розвитку захворювання.
Перше, що заслуговує згадування у зв’язку з ХОЗЛ, – це, звичайно ж, куріння. В рівній мірі негативно впливає і активне, і пасивне. Зараз медицина з упевненістю говорить, що саме куріння – це найголовніший фактор розвитку патології. Хвороба провокує як нікотин, так і інші компоненти, що містяться в тютюновому димі.
У чому механізм появи захворювання при курінні пов’язаний з тим, який провокує патологію при роботі в шкідливих умовах, так як тут людина теж дихає повітрям, наповненим мікроскопічними частинками.
шліфувальників, полірувальників, металургів. Також цього захворювання схильні зварювальники та службовці целюлозних фабрик, працівники сільського господарства. Всі ці умови праці пов’язані з агресивними пиловими факторами.
Додатковий ризик пов’язаний з недостатньою медичною допомогою: у інших немає поблизу кваліфікованих лікарів, інші намагаються уникнути регулярного медичного огляду.
Точної причини розвитку захворювання не виявлено.
До основних факторів, які підвищують ризик розвитку ХОЗЛ, відноситься:
- куріння;
- проживання у сирому та холодному кліматі;
- хронічний або гострий затяжний бронхіт;
- несприятливі умови праці;
- різні захворювання легенів;
- генетична схильність.
У групу ризику входять:
- люди з низьким рівнем доходу, які використовують для опалення і приготування їжі тверде паливо;
- курці з великим стажем;
- жителі великих міст з високим рівнем загазованості.
Тому 9 з 10 випадків захворювання діагностується в країнах з низьким або середнім рівнем доходу. Це пов’язано не тільки з гіршими умовами життя і праці, але і з відсутністю ефективної профілактики.
Причин кілька. Найважливіша з них – це слабкий імунітет людини. А також:
- Тютюнопаління. Це, напевно, друга з основних причин виникнення хронічної обструктивної хвороби легень. Першою стадією захворювання прийнято приймати бронхіт курця.
- Генетична схильність.
- Робота на шкідливих виробництвах. Наявність у повітрі часток кадмію і кремнію теж можуть бути причиною початку захворювання. Серед небезпечних виробництв – будівництво, робота на шахтах по видобутку мінеральної сировини, елеватори, металургійні комбінати.
- Робота в непровітрюваному приміщенні.
- Використання хімічних препаратів для лікування інших хвороб.
Тому, якщо ви не зловживаєте тютюнопалінням, а працюєте на шкідливих виробництвах, слід убезпечити свої органи дихання від проникнення небажаних мікроелементів. За якими ознаками можна розпізнати захворювання?
Симптоми ХОЗЛ
До ранніх проявів хвороби варто віднести скарги на кашель і (або) задишку.
- Кашель частіше з’являється вранці, при цьому відділяється те чи інше кількість слизового мокротиння. Є зв’язок кашлю і з періодами інфекцій верхніх дихальних шляхів. Так як пацієнт частіше пов’язує кашель з курінням або впливом несприятливих факторів повітряного середовища, він не приділяє цьому прояву належної уваги і більш детально обстежується рідко.
- Вираженість задишки можна оцінити за шкалою Британського медичного ради (MRC). Нормально відчувати задишку при сильному фізичному навантаженні.
- Легка задишка 1 ступеня – це форсоване дихання при швидкій ходьбі або підйому на пологий пагорб.
- Середня тяжкість і 2 ступінь – задишка, що змушує на рівній місцевості ходити повільніше, чим здорова людина.
- Важкою задишкою 3 мірою визнається стан, коли пацієнт задихається при проходженні стометрівки або через декілька хвилин ходьби по рівній місцевості.
- Дуже важка задишка 4 ступеня виникає під час одягання або роздягання, а також при виході з будинку.
Інтенсивність даних проявів змінюється від стабільності до загострення, при якому збільшується вираженість задишки, наростає обсяг мокротиння та інтенсивність кашлю, змінюється в’язкість і характер відокремлюваного мокротиння.
Симптоматика
Захворювання ХОЗЛ – що це таке? Як лікується? Як запідозрити його у себе? Ця абревіатура (як і її розшифровка – хронічна обструктивна хвороба легень) і донині багатьом нічого не говорить. Незважаючи на широке поширення патології, люди навіть не знають про те, якому ризику піддаються їх життя.
- кашель, мокрота слизова (зазвичай вранці);
- задишка, яка спочатку виникає при навантаженні, з часом супроводжує спокій.
Якщо при ХОЗЛ загострення, то зазвичай причиною тому – інфекція, що впливає на:
- задишку (збільшується);
- мокротиння (стає гнійною, виділяється в більшому обсязі).
При розвитку захворювання, якщо була діагностована хронічна обструктивна хвороба легень, симптоми такі:
- серцева недостатність;
- біль у серці;
- пальці і губи набувають синюшний відтінок;
- кістки ниють;
- м’язи слабшають;
- пальці товщають;
- нігті змінюють форму, стають опуклими.
Нелегочные прояви
Як будь-яке хронічне запалення, хронічна обструктивна хвороба легень чинить системну дію на організм і призводить до ряду порушень, не пов’язаних з фізіологією легенів.
- Дисфункція скелетних м’язів, що беруть участь в диханні (міжреберних), м’язові атрофії.
- Поразка внутр6нней вистилки судин і розвиток атеросклеротичних уражень, збільшення схильності до тромбообрахованию.
- Випливає з попереднього обставини ураження серцево-судинної системи (артеріальна гіпертензія, ішемічна хвороба серця, в тому числі, гострий інфаркт міокарда). При цьому для осіб з артеріальною гіпертензією на тлі ХОЗЛ більш характерна гіпертрофія лівого шлуночка і його дисфункція.
- Остеопороз та пов’язані з ним спонтанні переломи хребта і трубчастих кісток.
- Ниркова дисфункція зі зниженням швидкості клубочкової фільтрації, оборотних зниження кількості відокремлюваної сечі.
- Емоційні і психічні порушення виражаються в розладах працездатності, схильності до депресій, зниженому емоційному фоні, тривожності. При цьому, чим більший ступінь тяжкості основної хвороби, тим гірше піддаються корекції емоційні розлади. Також у хворих реєструються порушення сну і нічні апное. Хворий на ХОЗЛ середньої і важкої ступені нерідко демонструє когнітивні розлади (страждають пам’ять, мислення, здатність до навчання).
- В імунній системі відзначається збільшення фагоцитів, макрофагів, у яких, тим не менш, падає активність і здатність до поглинання бактеріальних клітин.
Можливі ускладнення
ХОЗЛ – хронічне захворювання, яке може протікати в чотирьох формах. Легкою, середньою, тяжкою і вкрай тяжкою. Легка майже не діагностується. А при середній і важкій необхідно комплексне підтримуюче лікування. Тому що можуть розвинутися такі ускладнення:
- Легенева гіпертензія, тобто підвищення кров’яного тиску;
- Тромбоз;
- Миготлива аритмія;
- Гостра серцева недостатність;
- Пневмоторакс;
- Пневмосклероз;
- Пневмонія;
- Дихальна недостатність.
На відновлення працездатності після проведення операції з приводу лікування розглянутого недуги, в середньому, йде рік.
Протягом перших 4-5 днів пацієнт перебуває з дренажними трубками в прооперированном ділянці. Протягом цього періоду його турбують головні болі, задишка, втома. Зазначені явища пояснюються дефіцитом кисню в організмі.
Щоб мінімізувати ризик інфікування, призначають антибіотикотерапію, а для купірування больових відчуттів перший час слід приймати знеболюючі засоби.
- Дуже важливо протягом реабілітаційного періоду стежити за своєю вагою. Зайві кілограми будуть чинити тиск на діафрагму. Харчуватися потрібно часто, але невеликими порціями, роблячи акцент на корисної для здоров’я їжі.
- Фізичні навантаження в перший час слід обмежити пішими прогулянками на свіжому повітрі.
- Від шкідливих звичок варто назавжди відмовитися.
- Також потрібно уникати переохолодження і максимально берегти себе від простудних захворювань.
- Запалення легенів
- Пневмоторакс
- Гостра дихальна недостатність
- ТЕЛА
- Бронхоектази
- Легеневі кровотечі
- Легенева гіпертензія ускладнює до 25% середньо випадків легеневої обструкції і до 50% важких форм хвороби. Її цифри дещо нижче, чим при первинній легеневій гіпертензії і не перевищують 50 мм. рт.ст. Часто саме підвищення тиску в легеневій артерії стає винуватцем госпіталізації та смертності хворих.
- Легеневе серце (у тому числі, декомпенсація його з вираженою недостатністю кровообігу). На формування легеневого серця (правошлуночкової серцевої недостатності) безсумнівний вплив має стаж і обсяг куріння. У курців із сорокарічним стажем легеневе серце – це майже обов’язковий супровід ХОЗЛ. При цьому формування даного ускладнення не розрізняється для бронхитического і емфізематозного варіантів ХОЗЛ. Воно розвивається або прогресує по мірі прогресу основної патології. Приблизно у 10-13 відсотків пацієнтів легеневе серце декомпенсіруются. Майже завжди легенева гіпертензія асоційована з розширенням правого шлуночка, лише у поодиноких хворих розміри правого шлуночка залишаються нормальними.
Виявити непросто
Фактично діагноз ХОЗЛ ставиться при початковій формі захворювання набагато рідше, чим така зустрічається в дійсності. Це пов’язано з тим, що симптоми виражені неяскраво. На самому початку патологія нерідко тече потай.
На ранній стадії нерідкі епізодичні випадки, коли людина відкашлює великий обсяг мокротиння. Оскільки це відбувається нечасто, люди рідко турбуються і не звертаються до лікаря вчасно. До лікаря приходять пізніше, коли прогрес хвороби призводить до хронічного кашлю.
Якість життя
Для оцінки даного параметра використовуються Опитувальники SGRQ і HRQol, тести Pearson χ2 та Fisher. Враховується вік початку куріння, кількість викурених пачок, тривалість симптомів, стадія захворювання, ступінь задишки, рівень газів крові, кількість загострень і госпіталізацій за рік, наявність супутніх хронічних патологій, ефективність базисного лікування, участь в програмах реабілітації,
- Одним з факторів, який необхідно враховувати при оцінці якості життя пацієнтів з ХОЗЛ стає стаж куріння і кількість викурених сигарет. Дослідження підтверджують. Що зі збільшенням стажу паління у пацієнтів ХОЗЛ істотно знижується соціальна активність, і наростають депресивні прояви, відповідальні за зниження не тільки працездатності, але і соціальної адаптованості і статусності хворих.
- Наявність супутніх хронічних патологій інших систем знижує якість життя за рахунок синдрому взаємного обтяження і збільшує ризик летальних випадків.
- Більш старші пацієнти мають гірші функціональні показники і можливості компенсації.
Ситуація ускладнюється
Якщо захворювання було діагностовано і вжиті заходи лікування, не завжди, наприклад, народне лікування ХОЗЛ показує хороші результати. Нерідко ускладнення відбувається через сторонньої інфекції.
При появі додаткового інфікування навіть у спокої людина страждає задишкою. Спостерігається зміна характеру відділень: мокрота перетворюється у гнійну. Можливі два шляхи розвитку хвороби:
- бронхіальний;
- эмфизематозный.
У першому випадку харкотиння виділяється в дуже великих обсягах і регулярно мучить кашель. Нерідкі випадки інтоксикації, бронхи страждають від гнійних запалень, можливий ціаноз шкірних покривів. Обструкція розвивається сильно. Легенева емфізема для цього типу хвороби характерна слабка.
При эмфизематозном типі задишка фіксується респіраторна, тобто складно видихнути. Переважає легенева емфізема. Шкіра набуває рожевий відтінок сірого. Змінюється форма грудної клітки: вона нагадує бочку.
Консервативне лікування ХОЗЛ – ефективні терапевтичні методи, препарати
- Скринінгової методой виявлення патології стає спірометрія. Відносна дешевизна методу і простота виконання діагностики дозволяє охопити їм достатньо широкі маси пацієнтів первинної лікувально-діагностичного ланки. Діагностично значущими ознаками обструкції станоятся труднощі з видихом (зниження відношення об’єму форсованого видиху до форсованої життєвої ємності легенів менше 0,7).
- У осіб без клінічних проявів захворювання можуть насторожувати зміни експіраторної частини кривої “потік-об’єм”.
- Додатково при виявленні труднощів з видихом проводяться лікарські тести з використанням інгаляційних бронхорозширюючих засобів (Сальбутамолу, Іпратропію броміду). Це дозволяє відокремити пацієнтів з оборотними порушеннями бронхіальної прохідності (бронхіальною астмою) від пацієнтів з ХОЗЛ.
- Рідше користуються добовим моніторуванням дихальної функції з метою уточнити варіабельність розладів в залежності від часу доби, навантаження, наявності шкідливих факторів у вдихуваному повітрі.
Додатково лікар призначить лікування, яке здатне уповільнити процес руйнування легенів, а також значно поліпшити самопочуття.
Обов’язково почитайте:
Особливості лікування плевриту легенів в домашніх умовах
У лікуванні захворювання використовуються такі засоби:
- Муколітичні препарати. Забезпечують розрідження слизу і її видалення з бронхів;
- Бронхолітики. Прийом препаратів розширює бронхи завдяки розслабленню її стінок;
- Антибіотики. Рекомендується при ускладненні захворювання, щоб зняти запалення;
- Інгібітори протизапальних медіаторів. Дані препарати гальмують активацію речовин, які відповідають за запальний процес;
- Глюкокортикостероїди. Являють собою гормональні препарати, які використовуються при загостренні захворювання для зняття нападу дихальної недостатності.
Бронхолітики найчастіше випускаються у формі інгаляцій, які можуть використовувати люди будь-якого віку, включаючи літніх людей. Така форма препарату найбільш безпечна, і не навантажує печінку, нирки та інші органи.
Ефективним методом лікування є відвідування програми реабілітації, яка допомагає навчитися самостійно зупиняти напад. Програма включає в себе комплекс вправ, а також рекомендації по харчуванню.
При запущеній формі ХОЗЛ рекомендується приймати курси кисневої терапії. Це одне з найбільш ефективних засобів при прогресуючої дихальної недостатності.
У поєднанні з лікарськими препаратами для лікування захворювання широко використовують і немедикаментозні методи. Це киснева терапія та реабілітаційні програми. Крім того, хворі на ХОЗЛ повинні розуміти, що необхідно повністю відмовитися від куріння, т. к.
Особливу увагу слід звернути на якісне і повноцінне харчування пацієнтів з ХОЗЛ. Лікування та покращення якості життя хворих з подібним діагнозом багато в чому залежить від них самих.
Першочерговими завданнями при виборі тактики лікування цієї недуги є поліпшення якості життя хворого, мінімізація ризику розвитку загострень, обмеження розвитку бронхообструкції.
З цією метою рекомендується проводити наступні заходи:
- Звести до мінімуму перебування в приміщеннях/місцевостях, де високий рівень концентрації шкідливих речовин.
- Ведення спортивного способу життя пацієнтам, у яких діагностується легкий перебіг ХОЗЛ. Акцент слід робити на спортивну ходьбу, плавання, гімнастику.
- Регулярна вакцинація від грипу та пневмококових інфекцій. Найбільш підходящий час для ін’єкцій – з жовтня по середину листопада.
- Відмова від шкідливих звичок. У першу чергу це стосується тютюнопаління.
- Адекватне харчування, збагачений протеїнами. Пацієнтам слід також стежити за своєю масою тіла, уникаючи ожиріння.
Для вивчення всіх тонкощів поведінки при зазначеній патології рекомендується відвідувати
«Школи хворих на ХОЗЛ».
Тут працюють фахівці проведуть роз’яснювальні роботи щодо підбору адекватного фізичного навантаження, ознайомлять з наявними лікарськими засобами в боротьбі з недугою, навчать, як правильно застосовувати інгалятори.
- Оксигенотерапію. Подача кисню (не менше 1-2 л в хвилину) здійснюється протягом 15 годин.
- Застосування кисневих респіраторів, режим вентиляції яких підбирається для кожного пацієнта в рамках стаціонару. Зазначений респіратор повинен функціонувати поки пацієнт спить, а також до них звертаються на кілька годин у денний час доби.
- Перкусионный дренаж вмісту бронхів.
- Дихальна гімнастика.
- Пацієнт отримує необхідне медикаментозне лікування.
- Хворий повністю відмовився від тютюнопаління.
- У пацієнта є бажання проводити оксигенотерапію.
- Бронхорозширювальні препарати. Подібні засоби усувають спазм в бронхах, сприяють їх розширення, і забезпечують підтримання їх нормальної форми. На початкових стадіях хвороби призначають короткодействующие медикаменти, ефект яких утримується максимум 6 годин. При більш запущених станах звертаються до длительнодействующим засобів, їх вистачає на 12-24 години.
- Муколітики. Розріджують мокротиння і полегшують його відходження.
- Протизапальна терапія. Застосовується в тих випадках, якщо описані вище препарати не запобігають запальні процеси в бронхах. Включає наступні препарати:
— Глюкокортикостероїди. Їх часто використовують інгаляційно. Для поліпшення стану потрібно кілька місяців. Припинення прийому даних препаратів веде до погіршення перебігу цієї хвороби. Головним побічним ефектом такого лікування є кандидоз ротової порожнини. Зазначеного ускладнення можна уникнути, якщо після кожної інгаляції полоскати рот.
— Вітамінотерапія.
— Інгібітори фосфодіестерази-4. Допомагають мінімізувати ризик розвитку загострень при бронхитическом тип патології.
- Антибіотикотерапія. Показана тільки при інфекційних загостреннях.
Народні засоби для лікування ХОЗЛ
- Бронхорасширяющие призначаються або постійно, або в режимі потреби. Перевагу мають інгаляційні форми тривалої дії.
- Тривалі бета-2 агоністи: Формотерол (в аерозолі або порошковому інгаляторі), Индакатерол (порошковий інгалятор), Олодатерол.
- Агоністи короткої дії: аерозолі Сальбутамол або Фенотерол.
- Антихолінергічні дилятаторы короткої дії – аерозоль Іпратропію бромід, тривалі – порошкові інгалятори Тіотропію бромід і Гликопиррония бромід.
- Об’єднані бронходилятаторы: аерозолі Фенотерол плюс Іпратропію бромід (Беродуал), Сальбутамол плюс Іпратропію бромід (Комбивент).
- Глюкокортикостероїди в инагляторах володіють низьким системним і побічним ефектом, добре увеличсивают бронхіальну прохідність. Вони зменшують кількість ускладнень і підвищують якість життя. Аерозолі Бекламетазона дипропіонат та Флутиказона пропіонат, порошковий Будесонид.
- Комбінації глюкокортикоїдів та бета2-агоністів дозволяє знизити смертність, хоча і підвищує ризики розвитку пневмонії у пацієнтів. Порошкові інгалятори: Формотерол з Будесонидом (Симбикорт турбухаллер, Формисонид, Спиромакс), Салметерол, аерозолі: Флутиказон і Формотерол з Беклометазона дипропионатом (Фостер).
- Метилксантини Теофілін у низьких дозах знижує частоту загострень.
- Інгібітор фосфодіестерази-4 – Рофлумиласт урежает загострення важких форм бронхитического варіанту захворювання.
Перш чим приступати до лікування і мати позитивні прогнози на майбутнє потрібно кинути палити. Не вийде застосовувати медикаментозні засоби, і продовжувати купувати сигарети, сподіваючись на часті ремісії.
Тому якщо пацієнту важливо здоров’я і життя йому слід повністю відмовитися від тютюнопаління. Для лікування застосовують як медикаментозну так і немедикаментозну терапію.
При середній тяжкості захворювання у дорослих застосовують наступні препарати і дозування:
- Муколітики. Розріджують слиз і сприяють її евакуації (Амброксол, Трипсин).
- Глюкокортикостероїди. Протизапальні засоби (Преднізолон та інші).
- Бронхорозширювальні засоби (Серетид, Сембикорд).
- Антибактеріальні препарати при загостренні (пеніциліни, цефалоспорини).
- Теофиллины. Знижують легеневу гіпертензію (Теофілін та інші).
- Антіхолінергетіков. Покращують функціонування легенів (Тиотропиум бромід).
Також застосовується киснева терапія, масаж.
Разом з медикаментозними препаратами продовжить період регресії лікування народними засобами:
 Якщо взяти в рівних пропорціях насіння льону, евкаліпт, квітки липи і ромашку вийде чудове дієвий засіб, яке здатне полегшити симптоми. Всі складові ретельно перемішати. Потім столову ложку добре висушеної і подрібненої суміші заварити в склянці окропу. Дати відвару настоятися протягом двох годин. Приймати ліки потрібно два рази в день після їжі протягом двох місяців;
Якщо взяти в рівних пропорціях насіння льону, евкаліпт, квітки липи і ромашку вийде чудове дієвий засіб, яке здатне полегшити симптоми. Всі складові ретельно перемішати. Потім столову ложку добре висушеної і подрібненої суміші заварити в склянці окропу. Дати відвару настоятися протягом двох годин. Приймати ліки потрібно два рази в день після їжі протягом двох місяців;- Коріння кропиви здавна відомі в народній медицині як протизапальний засіб, що сприяє легкому відходженню мокротиння і допомагає позбутися кашлю. Коріння кропиви потрібно перемолоти на м’ясорубці і змішати з цукром у співвідношенні 2 до 3. Повинна вийти однорідна маса. Потім суміш заварити в окропі. Відвар повинен настоятися п’ять-шість годин. Приймати сироп потрібно три рази в день. Вранці, в обід і ввечері;
- Відвари з лікарської рослини мати-й-мачухи мають протизапальну дію та благотворно впливають на органи дихання. Для приготування ліків треба столову ложку висушеної трави залити склянкою окропу, настояти дві години в термосі. Після добре віджати. Приймають ліки по дві столові ложки кожні дві години;
- Чорна редька, змішана з червоним буряком будуть дієвим ліками від симптомів хвороби. Очищені коренеплоди подрібнити на тертці і змішати в рівних частинах. Триста грамів приготовленої м’якоті залити літром дуже гарячої води. Настояти протягом кількох годин. Ліки приймати після прийому їжі три-чотири рази на день по чотири ложки;
- 500 мл молока залити дві столові ложки живокосту. Пропарити в духовій шафі відвар протягом п’яти годин. Необхідно проконтролювати, щоб ліки не закипіло, а весь час було дуже гарячим і запарився. Приймати три рази на день по одній столовій ложці.
Якщо обрана лікарська терапія ХОЗЛ, лікування полягає в постійне (довічне) застосування інгаляторів. Ефективний препарат, що допомагає зняти задишку і поліпшити стан хворого, підбирає лікар-пульмонолог або терапевт.
Бета-агоністи короткої строку дії (інгалятори-рятувальники) здатні швидко зняти задишку, їх використовують тільки в екстрених випадках.
Антихолинолитики короткого терміну дії здатні поліпшити функцію легенів, знімають виражені симптоми хвороби і поліпшують загальний стан хворого. При нечітко виражених симптомах можуть застосовуватися не постійно, а тільки в міру необхідності.
Для хворих з тяжкою симптоматикою призначаються бронходилататори тривалої дії на останніх стадіях лікування ХОЗЛ. Препарати:
- Бета2-адреноміметики тривалої дії (Formoterol, Salmeterol, Arformoterol) здатні знизити кількість загострень, поліпшити якість життя хворого і полегшити симптоматику перебігу хвороби.
- М-холіноблокатори тривалої дії (Tiotropium) допоможуть поліпшити легеневі функції, знижують задишку і полегшують симптоми хвороби.
- Для лікування часто застосовують комбінацію препаратів бета-2-адреноміметиків і антихолінергічних – це набагато ефективніше, чим застосування їх окремо.
- Теофілін (Teo-Dur, Slo-bid) знижує частоту загострень ХОЗЛ, лікування цим препаратом доповнює дію бронходилаторов.
- Глюкокортикоїди, що володіють потужною протизапальною дією, широко використовуються для лікування ХОЗЛ у вигляді таблеток, ін’єкцій або інгаляцій. Інгаляційні препарати, такі як “Флютиказон” і “Будисонин”, можуть знизити кількість загострень, збільшити період ремісії, але не поліпшать дихальні функції. Вони часто призначають у поєднанні з бронходилаторами тривалої дії. Системні глюкокортикоїди у формі таблеток або ін’єкцій призначаються лише в періоди загострення хвороби і нетривалий час, оскільки мають цілий ряд несприятливих побічних ефектів.
- Муколітичні препарати, такі як “Карбоцестеин” і “Амброксол”, значно покращують відходження мокротиння у пацієнтів і позитивно впливають на їх загальний стан.
- Антиоксиданти також використовуються для лікування даного захворювання. Препарат “Ацетилцестеин” здатний збільшити періоди ремісії і знизити кількість загострень. Даний препарат використовують у поєднанні з глюкокортикоїдами і бронходилататорамі.
При лікуванні хронічної обструктивної хвороби легень потрібні величезні зусилля з боку як лікарів, так і самих пацієнтів. Ті зміни в легенях, які відбувалися протягом тривалого часу, неможливо вилікувати стандартною терапією в короткі терміни, за прикладом простудних захворювань.
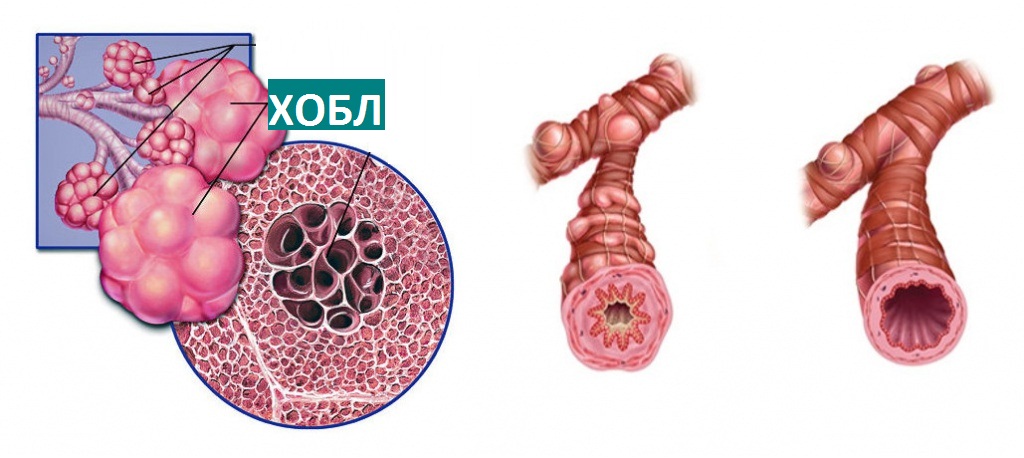
Хронічні зміни дихальної системи супроводжуються ушкодженнями окремих ділянок бронхів. Поступово відбувається їх заростання сполучною тканиною, що призводить до незворотних змін. В результаті, розвивається бронхіальна обструкція, при якій бронхи звужуються.
- Бронхолітики підвищують прохідність бронхів.
- Загострення і набряки знімаються за допомогою спеціальної медикаментозної терапії.
- Важкий стан хворого полегшується глюкокортикоїдами.
- У разі виникнення бактеріальних ускладнень, призначаються антибактеріальні препарати.
- Гостра дихальна недостатність знімається за допомогою кисневої терапії.
Лікування бронхіальної обструкції проводиться із застосуванням бронхолітиків, що вводяться в організм шляхом інгаляцій. Розширення бронхів сприяють теофиллины тривалої дії. Зниження побічних ефектів досягається бронхорозширювальними препаратами у вигляді формотерола або сальбутамолу.
Глюкокортикоїди призначаються, коли бронхіальна обструкція протікає у важкій формі. Але, їх тривале застосування протипоказане, оскільки через це можуть виникнути побічні ефекти, як остеопороз і міопатія.
Для усунення симптомів захворювання, використовуються муколітики розріджують мокротиння такі як: амброксол, АЦЦ, карбоцистеїн. Активність імунної системи посилюється з допомогою иммунорегуляторов. Ці препарати, що застосовуються комплексно, полегшують стан хворого, аж до припинення загострень на тривалий час.
Народні засоби лікування хронічної обструктивної хвороби легень необхідно застосовувати спільно з медикаментозною терапією. Лікування ХОЗЛ народними засобами проводиться за окремою схемою, узгодженою з лікарем.
- Кропиву – 200 грам і шавлія – 100 грам змішати між собою, а потім, подрібнити в порошок. Отримана суміш додається в кип’ячену воду і настоюється протягом 1 години. Готове ліки приймається протягом двох місяців.
- Взяти в сухому вигляді квітки липи – 200 грам, насіння льону – 100 грам, ромашку – 200 грам, подрібнити і заварити в воді з розрахунку на одну склянку окропу – одна столова ложка трав’яної суміші.
- Щоб видалити мокротиння з організму готується спеціальний збір, ефективно знімає втому і збільшує вихід мокротиння. До складу входить насіння льону – 300 грам, ромашки – 100 грам, ягоди анісу, алтея і кореня солодки по 100 грам. Компоненти перемішуються, заливаються окропом, а суміш настоюється протягом півгодини. Проціджений розчин приймається щодня по половині склянки.
Існує думка про високої ефективності ісландського моху в лікуванні ХОЗЛ. Щоб приготувати лікарський відвар, подрібнений мох в кількості 20 грамів і залити половиною літра гарячої води або молока.
До рецептів народної медицини при лікуванні даної патології звертаються тільки як до допоміжного методу, для полегшення симптоматики недуги.
Подібне лікуванняне здатне повністю замінити медикаментозну терапію!
Стабільність і нестабільність при ХОЗЛ
Захворювання може бути в одній з двох форм: стабільною або гострою. При стабільному варіанті розвитку ніяких змін в організмі при спостереженні динаміки змін протягом тижнів, місяців, знайти не вдасться.
А ось при загостренні всього добу-двоє вже показують різке погіршення стану. Якщо такі загострення трапляються двічі на рік або частіше, то вони вважаються клінічно значущими і можуть стати причиною госпіталізації пацієнта. Кількість загострень безпосередньо впливає на якість життя та її тривалість.
У спеціальні випадки виділяють хворих-курців, страждали раніше від бронхіальної астми. При цьому говорять про «перехресному синдрому». Тканини організму такого хворого не здатні споживати потрібне для нормального функціонування кількість кисню, через що різко зменшується здатність організму до адаптації.
Схеми та режими дозування
- Для легкого та середньотяжкого перебігу ХОЗЛ при невираженою симптоматикою і рідкісних загостреннях кращі Сальбутамол, Фенотерол, Іпратропію бромід в режимі “на вимогу”. Альтернатива – Формотерол, Тіотропію бромід.
- При тих же формах з яскравими клінічними проявами Форотерол, Индакатерол або Тіотропію бромід, або їх комбінації.
- Середньотяжкий і тяжкий перебіг з істотним зниженням об’єму форсованого видиху при частих загостреннях, але невираженою клініці потребує призначення Формотероли илил Индакатерола в поєднанні з Будесонидом, Бекламетоазоном. Тобто частіше користуються комбінованими інгаляційними препаратами Симбикорт, Фостер. Можливо і ізольоване призначення Тіотропію. Альтернатива – призначення тривалих бета-2 агоністів і Тіотропію броміду в поєднанні або Тіотропію броміду і Рофлумиласта.
- Середньотяжкий і тяжкий перебіг при вираженій симптоматиці – це Формотерол, Будесонид (Бекламетазон) і Тіотропію бромід або Рофлумиласт.
Загострення ХОЗЛ вимагає не тільки збільшувати дози основних препаратів, але також підключати глюкокортикостероїди (якщо раніше вони не гназначались) і проводити антибіотикотерапію. Тяжкелых больлных нерідко доводиться переводити на киснетерапії або штучну вентиляцію легенів.
Киснева
Наростаюче погіршення кисневого забезпечення тканин вимагає додаткової оксигенотерапії в постійному режимі при зниженні парціального тиску кисню від 55 мм. рт.ст і сатурація менше 88%. Відносними показаннями стають легеневе серце, згущення крові, набряки.
Тривалість лікування займає близько 15 годин на добу з перервами не довше 2 годин. Середня швидкість подачі кисню від 1-2 до 4-5 літрів за хвилину.
Альтернативою у пацієнтів з менш грубими порушеннями вентиляції стає тривала домашня вентиляція легенів. Вона передбачає використання кисневих респіраторів в нічні години і кілька годин вдень. Підбір режимів вентиляції проводиться в стаціонарі або респіраторний центрі.
Протипоказаннями до цього виду терапії стають низька вмотивованість, ажитація пацієнта, розлади ковтання, потреба в тривалій (близько 24 годин) киснетерапії.
До інших методів респіраторної терапії відносять перкусионный дренаж бронхіального вмісту (невеликі обсяги повітря подаються в бронхіальне дерево з певною частотою і під певним тиском), а також дихальна гімнастика з форсованим видихом (надування кульок, дихання ротом через трубочку) або дихальна гімнастика Стрельникової.
Легенева реабілітація повинна проводитись всім пацієнтам. починаючи з 2 ступеня тяжкості. Вона включає навчання дихальної гімнастики і фізичним вправам, при необхідності – навичкам киснетерапії.
Також оказыввается психологічна допомога хворим, проводиться мотивація їх на зміну способу життя, навчання розпізнаванню ознак погіршення захворювання і навичок швидкого звернення за медичною допомогою.
Таким чином, на сучасному етапі розвитку медицини хронічна обструктивна хвороба легень, лікування якого досить детально опрацьовано, – це патологічний процес, який можна не тільки коригувати, але і попереджати.
Хворі з таким діагнозом часто страждають гипоксиями – це зниження кисню в крові. Тому страждає не тільки дихальна система, але і всі органи, оскільки вони недостатньо забезпечуються киснем. У хворих може розвиватися цілий ряд побічних захворювань.
Для поліпшення стану хворих і усунення гіпоксії і наслідків дихальної недостатності при ХОЗЛ лікування проводять з кислородотерапией. Попередньо у хворих вимірюють рівень кисню в крові.
Для цього використовують таке дослідження, як вимірювання газів крові в артеріальній крові. Забір крові проводить тільки лікар, оскільки кров для дослідження повинна бути взята виключно артеріальна, венозна не підійде.
Киснетерапії хворі повинні отримувати не тільки в умовах стаціонару, але і вдома.
ХОЗЛ – визначення захворювання, діагностика, як лікувати
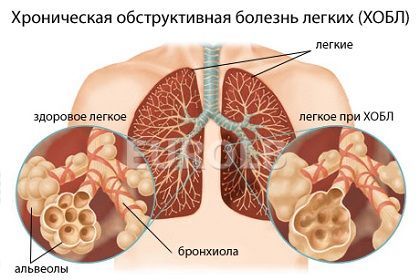
Хронічна обструктивна хвороба легень (ХОЗЛ) – захворювання, яке увібрало в себе симптоми двох – хронічного бронхіту та емфізему легенів. Що таке бронхіт? Це поширене захворювання, при якому уражаються стінки бронхів.
Емфізема – захворювання, при якому розвивається підвищена прозорість легеневої тканини. Порушується легенева вентиляція і кровообіг в органах дихання. Так от якщо з’єднати симптоми двох цих захворювань, то вимальовується загальна картина ХОЗЛ.
Тобто доступ повітря в легені помітно обмежено. Приступати до лікування цього захворювання слід негайно. Але повністю вилікувати не вдасться. З’являються періодично ремісії. Чому ж виникає таке грізне захворювання, що провокує його виникнення?
Лікування ХОЗЛ – непростий процес, що вимагає комплексного підходу. В першу чергу розглянемо немедикаментозні заходи, обов’язкові при захворюванні.
Лікарі рекомендують:
- повністю відмовитися від куріння;
- збалансувати харчування, включити багаті білками продукти;
- коригувати фізичне навантаження, не перенапружуватися;
- знизити вагу до нормативу, якщо є зайві кілограми;
- регулярно нешвидко ходити;
- займатися плаванням;
- практикувати дихальну гімнастику.
Причиною ХОЗЛ служить вплив негативних факторів зовнішнього середовища (найчастіше – сигаретний дим, промислові викиди). У відповідь на що надходять з вдихуваним повітрям токсини і подразники функції секреторного апарату змінюються.
Спостерігаються одночасно два негативних процесу: постійна набряклість і звуження дихальних шляхів у поєднанні з деформацією легеневої тканини, втратою її функції, виділенням надлишкової кількості слизу. В результаті розвиваються реакції, які призводять до пошкодження бронхів, бронхіол і альвеол.
Супутніми явищами ХОЗЛ є:
- втрата ваги,
- легенева гіпертензія,
- формування «легеневого серця»,
- остеопороз,
- тривожні розлади,
- гастроезофагеальний рефлюкс.
Діагностують ХОЗЛ на підставі рентгенографії грудної клітини, дослідження функції легенів, наявності характерних системних захворювань, що сприяють її розвитку – залежність від внутрішньовенних наркотиків, бронхіоліт, еозинофільна гранульома, ВІЛ-інфекція.
Розповідаючи пацієнтам, як лікувати ХОЗЛ у дорослих, доктора в першу чергу згадують про бронхолитиках. Це препарати, під дією яких гладка мускулатура стінок бронхів розслабляється, за рахунок чого бронхи розширюються.
На питання, Чи можна вилікувати ХОЗЛ, сучасна медицина дає негативну відповідь. Пропоновані традиційні методики, в основі яких лежить фармакотерапія, дають можливість запобігти погіршенню стану та підвищити якість життя. Повністю усунути вже існуючі порушення вони не можуть.
Пацієнт може легко откашлять мокротиння. Застій мокротиння в легенях загрожує запаленням. Основні типи бронхолітиків:
- М-холіноблокатори, наприклад, Спирива, Атровент;
- бета-два-агоністи тривалої дії, наприклад, Формотерол, Сальметерол.
У список препаратів, які використовуються при лікуванні ХОЗЛ, входять також:
- глюкокортикостероїди. Як правило, їх призначають у випадках гострої дихальної недостатності. Використовуються препарати місцевої або системної дії. Найчастіше застосовується Преднізолон у таблетках або у формі внутрішньовенної інфузії. Коли стан пацієнта стабілізується, його слід переводити на інгаляційні форми стероїдних гормонів.
- антибіотики. Препарати цього класу також застосовуються під час загострення захворювання. Справа в тому, що в результаті руйнування бронхіол виникає емфізема, утрудняє відтік слизу. Скупчення слизу є сприятливим середовищем для розвитку бактерій, які викликають бронхіт і пневмонію. Щоб їх уникнути, пацієнтам призначають препарати, що відносяться до другого покоління цефалоспоринів, фторхінолонів, інші препарати, що діють переважно на бронхіальну флору. Вводити антибіотики можна інгаляційним методом (небулайзерна терапія), внутрішньом’язово, внутрішньовенно або перорально. Бронхіальну інфекцію діагностують за наявності мокротиння жовтого або зеленого кольору. В умовах стаціонару пацієнтам проводять бакпосевы.
- муколітики. Ці препарати, що розріджують мокротиння і полегшують її виведення із бронхів. В результаті в ній не встигають накопичуватися бактерії в кількостях, достатніх для розвитку бронхіту або пневмонії. Їх поділяють на препарати прямої і непрямої дії.
- препарати непрямої дії впливають на секрецію слизу у дихальних шляхах. При цьому на вже виділилася слиз вони не впливають. Найбільш поширені Бромгексин, Амброксол.
- препарати прямої дії безпосередньо впливають на слиз, яка вже знаходиться в бронхах. Контактуючи зі слизом, що входять до їх складу ферменти розріджують її, сприяють втраті її адгезивних властивостей. Їх вводять переважно інгаляційним методом. Найпоширеніші – Хімотрипсин, Трипсин.
- інші препарати. Щоб замінити глюкокортикостероїди, які мають ряд побічних ефектів (особливо при системному застосуванні), беруть препарати, які нейтралізують вплив медіаторів запалення або чутливих до них рецепторів, наприклад, Фенспірид.
В ході комплексного лікування ХОЗЛ доктора приділяють увагу і терапії супутніх захворювань, наприклад, «легеневого серця». Вирішальне значення мають відмова від куріння, припинення контакту з шкідливими виробничими факторами (переклад на іншу роботу), переїзд в екологічно чисту місцевість.
А якщо ліками?
Звичайно, без медикаментозної терапії при ХОЗЛ теж не обійтися. В першу чергу зверніть увагу на вакцини проти грипу і пневмокока. Краще всього проходити вакцинацію в жовтні-середині листопада, так як далі ефективність знижується, зростає ймовірність, що вже були контакти з бактеріями, вірусами, і ін’єкція не забезпечить імунну відповідь.
Також практикують терапію, головна мета якої – розширити бронхи і зберегти їх у нормальному стані. Для цього борються зі спазмами та застосовують заходи, що зменшують продукування мокротиння. Тут корисні наступні лікарські засоби:
- теофиллины;
- агоністи бета-2;
- М-холінолітики.
Перераховані препарати ділять на дві підгрупи:
- тривалої дії;
- короткої дії.
Перші підтримують бронхи в нормальному стані до 24 годин, друга група діє 4-6 годин.
Медикаменти короткої дії актуальні на першій стадії, а також в майбутньому, якщо в цьому виникає короткочасна потреба, тобто раптово проявляються симптоми, які потрібно терміново усунути. А ось якщо такі медикаменти не дають належного результату, вдаються до ліків тривалої дії.
Також не можна нехтувати протизапальними препаратами, так як вони попереджають негативні процеси в дереві бронхів. Але і використовувати їх поза рекомендації лікарів теж не можна. Дуже важливо, щоб лікар контролював медикаментозну терапію.
Лікарська терапія
При ХОЗЛ призначають глюкокортикостероидные гормональні препарати. Як правило, у вигляді інгаляцій. А ось у формі таблеток такі препарати гарні в період загострення. Курсами їх приймають, якщо хвороба протікає важко, розвинулася до пізньої стадії.

Прямуєте пам’ятати, що найчастіше побічні реакції викликають гормони, що приймаються у формі таблеток або ін’єкцій. У цьому випадку нерідкі:
- остеопороз;
- гіпертонія;
- цукровий діабет.
Якщо ж препарати призначені у формі інгаляцій, їх дія буде м’якше з-за невеликої дози активної речовини, що потрапляє в організм. Така форма застосовується місцево, впливаючи в першу чергу на бронхіальне дерево, що допомагає уникнути більшості побічних явищ.
Також потрібно враховувати, що захворювання пов’язане з хронічними запальними процесами, що означає, дієвими будуть тільки тривалі курси медикаментів. Щоб зрозуміти, чи є результат від обраного препарату, доведеться приймати його не менш трьох місяців, після чого порівняти результати.
Щоб уникнути цього, потрібно полоскати рот кожен раз після прийому засобу.
Що ще допоможе?
При ХОЗЛ активно застосовують антиоксидантні препарати, що містять комплекс вітамінів А, С, Тобто Добре зарекомендували себе муколітичні засоби, так як вони розріджують продуковану слизової мокротиння і допомагають відкашлювати її.
Чималу користь принесли селективні інгібітори фосфодіестерази – 4. Це досить-таки специфічні препарати, які допустимо комбінувати з деякими засобами, використовуваними в терапії ХОЗЛ.
Якщо захворювання спричинене генетичним дефектом, тоді прийнято вдаватися до замісної терапії. Для цього застосовують альфа-1-антитрипсин, який через вродженого пороку не виробляється організмом в достатній мірі.
Профілактичні заходи
Яка практикується профілактика ХОЗЛ? Є ефективні способи попередити розвиток захворювання? Сучасна медицина говорить, що запобігти хворобі можливо, але для цього людина повинна берегти своє здоров’я і ставитися до себе відповідально.
Насамперед потрібно відмовитися від куріння, а також про можливості виключити знаходження у шкідливих умовах.
Якщо хвороба вже виявлена, її прогресування можна уповільнити, застосовуючи вторинні профілактичні заходи. Найбільш результативними себе показали:
- вакцинація, що дозволяє запобігти ураження грипом, пневмококком;
- регулярний прийом призначених лікарем медикаментів. Пам’ятайте, що хвороба хронічна, тому тимчасова терапія не принесе реальної користі;
- контроль за фізичним навантаженням. Це допомагає тренувати м’язи дихальної системи. Слід більше ходити і плавати, користуватися методологіями дихальної гімнастики;
- інгалятори. Ними треба вміти користуватися правильно, так як неправильна експлуатація веде до відсутності результату такої терапії. Як правило, лікар в силах пояснити пацієнту, як застосовувати медикамент, щоб це було ефективно.
Обов’язково почитайте:
Як правильно виконати лікування набряку слизової носа в домашніх умовах
Обов’язково почитайте:
Особливості лікування плевриту легенів в домашніх умовах


