Про хвороби
Катаральний гайморит характеризується процесом запалення на верхніх пазухах. Кожна пазуха володіє невеликим отвором, який прокладає шлях до носової порожнини. При появі набряків, отвір стає вузьким або блокується зовсім.
Коли хвороба тільки дає про себе знати, організм сам починає активну боротьбу з нею. Відбувається вироблення лейкоцитів, що характеризується пригніченням інфекційного процесу. Коли імунітет людини дуже слабкий, мікроелементи проникають у нестачі, що сприяє подальшому розвитку проблеми. Це призводить до набряків і запалень. Медики виділили кілька типів гайморитів:
- Катаральний набряковий – слизова починає опухати, але гною немає.
- Гнійний – характеризується набряклістю і скупченням гною в пазухах.
- Алергічний – активне вироблення слизу, сильна набряклість.
- Однотогенный – набряклість і біль при вживанні їжі.
В ході хвороби з порожнини носа виділяється багато густого слизу. Вона має зеленуватим відтінком. Гостра різновид недуги починається при зневажливому ставленні до здоров’я і відсутності лікування.
Профілактика захворювання
У батьків часто виникає таке питання. Для того, щоб відповісти на нього, необхідно зрозуміти, як саме відбувається розвиток пазух у дитини.
Справа в тому, що з усіх синусів до моменту народження у дитини виявляються сформовані тільки решітчасті пазухи. Гайморові пазухи присутні (вони закладаються на 3 місяці внутрішньоутробного розвитку), проте мають дуже маленький розмір – значною мірою вони формуються лише до п’яти-семи років, а до 12-13 років їх формування завершується. Лобних пазух у новонародженої дитини немає, вони закінчують формування лише до семи-восьми років.
Здатність дітей легко застудитися при контакті з холодним повітрям багато в чому пов’язана якраз з нерозвиненістю синусів – адже в пазухах повітряний потік, уповільнюючись, зігрівається і зволожується перед тим, як відправитися по дихальним шляхам в легені.
У той же час саме з причини відсутності сформованих гайморових і лобних пазух гайморит дуже рідко діагностується у дітей віком 4-5 років, а запалення лобової пазухи практично не зустрічається у дітей, які не досягли семирічного віку.
Тому, коли у батьків виникає питання, чи може бути гайморит у дитини 3 років і які його симптоми, фахівці відповідають, що в даному випадку мова йде, швидше за все, про звичайному нежиті або ж запаленні гратчастих пазух (точніше встановити діагноз допоможе обстеження у спеціаліста).
До анатомо-фізіологічним особливостям будови пазух у дітей відноситься вузькість канальців (соустий), що з’єднують гайморові пазухи і носові ходи. Саме тому у дитини, особливо якщо мова йде про дошкольнике, вірусний гайморит, легше переходить у бактеріальний (катаральний або гнійний), так як порушення відтоку з синусів розвивається швидше.
Такої прискореної динаміки розвитку гнійного процесу в пазухах сприяє й інша особливість – у дитячому віці слизова оболонка носа та синусів більш рихла, має більшу кількість капілярів та лімфатичних судин (порівняно з дорослими), що також створює сприятливі умови для швидкого розвитку набряку.
Серед інших факторів, що привертають до розвитку запалення в гайморових пазухах в дитячому віці – незрілість імунної системи, що визначає схильність до респіраторних інфекцій; велика кількість лімфоїдної тканини носоглотки, яка часто втягується в запальний процес і стає джерелом хронічної інфекції;
Найчастіше у дитини розвивається двосторонній гайморит – це також одна з особливостей перебігу хвороби у дітей. Виникнення запалення в одній пазусі без залучення в процес іншого – велика рідкість.
Крім того, в дитячому віці частіше одноразово уражаються кілька пазух – розвиваються полисинуситы. Так, у дітей 4-7 років гайморит часто поєднується із запаленням гратчастих пазух – этмоидитом, а у дітей, які досягли семирічного віку, – з фронтитом (запалення лобових пазух).
Ще одна особливість: ускладнення синуситів (перехід запального процесу на інші органи) у дітей розвиваються набагато швидше, чим у дорослих людей, що також пов’язано з великою кількістю кровоносних і лімфатичних судин в даній області.
Причини виникнення, симптоми гаймориту у дітей схожі з такими у дорослих людей (детальніше про них можна прочитати тут). Однак перебіг запального процесу в гайморових пазухах в дитячому віці має і свої особливості, пов’язані з анатомічними і фізіологічними нюансами.
Які причини гаймориту у дітей? У 70-80% гострий синусит є ускладненням вірусної інфекції. Вірус, що вражає слизову оболонку порожнини носа, практично завжди проникає і в пазухи, приводячи до розвитку запалення в них.
Відомий лікар-педіатр Е. О. Комаровський вважає, що за будь-якої вірусної інфекції, що супроводжується нежиттю, в запальний процес втягуються також гайморові пазухи, тобто розвивається вірусний гайморит.
Якщо ж евакуація виділень з пазухи порушується (найчастіше це пов’язано з набряком стінок канальця, що йде з гайморової пазухи в носову порожнину, викликаних запальним процесом), в ній починає накопичуватися рідина.
Крім того, вірусні агенти пошкоджують слизову оболонку носових ходів і синусів, порушують захисні бар’єри, що створює умови для розвитку бактеріальної інфекції. Таким чином, вірусна інфекція є лише поштовхом до розвитку гаймориту, чинником, що створює умови для розвитку запалення, викликаного бактеріями.
Ймовірність переходу запалення, викликаного вірусами, бактеріальний процес в пазухах підвищується, якщо є вплив таких негативних чинників, як загальне і місцеве переохолодження, нераціональний характер харчування у дитини, стресові ситуації.
Нерідко гайморит у дітей розвивається на тлі алергічного риніту. Контакт з алергеном призводить до набряку слизової оболонки, порушення відтоку з пазухи. Далі приєднується бактеріальна інфекція і розвивається запальний процес.
Сприяючим чинником до розвитку гаймориту у дітей може стати травма – забиття, пошкодження перегородки носа може стати тим фоном, на якому розвинеться запалення гайморових пазухах. Через пошкодження в синусі скупчується кров, далі приєднується бактеріальна інфекція.
Ситуація ускладнюється, якщо внаслідок травми відбулося зміщення кісток і хрящів в носовій порожнини, яке призвело до механічного порушення відтоку з пазухи. У такій ситуації створюються умови для розвитку хронічного процесу, впоратися з якими можна лише усунувши пошкодження за допомогою хірургічного втручання.
Причиною гаймориту у дітей можуть бути вроджені аномалії будови носової порожнини, наприклад, викривленням носової перегородки. В цій ситуації також порушується відтік з синуса і створюються умови для розвитку захворювання, яке носить рецидивуючий характер.
Нерідко причиною частих гаймориту у дітей є аденоїди. Наявність вогнища хронічного запалення в носоглотці, утруднення носового дихання, що виникає внаслідок збільшення носоглоткової мигдалини – все це створює умови для частих простудних захворювань, службовців поштовхом для розвитку запалення в гайморових пазухах.
Запалення, пов’язане з наявністю вогнища інфекції в ротовій порожнині – одонтогенний гайморит. Якщо у дитини є карієс, пародонтит (особливо, якщо мова йде про верхніх корінних зубах) це може стати причиною хронічного запального процесу в гайморових пазухах.
Наявність хронічного вогнища інфекції в організмі. Якщо у дитини є які-небудь хронічні запальні процеси, наприклад, в нирках, в дихальних шляхах і т. п., це також може стати причиною розвитку гаймориту.
В даній ситуації збудники приносяться в пазуху з током крові і приводять до розвитку запалення. Ситуація ускладнюється тим, що при наявності хронічного вогнища інфекції спостерігається ослаблення імунітету.
Судинні порушення також можуть стати сприяючим чинником для розвитку гаймориту у дітей. Так, при вегетосудинної дистонії погіршується кровопостачання гайморових пазух, порушується живлення тканин, знижується місцевий імунітет, створюються умови для розвитку інфекції.
Які ж ознаки гаймориту у дитини? Симптоми залежать від віку, вираженості процесу. Чим молодша дитина, тим складніше буває поставити діагноз і тим важливіше вчасно звернутися до лікаря при перших ознаках.
Як виявити симптоми гаймориту у дитини 4-5 років, щоб вчасно почати лікування? Незважаючи на те, що запалення гайморових пазух частіше зустрічається у дітей, які досягли п’ятирічного віку, дане захворювання іноді зустрічається і у чотирирічних малюків.
Коли мова йде про цьому віці, батькам слід звертати увагу, насамперед, на загальні ознаки, які свідчать про інтоксикацію, так як малюкові ще важко буває сформулювати скарги, пов’язані з місцевими проявами.
При гаймориті у дитини підвищується температура (38-39 °С), змінюється поведінка: він стає млявим, вередує, погано їсть, з носа з’являється гнійне відокремлюване, можлива поява набряклості в області проекції пазух.
При розвитку гаймориту у дитини 6-7 років, хворий, як правило, вже може сформулювати скарги, що дозволяють розпізнати захворювання: головний біль, що посилюється при нахилі голови, біль в області проекції синусів, яка іноді «віддає» в зуби.
Може спостерігатися гнійне відокремлюване з носа, або, навпаки, відсутність виділень при відчутті закладеності носа. Крім того, буде спостерігатися і ознаки, що свідчать про загальної інтоксикації: в’ялість, слабкість, пропасниця, блідість, біль у м’язах
Симптоми гаймориту у підлітків практично тотожні таким у дорослих. Це головний біль, який посилюється при різких рухах голови, нахилах, біль у ділянці пазух, зубний біль, стає більш вираженою при жуванні, набряклість в області щік.

Також до ознак гаймориту у підлітків відносяться лихоманка, млявість, зниження апетиту, блідість та інші загальні прояви.
При розвитку гаймориту у дитини симптоми хвороби, про які ми говорили вище, як правило, розвиваються на тлі ознак вірусної інфекції (нежить, який, незважаючи на лікування, зберігається більше 7-10 днів).
Як визначити, що у дитини гайморит? Для того, щоб поставити діагноз, необхідно обов’язково звернутися до лікаря. На першому етапі фахівець аналізує скарги пацієнта (або відомості про стан дитини, отримані при опитуванні батьків), проводить огляд – виявляє зони хворобливості шляхом перкусії (простукування) в області проекції гайморових пазух, досліджує стан носової порожнини за допомогою риноскопа.
Групи ризику
У групу ризику утворення катарального гаймориту потрапляють такі люди, як:
- Маленькі дітки. Вони дуже різко реагують на будь-які зміни мікроклімату в кімнаті.
- Люди, які страждають хронічними алергічними нежиті.
- Люди, з частими рецидивами захворювання ЛОР органів.
- Пацієнти, яким зробили операцію на носовій порожнини.
Коли людина страждає від захворювань шляхів дихання, які характеризуються, як хронічні, то він потрапляє в групу ризику.
Причини виникнення
Захворювання може виникати в результаті інфікування збудниками респіраторних інфекцій або на тлі алергічної реакції. У переважній більшості випадків спочатку має місце зараження вірусними інфекціями при ГРВІ:
- парагрип;
- аденовіруси;
- риновірусами;
- вірусами Коксакі;
- грип;
- рідше — кір.
Так як вірусна інфекція сильно послаблює місцевий імунітет, другою хвилею після неї часто йде бактеріальна (її створюють стрептококи, стафілококи і інші неспецифічні мікроби). Вони також можуть провокувати розвиток катарального гаймориту, який без лікування з великою часткою ймовірності переходить в гнійний.
Але чому в одних людей на тлі ГРВІ або перебування на холоді з’являються ознаки запалення верхньощелепних пазух, а в інших ні? Справа в тому, що є зовнішні і внутрішні фактори, що провокують розвиток гаймориту:
- аденоїди;
- викривлення носової перегородки;
- хронічні захворювання горла і носоглотки (особливо риніти);
- часті рецидивуючі ГРВІ;
- затяжні риніти;
- наявність поліпів і кіст в гайморових пазухах;
- низький імунітет.
Катаральний гайморит може розвиватися як алергічна реакція після попадання в ніс подразників — запахів, пилу, пилку, вовни і т. д. Також в деяких випадках можливий старт запальних процесів після травми носа, проникнення в ніс чужорідного тіла.
Серед основних найчастіше виділяють інфекції, що потрапляють в гайморові пазухи через ніс, по кровоносній системі або повітряним шляхом. Саме вони дають початок запального процесу. Часто виникнення катарального гаймориту може бути викликано ослабленим імунітетом. Але існують і інші фактори, що викликають її появу.
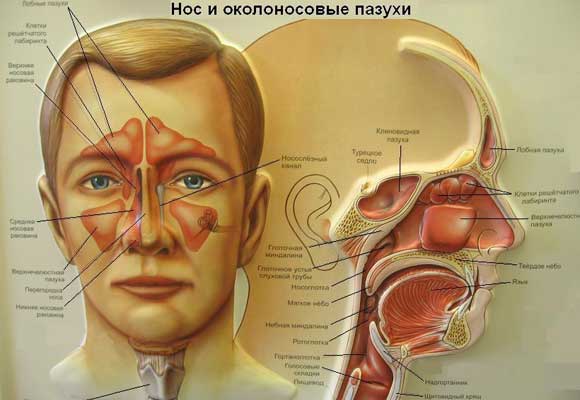
Причиною його виникнення може певною мірою бути і стан організму, якщо, наприклад, носова перегородка має патологію. Нерідко катаральний гайморит виникає і на тлі простудних захворювань.
У цьому відео можна дізнатися, що являє собою катаральний гайморит, і як відбувається його розвиток
Найпоширеніші причини, які можуть спровокувати гайморит:
- грип;
- ГРЗ і ГРВІ;
- хронічні і гіпертрофічні риніти;
- сезонна алергія;
- аденоїди;
- карієс та інші проблеми, що носять стоматологічний характер;
- патологія носової перегородки.
Поширення процесу запалення найчастіше трапляється в холодну пору року, тоді, коли знижується система імунітету з-за частих атак простудних і респіраторних хвороб.
Гайморит з’являється, як наслідок процесів, які характеризуються проблемами дренажу вмісту пазух носа і набряклості на оболонках:
- Ускладнення після вірусних захворювань: грип, парагрип, аденовіруси.
- Неправильне лікування риніту.
- Алергія.
- Слабкий імунітет.
- Травмування кісток або тканин в області верхньої щелепи.
- Крива перегородка носа.
- Інфекції: скарлатина, кір.
- Хвороби стоматологічного характеру.
- Вогнище інфекції в роті і в носі.
Розвиток захворювання пов’язане з факторами, що викликають запальний процес у синусах. До них відносяться:
- вірусні та інфекційні захворювання;
- хронічні інфекції з носа та ротової порожнини;
- переохолодження;
- зловживання назальними краплями;
- алергічні реакції;
- аденоїди, кісти та поліпи;
- викривлення носової перегородки;
- травми носа.
Якщо не лікувати гострий процес, то він перейде в хронічну форму, викличе ускладнення. Інфекція з носових пазух може поширитися на область вуха, очей, головний мозок. Утруднене дихання призводить до дефіциту кисню в крові, що порушує роботу серця і нирок. Можливі ускладнення:
- менінгіт;
- абсцес мозку;
- запалення очних оболонок та орбіти;
- отит.
У дитини носові ходи і гайморові пазухи вузькі, що утрудняє відтік слизових виділень. Виникнення захворювання у дитини можливе починаючи з 3 – 4 років. До цього часу синуси являють собою вузьку щілину без повітря. При гаймориті дитина стає вередливою, млявим.
Хвороба супроводжується нежиттю, закладеністю носа, головним болем, ознобом, гіперемією обличчя, набряком щік. Він протікає за типом серозного запалення.
Часто у дітей виникає двосторонній катаральний гайморит. Імунна система дитини ще не сформована, тому високий ризик розвитку ускладнень. Інфекція швидко поширюється на сусідні органи, головний мозок.
Класифікація
Катаральний тип гаймориту умовно розбивають на дві групи:
- Односторонній гайморит – характеризується болем в одній з пазух. Діагностується у більшої частини пацієнтів. Його легко розпізнати і вилікувати.
- Двосторонній катаральний Гайморит – часто призводить до ускладнень, потребує негайного лікування.
Виходячи з тривалості симптоматики і її яскравості, медики поділяють гайморити на три типи:
- Підгострий. Тече у вигляді простого риніту з застудою, тому хворі не звертаються за медичною допомогою. Тривалість близько чотирьох тижнів. Якщо пацієнт вчасно звернувся до лора, то одужання приходить швидко.
- Гострий катаральний гайморит. З’являється під час спалахів захворювань. Тривалість від 14 до 30 днів, варіюється виходячи з якості лікування. Симптоматика схожа на прояв підгострого типу хвороби, але має більш яскраве забарвлення. Гайморит супроводжується сильними білими виділеннями з жовтими або зеленими вкрапленнями. Іноді піднімається температура, до позначки в 38 градусів.
- Хронічний. Даний тип катарального гаймориту належить до найнебезпечніших. Пазухи фактично до кінця наповнюються гноєм, що призводить до необхідності застосування крапель і спреїв. Температура росте, може досягати пиретических рівнів.
Якщо гостра форма гаймориту раптово починається і швидко проходить, то хронічний тип цієї хвороби характеризується рецидивами. Він турбує пацієнта постійно.
Клінічна картина
Зазвичай перші симптоми катарального гаймориту виникають трохи пізніше, чим людина відчує настання загального респіраторного захворювання. Як правило, спочатку з’являється нездужання, підвищення температури, озноб, інтоксикація, а через 2-5 днів спостерігається клініка катарального гаймориту:
- біль в області пазухи або двох пазух (на щоці під оком), яка має гнітючий, розпираючий або ниючий характер;
- посилення болю при обмацуванні ураженого місця, при нахилі голови вниз;
- иррадиирование болі в зуби, розтікання її по всій щелепи;
- головний біль, що посилюється до вечора;
- поява рідких або густих, але прозорих виділень з носа;
- закладеність носа, більш виражена з одного боку або рівномірна;
- покашлювання на тлі подразнення задньої стінки глотки стікає слизом;
- сльозоточивість;
- набряк обличчя, повік, носа.
Після переохолодження всі зазначені симптоми запалення верхньощелепних пазух можуть виникати вже на наступний день, особливо, якщо є хронічний гайморит. Його загострення найчастіше протікає у катаральній формі, але перехід на гнійну стадію без прийому препаратів вельми вірогідний.
Під час ремісії хронічний гайморит практично себе не проявляє, але людина може відчувати невелику слабкість, іноді у нього спостерігається закладеність носа і мізерні виділення. У багатьох хворих спостерігається постійне покашлювання, подразнюючу горло.
В цілому, катаральний гайморит виражається слабкіше, чим гнійний: всі описані вище симптоми, як правило, легко переносяться хворими (особливо дорослими), із-за чого можливе затягування з відвідуванням лікаря.
Відмінність від інших форм гаймориту
Виходячи з інформації про типи гаймориту і їх опису, можна зрозуміти, що відмінність катаральної форми очевидно. Для цього звертають увагу на такі параметри, як:
- Тривалість хвороби.
- Колір і консистенція слизових виділень.
- Наявність іншої симптоматики: головня біль, тиск.
- Температура.
- Час прояву симптомів.
Є ще один тип гаймориту, який називають набряково-катаральним. Він обумовлюється набряклості в слизових оболонках носової порожнини, печінням у вогнищі інфекції. Це призводить до того, що пацієнт потребує полегшення дихання.
Зняття набряклості можливо місцевими засобами, які виписує лікар. Для усунення симптоматики, необхідно знати чітку причину хвороби.
Можливі ускладнення
Катаральний гайморит сам по собі не є небезпечним захворюванням і легко піддається терапії при умові раннього початку, адекватності і нормального функціонування імунної системи. Але при порушенні хоча б однієї з умов ця хвороба часто переходить на гнійну стадію, яка вже загрожує серйозними ускладненнями:
- абсцесом головного мозку;
- тромбоз вен очниці;
- менінгіт;
- ендофтальміт;
- панофтальміт.
Особливо часто ускладнення розвиваються у дітей шкільного віку та у підлітків, у зв’язку з чим батьки повинні приділяти найпильнішу увагу лікуванню всіх респіраторних захворювань. Не можна допускати такого ускладнення, як хронізація гаймориту, адже хронічний процес поступово викликає перехід запалення на окістя та кістку з руйнуванням кісткових стінок пазухи і виходом інфекції на навколишні тканини.
Не всі з повною серйозністю і відповідальністю підходять до лікування катарального гаймориту і ігнорують всі приписи лікаря. А адже це може призвести до серйозних ускладнень як у дітей, так і дорослих.
Як відомо, що при даному захворюванні відбувається набряк гайморової пазухи, що блокує вихід всієї рідини. Вона поступово починає накопичуватися і застоюватися. Починається розмноження бактерій, що може викликати вторинні інфекції.
Крім гнійних запалень до ускладнень відносять:
- тромбоз кавернозного синуса;
- абсцес головного мозку;
- менінгіт.
Щоб уникнути таких ускладнень лікування потрібно починати якомога раніше.
Затяжний тип катаральній хвороби може трансформуватися в хронічну стадію або спровокувати масу наслідків:
- Менінгіти.
- Мозкові абсцеси.
- Оболонки ока гостро запалюються.
- Тромбози.
- Отити.
Катаральна форма може перерости в хронічний катаральний гайморит, який важче піддається лікуванню. Тому не запускайте виникли осередки інфекції в ротовій, носовій порожнині або в слуховому проході.
Гострий гайморит катарального типу легко піддається традиційному лікуванню при своєчасному зверненні за медичною допомогою. Якщо ви виявили у себе симптоми цього захворювання, не займайтеся самолікуванням за допомогою народних засобів, а зверніться за допомогою до фахівця.
Діагностика
Вивчивши скарги і анамнез хворого лор – лікар проводить обстеження хворого:
- риноскопию;
- рентгенографію;
- аналізи крові;
- УЗД;
- МРТ;
- лікувально-діагностичну пункцію.
Для постановки діагнозу при турбують пацієнта відчуттях слід звернутися до отоларинголога. Лікар з’ясує характер скарг (біль у пазухах, головний біль, кашель, закладеність носа, виділення з носа і т. д.
), проведе огляд обличчя для пошуку набряку і зон гіперемії. В обов’язковому порядку виконується риноскопія, бажано, за допомогою ендоскопічного обладнання. Під час даної процедури отоларинголог виявляє:
- набряк слизової оболонки;
- сильне почервоніння носових раковин;
- густі прозорі або білуваті виділення.
При підозрі на запалення верхньощелепних синусів зазвичай призначається виконання рентгенографії приносових пазух. Катаральний гайморит на знімку буде виглядати у вигляді затемнення пазухи. Але в дитячому віці такі ж явища можуть спостерігатися і при простому гострому риніті, тому лікар повинен враховувати не тільки дані рентгенографічного знімка, але і симптоми.
Пункція гайморової пазухи при катаральному гаймориті, як правило, не проводиться, і тільки при переході процесу на гнійну стадію цей метод діагностики досить затребуваний. Запобігти виконання пункції, втім, може виконання КТ пазухи, коли на знімку буде точно візуалізуватися протікає в пазусі патологічний процес.
У вагітних діагностувати катаральний гайморит може допомогти метод диафаноскопии. Диференціювати гайморит з причини його виникнення, при необхідності, допоможуть загальноклінічні аналізи крові, алергопроби, аналізи мазка з носа і т. д.
При огляді у лікаря відзначають такі симптоми, як набряклість на слизовій і на очах, почервоніння. Спеціальними інструментами лор може оглянути порожнину носа на наявність скупчень слизу або гною. Щоб конкретизувати діагноз призначають додаткові обстеження:
- Аналізи, які відзначать наявність процесу запалення.
- УЗД пазух носа.
- Рентгенографія.
Разом з цим доктор починає терапію, яка спрямована на усунення симптоматики хвороби і полегшення стану пацієнта. Важливо убезпечити хворого від проблеми переходу в хронічну стадію.
Симптоматика
Хвороба починається раптово і гостро. Катарального гаймориту характерні наступні симптоми:
- загальний занепад сил;
- слабкість, сонливість;
- знижена працездатність;
- підвищена температура тіла;
- слизові виділення з носа, що утрудняють дихання;
- головні болі.
Якщо у вас з’явилися таке захворювання, терміново звертайтеся до отоларинголога, який поставить точний діагноз і призначить адекватне лікування.
На огляді, якщо катаральний гайморит дійсно присутня, у хворого спостерігають: погіршення загального стану, набряклість слизових оболонок носа і очей. Також при повороті голови або при нахилі вперед, виникають пульсуючі больові відчуття в голові.
На початковому етапі хвороби, в області очей з’являється хворобливість. Потім локалізувати біль стає дуже складно і, здається, що болить вся голова. Ці симптоми пов’язані з набряками і високим тиском в придаткових пазухах. Особливо небезпечний катаральний гайморит у дітей.
Слизові поверхні носових пазух запалюються і ускладнюють вихід серозного секрету, з-за цього у них наростає тиск. Цю проблему лікар легко помітить за допомогою спеціального освітлювального приладу. Можна розрізнити набряковий носовий прохід та порожнина, заповнені слизом.
Для постановки остаточного діагнозу, проводять ультразвукове дослідження гайморових пазух, яке дозволяє отримати інформацію з максимальною точністю. Катаральний гайморит має кілька форм, він може бути односторонній або двосторонній.
Якщо гайморит катарального типу двосторонній, то у хворого утруднене дихання відразу в двох носових ходах, тому часто він дихає через рот, що згодом провокує кашель. При двосторонній формі з’являються такі симптоми, як набрякле стан нижніх або верхніх повік, а при нахилі голови відбувається рясне сльозотеча.
Якщо лівобічний гайморит або правосторонній, то на ураженій стороні спостерігається болючість і набряк тканин.
При впливі патологічних мікроорганізмів або при механічному пошкодженні, слизова оболонка верхньощелепних пазух піддається запального процесу. Прохідність судин і соустий стає низькою або пропадає зовсім. Утворюються скупчення лейкоцитів на поверхні оболонки.
Цей тип захворювання стартує з гострої симптоматики, відзначають такі ознаки, як:
- Загальна слабкість.
- Виділення з носової порожнини.
- Висока температура.
- Низька працездатність.
- Тяга до сну.
- Набряк і закладеність носа.
- Біль біля носа, в очах. Відчуття стають сильнішими, якщо повернути голову.
Всі ці ознаки свідчать про наявність гострої хвороби, виникає необхідність звернення до лікаря, заліковувати нежить самостійно не можна.
Методи лікування

Ранній початок терапії дозволить людині видужати тільки з застосуванням консервативного підходу. Цілі лікування — ліквідація запалення і інфекції, відновлення відтоку секрету з навколоносових синусів, очищення пазух і носа від слизу, зменшення неприємної симптоматики.
Якщо причина захворювання — вірусна інфекція, то проводиться противірусне лікування катарального гаймориту. Воно включає постановку свічок Віферон, прийом таблеток Ингаверин, Цитовир 3, Циклоферон і т. д.
Якщо катаральний гайморит носить бактеріальний характер, призначаються зовнішні або системні антибіотики для недопущення переходу на гнійну стадію. З таблеток рекомендуються Амоксиклав, Флемоксин, Азитроміцин і т. д.
Інші методи консервативної терапії при катаральному гаймориті:
- Закопування або зрошення носа судинозвужувальними засобами (Санорин, Отривин, ДляНос, Тизин, Ринонорм) для зменшення набряку і виділення слизу. Тривалість курсу не повинна перевищувати 5-7 днів.
- Промивання носа сольовими розчинами (Марімер, Аквалор, Физиомер). Робити таку процедуру слід якомога частіше, особливо в перші дні захворювання. При сильному набряку і запаленні, виробництві великої кількості слизу призначаються промиванні на апараті «Зозуля».
- Прийом антигістамінних засобів для зниження набряклості (Зодак, Дезлоратадин, Супрастин). При алергічній формі гаймориту цей метод терапії буде основним.
- Прийом протизапальних препаратів для зменшення болю і запальної реакції (Нурофен, Найз, Німесил).
- Споживання вітамінів, загальнозміцнюючих засобів, прийом імуномодуляторів, соків, настоїв, відварів для підвищення резистентності та прискорення імунної відповіді організму.
Після стихання гострої фази рекомендується пройти курс фізіотерапії (УВЧ, мікроструми, солюкс, УФО) для недопущення хронізації хвороби. Дуже рідко при катаральному гаймориті потрібно хірургічне втручання, переважно, при наявності поліпів, кіст, великих аденоїдів, які не дають запального процесу повністю припинитися.
Пункція гайморової пазухи може знадобитися, коли катаральний гайморит, незважаючи на всі докладені зусилля, все-таки перейшла на гнійну стадію, а також при гострій необхідності евакуації серозного вмісту з пазухи при її закупорки набряком, поліпами і т. д.
Народні засоби
Чим швидше ви звернетеся до лікаря, тим більше ймовірність того, що вдасться уникнути проколу і швидко вилікувати гайморит. Лікування такої хвороби відбувається консервативно. Спершу призначають антибіотики нового покоління з широким спектром дії.
Вони пригнічують розмноження шкідливої середовища в гайморових пазухах, а також застосовуються для того, щоб хвороба катарального типу не переросла в гнійну або хронічну форму і не обтяжена іншими ускладненнями.
Щоб зробити слиз більш рідкою, застосовують назальні антисептичні засоби. Дуже ефективна промивання носових порожнин за допомогою перманганату калію або фурацилинового розчину.
Спреї у носовий прохід для звуження судин, як правило, бризкають тільки в перший тиждень, потім призначають масляні краплі, так як вони не змінюють природу епітелію слизової.
Щоб зняти негативні симптоми, призначають анальгетики. Для зміцнення дрібних судин застосовують препарати з кальцієм і аскорутин.
Хороший ефект дає лікування носових ходів сольовими розчинами, такими як Маримед, Аквамаріс. Вони знижують вироблення слизу, сприяють очищенню носових ходів і зменшують запалення. Такий сольовий розчин легко приготувати самостійно.
Щоб відновити імунітет, необхідний комплекс вітамінів і гарне збалансоване харчування. В процесі одужання хворому необхідна відновлювальна терапія: масаж, фізіотерапія. Вона прискорить процес реабілітації і благотворно вплине на організм в цілому.
Якщо лікування катарального гаймориту проходило неправильно або його не лікували зовсім, може наступити гнійна форма. В результаті стан різко погіршується і починається інтоксикація: озноб, підвищення температури тіла, сильний головний біль, сонливість, гнійні виділення з носа.
В цьому випадку негайно потрібно звернутися до лікаря, зазвичай у такому стані хворому пропонують проколоти гайморові пазухи. Деякі пацієнти відмовляються від пункції, хоча ефективність такої процедури дуже висока.
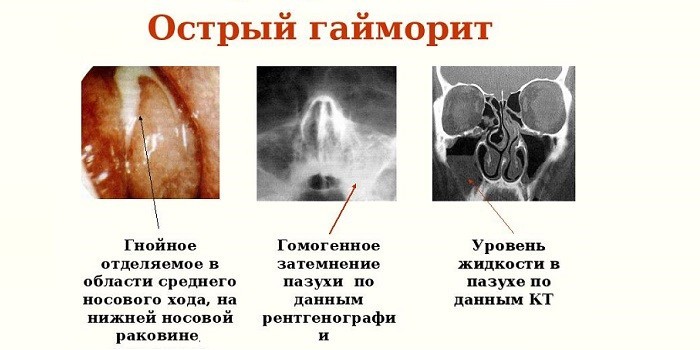
Виконується вона наступним чином:
- лікар обробляє слизову анестетиком;
- проколює гайморову пазуху шприцом і відсмоктує слиз;
- промиває порожнини антисептичним розчином і антибіотиком.
По закінченні процедури хворий, зазвичай, відчуває полегшення. У пазухах знижується тиск, вогнище інфекції прибирають, у зв’язку з цим зменшується набряк. Пункцію проводять і в разі, якщо медикаментозними засобами неможливо забезпечити відтік з пазухи гнійно-слизових утворень з-за поліпів, викривленої носової перегородки або з інших причин.
Іноді трапляється, що навіть прокол не надає належного ефекту, тоді роблять операцію з розкриття пазух і видалення з них гнійних і серозних мас.
Народними засобами можна проводити лікування тільки за узгодженням з лікарем в якості додаткових заходів. Існують такі способи боротьби з гайморит в домашніх умовах:
- зрошення порожнини носа розчином кухонної або морської солі, відварами ромашки або календули;
- закопування носової порожнини засобами, спрямованими на розрідження слизових скупчень, наприклад соком алое або чистотілу;
- інгаляції з ялицевою, ялинових, соснових, лавандовим ефірними маслами.
Перераховані народні засоби відмінно підійдуть для лікування звичайного нежитю, а також в якості профілактичних заходів щодо попередження розвитку гаймориту.
Катаральний тип гаймориту лікують двома способами: хірургічним та консервативними. Визначення методу лікування проводиться лікуючим лікарем, які робить висновки, виходячи з повної картини хвороби і властивостей процесу запалення.
Під час традиційної терапії використовують краплі для носа, які здатні звужувати судини, використовувати їх треба дуже обережно і не довго. Це обумовлено тим, що організм дуже швидко починає звикати до подібних препаратів.
Спреї і краплі результативно ліквідують набряки на слизових оболонках, але якщо використовувати їх безконтрольно, то організм не зможе існувати без їх застосування. Крім цього, краплі для звуження судин впливають на систему судин і серця, що може підвищувати артеріальний тиск. Тому обережно використовуються у людей, які страждають від гіпертонії.
Медикаментозні препарати для лікування катарального гаймориту:
- Пробіотики.
- Засоби від алергії.
- засоби для відновлення слизової оболонки та її розм’якшення.
- Антисептики.
Крім того, призначають фізіотерапевтичні процедури. Найчастіше використовують часті промивання носа спеціалізованими засобами. Перевагу віддають розчинів на базі солі моря. Їх можна робити самостійно, а можна придбати в аптеці.
Може бути призначений антибіотик з широким спектром дії.
Коли лікування медикаментами не призводить до поліпшення стану здоров’я, можуть призначати хірургічні процедури. Наприклад, прокол або пункція гайморової пазухи. Процедура допомагає отримати гнійні скупчення і поліпшити стан пацієнта.
Народна медицина
Засоби народної терапії можна використовувати для лікування проблеми тільки як додаткову методику в комплексі з звичайними процедурами, призначеними лікарем.
Загострення хронічного захворювання або гостру форму можна лікувати за допомогою домашніх методик, але їх погоджують з лікарем. Виділяють кілька найбільш результативних методів:
- Візьміть кілька листочків алое і каланхое. Ці рослини часто є в ужитку господинь. Вичавіть сік. Додайте одну ложку меду і сіль. Змішайте до єдиної консистенції. Процідіть засіб. Використовуйте в якості засобу для закапування в ніс.
- Змішайте ложку цибульного соку, мед і алое. Можна додати мазь Вишневського. Вмочіть ватку в це засіб і помістіть в проходи носа на півгодини. Повторюють раз в день протягом тижня.
Лікування дітей
Дитина віком до шести років не має сформованих пазух, на їх місці можуть розташовуватися тільки зачатки порожнини, які з часом зростають разом із зростанням дитини і збільшенням габаритів черепної порожнини.
У більшості випадків малюк страждає від двосторонніх гайморитів з симетричним розташуванням, відбувається ураження декількох пазух. В будь-якому віці часто розвиваються ускладнення, так як система імунітету дитини не досягла своєї досконалості і знаходиться в періоді формування.
Небезпека гаймориту у маленьких дітей полягає в тому, що інфекція з легкістю переходить на інші органи, навіть на мозок. У дорослих таке трапляється вкрай рідко.
Самостійна терапія катарального дитячого гаймориту заборонена, так як може призвести до незворотних небезпечних наслідків. Важливо звернутися до лікаря для якісної діагностики і призначення терапії. В обов’язковому порядку призначають антибактеріальні препарати в суворих дозуваннях.
Не можна самостійно коригувати дози або змінювати схему лікування, адже дитячий організм не може впоратися з різкими змінами і відповісти новими проблемами зі здоров’ям. Крім цього, дітям призначають фізіотерапію, яка допомагає прискорити цей процес відтоку слизових скупчень.
Найчастіше лікування дитячого гаймориту проходить в умовах стаціонару. Суворий лікарський контроль дозволяє прискорити процес одужання і уникнути ймовірних ускладнень.
Серед методик, які застосовуються для фізіотерапії при гаймориті у дітей, – процедури з використанням ультракоротких і сверхчастотных електромагнітних хвиль (НВЧ і УВЧ), діадинамічні струми, ультразвук, електрофорез і ін
Кожен метод дозволяє вирішити свої завдання – купірувати больовий синдром, зняти набряклість, активізувати процес доставки лікарських засобів в пазухи, стимулювати процеси регенерації та ін. Тільки лікар може прийняти рішення про необхідність призначення фізіотерапії, вибрати відповідну процедуру на тому чи іншому етапі перебігу хвороби.
Одним з найбільш сучасних і ефективних фізіотерапевтичних методів лікування запалення верхньощелепних синусів у дітей є виброакустическая терапія. Використання апарату «Вітафон» сприяє зменшенню набряку слизових оболонок носової порожнини і синусів, активує лімфодренаж і венозний відтік, дозволяє поліпшити кровообіг, допомагає знизити інтоксикацію, стимулює регенераторні процеси і зміцнення загального і місцевого імунітету.
Необхідно звернути увагу, що використання віброакустічеськой терапії в лікуванні гаймориту у дітей (як і будь-яких інших фізіотерапевтичних процедур) не показано в гострій стадії захворювання, при наявності гнійного вмісту в синусах, а тільки на етапі ремісії.
Важливо, що для проведення віброакустічеськой терапії не потрібно відвідувати медичний заклад – лікування апаратом «Вітафон» можна здійснювати самостійно в домашніх умовах. Це досить актуальне нюанс, так як регулярне відвідування дитиною лікарні або медичного центру, особливо в ситуації нещодавно перенесеного гострого процесу в гайморових пазухах, на тлі ослабленого імунітету може призвести до рецидиву хвороби або виникнення інших захворювань.
Детальніше про нюанси проведення віброакустічеськой терапії при гаймориті можна прочитати тут.
Нетрадиційна терапія ні в якому разі не повинна бути альтернативою консервативному лікуванню, адже так можна домогтися перетікання хвороби у гострий гнійний процес. Але при відсутності алергії на компоненти засобів і схвалення такої терапії лікарем можна застосовувати і народні рецепти в комплексній програмі:
- Змішати в рівних частинах сік алое і каланхое, додати таку ж частину меду і щіпку солі. Капати в ніс по 3 краплі тричі на день.
- Зібрати свіжу траву чистотілу, подрібнити в кашку. До чайній ложці трави додати сік алое і мед по столовій ложці. Залишити засіб на 2 години, процідити, капати в носові ходи по 4 краплі двічі на добу.
- Закип’ятити 500 мл води, дати охолонути до температури 80 градусів. Додати у воду 2 столових ложки настоянки прополісу, проводити інгаляції двічі на день по 10 хвилин.
- Розвести водою сік цикламена, віджатий з бульб рослини (1:1). Капати в ніс по 2 краплі засобу двічі на добу.
- Промити ніс сольовим розчином, як можна ретельніше, потім закапати по 5 крапель обліпихової олії в кожен носовий хід. Повторювати лікування двічі на день.
- Змішайте по чайній ложці олії обліпихи і шипшини, капнути 2-3 краплі настойки прополісу. Змочити в засобі ватні турунди, вставити в ніс, потримати 15 хвилин, прибрати вату. Повторювати терапію двічі в день.


