Причини для патологічних белей
Ерозія – не єдина причина кров’янистих виділень із статевих шляхів. Кровотеча різної інтенсивності може виникати і при інших захворюваннях:
- Міома матки;
- Гіперплазія ендометрія;
- Ендометріоз;
- Поліпи ендометрія і шийки матки;
- Рак матки;
- Запалення матки і придатків;
- Захворювання яєчників;
- Почався викидень або регресуюча вагітність;
- Позаматкова вагітність.

Причиною виділень поза менструального циклу можуть служити різні патології жіночої статевої системи.
Маткові кровотечі – небезпечний стан, що загрожує життю жінки. Такі кровотечі можуть бути досить рясними, зі згустками, супроводжуватися болем внизу живота, порушенням свідомості. Самолікування в цьому випадку неприпустимо, і слід якомога швидше звернутися до лікаря.
Часом за піхвові виділення беруть кровотеча з прямої кишки при поліпах або геморої. З’ясувати точну причину такого стану можна тільки після повного обстеження.
Ознаки, що вказують на розвиток супутньої патології:
- Порушення менструального циклу;
- Біль внизу живота;
- Рясні виділення з неприємним запахом;
- Порушення сечовипускання і дефекації;
- Безпліддя.
Ці симптоми нерідко приписують ерозії, ось тільки для цієї патології такі прояви не характерні. Неускладнена ерозія не завдає болю, не призводить до появи інших виділень, крім кров’янистих контактних, не впливає на менструальний цикл, перебіг вагітності та пологів. При виникненні подібних симптомів слід шукати іншу причину проблеми.
Патологія шийки матки, що виникла на тлі цервіціта, нерідко дає про себе знати сукровичні або коричневими виділеннями з піхви. Запалена слизова легко кровоточить з найменшого приводу, що провокує появу характерних плям на білизні і щоденних прокладках. Крім кровотечі на розвиток цервіціта можуть вказувати такі симптоми:
- Посилення природного секрету;
- Поява жовтих, зелених, біло-сірих, творожистых піхвових виділень;
- Свербіж і печіння в статевих шляхах;
- Поява неприємного запаху від виділень;
- Дискомфорт при сечовипусканні (при переході інфекції на уретру або сечовий міхур);
- Біль внизу живота (при поширенні процесу в матку і придатки).
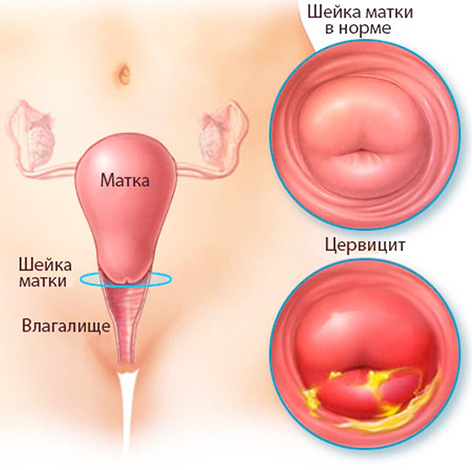
Характерним показником цервіціта є біло-сірі, жовті або зелені виділення сирною консистенцією.
Ускладнена ерозія, при якій відзначаються не тільки кров’янисті, але й інші неприємні виділення – це та проблема, з якою жінки зазвичай звертаються до лікаря. У цій ситуації потрібно повне обстеження, включаючи аналізи на ІПСШ.
Характер і колір супутніх виділень може вказувати на ймовірну причину ерозії:
- Білі творожистие – кандидоз (молочниця);
- Рясні гнійні зелені – гонорея;
- Жовті пінисті – трихомоніаз;
- Мізерні слизові біло-сірі або жовтуваті – хламідіоз, уреаплазменная інфекція;
- Рясні біло-сірі з неприємним запахом тухлої риби – бактеріальний вагіноз (дисбактеріоз піхви);
- Рясні або мізерні жовті, зелені і жовто-зелені – неспецифічний цервіцит (активація умовно-патогенної флори).

На малюнку представлені характерні для різних статевих хвороб виділення.
Небезпечна для жінок ВПЛ-інфекція не супроводжується появою патологічних виділень, тому виявити його можна тільки при спеціальному обстеженні.
Як вже було сказано вище, основним провокуючим фактором утворення ерозії на цервікальному каналі є пологи. Однак не тільки вони можуть стати причиною виникнення даної патології. З’явитися вона здатна також в результаті:
- Травмування матки або цервикса, наприклад, при грубому статевому контакті або встановлення внутрішньоматкової спіралі.
- Зниження захисних сил організму.
- Багатоплідна вагітність, при якій цервікальний канал піддається сильним навантаженням.
- Розвитку інфекційних захворювань.
Всі ці фактори стають причиною не тільки освіти ерозії, але і її розростання, що призводить до ураження здорових клітин епітелію. І якщо жінка постійно відкладати лікування патології, то ризики виникнення онкологічних захворювань збільшаться.
Саме з цієї причини жінкам необхідно уважно стежити за характером виділень з піхви, так як вони перші реагують на події, що відбуваються в організмі патологічні процеси, змінюючи свій запах, колір, консистенцію і т. д., і можуть підказати, коли слід терміново відвідати лікаря.
Однією з частих причин для утворення ерозії є запальний процес, при якому практично завжди будуть вагінальні білі різного виду і кольору.
При шеечной патології виділення з піхви виникають на тлі наступних причин:
- звичайне вагінальне запалення;
- специфічна інфекція в цервікальному каналі;
- патологічні зміни в клітинних структурах шийки з підвищенням ризику онкологічної патології (дисплазія).
Крім виділень, при запаленні жінку будуть турбувати наступні симптоми:
- сверблячка в області зовнішніх статевих органів;
- печіння на фоні і після сечовипускання;
- неприємні і болючі відчуття, пов’язані з інтимною близькістю.
Якщо турбують подібні симптоми, то треба звертатися до лікаря для обстеження та лікування.
Спровокувати виділення при ерозії можуть різні фактори:
- Запальні процеси вульви. Аднексит, ендометрит, кольпіт, вагініт, молочниця можуть призвести до порушення цілісності ендометрію і пошкодження судин. В результаті цього у виділеннях з’являється червоний відтінок.
- Часто зустрічаються ерозії, що кровоточать під час огляду на гінекологічному кріслі, при статевому акті або неправильному використанні тампонів. Механічні пошкодження можуть виникати при пологи, аборти, діагностичних вискоблюваннях.
- Ендометріоз у жінок є основною причиною, чому ерозія може кровить при вагітності і без неї. При розвитку ендометріозу відбувається руйнування клітин епітелію, що тягне за собою пошкодження судин.
- Інфекційні та інші захворювання, що передаються статевим шляхом – уреаплазмоз, гонорея, трихомоніаз, мікоплазмоз, герпес, гарднерельоз, хламідіоз та інші. У цьому випадку виділення бувають зеленуватого кольору, а також з домішкою крові.
- Доброякісні або злоякісні новоутворення. Самі по собі клітини будь-якого новоутворення є неприйнятним середовищем для розмноження патогенних бактерій. Крім того, новоутворення може з-за своїх розмірів пошкоджувати судини, викликаючи маткова кровотеча.
Явище ерозії, по суті, являє собою пошкодження або тріщини, виразки на слизових тканинах зіву шийки матки.
Причинами можуть бути кілька основних факторів:
- У період виконання тих чи інших гінекологічних маніпуляцій, інтимної близькості, вискоблювання або викидня може відбуватися механічне пошкодження тканин, що приводить до появи ерозії м’яких тканин.
- Часте спринцювання і висушування мікрофлори порожнини, застосування невідповідних препаратів сучасної косметичної індустрії, жорсткого мила порушує нормальний баланс епітелію тканин матки.
- При венеричних хворобах, дисфункції яєчників виділяються білі, дратівливі структуру поверхні слизової матки.
- Запальні процеси, такі як вагініт, ендометрит викликають роздратування і запалення шийки матки, соприкасаемой в області піхви.
- Розвиток в матці або придатках інфекцій і бактерій, патогенних мікроорганізмів викликає розвиток запалення і ерозію.
Існує допустимий стандартне кількість вагінальних виділень з цервікального каналу, вони не володіють ні кольором, ні ароматом і в ході цього циклу течії менструації можуть незначно змінюватися за кількістю та обсягом.
При розвитку і розростання проблеми виділення вагінального типу характеризуються більшою інтенсивністю і наступними факторами:
- Поява супутніх хвороб у зоні жіночих статевих органів;
- Схильність жіночого репродуктивного матеріалу до эрозивности зіва матки;
- Зміна мікрофлори піхви;
- Гормональні порушення;
- Тимчасовий збій в організмі.
А чи є ерозія, або кілька слів про самодіагностики
Багато пані, не бажаючи йти до лікаря або не маючи на це часу, намагаються самостійно виставити собі діагноз і навіть призначити лікування. На допомогу приходять численні форуми в інтернеті, поради колег, подруг і просто знайомих.
В результаті жінка, заплутавшись у великій кількості ознак і думок, приймає не зовсім вірне рішення або зовсім намагається забути про хвороби. Ось тільки подібний підхід не виправданий і загрожує розвитком серйозних ускладнень у майбутньому.
В чому проблема? Справа в тому, що не кожна патологія, звана «ерозією», такий є. В гінекологічній практиці виділяють ектропіон, ектопію, лейкоплакію та дисплазію, а також безліч інших менш поширених захворювань.
Люди, далекі від медицини, називають все це одним словом – ерозія. Насправді ж пляма на шийці матки може бути чим завгодно, у тому числі і рак. Варто ризикувати і піддавати своє життя небезпеці, намагаючись виставити діагноз та провести лікування ерозії в домашніх умовах?

Займатися самодіагностикою, а тим більше, самолікуванням при ерозії шийки матки не варто. Під так званою «ерозією» можуть ховатися безліч захворювань, визначити точний діагноз і призначити адекватне лікування може тільки гінеколог.
Виходить, що визначити патологію шийки матки самостійно не можна? Зрозуміло, адже жінка не може сама заглянути в піхву і зрозуміти, що за освіту знаходиться всередині. Але зате кожна жінка може уважно стежити за своїм самопочуттям і при появі яких-небудь незрозумілих симптомів звернутися до лікаря. А щоб знати, на що звертати увагу, слід чітко розуміти норму.
Важливі аспекти:
- У здорової жінки кров’янисті виділення бувають тільки під час менструації. Поява міжменструальних виділень – привід для візиту до лікаря;
- У нормі вагінальний секрет повинен бути прозорим, густим під час овуляції і рідким в інший час, без неприємного запаху. Посилення природних виділень, зміна їх кольору на жовтий чи зелений – це теж привід для обстеження;
- Біль внизу живота – це дуже тривожний симптом, і допомога лікаря може знадобитися невідкладно.

Часто єдиним симптомом ерозії шийки матки можуть бути незначні кров’янисті виділення (в більшості випадків після статевого акту або гінекологічних маніпуляцій).
Всі ці симптоми зустрічаються як при ерозії шийки матки, так і при деяких інших захворюваннях статевої сфери. Навряд чи в цьому випадку вдасться вирішити проблему самостійно без участі фахівця.
Які виділення свідчать про розвиток ускладнень?
| Рясні творожистие білі | Найчастіше свідчать про грибкової інфекції в організмі. Мова йде про молочниці, ліквідувати яку зможе антибактеріальний курс лікування. До кандидозу може приєднатися запальний процес, в результаті якого біли будуть менш сирнистими, але стануть рясніше |
| Жовті виділення | Так характеризують білі жовтуватого відтінку (однорідні/з грудочками/без запаху/з кислуватою домішкою). Причину їх появи можна віднести до эрозивному изъявлению, якщо при обстеженні також були виявлені патогенні бактерії (стафілокок, уреаплазма), зміна мікрофлори, запальні процеси внутрішніх органів (аднексит, сальпінгіт), супутні захворювання, що передаються статевим шляхом, венеричні хвороби |
| Гнійні/слизово-гнійні | Виділення такого характеру свідчать про сильному запаленні (вульвіт, вагініт, гнійний цервіцит) в тандемі з патогенною інфекцією (chlamydia trachomatis, mycoplasma genitalium) |
| Прозорі рясні білі | Найчастіше спостерігаються на завершальній стадії лікування ерозії маткового зіва, коли слизова починає регенеруватися |
Коричневі кров’янисті виділення при ерозії шийки матки заслуговують особливої уваги, оскільки найчастіше зустрічаються серед скарг пацієнток.
За кілька днів до початку менструації, при піднятті ваг, після статевого акту, спринцювання, прийняття душу, використання тампонів…
Вони можуть навіть початися просто так, без різких рухів, змушуючи жінку занепокоїтися. І не даремно.
Адже мова йде про потенційного запаленні матки, внутрішньому механічному пошкодженні ерозивного ділянки слизової оболонки (при лікарському огляді, статевому акті), можливе інфекційному захворюванні.
Варто негайно звернутися до досвідченого гінеколога, особливо якщо кров’яниста «мазанина» супроводжується больовими відчуттями, свербежем, печінням, іншим дискомфортом.
Виділення з прожилками крові також можливі
після усунення ерозії шийки матки
хірургічним шляхом. Це норма, турбуватися не варто. Через 3-7 днів стан пацієнтки стабілізується.
В інших випадках огляд гінеколога не завадить. Адже краще попередити захворювання в початковій стадії, чим довести ситуацію до онкології, незворотних наслідків.
Досить часто ерозія шийки матки супроводжується різними виділеннями. Іноді вони нічим не відрізняються за виглядом, консистенції і запаху від звичайних, але при цьому значно збільшується їх кількість. Це можна досить легко помітити навіть візуально.
Багато списують це на дуже бурхливий секс, але якщо виділення не схожі на свіжу кров, то, швидше за все, причина – якесь захворювання. І варто звернутися за лікарською допомогою.
Іноді виділення можуть з’явитися після прийняття душу, при спринцюванні (якщо останні практикуються), при використанні гігієнічних тампонів. Зрозуміло, далеко не завжди вони вказують саме на ерозію шийки матки, тому поспішати з остаточними висновками не варто. Діагноз тут поставить гінеколог після вивчення результатів аналізів.
Як вже було сказано, головним небезпечним ускладненням ерозії є рак шийки матки. При цьому на початкових етапах свого розвитку він теж може не супроводжуватися характерними симптомами, даючи про себе знати тільки піхвовими виділеннями.
Якщо жінка вчасно не звернулася до лікаря, далі клінічна картина поступово набирає свої обороти. Виділення стають рясними і в них починають бути згустки, які говорять про початок відторгнення ураженого епітелію. Крім того, відзначається і загальне погіршення самопочуття жінки. Вона може скаржитися на:
- Сильні болі в животі.
- Запаморочення.
- Нудоту і блювоту.
- Ознаки тахікардії і стенокардії.
- Млявість і т. д.
Але потрібно зазначити, що рак – це не єдине ускладнення, до якого може призвести ерозія шийки матки. Вона також чревата розвитком:
- Цервіціта. Це захворювання характеризується запаленням всіх слизових оболонок цервікального каналу. При його виникненні у жінок можуть з’являтися рожеві або сукровичні виділення, які також супроводжуються тягнуть болями в животі.
- Ендометриту. При виникненні цієї недуги запальні процеси охоплюють порожнину матки, що стає причиною болю в животі, що мають переймоподібний характер, і виділень білого, біло-жовтого або коричнюватого відтінку.
- Ендометріозу. Дане захворювання виникає на тлі патологічного розростання епітелію матки за її межі, що також проявляється болями в животі і зміною характеру виділень. У цьому випадку вони можуть також мати зеленуватий, жовтуватий, рожевий або кров’яний відтінок.
- Аденоміозу. При цьому захворюванні відбувається патологічне розростання епітелію всередині матки, що призводить не тільки до порушення менструального циклу, але і до безпліддя. Проявляється так само, як і ендометріоз.
Як правило, хвороба не має яскраво виражених симптомів, лише у складних, важких випадках вона має клінічною картиною. Візуально визначити наявність ерозії може тільки фахівець при профілактичному або спеціалізованому огляді, в період між місячними.
Самостійно визначити дисфункції можна по наявності виділень, що відрізняються від норми, з супутніми болями внизу живота:
- Найголовніше – це виділення:жовті, сирно-білі з грудочками, коричневі і кров’янисті. Це означає, що з’явився вогнище запалення, якщо до симптомів додаються болі – найчастіше ознака розвитку інфекції.
- Поява яскраво-виражених симптомів істотно запізнюється, в порівняння з реальним розвитком хвороби. Патогенні і патогенні зміни в матці – це найкращі умови для розростання несприятливих процесів.
- В небезпечних ситуаціях (запущених випадках) з’являється біль після статевого акту, локалізується внизу живота, а також різноманітні білі з піхви. У такому випадку необхідно негайно відвідати кабінет кваліфікованого фахівця.
Симптоми можуть означати наявність на поверхні псевдоерозії шийки матки. Визначити ту чи іншу хворобу може тільки фахівець, після проведення кольпоскопії і візуального тактильного огляду у досвідченого лікаря.
Характерні симптоми кровотечі при ерозії шийки матки
Відомо, що ерозія може тривалий час протікати безсимптомно. На шийці матки між тим вже йдуть зміни. Змінюється епітелій, дефект поступово збільшується в розмірах, але жінка навіть не здогадується про проблему.
Фактори, що провокують появу перших симптомів ерозії шийки матки:
- Статевий акт (в тому числі дефлорація);
- Огляд в дзеркалах у гінеколога;
- Будь-які маніпуляції на шийці матки, у тому числі забір матеріалу на бакпосів;
- Застосування сперміцидів;
- Установка тампонів, підібраних не за розміром;
- Гормональний збій (вагітність, клімакс та інші стани);
- Запалення шийки матки;
- Перенесені гострі інфекції і загострення хронічної патології, що призводить до зниження імунітету;
- Прийом антибіотиків, що порушують баланс мікрофлори в піхві;
- Стрес.
Безсимптомний перебіг захворювання досить часто спостерігається у молодих жінок і дівчат, які не живуть статевим життям. У них найчастіше спостерігають ектопію (псевдоэрозию). Ця патологія в принципі схильна до прихованого перебігу і деколи виявляється тільки при першій вагітності.
Вірус папіломи людини є однією з ключових причин розвитку дисплазії і раку шийки матки. ВПЛ передається статевим шляхом. Контактно-побутовий шлях інфікування обговорюється, проте чітких даних за нього поки що немає.
Найбільшу небезпеку для жінки представляють онкогенні типи ВПЛ 16 і 18. Саме вони стають причиною тяжкої дисплазії і раку. Ці стану деколи ховаються під виглядом звичайної ерозії. Без кольпоскопії та цитологічного дослідження відрізнити «на око» одну патологію від іншого неможливо.
ВПЛ-інфекція не має специфічних симптомів, що дозволяють відрізнити її від інших захворювань. Ерозія на тлі ВПЛ може протікати безсимптомно або ж давати про себе знати кров’янистими виділеннями. Типові запальні зміни, які спостерігаються при іншої інфекції, для ВПЛ не характери. Може виникати помірний дискомфорт у піхві, свербіж або печіння.
Запідозрити наявність небезпечного вірусу в організмі допомагає виявлення кондилом у піхві або шийці матки. Для їх ідентифікації потрібне проведення біопсії.
Чи впливає розмір освіти на симптоматику? Зрозуміло, адже ерозія невеликих розмірів досить рідко дає про себе знати. Така патологія найчастіше протікає безсимптомно. Перші ознаки хвороби виникають при розвитку цервіціта – запалення шийки матки або при наявності іншої супутньої патології.
Зовсім інша ситуація складається при великих ерозіях. Осередки великих розмірів набагато частіше проявляються кров’яними виділеннями з піхви. Величезні ерозії – це завжди тривожна ознака, оскільки за ними може ховатися рак шийки матки.
Патологія шийки матки успішно піддається лікуванню. Методи застосовуються різні, але мета одна – прибрати патологічний осередок і перешкодити переродження дефекту в злоякісну пухлину. Після припікання та інших деструктивних процедур призначаються протизапальні свічки і засоби, що посилюють регенерацію слизової.
Рецидиви ерозії трапляються рідко, проте повністю виключити таку можливість не можна. Причиною загострення хвороби може бути запальний процес на шийці матки. Часом ерозія виникає знову з-за того, що в процесі лікування вогнище не вдалося прибрати повністю.
Як проявляється рецидивуюча ерозія? Специфічних симптомів немає. Знову з’являються кров’янисті виділення, відзначається посилення природного піхвового секрету. При запаленні виникає свербіж і печіння в піхву, з’являються різні патологічні виділення.
Ерозія не є небезпечною, поки вона не переросла в рак і не супроводжується вираженими запальними змінами. Ця патологія не призводить до безпліддя, і на її тлі можливо успішне зачаття і виношування дитини. Ектопія і зовсім нерідко проходить після пологів за рахунок зміни гормонального фону.
Помітити перехід однієї форми ерозії в іншу і погіршення стану досить складно. Може відзначатися посилення вагінальних виділень, збільшення частоти кровотеч. У більшості випадків перехід тієї ж дисплазії з I стадії у II або III не відчувається жінкою, і ніяких особливих симптомів при цьому не виникає. З’ясувати стадію процесу можна тільки після обстеження.
Ерозія шийки матки – це важко диагностируемая у багатьох випадках за зовнішніми ознаками хвороба. У частини жінок вона протікає практично без симптомів, що, як неважко здогадатися, не полегшує його розпізнання.
Інші плутають періодичні виділення і різі внизу живота зі збоєм менструального циклу. Особливо часто на це зі зрозумілих причин списують ті, у кого вже раніше було порушення менструацій, що живуть в негативної екологічної обстановці або ж страждають гормональним дисбалансом.
Саме тому раптовий підйом температури, різі, змінився колір виділень або ж збільшення їх кількості повинні насторожувати. Варто звертати увагу також на загальний стан: запаморочення, слабкість, зміна апетиту, дискомфорт під час статевого акту та інше можуть бути ознаками як прогресуючої ерозії матки, так і інших захворювань. Не варто забувати, що деякі патології в гінекологічній сфері здатні сусідити.
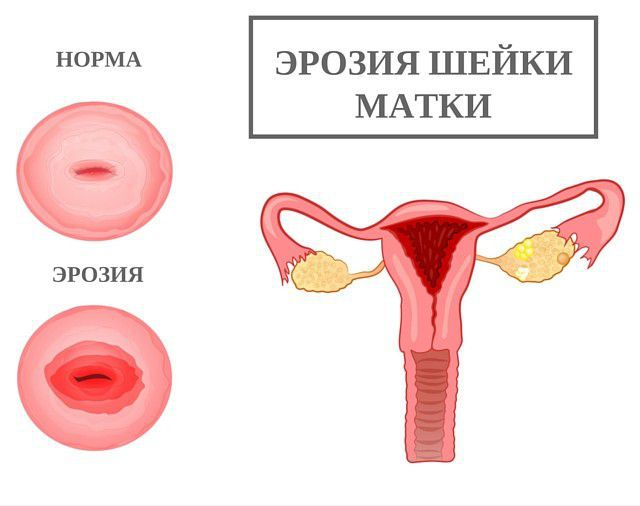
Ерозія шийки матки – це часткове пошкодження слизової оболонки маткового зіва. Клінічна картина включає почервоніння ураженої ділянки, неприємні відчуття під час статевого акту, патологічні виділення.
Але якщо з приводу перших двох пунктів питань немає, то навколо останнього часто виникають суперечки.
Більшість пацієнток з ерозією шийки матки запевняють, що навіть не здогадувалися про патології, не кажучи про підозрілу симптоматиці.
Так, як показує медична практика, захворювання може протікати безсимптомно. Можливо це в тому разі, коли основною причиною виявляється механічне пошкодження епітеліального покриву шийки матки.
Механічна причина ерозивного ураження зустрічається рідше, чим інфекційна.
На тлі активного розмноження патогенних мікроорганізмів, запальних процесів, супутніх захворювань сечостатевої системи на маточному зіві з’являються виявлення різних розмірів.
Вони й супроводжуються «мазаниною» різних кольору, консистенції, запаху, рясності.
Іноді жінка помічає її тільки після бурхливого статевого акту, іноді – під час прийняття душу, спринцювання, після походу в туалет. Найчастіше виділень небагато, але іноді не рятує навіть щоденна прокладка.
Варто піднімати тривогу при такій симптоматиці? Так.
густа, слизова, творожистая консистенція.

Ектопія шийки матки — часткове заміщення плоского епітелію циліндричним у піхвової частини маткового зіва. Вона не пов’язана з виразковими ушкодженнями, рідко супроводжується підозрілими симптомами.
У тандемі з запальним процесом або патогенною інфекцією можлива підвищена рясність белей, поява жовтуватого відтінку, неприємного запаху.
Самолікування заборонено! Діагноз має поставити гінеколог на основі результатів повноцінного обстеження. Відкладати візит до нього не можна.
Адже патологічні виділення можуть не тільки свідчити про ерозивно ураженні шийки дітородного органу, але стати тривожним «дзвіночком» онкології.
Симптоми дисплазії шийки матки зазвичай з’являються на останній (III) стадії розвитку патології, коли відбувається ураження всього епітелію слизової шийки. На жаль, на початковій стадії захворювання ніяк не проявляється, і багато жінок навіть не підозрюють про те, що мають серйозну проблему зі здоров’ям.
Симптоми дисплазії шийки матки 1 ступеня можуть проявитися на тлі запальних процесів або гінекологічних інфекцій. При цьому можуть спостерігатися болючі відчуття внизу живота, рясні білі, дискомфорт.
Легкий ступінь характеризується ураженням лише 1/3 товщини епітелію. При цьому відзначаються невиражені зміни в будові епітеліальних клітин базального шару. Ознаками поразки папіломавірусною інфекцією є койлоцитоз і дискератоз.
При своєчасному виявленні дисплазії на початковій стадії розвитку в більшості випадків (понад 70 %) вдається домогтися позитивних результатів у лікуванні. Однак терапія повинна бути тривалою (близько 5-ти років), з постійним контролем і гінекологічним обстеженням жінки.
Видалення ВПЛ з організму в переважній більшості випадків (57 %) призводить до повного одужання. За статистикою лише у 1 % жінок з дисплазією I ступеня патологічний процес переходить у більш важкі стадії (CIN 2, CIN 3).
Симптоми дисплазії шийки матки середнього ступеня (CIN 2) виявляються більш виражено, найчастіше – у вигляді тягне біль внизу живота, хворобливих статевих контактів, рясних піхвових виділень (у деяких випадках – з кров’яними прожилками), відчуття свербіння і печіння в області статевих органів (особливо при приєднанні інфекцій).
На даній стадії розвитку захворювання спостерігаються більш виражені зміни в структурі епітеліальних клітин, поразка половини товщини епітеліального пласта. При дослідженні виявляється велика кількість змінених клітин (2/3 всієї товщини слизової шийки).
Симптоми дисплазії шийки матки 2 ступеня вказують на небезпеку захворювання, оскільки несвоєчасне діагностування та відсутність лікування може призвести до переходу в останню третю стадію, за якою слідує розвиток раку.
За даними різних медичних досліджень, приблизно у кожної 5-ої жінки 2 стадія дисплазії переходить в 3-ю. Важливим фактором ефективного лікування є видалення з організму папіломавірусу, що дає позитивний результат у більш чим 40 % випадків.
Слід зазначити, що в сучасній медицині замість звичного терміну «дисплазія» частіше вживається поняття «цервікальна інтраепітеліальна неоплазія», яке вказує на утворення нових клітинних елементів в шийковому епітелії, невластивих цій тканині.

Лікування ЦІН 2-3 ступеня полягає в застосуванні хірургічних методів: припікання, кріодеструкції (заморожування), радіохвильового або лазерного лікування, висічення (конізації). Лікувальна тактика включає динамічне спостереження стану пацієнтки до 2-х років з дня встановлення діагнозу, щорічну здачу аналізів на цитологію, регулярне проведення кольпоскопії, корекцію порушень з боку ендокринної системи.
Про що свідчить колір виділень
Морфологічні показники і характеристики виділень, ознак ерозії безпосередньо залежать від виду хвороби розвивається.
Коричневі
Виділення коричневого відтінку свідчать про те, що з м’яких тканин маткових в піхву потрапили згустки крові.
Такий розвиток подій можливий за умови:
- Наявності ранок або тріщинок сосудиков в тій чи іншій зоні матки, мікротріщин отриманих при занадто пристрасному акті інтимної близькості або неправильне огляді у некваліфікованого або недосвідченого лікаря.
- Запальний процес ендометрія, епітелію порожнини матки;
- Розвиток і зростання в габаритах гіперплазії шару;
- Міоматозні микроузелки в порожнині матки;
- Кісти та поліпи на поверхні епітелію;
- Генітальний герпес.
Нерідко коричневі або червонуваті виділення з’являються за кілька днів до початку менструації. Це пов’язано з тим, що слизова оболонка матки набухає і стимулює бурхливий кровообіг.
Якщо ж коричневий колір виділень присутня в проміжку менструального циклу, значить на епітелії шийки матки є пошкодження. У такому разі часто присутні й інші симптоми, як біль у нижній частині живота, нерегулярні місячні і т. д.
Якщо крім кольору виділення характеризуються гнильним запахом, значить, в порожнині матки кров застоюється. Це відбувається тільки у випадку, коли є набряк шийки матки, з-за якого звужується просвіт.
Жовті
Насичений жовтуватий відтінок виділень сигналізує про наявність гнійного запального процесу в порожнині матки або розвитку венеричного інфекційного захворювання.
Вагінальні виділення білого кольору найчастіше бувають густі або рідкі, залежно від ступеня розвитку запального захворювання.
Густі сирні виділення сигналізують про наявність молочниці (наявність грибка candida).
У такому разі виділення супроводжуються кислим запахом, проявляються незалежно від менструального циклу.
При розвитку бактеріального вагінозу у порожнині піхви відбувається розмноження і ріст патогенних, хвороботворних мікроорганізмів, погіршення мікрофлори.
У такому разі білі виділення будуть рідкими, мати запах тухлої гнилої риби.
З кров’ю
У разі, коли у виділеннях присутній яскраво виражені згустки або краплі крові (рясні або не дуже), які з’являються відразу після інтимної близькості необхідно відразу звернутися до лікаря.
В такому випадку, швидше за все, розвивається ерозія,
дисплазія
, лейкоплакія або в гіршому варіанті рак шийки матки.
Лікарі настійно рекомендують звертати увагу на конкретний відтінок виділень. Наприклад, досить часто той буває коричневим. А самі виділення можуть з’являтися за кілька днів до настання менструацій, завдяки чому багато списують їх на наближення місячні.
Білі виділення сирнистого кольору періодично здатні вказувати на наявність грибкової інфекції. У цій ситуації для початку необхідно дати організму впоратися з збудниками, а потім вже займатися відновленням ушкоджених тканин шийки матки. Допоможе тут сучасна антибактеріальна терапія.
Жовтуваті специфічні виділення вказують або на уреаплазмоз, що протікає одночасно з обговорюваної патологією, або на активне розмноження стафілококів в організмі на тлі загального ослаблення організму.
Ускладнення при патології
Кров’янисті виділення із статевих шляхів – основний і часто єдиний симптом неускладненій ерозії. Виділення завжди мізерні, зазвичай мажучі. Найчастіше жінка помічає кілька плям крові на білизні або щоденної прокладці.
Виділення зберігаються протягом декількох годин або днів, після чого благополучно зникають. Помічено, що кров частіше з’являється в середині циклу або в другу фазу. В цей час слизова шийки матки стає рихлою і ранимою, що і визначає швидке її пошкодження.
Кров’янисті виділення при ерозії рідко виникають спонтанно. Найчастіше вони з’являються після статевого акту або неакуратного огляду гінеколога. У більшості випадків жінка може точно пов’язати те чи інше вплив з появою крові протягом найближчих діб.
Потрібно розуміти, що кров’янисті виділення зустрічаються не тільки при ерозії. Цей симптом може говорити про розвиток різних захворювань: міоми матки і гіперплазії, ендометриту, поліпів та інших станів. Виставити точний діагноз може тільки лікар після огляду та обстеження пацієнтки.

Міжменструальні кров’янисті виділення можуть бути ознакою багатьох захворювань: ендометриту, пухлинних утворень, ерозії, дисплазії, раку шийки матки, різних інфекційних захворювань органів статевої системи.
Патологія рідко дає про себе знати без попереднього запалення – цервіціта. Найчастіше саме цей стан призводить до появи перших симптомів. У цьому випадку крім кров’янистих виділень відзначається поява таких ознак:
- Рясні або помірні вагінальні виділення: сірі, жовті, жовто-зелені, бурі;
- Свербіж і печіння в піхву;
- Різкий неприємний запах виділень;
- Диспареуния – біль під час статевого акту.
Характер виділень буде залежати від супутнього запального процесу:
- При бактеріальному вагінозі виникають рясні сіруваті виділення з виразним запахом тухлої риби;
- У разі трихомоніазу відокремлюване буде жовтим, рідким, пінистим;
- При гонореї з’являються типові рясні гнійні виділення, характерно підвищення температури тіла;
- Ерозія на тлі хламідіозу, уреаплазменной або мікоплазменної інфекції супроводжується незначними слизисто-гнійними виділеннями з піхви;
- При герпесі виділення мізерні або відсутні, але виникають згруповані пухирці на слизових оболонках статевих шляхів;
- Ерозія при активізації неспецифічної флори зазвичай супроводжується посиленням виділень і їх забарвленням у жовтий або жовто-зелений колір.
Багато жінок відзначають, що при ерозії частішає сечовипускання, з’являється біль при спорожненні сечового міхура. Не дивно, адже інфекція нерідко переходить на вищерозміщені органи. Уретрит і цистит розвиваються при ерозії, що виникла на тлі уреаплазменной, мікоплазмової та хламідійної інфекції.
При появі ознак цервіціта рідко хто з жінок всерйоз замислюється про ерозію. Багато дами намагаються лікуватися вдома, застосовуючи різні народні засоби. Ось тільки всілякі трави лише усувають симптоми, але не причину хвороби.
Настає видиме благополуччя, але повного одужання не відбувається. Формується хронічний цервіцит. Запалена ерозія зростає, і рано чи пізно вона знову заявить про себе. Вилікувати патологію шийки матки народними засобами неможливо, а значить, не варто відкладати візит до лікаря.
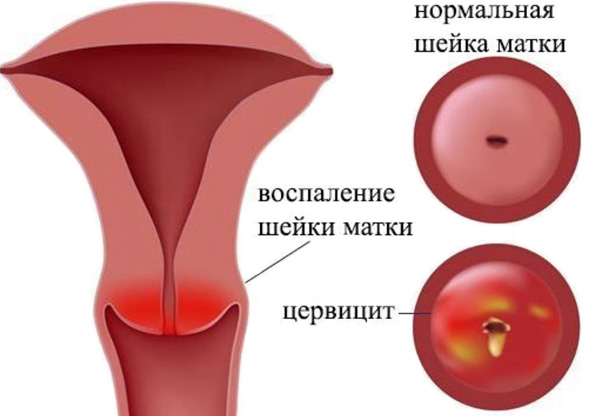
Цервіцит, запалення слизової шийки матки, може служити фоном для утворення ерозії.
- Після статевого акту;
- Під час введення тампонів;
- При використанні бар’єрних засобів контрацепції (діафрагма);
- Після огляду у гінеколога (бімануального, в дзеркалах);
- При взятті мазка або проведенні інших лікарських процедур;
- Після трансвагінального УЗД;
- При спринцюванні;
- При введенні свічок і вагінальних таблеток.
У всіх цих ситуаціях відбувається механічне пошкодження слизової оболонки і поява кров’янистих виділень різної інтенсивності. Можна говорити про те, що подібне кровотеча – норма? Коректніше буде сказати, що при ерозії це звичайний симптом, і найчастіше саме підозрілі виділення стають приводом для обстеження у гінеколога. Фото кровоточить ерозії можна побачити нижче.
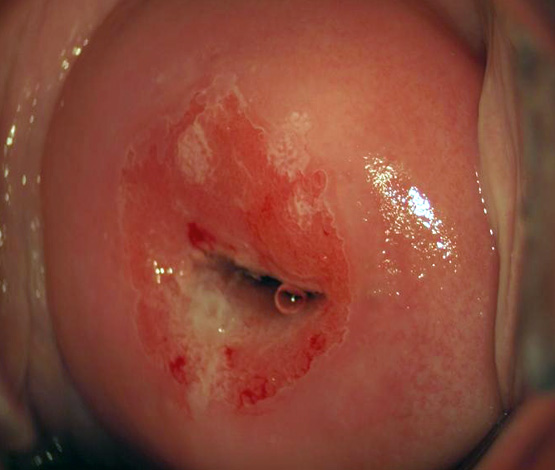
Вид шийки матки. На тлі гострого цервіціта, виділяються кровоточиві судини.
Особливої уваги заслуговує розвиток кровотечі у таких ситуаціях:
- Під час вагітності;
- При загостренні запального процесу в області шийки матки.
Тут мова йде вже не про механічне пошкодження тканин, а про порушення біоценозу піхви та/або гормональних перебудовах. У цих ситуаціях потрібно комплексне обстеження, щоб виключити супутню патологію і підібрати оптимальну схему терапії.
Симптоми дисплазії шийки матки зазвичай мізерні, тому жінка може не підозрювати про наявність серйозної патології. Незважаючи на різне походження, дисплазія завжди супроводжується змінами епітелію на клітинному рівні.
Дане захворювання не має самостійної клініки і часто маскується під інші гінекологічні хвороби (наприклад, ерозії). Тому патологію можна виявити лише під час профілактичного огляду і з допомогою додаткових досліджень (аналіз ПАП (SMEAR)). Початкова форма хвороби протікає практично безсимптомно.
Перші ознаки дисплазії пов’язані з наступними проявами:
- біль або неприємні відчуття внизу живота;
- печіння і сверблячка в області статевих органів (особливо посилюються при статевому контакті);
- піхвові виділення з домішкою крові;
- рясні білі (найчастіше – молочно-білого кольору) без неприємного запаху;
- контактні кров’янисті виділення (після сексуального контакту, гінекологічного огляду або спринцювань).
Часто симптоми дисплазії проявляються при приєднанні до патологічного процесу вторинної інфекції (цервіціта, кольпіту).
Щоб запобігти розвитку захворювання, важливо пам’ятати про необхідність регулярного огляду у гінеколога – не рідше 2-х разів у рік. Вибір методів терапії буде залежати від віку жінки, важливості збереження її репродуктивної системи.
[9], [10], [11], [12], [13], [14], [15], [16], [17]
Методи діагностики виділень при ерозії
Кожна представниця прекрасної половини людства, повинна не тільки добре виглядати, але і відчувати себе здоровою. Тому необхідно проходити профілактичний огляд у гінеколога регулярно, не менше 1 разу на півроку, навіть якщо немає ніяких видимих симптомів хвороби.
Профілактичне обстеження включає не тільки стандартний огляд на кріслі, але й:
- Зішкріб для визначення характеристик флори. Паркан мазка на мікрофлору береться спеціальним зігнутим шпателем, поверхня якого повністю відповідає формі порожнини матки. Це дослідження дозволяє взяти шар епітелію, без дискомфортних відчуттів і болю, з невеликим натиском. Таким чином, мазок забирає тільки клітини верхнього шару шийки матки, які допоможуть дати оцінку наявності атипії клітин і можливої інфекції, запалення.
- Дослідження в лабораторії на цитологію. Цитологічний аналіз – це сучасний, ефективний спосіб діагностики дисфункції або нерівномірного росту, розвитку шийки матки.
- Кольпоскопія. В обов’язковому порядку, спільно з аналізом цитології для повної клінічної картини необхідно дослідження кольпоскопії і біопсії. Процедура кольпоскопії проводиться із застосуванням мікроскопа, щоб візуально визначити розмір, структуру і зміни шийки матки. Кольпоскопія дає можливість визначити ерозію, розглянути будь-які несприятливі і «підозрілі» ділянки в порожнині матки. Попередньо перед процедурою досліджувану зону обробляють 3% оцтовою кислотою і слабким розчином йоду (Люголя). Це робиться спеціально, щоб оцтова кислота викликала спазм судин, які будуть чітко видні. Завдяки використанню йоду здорові клітини порожнини матки швидко фарбуються і їх можна чітко розгледіти. При цьому відразу видно ділянки на яких сталися патологічні зміни, запальний процес або розвивається інфекція, клітини залишаються незабарвленим. Це дозволяє побачити, роздивитися і зрозуміти межі розвитку і розростання патологічних змін. Якщо при обробці йодом, пацієнтка відчуває печіння, біль значить, всередині розвивається серйозний запальний процес, зони запалення володіють особливою чутливістю.
- Виявлення можливих інфекцій.
- Біопсію. При ерозії, обов’язково необхідна біопсія шийки матки, щоб підтвердити або спростувати наявність раку або передракового стану.
- Аналіз на РВ, гепатит, ВІЛ.
Інструментальна діагностика є провідною в комплексному обстеженні, коли дисплазія шийки матки потребує уточнення ступеня тяжкості, так і для моніторингу успішності лікування захворювання.
Вибір саме інструментальної оцінки пояснюється тим, що дисплазія найчастіше розвивається і протікає як процес без клінічно помітних проявів. На другому за значущістю місці стоїть лабораторна діагностика.
Що входить в перелік поняття «інструментальна діагностика»?
- Огляд за допомогою гінекологічних дзеркал. Це спеціальний піхвовий інструмент, що допомагає лікарю оцінити стан епітелію шийки матки. Найбільш явні зміни в тканині будуть видні неозброєним поглядом за умови використання дзеркал. Інструментальна діагностика в форматі огляду дзеркалами показує форму, розміри шийки, а також можливі пошкодження зовнішнього зіву, розриви. Дзеркала можуть оцінити критерії стану нижній частині (третини) цервикса і слизової шийки. Початкова стадія лейкоплакії, аднекситу, ерозивні процеси, дисплазія шийки матки – ось далеко не повний перелік патологій, які може виявити бімануальне дослідження за допомогою піхвових дзеркал.
- Кольпоскоп. Огляд за допомогою цього інструменту призначений для уточнення ступеня пошкодження конкретної ділянки шийки матки (збільшення у 10 разів). Також, кольпоскопія проводиться одночасно із забором тканини для діагностичних проб (цитологічні проби, біопсія). Кольпоскоп допомагає взяти проби ПЛР (молекулярно-біологічний, імунологічний аналіз на ВІЛ, оцінку вірусного навантаження, уточнення штамів).
- Розширена кольпоскопія, яку може зажадати дисплазія шийки матки, ділиться на кілька етапів. Епітеліальна тканина обробляється спеціальним розчином кислоти, потім ще раз наноситься інший засіб – розчин Люголя. Тільки після цього відбувається огляд та завір спеціальної проби (проба Шиллера). Такі процедури потрібні для провокації набряклості слизової (кислота), набряк в свою чергу викликає посилене кровообіг для кращої проникності розчину Люголя. Це засіб грає роль фарби-маркера. У нормі епітеліальна тканина повинна набувати червонуватий відтінок за рахунок гранул глікогену. Будь уражену ділянку шийки матки не покаже зміни в кольорі.
- Ультразвукове дослідження також відноситься до ряду інструментальних обстежень. Для конкретизації діагнозу жінці може бути призначено УЗД органів сечостатевої сфери на предмет виключення або визначення кіст, доброякісних пухлин і так далі. Подібний метод підходить молодим нерожавшим жінкам як альтернативи зіскрібків, вискоблювання.
- Цитологія (тест Папаніколау).
- Біопсія стандартна і кону – прицільна, конусна, вишкрібання – залежно від напрямку комплексу діагностики дисплазії шийки матки.
Таким чином, інструментальна діагностика – це методи оцінки епітеліальної тканини, стану шийки матки за допомогою медичних інструментів. При дисплазії шийки матки у гінекологічній практиці інструментальна та лабораторна діагностика є однією з обов’язкових умов точного визначення ступеня тяжкості патології.
УЗД також може бути призначено пацієнтці при підозрі на диспластичний процес у шийці. Дисплазія шийки матки в 75-85% випадків розвивається і протікає без явних клінічних проявів. Часто вона супроводжується запальними процесами в органах статевої сфери, страждають, перш за все, яєчники, матка, можуть бути порушені і нирки.
Це пояснюється переважно вірусної, інфекційною природою провокують патологію факторів. Перші скарги жінки, як правило, це симптоматика запалень, а не дисплазії як такої. Гінекологи щоразу, зустрічаючи пацієнтів, не втомлюються повторювати рекомендації з приводу регулярних профілактичних оглядів.
На жаль, буває, що жінка звертається до лікаря тільки тоді, коли з’являються больові відчуття, виділення, нетипові для здорового стану, або при настала вагітності. Такі ситуації вимагають більш розгорнутих діагностичних дій, включаючи не тільки стандартні методи – огляд на кріслі, але і цитологію, забір матеріалу на гістологію та ультразвукове обстеження.
УЗД для уточнення діагнозу проводять спеціальним способом – вагінально, в сукупності з ультразвуковим дослідженням органів статевої сфери (малого таза).
Що може показати УЗД органів при дисплазії шийки матки?
- Кісти різної етіології, розмірів і видів (потребують уточнення та лікування).
- Міоми, фіброміоми.
- Пухлинний доброякісний процес.
- Зміни розмірів і форми матки.
- Положення яєчників по відношенню до матки (норма або зсув у бік патології).
Якщо УЗД органів не показує явних змін, патологічних відхилень від норми, молоді пацієнтки, особливо нерожавшие, можуть бути позбавлені від більш інвазивного обстеження – вискоблювання, і навіть біопсії.
Що таке трансвагінальне ультразвукове дослідження?
- Це одне з важливих обстежень в гінекологічній практиці.
- Трансвагінальне сканування допомагає оцінити стан порожнини матки, її шийки, щоб визначити подальший вектор діагностичних заходів.
- На відміну від стандартного УЗД, яке передбачає наявність рідини в організмі для проведення звукової хвилі, трансвагінальний метод не вимагає повного сечового міхура.
- За допомогою такої технології гінеколог може оцінити не тільки форму, розміри матки або яєчників, але і точніше виявити наявність тієї або іншої патології.
УЗД і дисплазія матки, як проходить обстеження?
- Пацієнту не потрібно особливої підготовки. Правила практично такі ж, як і при ПАП-тесті (утримання від статевих контактів, відмова від використання свічок, тампони, спринцювання).
- При трансвагінальної діагностики жінці немає необхідності наповнювати сечовий міхур і терпіти тривалий час.
- Спеціальний датчик змащується і вводиться в піхву. Так як він розташований досить близько до досліджуваних органів, саме обстеження вважається дуже достовірним і проходить швидко.
- Лікар, який проводить УЗД, має можливість, як кажуть, на власні очі побачити чітку клінічну картину і оцінити стану порожнин.
- Процедура не викликає дискомфорту і болю.
- Результат сканування відомий лікаря і в принципі, пацієнту буквально відразу після процедури.
Слід зазначити, що УЗД при підозрі на дисплазію найчастіше призначають для того, щоб оцінити стан яєчників. Це необхідно для виключення пухлинного процесу і наявності кіст. Також УЗД, як класичне, так і вагінальне, допомагає здійснювати моніторинг успішності лікування, особливо при стійкому безплідді.
Кольпоскопія
Кольпоскоп – один з найбільш використовуваних інструментів в гінекологічній діагностиці. Це оптичний медичний прилад, що допомагає виявити найбільш дрібні, невидимі при візуальному простому огляді, дефекти слизової тканини.
Ерозивні ушкодження, точкові або великі, микроопухоли, крововиливи, інші патологічні зміни в шийці матки часто знаходять під час кольпоскопії. Кольпоскопія як метод розвивається і на сьогоднішній день існує два види дослідження:
- Стандартна кольпоскопія. Дисплазія шийки матки вимагає такого обстеження у 55-60% випадків.
- Відеокольпоскопія – більш сучасна технологія, що припускає наявність апаратури (зонда, монітора, процесора).
Для чого призначається кольпоскопія?
- Визначення ерозивних процесів.
- Виявити поліпи різних видів (форма, кількість, розміри).
- Оцінити ступінь тяжкості диспластичних змін епітеліальної тканини шийки матки.
- Уточнити попередній діагноз лейкоплакії.
- Виявити онкологічні процеси на ранніх стадіях.
- Виявити еритроплакію.
- Виключити або підтвердити гіперплазію епітелію.
- Диференціювати такі патології як – дисплазія шийки матки, ектопія, аднексит, лейкоплакія і доброякісні пухлинні захворювання.
Прояв ектопії при вагітності
Ерозія шийки матки – це підступне захворювання, яке на початкових етапах свого розвитку може взагалі ніяк себе не проявляти. Основні симптоми цієї недуги з’являються, як правило, тоді, коли ерозія починає розростатися, поступово вражаючи здорові епітеліальні клітини.
І в цей момент у жінки можуть з’явитися такі симптоми:
- Болі в животі тягнучого характеру, які посилюються після інтимної близькості або при фізичних навантаженнях.
- Нетиповий піхвовий секрет.
Досить часто ерозія шийки матки діагностується у жінок ще на ранніх термінах вагітності при постановці на облік в поліклініку. В даному випадку її лікування не проводять, так як будь-які заходи можуть негативним чином позначитися на стані плода.
Більшості пацієнток відома інформація про те, що лікування дисплазії може послужити причиною безпліддя у жінки. Це не зовсім так. В основному репродуктивна функціональність матки і шийки зберігається.
Замислюватися про планування вагітності можна вже через 4 місяці після закінчення лікування. До цього часу шийкові тканини повинні повністю відновитися.
Розвиток безпліддя можливо тоді, коли хірургічне втручання проводилось не один раз, або з деякими порушеннями, а також при обширних ураженнях слизових оболонок. Формування на місці патології рубців або шрамів теж може стати причиною неможливості зачати дитину.
Всі питання щодо вагітності необхідно вирішувати з лікуючим лікарем ще до того, як призначено лікування захворювання, а сама вагітність жінки, яка перенесла дисплазію, повинна протікати під обов’язковим контролем медичних фахівців.
Дисплазія шийки матки – не вирок, а спонукання до дії, адже захворювання можна і потрібно лікувати. В іншому разі під загрозою опиняються не тільки стан здоров’я репродуктивної сфери, але й життя жінки.
Захворювання шийки матки під час гестації можуть вести себе по-різному. У одних жінок в цей час ерозія гоїться, і після народження дитини не виникає жодних проблем. У інших майбутніх мам шийка починає кровоточити.
Виною тому зміни гормонального фону, підвищена ранимість слизової оболонки, а також активне кровопостачання епітелію в цей період. Все це призводить до того, що при вагітності ерозія досить часто кровит, і подібний симптом стає приводом для серйозного занепокоєння.
Важливо розуміти: сама по собі неускладнена ерозія не є небезпечною для майбутньої мами і її малюка. Кров’янисті виділення – це неприємно, однак жодних інших проблем у цей період не очікується. Ось тільки нерідко подібне кровотеча приймають за ознаку почався викидня або відшарування плаценти.

На малюнку представлені найбільш ймовірні причини появи крові з піхви під час вагітності.
Чи можна уникнути подібних проблем? Так, якщо планувати зачаття дитини після лікування ерозії. Якщо патологія була виявлена тільки під час вагітності, слід спостерігатися у лікаря і повідомляти йому про всіх підозрілих симптомах.
Нерідкі випадки, коли патологія вперше виявляється тільки під час вагітності. При постановці на облік кожна жінка оглядається лікарем на кріслі, і ось тоді лікар може виявити характерні зміни.
У молодих вагітних жінок за результатами обстеження найчастіше виявляється ектопія – несправжня ерозія. Лікування не проводиться. Така патологія зазвичай зникає самостійно після пологів. Якщо після народження дитини проблема зберігається, слід пройти повторне обстеження у гінеколога.

Ектопія під час вагітності не впливає на внутрішньоутробний розвиток малюка. Лікування може бути проведено вже після пологів.
Ерозія при вагітності може не турбувати або ж давати про себе знати періодичними кров’янистими виділеннями. Проблема полягає в тому, що такі симптоми часто приймають за почався викидень або відшарування плаценти.
Жінку госпіталізують в стаціонар, проводять УЗД і кольпоскопію і тільки після цього виставляють діагноз. Така тактика виправдана, адже вдома або на прийомі в жіночій консультації відрізнити ерозію від небезпечних ускладнень вагітності досить складно.
В період вагітності, коли жінка виношує «нове життя», лікувати ерозію не рекомендується, це може загрожувати викиднем і на процес пологів.
Але, при цьому в цей час жінка може спостерігати невеликі коричневі виділення, або згустки крові.
В такому випадку можна відразу діагностувати наявність ерозивного ділянки в порожнині матки.
Таке явище відбувається із-за того, що матка збільшується в розмірах і область ерозії розтягуючись, починає кровоточити.
Можливо, кров’янисті виділення можуть бути сигналом розвитку супутніх венеричних або інфекційних захворювань. Можливість і необхідність їх лікування в період вагітності повинен призначати виключно провідний лікар-акушер.
Показники патології при ВПЛ
Ерозія, хоч і протікає без виражених симптомів, часто викликає різні ускладнення:
- Запальні захворювання. Пошкоджену ділянку стає ідеальним місцем для життєдіяльності патогенних бактерій. Результатом можуть бути інфекційні запальні захворювання, наприклад, хламідіоз, кандидоз, трихомоніаз. Ерозія «відкриває ворота» в порожнину матки, завдяки чому патогенні мікроорганізми проникають відразу в основний дітородний орган. В результаті жінка не може завагітніти, оскільки будь-який запальний процес є перешкодою до запліднення.
- Переродження. У рідкісних випадках ерозія може призвести до злоякісного процесу. Рак шийки матки вважається одним з найбільш небезпечних і найбільш поширених онкологічних захворювань у жінок. Причини онкології – не пролеченная або не діагностована вчасно ерозія.
- Активізація вірусу папіломи людини. Поява кондилом також може стати поштовхом до розвитку передракового стану.
При наявності гострої стадії ерозії необхідно знизити ризик травмування. Найчастіше кровотечі з’являються після сексу і при гінекологічних оглядах.
Щоб уникнути розвитку ускладнень і приєднання інших патологій, необхідно провести своєчасну діагностику і терапію (хірургічну або консервативну – свічки і засоби народної медицини) захворювання.
Вагітність після лікування дисплазії шийки матки
Для лікування захворювань шийки матки застосовуються різні методики. Деструктивні способи впливу припускають висічення або руйнування уражених тканин. Після такого лікування слизова шийки матки оголюється і легко кровоточить.
У перші години виділення з піхви можуть бути червоними, але вже через 1-2 дні вони значно зменшуються, стають сукровичні, мажущими. Це нормальний процес загоєння слизової, і боятися подібних симптомів не варто.
Тривалість виділень буде залежати від того, яким методом припікали шийку матки. При заморожування рідким азотом кровить буде протягом 5-10 днів. Після лазерного або радіохвильового лікування незначні кров’янисті виділення зберігаються протягом 3-7 днів. Найдовше триває кровотеча після електрокоагуляції – до 14 днів.
Вважається, що найбільш ефективним методом усунення ерозії шийки матки є припікання. Ця процедура проводиться в середині менструального циклу в амбулаторних умовах. Після її проведення у жінок також спостерігаються кров’янисті виділення.
І якщо говорити про те, скільки вони повинні йти, то слід зазначити, що при нормальному загоєнні цервикса, рясні кров’янисті виділення спостерігаються тільки перші добу. Далі, починає коричнева мазанина, що може бути присутнім у вагінальному секреті протягом тижня.
Що стосується медикаментозного лікування, то в цьому випадку воно малоефективне. Проводиться така терапія при невеликих ерозіях і її основна дія спрямована на усунення запальних процесів і профілактику розвитку ускладнень. Позбавити від самої патології медикаментозні засоби не можуть, так само як і народні.
Ерозія являє собою серйозне захворювання, яке здатне призвести до різних проблем зі здоров’ям. І щоб їх уникнути, лікування слід здійснювати відразу ж, як тільки вона була діагностована, навіть якщо сама патологія не заподіює пацієнтці ніякого дискомфорту.
Періодично жінки помічають, що в міру проходження курсу лікування кількість виділень в організмі зменшуватися не стало. Може змінитися характер, але незначно. Як правило, це означає, що в тілі жінки є інша гінекологічна проблема, або що лікування було закінчено передчасно.
Крім цього, зараз лікарі досить активно використовують нові технології по боротьбі з ерозією шийки матки. Однією з таких є радіохвильова терапія, після використання якої можливо поява великої кількості прозорих виділень.
Рекомендації лікарів
Більшості жінок зі зрозумілих причин виділення досить неприємні. Вони викликають дискомфорт, іноді навіть огиду. Тому представниці прекрасної статі намагаються впоратися з ними інтенсивними гігієнічними процедурами, підмиванням, іноді навіть спринцюванням.
Лікарі настійно радять утриматися від надмірних зусиль. При будь-яких гінекологічних порушеннях у жінок і так досить сильно страждає мікрофлора. Додаткові проблеми, які можуть бути викликані введенням сторонньої рідини всередину піхви, тільки погіршать ситуацію.
- Протягом 2-х років пацієнтці слід регулярно обстежуватися у лікаря, а при необхідності приймати призначене їм профілактичне лікування.
- Безпосередньо після процедури протягом 2-х тижнів не можна приймати ванну, купатися в басейні і в інших водоймах, відвідувати парну.
- Протягом 2-х тижнів потрібно уникати підйому тягарів, фізичних навантажень і активних спортивних вправ.
- Один-два місяці (у залежності від порад лікаря) необхідно дотримуватися статевий спокій.
- Протягом місяця не можна користуватися тампонами, а також не слід проводити спринцювання або використовувати інші вагінальні засоби без призначення лікаря.
- Перша менструальна кровотеча після радіохвильового лікування може бути більший, чим завжди, що не є відхиленням. Однак занадто сильна кровотеча зі згустками крові, що супроводжується болями, має стати приводом для звернення до лікаря.
- Також слід відвідати лікаря при раптовому підвищенні температури тіла без видимих на те причин.
У більшості випадків жінки переносять радіохвильове лікування легко – багато залишають стаціонар вже через кілька годин після процедури. Незважаючи на відносну дорожнечу втручання, останнім часом радіохвильове лікування дисплазії шийки матки є методом вибору для багатьох пацієнток.
І це не дивно: лікування проходить якісно, швидко і без негативних наслідків. Не варто боятися процедури – якщо вас турбують які-небудь питання, зверніться до лікаря, який буде проводити лікування: він компетентно і ретельно пояснить всі нюанси даного методу.
Ступінь захворювання вважається одним з чинників, за яким визначають лікувальну схему.
- Лікування дисплазії шийки матки 1 ступеня (полегшеної форми захворювання) іноді не проводиться зовсім. Суть в тому, що подана протягом дисплазії у багатьох випадках регресує самостійно. За таким захворюванням спостерігають: якщо ж самолікування не сталося, то лікар може прописати консервативну терапію, яка включає в себе вплив на основний інфекційний вогнище, відновлення імунітету і протизапальне лікування.
- Лікування дисплазії шийки матки 2 ступеня призначається в залежності від отриманих результатів досліджень. Найчастіше використовуються такі методи:
- імуностимулююча терапія (обов’язково проводиться при великих епітеліальних ураженнях, або при частих рецидивах хвороби);
- радіохвильове лікування;
- лазерна терапія;
- електрокоагуляція;
- кріодеструкція.
Навіть при 2 ступеня ураження існує ймовірність, що уражену ділянку зарубцюється самостійно. Тому іноді лікарі застосовують вичікувальну тактику.
- Лікування дисплазії шийки матки 3 ступеня призначають тільки після виключення онкопатології. Зазвичай застосовують діагностичне вишкрібання, і, якщо діагноз підтверджується, то найчастіше вдаються до хірургічного вирішення проблеми.
Лікування тяжкої дисплазії шийки матки проводять виключно в стаціонарних умовах, так як третя ступінь захворювання вимагає більш складного терапевтичного підходу. Доктором може бути прийнято рішення про оперативне втручання, але перед операцією обов’язково призначають протизапальну терапію. При виявленні ознак запальної реакції оперативне втручання не проводиться.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Найбільш відомими методами терапії вважаються наступні.
- Радіохвильове лікування дисплазії шийки матки являє собою так звану петльові конізацію. Процедура проводиться за допомогою сучасного радіохвильового апарату з електрогенератором і петльовими електродами. Перед початком лікування пацієнтці призначають ряд досліджень (наприклад, кольпоскопію і бакпосів мікрофлори). Під час процедури використовують місцеву анестезію, а сам сеанс триває не більше чверті години.
Радіохвильове лікування зазвичай призначають у перші 7 днів після закінчення менструації. Перед терапією слід припинити статеві контакти і переконатися у відсутності вагітності.
Радіохвилі мають здатність точно впливати на необхідну зону шийки матки. Високочастотний струм повністю знищує видозмінені клітини. Тканини загоюються протягом 15-20 діб.
- Фотодинамічна терапія дисплазії шийки матки передбачає внутрішньовенне або аппликатурное введення спеціальних препаратів – фотосенсибілізаторів. Такі препарати мають властивість накопичуватися в пошкоджених клітинах, не зачіпаючи здорові клітинні структури.
Далі переддень шийки піддають лазерного опромінення. В результаті запускаються хімічні реакції, які руйнують змінені клітини. Уражена тканина з плином часу заміщається повноцінним епітелієм.
Фотодинамічна терапія проводиться в амбулаторних умовах і не вимагає великої кількості часу. Повне одужання настає протягом 4-х тижнів.
- Кріодеструкція дисплазії шийки матки (так зване припікання, або холодова деструкція) проводиться з застосуванням рідкого азоту, який діє через сильне охолодження тканин. Сеанс призначають у I фазу менструального циклу (приблизно на 7-10 добу). Процедура не залишає після себе видозміненій тканини і може застосовуватися у пацієнток, які планують вагітність.
- Лікування дисплазії шийки матки лазером (вапоризацію) проводять в умовах стаціонару, з використанням місцевої анестезії. Лазер – це невидимий інфрачервоний промінь, який впливає на клітини з великим вмістом води. Такі клітини повністю вбирають лазерну енергію, що провокує випарювання тканини. Процедура триває близько 20 хвилин, вона може бути кілька болючою, а через кілька діб після неї допускається поява невеликої кровотечі.
- Конізація дисплазії шийки матки – це радикальна терапевтична методика, яку практикують при 2 і 3 ступеня захворювання. Суть конізації – видалення зміненого ділянки слизових тканин. Раніше таку процедуру виконували за допомогою скальпеля, а в даний час для цього використовують лазерне та радіохвильове вплив. Операцію проводять у стаціонарі. Анестезія – місцева. Іноді після процедури на місці дисплазії залишається невеликий рубець, який не повинен стати перешкодою для подальших вагітностей.
- Ампутація шийки матки при дисплазії є органосохраняющей операцією, що проводиться в хірургічній операційній, із застосуванням епідурального або внутрішньовенного знеболювання. Ампутація представляє собою видалення частини органа – це радикальне лікування, яке призначають при великому ураженні епітеліальної тканини. В результаті операції шийка матки у пацієнтки коротшає, що знижує можливість жінки зачати і виносити малюка.
- Висічення шийки матки при дисплазії (ексцизія, або ножова конізація) – це видалення уражених тканин з застосуванням скальпеля. Процедура проводиться з діагностичною або лікувальною метою, при легкому і помірному ступені захворювання. Хірург уривається ділянку пошкодження, не виходячи за межі здорових тканин. Загоєння відбувається протягом місяця і може супроводжуватися болями (схожими з менструальними болями), а також коричневими кров’янистими виділеннями.
- Поширеним рецептом боротьби з дисплазією вважається мазь прополісу: її використовують для прискорення загоєння тканин і для знищення патогенних бактерій. Кожен день перед сном мазь наносять на тампон і вводять всередину піхви. Тривалість лікування-10 днів.
- Ефективне лікування дисплазії шийки матки за допомогою обліпихової олії. Тампони з маслом застосовують протягом 12 днів, на ніч.
- Добре використовувати для спринцювань свіжий настій звіробою. Для 2-х столових ложок сировини слід взяти 1 л киплячої води, настояти протягом 1 години і профільтрувати.
- Для підмивання, спринцювання і вживання всередину підійде також кореневище бадану. Щоб приготувати ліки, 3 ст. л. подрібненого кореневища заварюють в каструльці склянкою киплячої води. Ставлять на малий вогонь і варять приблизно в два рази. Використання відвару для спринцювання або підмивання передбачає його розведення в 300 мл прокип’яченої води. Для прийому всередину вживають по 30 крапель тричі на день до їди, запиваючи водою.
- Настоянку календули можна придбати в аптеках і використовувати для лікування дисплазії та запальних захворювань статевої сфери. Для приготування розчину 4 ч. л. 2% настоянки розмішують в 200 мл прокип’яченої теплої води. Спринцювання таким розчином проводять тричі на тиждень (наприклад, через день).
Народні засоби
Рецепти нетрадиційної медицини нерідко використовуються для лікування ерозії і супутніх проблем, таких як молочниця, запалення і т. д.
Одним з ефективних і простих методів є спринцювання натуральними, природними розчинами. Але, незважаючи на безневинність процедури, призначати лікарські трави повинен тільки лікар. Курс проведення терапії також повинен фахівець, занадто довгий і рясне спринцювання може пересушити піхву і призвести до ще більших проблем.
Ні в якому разі не можна проводити спринцювання в період вагітності. Це може істотно порушити сприятливу мікрофлору, також протипоказаннями є недавні пологи, аборт і викидень.
Існує ряд рецептів, найбільш ефективних в лікуванні ерозії шийки матки:
- Розчин ромашки звичайної, у пропорції 2:1. Наставити не більше 30 хвилин. Рецепт сприяє швидкому загоєнню ранок і тріщин, усунення запального процесу.
- Настій звіробою (20 г на 1 склянку води) заварюють 20 хвилин, розводять теплою кип’яченою водою 1:1.
- Відвар календули, куплений в аптеці або приготований в рівних частинах, розвести в теплій кип’яченій воді (1 ч. л. на 12 склянки води). Проводити спринцювання кожен раз після відвідування туалету, протягом 10-12 діб.
- Розчин меду і ріпчастої цибулі допомагає відновити функціональність жіночих статевих органів, залікувати рани, тріщини, зняти запалення. Взяти невелику головку цибулі, ножем зробити поглиблення в голівці і залити свіжий натуральний мед. Запекти цибулину з медом в духовій шафі протягом 20-30 хвилин, дати охолонути. Після обмотати стерильним бинтом і вставити в піхву якнайглибше в якості тампона. Захід виконувати протягом 10 діб на ніч.
- В домашніх умовах свіжого натурального сиру отримати сироватку, нагріти отриману рідину і проводити спринцювання двічі в день, вранці і на ніч. Це ефективний рецепт, у разі, коли ерозія ще не розрослася.
- Зарекомендували себе тампони, змочені в олії обліпихи. Препарат абсолютно нешкідливий для організму. Не викликає алергії та подразнення, тому може застосовуватися до повного одужання, без побоювання викликати супутні проблеми. Тампони рекомендується вставляти на всю ніч.
- Розчин чистотілу (1 ст. л. на 300 мл окропу), настоювати годину, процідити, використовувати тричі на добу протягом 14 днів.
- Відвар насіння льону, проварити 1 ст. л. сировини на 250 мл води, використовувати для змочування тампонів на ніч.
Ефективними і дієвими є лікарські тампони:
- «Beautiful Life»;
- «Clean Point».
Ерозія або рак – як відрізнити?
Мабуть, це найактуальніше питання, яке хвилює кожну жінку. На жаль, самостійно з’ясувати його неможливо. Рак шийки матки – це те захворювання, яке тривалий час протікає без яких-небудь симптомів і часто виявляється вже на пізній стадії.
Симптоми при раку шийки матки виникають вже на пізніх стадіях захворювання і говорять про почався розпад пухлини. До основним ознаками можна віднести:
- Рясні прозорі водянисті виділення;
- Кров’янисті виділення;
- Біль внизу живота.
Кровотеча при раку шийки матки повторюється неодноразово, посилюється з часом. Спочатку це переважно контактні кровотечі, які виникають після сексу. Далі кров’янисті виділення з’являються без зв’язку з статевим актом.
До пізніх симптомів раку відноситься набряк кінцівок за рахунок застою лімфи, збій в роботі кишечника. Відзначаються запори, виникають часті позиви на випорожнення сечового міхура. Можливе підвищення температури тіла.
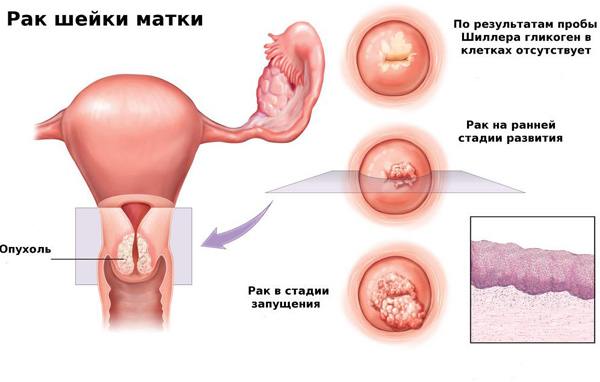
Систематичний огляд у гінеколога (не рідше двох разів на рік) збільшує ймовірність розпізнавання раку шийки матки на ранній стадії.
Рак шийки матки частіше реєструється у жінок в менопаузу, однак молодий вік – не захист від хвороби. Все частіше патологія виявляється у жінок до 45 років. Причиною пізньої діагностики стає неуважне ставлення до свого здоров’я.
Профілактичні заходи
В якості ефективної профілактики такого проблемного і небезпечного захворювання, як ерозія шийки матки, жінці необхідно дотримуватися кількох основних приписів та рад:
- Ретельно слідкувати за дотримання правил особистої гігієни жінки та її статевого партнера.
- При контакті з новим статевим партнером або декількома партнерами, використовувати в якості захисту – презервативи, для запобігання розвитку інфекції і запалення.
- Часта зміна статевих партнерів – ризик різких змін мікрофлори піхви та порожнини матки. Така ситуація збільшує можливість інфікування цервікального каналу і розвитку ерозії шийки матки.
- Профілактичний систематичний огляд у професійного гінеколога, спостерігатися хоча б 1 раз за 6 місяців для своєчасного виявлення хвороб на ранній стадії.
- При будь-яких симптомах, дискомфортних явища, появі свербежу, печіння негайно звертатися до лікаря.
- Обов’язково проводити вакцинації проти вірусу папіломи (до початку статевих відносин).
Здоровий спосіб життя, відмова від шкідливих звичок і їжі є прекрасним способом запобігти розвитку ерозії шийки матки, та курсом ефективного лікування, у випадку розвитку хвороби.
Якщо ерозія вже виявлено не варто думати, що вона вирішиться сама собою. Така ситуація складається всього в 2-3% у родили жінок, коли хвороба викликана збоєм гормонального фону. У всіх інших ситуаціях необхідно якісне і своєчасне лікування і сучасна діагностика причин і наслідків.
Як виглядає ерозія шийки матки? Огляд гінеколога
Сучасна медицина дозволяє жінці заглянути всередину свого організму і побачити своїми очима дефект на слизовій. Для цього потрібно записатися на видеокольпоскопию. В ході обстеження лікар не тільки огляне шийку матки під збільшенням, але і зробить фото, а також запише відео.
Перш чим направити жінку на кольпоскопію, лікар проведе звичайний візуальний огляд в дзеркалах. Жінка розташовується на гінекологічному кріслі. Лікар вводить інструмент і оголює шийку матки. При огляді лікар звертає увагу на стан слизової оболонки, наявність патологічних виділень. Акцент робиться і на форму ерозії:
- Справжня ерозія виглядає як запалений глибокий дефект слизової у вигляді садна, невеликий виразки;
- Псевдоерозія (ектопія) відрізняється появою циліндричного епітелію, що наповзає на зовнішню частину шийки матки;
- Ектропіон схожий на ектопію, але виразно видно виворіт слизової оболонки цервікального каналу в області передньої чи задньої губи;
- Дисплазія видна у вигляді білястий бляшок;
- Лейкоплакія також має вигляд сірувато-білих бляшок, покритих тонкою плівкою.
Фото ерозії шийки матки можна побачити нижче.
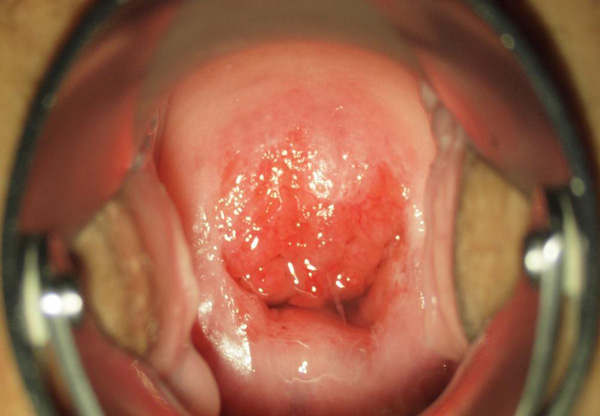
Ерозія шийки матки виглядає як запалену ділянку яскраво червоного кольору.
Запущена ерозія зазвичай супроводжується вираженим запальним процесом. Лікар звертає увагу на почервоніння слизових оболонок, наявність набряку. Лікар оцінює виділення, бере мазок на аналіз.
Тактика при ерозії шийки матки
Добре знати симптоми ерозії шийки матки, але що робити далі при виявленні такої патології? Після завершення обстеження лікар розробляє тактику ведення пацієнтки. Тут може бути кілька варіантів:
- Спостереження. Можливо при ектопії шийки матки у родили жінок у віці до 25 років.
- Лікування супутнього запального процесу. Показано при істинної ерозії. Можливо при інших формах патології як один з етапів терапії.
- Деструктивне лікування. Припікання ерозії проводиться в тому випадку, якщо інші методи не ефективні і після проведеної консервативної терапії дефект на слизовій залишився. При эктопионе, лейкоплакії, дисплазії II і III стадій без припікання не обійтися.
- Хірургічне лікування (конізація шийки матки) показано при раку. У запущених випадках проводиться видалення матки разом з придатками.
Ерозія шийки матки – це стан, що вимагає обов’язкового спостереження у фахівця. Відмова від терапії може призвести до сумних наслідків і стати причиною розвитку важких ускладнень.


