Як зрозуміти, що антибактеріальні препарати діють
Антибіотики для лікування ниркової патології мають два основних механізми дії.
- Перший з них – це бактерицидний, в цьому випадку відбувається знищення патогенної мікрофлори.
- Другий механізм – бактеріостатичний, він зупиняє розмноження мікробів.
Найчастіше при пієлонефриті призначають ліки в таблетках. Внутрішньовенно вводять їх лише при серйозних ускладненнях.
Медики виділяють кілька критеріїв для оцінки ефективності лікування:
- ранні. Перші позитивні зміни помітні через два-три дні. Знижуються ознаки інтоксикації, больовий синдром, зникає слабкість, нормалізується робота нирок. Через три-чотири дні аналіз показує поява стерильної сечі;
- пізні. Через 2-4 тижні пацієнти відзначає значне поліпшення стану, зникають напади ознобу, нудоти, лихоманки. Аналіз сечі на 3-7 день після закінчення лікування показує відсутність патогенних мікроорганізмів;
- остаточні. Медики підтверджують ефективність терапії, якщо повторне інфікування органів сечовидільної системи не проявляється протягом 3 місяців після завершення прийому антибіотиків.
Важливо:
- за результатами досліджень, на підставі спостереженням за перебігом антибактеріальної терапії при пієлонефриті медики з’ясували: найбільшу ефективність лікування дає часта зміна препаратів. Нерідко застосовують схему: Ампіцилін, потім – Еритроміцин, далі – цефалоспорини, наступний етап – нітрофурани. Не варто довго використовувати один вид антибіотиків;
- при загостренні, що розвивається після прийому двох-чотирьох курсів антибактеріальної терапії, призначають прийом протягом 10 днів протизапальних засобів (не антибіотиків);
- при відсутності високої температури і яскраво-виражених симптомів інтоксикації призначають Негам або нітрофуранового склади без попереднього застосування антибактеріальних засобів.
Дізнайтеся про ознаки гострого уретриту у жінок, а також про варіанти терапії захворювання.
Як лікувати нирковий тиск і що це таке? Відповідь прочитайте за цією адресою.
Антибіотики для лікування ниркової патології мають два основних механізми дії. Перший з них – це бактерицидний, в цьому випадку відбувається знищення патогенної мікрофлори. Другий механізм – бактеріостатичний, він зупиняє розмноження мікробів.
1 Опис хвороби та її види
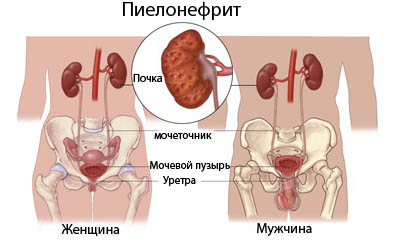
Пієлонефрит – це запалення нирок, яке виникає внаслідок інфекції бактеріального ґенезу і зачіпає як сама речовина нирки, частіше всього балію, так і сполучну тканину. Носить неспецифічний характер, а це означає, що багато бактерії можуть бути причиною хвороби.
Це і кишкова паличка, і ентерокок, протей, синьогнійна паличка, стафілокок, стрептокок, клебсієла, що має велике значення для лікування. Інфекція потрапляє в паренхіму нирки по судинах або по сечоводах з сечового міхура.
Пієлонефрит
Причини виникнення можуть бути різними:
- Імунодефіцитні стани людини після перенесеного захворювання або антибіотикотерапії.
- Інші хронічні запальні захворювання, які поширюються і пошкоджують бруньки. Сюди відносяться мастити, парапроктиты, уретрити, цистит, простатити та інші інфекційні хвороби.
У молодому віці до захворювання більше схильні жінки, а в літньому – чоловіки, у зв’язку з гіперплазією простати. Сам пієлонефрит класифікують за різними ознаками. Він буває гострим і хронічним, одно – та двосторонньому, первинним, тобто без аномалії сечовивідних шляхів і вторинним – в результаті сечокам’яної хвороби і циститу або аденоми простати.
Пеніциліни
Дана група препаратів характеризується тим, що вони впливають на ентерококи, кишкову паличку, яка у багатьох випадках є причиною пієлонефриту. Мають відносно мало побічних ефектів.
На даний момент лікарі віддають перевагу так званих захищених пеніцилінів, вони мають у своєму складі клавулановую кислоту, яка береже їх від руйнування ферментами бактерій. Яскравим представником напівсинтетичних пеніцилінів є флемоксин солютаб, його використовуються з успіхом у лікуванні вагітних жінок, при пієлонефриті у дітей.
- Амоксиклав є аминопенициллином, він також застосовується для лікування пієлонефриту у жінок в положенні і дітей, проте у останніх, з 12 років.
- Якщо є підозра на те, що інфекція викликана синьогнійною паличкою, то застосовуються карбоксипенициллины.
- Тикарциллин один з препаратів даної групи.
- Однак цей засіб зазвичай призначають у комбінації з іншими з-за великого рівня вторинної стійкості до карбоксипенициллинам. Найчастіше до них додають фторхінолони або аминогликазиды.
Самим маленьким пацієнтам його дозволено приймати з тримісячного віку
Амоксиклав є аминопенициллином, він також застосовується для лікування пієлонефриту у жінок в положенні і дітей, проте у останніх, з 12 років.
Якщо є підозра на те, що інфекція викликана синьогнійною паличкою, то застосовуються карбоксипенициллины. Тикарциллин один з препаратів даної групи. Однак цей засіб зазвичай призначають у комбінації з іншими з-за великого рівня вторинної стійкості до карбоксипенициллинам. Найчастіше до них додають фторхінолони або аминогликазиды.
Діагностика пієлонефриту у дітей
Гострий пієлонефрит виникає різко, найчастіше – після переохолодження. Для нього найбільш характерні наступні симптоми:
- озноб – раптове відчуття холоду, тремтіння, збліднення шкіри, поява «гусячої шкіри»;
- різке підвищення температури;
- розлади сечовипускання – утруднення виведення сечі, часте сечовипускання з нормальним або зниженим кількістю сечі, збільшення її освіти, зміна кольору, виділення більшої частини сечі в нічний час;
- біль в попереку.
Існують і додаткові симптоми: сухість, збліднення, зниження тургору шкіри; характерний сухий язик з білим нальотом, болючість при пальпації попереку. Можливо підвищене серцебиття, зниження артеріального тиску.
Зміни в нирках при пієлонефриті
Хронічний пієлонефрит проявляється лише у стадії рецидиву, а в стадії ремісії не має вираженої симптоматики.
У чоловіків пієлонефрит може і не давати клініку, а протікати в латентній формі. У жінок він має більш яскраві клінічні прояви через анатомічних особливостей сечостатевої системи. Для дітей, на відміну від дорослих, характерні виражені внепочечные симптоми, що обумовлено функціональною незрілістю дитячого організму.
Діагностика заснована на оцінці загального аналізу крові, використання певних тест-смужок, бактеріологічного аналізу сечі, УЗД нирок. Дослідження сечового міхура, КТ і МРТ нирок за певними показаннями допомагає точно діагностувати захворювання.
«Пієлонефрит» – переважно лабораторний діагноз. Як скарги хворого, так і дані об’єктивного дослідження при ПН неспецифічні і можуть бути дуже мізерними. При зборі анамнезу спрямованими питаннями уточнюють присутність таких симптомів, як підйоми температури без катаральних явищ, епізоди порушеного сечовипускання, біль у животі і на боці. Проводячи огляд, необхідно звертати увагу:
- на ознаки інтоксикації;
- на стигми дизэмбриогенеза (їх велика кількість, а також видимі аномалії зовнішніх статевих органів свідчать про високу ймовірність вроджених аномалій, в тому числі сечової системи);
- на запальні зміни зовнішніх статевих органів (можливість висхідної інфекції).
При пієлонефриті у дітей можливе виявлення болючості при пальпації живота по ходу сечоводів або при постукуванні в реберно-хребетному куті. Однак зазначені вище симптоми неспецифічні, і навіть повна відсутність знахідок при фізикальному дослідженні не дозволяє відкинути діагноз до проведення лабораторного дослідження.
Мета обстеження хворого з підозрою на пієлонефрит:
- підтвердити інфекцію органів сечової системи з допомогою загального аналізу та бактеріологічного дослідження сечі (т. е.
- виявити лейкоцитурию і бактериурию, уточнити їх вираженість і зміна з часом);
- оцінити активність запального процесу – загальний і біохімічний аналіз крові, визначення білків гострої фази запалення;
- оцінити функцію нирок – визначення концентрації сечовини і креатиніну в сироватці крові, проведення проби Зимницьким і т. д.;
- виявити призводять до захворювання фактори – проведення візуалізуючих обстежень органів сечової системи, визначення екскреції солей з сечею, функціональні дослідження нижніх сечових шляхів і т. д.
Обов’язковий перелік обстежень для осіб з підозрою на пієлонефрит у дітей:
- аналізи сечі загальні і кількісні (за Коковському-Аддису та/або за Нечипоренком), також бажано проведення дослідження морфології осаду сечі (уролейкоцитограммы) для виявлення переважаючого типу лейкоцитів;
- визначення бактеріурії. Уявлення про її наявність можуть дати колориметричні тести (з трифенилтетразолием хлористим, нітритний), засновані на виявленні продуктів обміну речовин бактерій розмножуються; проте найважливіше значення має бактеріологічне дослідження, бажано триразове. Якщо проба отримана при природному сечовипусканні, то діагностично значущим вважають виявлення >100 ТОВ мікробних тіл у 1 мл сечі, а якщо при катетеризації або надлобковій пункції сечового міхура – будь-яке їх число;
- біохімічний аналіз крові, визначення кліренсу креатиніну;
- проба Зимницьким;
- УЗД нирок та сечового міхура з визначенням залишкової сечі.
Додаткові методи обстеження (за індивідуальними показаннями):
- екскреторна урографія – при підозрі на аномалію нирок за даними УЗД;
- цистографія – в ситуаціях з високою ймовірністю виявлення ПЛР (гострий пієлонефрит у дітей молодше 3 років; розширення мисок за даними УЗД; рецидивуючий перебіг ПН; скарги на стійку дизурию);
- цистоскопія – проводять тільки після цистографії при стійких скаргах на дизурию, при ПЛР;
- додаткове дослідження функції канальців нирок (екскреція з сечею аміаку і тируемых кислот, електролітів, проби з сухоядением і з водним навантаженням, визначення осмолярності сечі);
- функціональні методи дослідження нижніх сечових шляхів (визначення ритму сечовипускань, урофлуометрия, цистоманометрія та ін) проводять при стійкій дизурії;
- визначення екскреції солей з сечею (оксалатів, уратів, фосфатів, кальцію) проводять при виявленні в ній великих і агрегованих кристалів або при виявленні каміння в нирках;
- радіонуклідні дослідження (уточнення ступеня ураження паренхіми: сканування з 231 – натрію йодогиппуратом; статична нефросцинтиграфия з 99тТс);
- визначення екскреції з сечею бета2-мікроглобуліну – маркера пошкодження канальців.
[23], [24], [25], [26], [27], [28], [29], [30], [31]
Через неспецифічність клінічної картини пієлонефриту у дітей диференціальна діагностика на початковому етапі (до отримання результатів лабораторних досліджень) дуже складна. Болі в животі у поєднанні з лихоманкою часто вимагають виключення гострої хірургічної патології (найчастіше – гострого апендициту).
При виявленні змін в аналізах сечі диференціальну діагностику проводять з переліченими нижче захворюваннями.
[32], [33], [34], [35], [36], [37], [38], [39]
До характерних лабораторних ознаками пієлонефриту відносяться:
- бактеріурія;
- лейкоцитурія (може бути відсутнім у випадку оклюзії сечоводу на боці ураження);
- мікрогематурія;
- протеїнурія (зазвичай не перевищує 1-2 г/добу);
- циліндрурія.
Макрогематурія можлива при нирковій коліці, обумовленої сечокам’яною хворобою, а також при сосочковом некрозі. Відносна щільність сечі може знижуватися не тільки при хронічному перебігу хвороби, але і транзиторні у гострій стадії хвороби.
Визначаються лейкоцитоз зі зрушенням лейкоцитарної формули вліво (особливо значний зсув лейкоцитарної формули спостерігається при гнійної інфекції), помірне зниження рівня гемоглобіну, підвищення ШОЕ.
Як правило, діагностика гострих форм пієлонефриту не викликає великих труднощів – набагато складніше поставити діагноз при хронічних формах, особливо при латентному (прихованому) течії.
При гострому пієлонефриті ультразвукове дослідження дозволяє визначити:
- відносне збільшення розмірів нирок;
- обмеження рухливості нирок при диханні за рахунок набряку паранефральної клітковини;
- потовщення ниркової паренхіми з-за інтерстиціального набряку, поява вогнищевих змін у паренхімі (гіпоехогенні ділянки) при гнійному пієлонефриті (зокрема, при карбункулі нирки);
- розширення чашково-мискової системи при порушенні відтоку сечі.
Крім того, ультразвукове дослідження дозволяє виявити конкременти та аномалії розвитку нирок. До більш пізнім проявами (при хронічному пієлонефриті) відносять:
- деформації контуру нирки;
- зменшення її лінійних розмірів і товщини паренхіми (зміни ренально-кортикального індексу);
- огрубіння контуру чашечок.
За допомогою рентгенологічних методів дослідження можна виявити:
- розширення і деформацію мисок;
- спазм або розширення шийок чашечок, зміни їх структури;
- пиелоэктазии;
- асиметрію і нерівність контурів однієї або обох нирок.
Радіонуклідні методи дозволяють ідентифікувати функціонуючу паренхіму, відмежовуючи ділянки рубцювання.
Комп’ютерна томографія не має великих переваг перед УЗД і використовується в основному для:
- диференціації пієлонефриту з пухлинними процесами;
- уточнення особливостей паренхіми нирок (при гострому пієлонефриті дозволяє деталізувати деструктивні зміни в нирковій паренхімі), мисок, судинної ніжки, лімфатичних вузлів, паранефральної клітковини.
Перевагою МРТ є можливість її застосування при непереносимості контрастних препаратів, що містять йод, а також при хронічній нирковій недостатності, коли введення контрастних речовин протипоказано.
Біопсія нирок для діагнозу не має великого значення в зв’язку з вогнищевим характером ураження.
Діагностика хронічного пієлонефриту повинно включати анамнестичні вказівки на перенесені раніше епізоди гострого пієлонефриту (у тому числі гестаційного у жінок), циститу, інших інфекцій сечового тракту.
Цефалоспорини
Крім вищевказаних засобів з успіхом застосовують ліки і цього ряду. Вони найчастіше використовуються в умовах стаціонару. Добре накопичуються у ниркової тканини і сечі, мають невисоку токсичність.
- Цефипим один з цефалоспоринів 4 покоління.
- Він активний відносно грамнегативних та грампозитивних бактерій, синьогнійної палички.
- Порівняно з препаратами третього покоління діють сильніше на Гр бактерії.
- Третє покоління цефалоспоринового ряду характеризується тим, що їх призначають при гострому процесі, вони досить швидко зупиняють його.
- Друге покоління має дію на кишкову паличку та інших ентеробактерій.
Застосовуються найчастіше в умовах поліклініки. Перше покоління має обмежене коло впливу, тому ці цефалоспорини не застосовують при гострому запаленні.
Крім вищевказаних засобів з успіхом застосовують ліки і цього ряду. Вони найчастіше використовуються в умовах стаціонару. Добре накопичуються у ниркової тканини і сечі, мають невисоку токсичність.
Цефипим один з цефалоспоринів 4 покоління. Він активний відносно грамнегативних та грампозитивних бактерій, синьогнійної палички. Порівняно з препаратами третього покоління діють сильніше на Гр бактерії.

Третє покоління цефалоспоринового ряду характеризується тим, що їх призначають при гострому процесі, вони досить швидко зупиняють його. Друге покоління має дію на кишкову паличку та інших ентеробактерій.
3 Доцільність лікування в домашніх умовах
До лікування вдома можна вдатися тільки при відсутності таких проявів захворювання:
- сильний озноб;
- значно підвищена температура тіла;
- сильний біль в області попереку, сечового міхура;
- сильна болючість при сечовипусканні і серйозні порушення, пов’язані з відведенням і освітою сечі;
- різка зміна кількості і кольору сечі.
Варто пам’ятати про небезпеку нелікованого пієлонефриту, в цьому випадку він може призвести до таких ускладнень, як нирковий набряк, абсцес або ниркова недостатність.
Ципрофлоксацин при пієлонефриті
Найбільш високу активність проти P. aeruginosa має ципрофлоксацин.
Ципрофлоксацин («Ципринол») – системний фторхінолон з широким спектром протимікробної дії. Чинить бактерицидну дію на більшість грамнегативних і на деякі фамположительные мікроорганізми. До ципрофлоксацину in vitro помірно чутливі деякі внутрішньоклітинні збудники.
[19], [20], [21], [22], [23], [24], [25], [26]
Дозування
Таблетки приймаються цілком з невеликою кількістю рідини. Для внутрішньовенного введення краще за все застосовувати коротку інфузію (60 хв).
При тяжких ускладнених інфекціях і залежно від збудника (наприклад, при інфекції, викликаної P. aeruginosa) добову дозу можна збільшити до 750 мг 3 рази при прийомі всередину або до 400 мг 3 рази внутрішньовенно.
[27], [28], [29], [30], [31], [32], [33]
Свідчення
- Бактеріальні інфекції сечовивідних і нижніх відділів дихальних шляхів, вуха, горла і носа, кісток та суглобів, шкіри, м’яких тканин, статевих органів.
- Профілактика інфекцій при хірургічних втручаннях, зокрема, в урології, гастроентерології (у комбінації з метронідазолом) і ортопедичної хірургії.
- Бактеріальна діарея.
- Абдомінальні та гепатобіліарні інфекції.
- Тяжкі системні інфекції.
Протипоказання
- Підвищена чутливість до препарату або до інших хінолонів.
- Вагітність та годування груддю.
- Не рекомендується застосування ципрофлоксацину у дітей та підлітків в період зростання.
[34], [35], [36], [37], [38], [39], [40], [41]
Упаковка
10 таблеток по 250 мг, 500 мг або 750 мг; розчин для інфузій (конц.) 100 мг в 10 мл № 5 (амп.); розчин для інфузій 200 мг в 100 мл № 1 (фл.).
У більшості випадків при пієлонефриті фторхінолони застосовуються всередину, при важких формах, генералізації інфекції – парентеральний (можлива «ступінчаста» терапія).
Пієлонефрит гострий або загострення хронічного (легкого та середнього ступеня важкості) – поза стаціонару (амбулаторні хворі)
|
Препарати вибору |
Альтернативні препарати |
|
Амоксицилін клавуланова кислота всередину по 375 -625 мг 3 рази на добу Левофлоксацин всередину по 250 мг 1 раз на добу Ломефлоксацин всередину по 400 мг 1 раз на добу Норфлоксацин всередину по 400 мг 2 рази на добу Офлоксацин всередину по 200 мг 2 рази в добу Пефлоксацин всередину по 400 мг 2 рази на добу Ципрофлоксацин внутрішньо по 250 мг 2 рази в добу |
Ко-тримоксазол всередину по 480 мг 2 рази на добу після їжі Цефіксим всередину по 400 мг 1 раз на добу Цефтибутен всередину по 400 мг 1 раз на добу Цефуроксим внутрішньо по 250 мг 2 рази в добу |
Пієлонефрит (тяжкі та ускладнені форми) – стаціонар
|
Амоксицилін клавуланова кислота внутрішньовенно по 1,2 г 3 рази на добу, всередину по 625 мг 3 рази на добу Левофлоксацин внутрішньовенно по 500 мг 1 раз на добу, всередину по 500 мг 1 раз на добу Офлоксацин внутрішньовенно по 200 мг 2 рази на добу, всередину по 200 мг 2 рази на добу або Пефлоксацин внутрішньовенно по 400 мг 2 рази на добу, всередину по 400 мг 2 рази на добу або Ципрофлоксацин внутрішньовенно по 200 мг 2 рази на добу, всередину по 250 мг 2 рази в добу |
Гентаміцин внутрішньовенно або внутрішньом’язово по 80 мг 3 рази на добу [3-4 мг/(кгхсут)], або Тикарциллин клавуланова кислота внутрішньовенно по 3,2 г 3-4 рази на добу або Іміпенем ціластін внутрішньом’язово по 500 мг 2 рази на добу або Цефотаксим внутрішньовенно або внутрішньом’язово по 1-2 г 2-3 рази на добу або Цефтазидим внутрішньовенно або внутрішньом’язово по 1-2 г 2-3 рази на добу або Цефтріаксон внутрішньовенно або внутрішньом’язово по 1-2 г 1 раз на добу Цефоперазон внутрішньовенно по 2 г 2-3 рази на добу |
Період напіввиведення у різних фторхінолонів коливається від 3-4 год (норфлоксацин) до 18 год (пефлоксацин).
При порушенні функції нирок найбільш значно подовжується період напіввиведення офлоксацину і ломефлоксацина. При тяжкій нирковій недостатності необхідна корекція доз всіх фторхінолонів, при порушенні функції печінки – пефлоксацину.
При гемодіалізі фторхінолони видаляються в невеликих кількостях (офлоксацин – 10-30%, решту – менше 10%).
При призначенні ципрофлоксацину, норфлоксацину та пефлоксацину разом із препаратами, ощелачивающими сечу (інгібітори карбоангідрази, цитрати, натрію бікарбонат), збільшується ризик кристалурії та нефротоксичних ефектів.
До можливим, але дуже рідко (0,01-0,001%) небажаним реакціям можна віднести запальні реакції з боку сухожиль (пов’язані з порушенням синтезу пептидоглікану в структурі сухожиль), тендиніти та тендовагініти (найчастіше ахілового сухожилля, рідше плечового суглоба), у зв’язку з чим рекомендується з обережністю застосовувати у літніх хворих, що знаходяться на гормональної терапії. У хворих на цукровий діабет можливий розвиток гіпо – або гіперглікемії.
Фторхінолони не можна у вагітних і дітей до 16 років із-за ризику хондротоксичности. Допускається призначення фторхінолонів дітям за життєвими показаннями (тяжкі інфекції, викликані полірезистентними штамами бактерій).
Лікування особливо важких ускладнених форм пієлонефриту препаратами резерву, що володіють надшироким спектром дії і стійкістю до дії більшості бета-лактамаз, є карбапенемы (іміпенем циластатин, меропенем). Показаннями до застосування карбапенеми є:
- генералізація інфекції;
- бактеріємія;
- сепсис;
- полимикробная інфекція (поєднання грамнегативних аеробних та анаеробних мікроорганізмів);
- присутність атипової флори;
- неефективність раніше застосовувалися антибіотиків, у тому числі бета-лактамних.
Клінічна ефективність карбапенеми становить 98-100%. Карбапенемы є засобом вибору для лікування інфекцій, спричинених резистентними штамами мікроорганізмів, насамперед Klebsiella spp. чи Е.
coli, що продукують бета-лактамази розширеного спектру, а також хромосомні бета-лактамази класу С (Enterobacter spp. та ін), які найбільш поширені у відділеннях інтенсивної терапії і трансплантації органів.
В якості альтернативи для ерадикації ентеробактерій, які продукують бета-лактамази розширеного спектру, можливе використання захищених бета-лактамів (тикарциллин клавуланова кислота, піперацилін тазобактам) або цефепіма (оптимально при встановленій до них чутливості).
Поряд з антибіотиками в лікуванні пієлонефриту використовують і інші протимікробні засоби, які вводять в схеми тривалої терапії після відміни антибіотиків, іноді призначають у комбінації з ними, частіше для профілактики загострень хронічного пієлонефриту. До них відносять:
- нітрофурани (нитрофурантоин, фуразидин);
- 8-оксихинолины (нітроксолін);
- налидиксовую і пипемидиевую кислоту;
- об’єднані протимікробні препарати (ко-тримоксазол).
Істотний вплив на протимікробну активність деяких препаратів може надати рН сечі. Збільшення активності в кислому середовищі (рН<5,5) відзначено у аминопенициллинов, нітрофуранів, оксихинолинов, налідиксової кислоти в лужному середовищі – у аміноглікозидів, tsefa-лоспоринов, напівсинтетичних пеніцилінів (карбеніцилін), сульфаніламідів, макролідів (еритроміцин, кліндаміцин).
При наявності хронічної ниркової недостатності в звичайній дозі можна призначати антибіотики, які піддаються метаболізму в печінці: азитроміцин, доксициклін, пефлоксацин, хлорамфенікол, цефаклор, цефоперазон, еритроміцин.
Не рекомендують призначати аміноглікозиди, тетрацикліни, нітрофурани, ко-тримоксазол. Слід мати на увазі, що нефротоксичність різних препаратів зростає в умовах використання діуретиків і при нирковій недостатності.
[42], [43]
Фторхінолони
Все частіше застосовуються для лікування пієлонефриту. Ципрофлоксоцин, офлоксоцин це ліки першого покоління. Вони активно знищують більшу частину збудників інфекції, низкотоксичны, мають мінімальний набір побічних реакцій.
Друге покоління представлено левофлоксоцином. Він менш успішно бореться з синьогнійною паличкою, але набагато ефективніше по відношенню до Гр бактерій, чим перше покоління.
Критерії ефективності антибіотиків при пієлонефриті

Лікування відповідним антибіотиком здійснюється до тих пір, поки повністю не буде усунуто запалення, а збудник виведений з організму
- Немає такого антибіотика, який гарантовано вилікував би за 1 тиждень пієлонефрит.
- Але стандартне правило все-таки існує: ефект від прийому антибіотика повинен проявитися через 3 дні.
- Симптоми хвороби повинні поступово йти.
- Якщо результату немає, то негайно треба поміняти його на інший.
- Для посилення ефекту можна підключити фізіотерапію, фітотерапію.
Довгий застосування антибіотиків призводить до поступового знищення бактеріальної мікрофлори кишечника. Тому паралельно з антибіотиками треба приймати ліки, що відновлюють бактеріальний баланс.
Гущин Сергій Геннадійович, 5-а клінічна лікарня, завідувач нефрологічним відділенням, р. Іжевськ
Пієлонефрит – непередбачуване захворювання, яке може перетікати в важкі патології. До одного з таких хвороб відноситься гломерулонефрит.
Виражається він по-різному, а лікується важко. Тому важливо, щоб запалення нирок було виявлено та вилікувано, інакше ускладнень не уникнути.
Позитивна клінічна динаміка:
- зниження лихоманки;
- зменшення проявів інтоксикації;
- поліпшення загального самопочуття;
- нормалізація функціонального стану нирок;
- стерильність сечі через 3-4 дні лікування.
Стійка позитивна клінічна динаміка:
- відсутність рецидивів лихоманки;
- відсутність ознобом протягом 2 тижнів після закінчення антибактеріальної терапії;
- негативні результати бактеріологічного дослідження сечі на 3-7-й день після закінчення антибактеріальної терапії.
Відсутність повторних інфекцій сечовивідних шляхів протягом 12 тижнів після закінчення антибактеріального лікування пієлонефриту.
[44], [45], [46], [47]
Карбопенемы
- Цю групу антибіотиків використовують у винятково тяжких випадках.
- Вони мають ультрашироким спектром дії, стійкістю до бета-лактамаз, особливим ферментів бактерій.
- Застосовуються при зараженні крові, при пієлонефриті, викликаний декількома збудниками відразу, при неефективності раніше призначеного лікування.
- Не працюють щодо хламідійної флори, метицилллрезистентных стафилоккоков.
Цю групу антибіотиків використовують у винятково тяжких випадках. Вони мають ультрашироким спектром дії, стійкістю до бета-лактамаз, особливим ферментів бактерій. Застосовуються при зараженні крові, при пієлонефриті, викликаний декількома збудниками відразу, при неефективності раніше призначеного лікування.
Не працюють щодо хламідійної флори, метицилллрезистентных стафилоккоков.
Дієта при гострому пієлонефриті
Медики поділяють:
- гострий пієлонефрит;
- хронічний пієлонефрит.
Класифікація пієлонефриту нирок за формою:
- необструктивний;
- обструктивний.
Класифікація з урахуванням шляхів проникнення інфекції в нирки:
- урогенный;
- лімфогенний;
- гематогенний.
Класифікація по області локалізації:
- двосторонній;
- односторонній.
При мікробно-запальної патології нирок обов’язково беруть сечу для бакпосіву. За результатами тесту виділяють патогенну флору, визначають чутливість до одного або декількох антибактеріальних препаратів.
Терапія тривала, зі зміною антибіотика. Якщо через два-три дні перші ознаки поліпшення відсутні, важливо підібрати інший засіб. Антибактеріальні препарати застосовують до зникнення ознак інтоксикації і лихоманки.
Рекомендації з лікування пієлонефриту у дітей:
- при вираженій інтоксикації, сильної болі в нирках, проблеми з відтоком сечі призначають антибіотики: цефалоспорини, Ампіцилін, Карбеніцилін, Ампіокс. Юним пацієнтам підходить внутрішньом’язове введення складу три або чотири рази на день;
- лікар спостерігає за результатом терапії. При відсутності позитивних зрушень застосовують антибіотики резерву. Аміноглікозиди негативно діють на ниркову тканину, але швидко пригнічують активність небезпечних мікроорганізмів. Для зниження нефротоксичної впливу дітям призначають среднетерапевтическую дозу, введення двічі на день протягом тижня. Важливо знати: аміноглікозиди при пієлонефриті у ранньому віці не призначають. Цю групу антибіотиків не застосовують при нирковій недостатності і олигоурии.
Медикаментозне лікування пієлонефриту, у тому числі і хронічної форми цього захворювання, спрямоване на припинення запального процесу і відновлення нормального проходження сечі по сечівнику.
Ефективність лікування залежить від безлічі факторів, серед яких важливу роль відіграють тимчасове зниження навантаження на уражену запаленням нирку, дотримання водно-сольового балансу (для зменшення артеріальної гіпертензії і набряків), а також стимуляція виведення з організму азотистих шлаків.
Добове вміст білків у даній дієті обмежена до 80 г, жирів – до 90 р. При цьому не менше 70-80% білків повинні мати тваринне походження, а до 25% жирів повинні бути рослинними. Добова кількість вуглеводів, споживаних у даний дієті при пієлонефриті, може становити 450-500 г (90-100 г цукру).
Загальна енергетична цінність 4-5-разового харчування не перевищує 2800-2900 ккал, а допустима кількість кухонної солі обмежена 5-6 грамами. Крім того, обсяг рідини, що вживається протягом дня (в тому числі у складі перших страв), становить 1 літр. Індивідуально це кількість коригується залежно від добового діурезу пацієнта.
Дотримуючись лікувальну дієту 7 при пієлонефриті, можна пити неміцний чорний і зелений (з цукром або медом); компоти і киселі; відвар ягід шипшини; молоко, кефір і кисле молоко (з низьким відсотком жирності). Не можна пити какао, кава, газовані та алкогольні напої і мінеральну воду з натрієм.
Допустима кількість у день: хліб, здоба, печиво – не більше 400 г; курячі яйця – 2 шт.; м’ясо і птиця (нежирне відварне, запечене або тушковане) – 150 р. Категорично протипоказано є жирне і смажене, гостре і копчене. Їжу слід варити або гасити, а краще всього готувати на пару.
[5], [6], [7], [8], [9]
На початку захворювання, коли в нижній частині спини відчуваються біль та підвищується температура, дієта при гострому пієлонефриті наказує випивати протягом доби не менше 1,5-2 літрів рідини (води, компоту, соку, чаю з лимоном, відвару шипшини). Як відзначають урологи, це сприяє промиванню сечовивідних шляхів.
Однак у період загострення хвороби об’єм рідини слід обмежувати: за добу об’єм випитого повинен бути дорівнює об’єму сечі, що виділяється.
Рекомендована лікарями дієта при гострому пієлонефриті, а також дієта при загостренні пієлонефриту – безсольова дієта 7А, в якій мінімальна кількість білків (20 г на добу), кількість жирів знижено до 80 г (з них 15% рослинні жири), а кількість вуглеводів становить 350 г (в тому числі не більше 80 г цукру). Калорійність добового раціону – 2200 ккал, а режим прийому їжі – 5 або 6 разів на день.
При гострому пієлонефриті не потрібно вживати бульйони, гострі страви, бобові, копчене та солоне, консерви, торти і тістечка, гострі спеції і приправи (часник, перець, хрін, гірчиця, оцет), а також кава і шоколад.
Іноді дієта при загостренні пієлонефриту виключає вживання хліба, м’яса і риби, так як ці продукти можуть посилювати ацидоз (порушення кислотно-лужної рівноваги організму в бік підвищення кислотності).
[10], [11], [12], [13]
Основні рекомендації щодо того, якою має бути дієта при пієлонефриті у дітей, від дієти при пієлонефриті у дорослих відрізняється мало – в основному, за кількісними параметрами. Наприклад, дітям віком від трьох до шести років можна з’їдати половину вареного яйця в день, а дітям старшого віку – одне яйце. Хоча порції основних страв можуть бути звичайними (відповідно до віку).
Лікарі радять вживати більше молочних і кисломолочних продуктів, готувати тільки пісне м’ясо (телятину, кролятину, курятину) і жирну морську рибу. Слід давати варене м’ясо і рибу, але без бульйону.
Дієта при пієлонефриті у дітей включає пшеничний хліб, цукор, вершкове і рослинне масло, різні крупи і макаронні вироби, овочі, фрукти, ягоди, соки та компоти. Можна давати дітям з пієлонефритом та солодощі, за винятком тортів і тістечок з кремом і шоколаду.
Основні способи приготування ті ж, що й при дієті для дорослих, а число прийомів їжі не повинно бути менше п’яти разів протягом дня.
[14], [15], [16]
Під час вагітності у жінок може розвиватися так званий гестаційний пієлонефрит. З-за ендокринних змін в організмі або від постійного тиску на сечовід збільшеної матки відбувається порушення звичного фізіологічного тонусу сечовивідних шляхів і всієї уродинаміки.
Загальна добова калорійність цієї дієти становить від 2800 до 3000 ккал, а в її складі має бути не більше 60 г білків на день, при цьому дві третини з них – білки тваринного походження. Кількість жирів знаходиться приблизно на рівні 100-110 г на день, а денна норма вуглеводів складає 450 р. Харчування має бути дробовим: маленькими порціями до шести разів на день.
Дієта при пієлонефриті при вагітності повинна бути практично солі (не більше 3 г кухонної солі в день) і включати такі продукти, як: яйця, нежирне відварне м’ясо, нежирне молоко та кисломолочні продукти, злакові каші, овочі (крім селери, шпинату і щавлю), фрукти і ягоди (крім чорної смородини, дині і персиків).
Дієта при циститі і пієлонефриті, тобто коли паралельно з запаленням нирок інфекція вражає сечовий міхур, повинна виключати всі спеції, цибуля, часник, тверді сири, рибу, бобові, редис, редьку, томати, горіхи, кислі фрукти (в тому числі цитрусові), шоколад.
[17], [18], [19]
Меню дієти при пієлонефриті може бути таким:
- Сніданок: відварну картоплю (200 г) з вершковим маслом, варене всмятку яйце (1 шт), чашка чаю з цукром, варенням або медом.
- Другий сніданок: сметана (200 г), солодкий чай.
- Обід: вегетаріанський рисовий суп (300 г) зі сметаною, овочеве рагу (200 г), кисіль з свіжих яблук або компот із сушених (200 мл);
- Полуденок: сирно-фруктовий десерт (150 г) або свіжі фрукти (200 г).
- Вечеря: молочна рисова каша з вершковим маслом (200 г), склянка чаю з медом.

А ось ще один варіант меню дієти при пієлонефриті:
- Сніданок: вінегрет без солінь (200 г), сир (100 г), хліб з маслом, чай з молоком.
- Другий сніданок: омлет з яєчних жовтків або молочна каша (200 г), настій плодів шипшини (200 мл).
- Обід: овочевий суп зі сметаною (300 г), відварене нежирне м’ясо чи риба (100-150 г) з картопляним пюре або злакової кашею, компот або сік (200 мл).
- Полуденок: молоко (200 мл), булочка або печиво.
- Вечеря: овочеві котлети або сирна запіканка (200 г), склянка кефіру або кислого молока.
Бактеріальна лейкоцитурія – головний лабораторний симптом ІМП (виявлення в сечі переважно нейтрофільних лейкоцитів і бактерій). У більшості хворих в період розпалу або загострення ПН при мікроскопії осаду виявляють >
Протеїнурія або відсутня, або незначна (<0,5-1 г/л). При пієлонефриті у дітей вона не пов’язана з порушенням проникності гломерулярного бар’єру, а викликана розладом зворотного всмоктування білка в проксимальних канальцях.
Еритроцитурія різної вираженості може виникнути у ряду хворих, її причини різноманітні:
- втягнення в запальний процес слизової оболонки сечового міхура;
- сечокам’яна хвороба;
- порушення відтоку крові з венозних сплетень і їх розрив, що виникає внаслідок здавлення судин нирки на висоті активності запалення;
- порушену будову нирок (полікістоз, аномалії судин);
- некроз сосочка нирки.
Гематурія не служить аргументом для постановки діагнозу ПН, але і не дозволяє його відкинути (в подібних випадках необхідно додаткове обстеження для з’ясування її причин).
Циліндрурія – непостійний симптом: виявляють невелике число гіалінових або лейкоцитарних циліндрів.
Зміна pH сечі
У нормі кисла реакція сечі при ІМП може змінюватися різко лужну. Однак подібний зсув спостерігають і при інших станах: вживанні в їжу великої кількості молочних і рослинних продуктів, ниркової недостатності, ураження канальців нирок.
Зниження питомої ваги сечі – типове для пієлонефриту у дітей симптоми порушень канальцевых функцій (зниження здатності до осмотичному концентрування). При гострому пієлонефриті у дітей подібні порушення оборотні, при хронічному – носять стійкий характер і можуть поєднуватися з іншими ознаками канальцевых порушень (глюкозурією на тлі нормальної концентрації глюкози в плазмі крові, електролітними порушеннями, метаболічним ацидозом).
Загальний аналіз крові
Нітрофурани
Це друга група препаратів після сульфаніламідів, яка використовується для широкого медичного призначення. Вони мають бактерицидні і бактеріостатичні властивості. Найчастіше вони використовуються наступні представники нітрофуранового ряду:
- фуродонин;
- фурамаг.
Обидва препарати використовують при хронічному пієлонефриті, у разі гострого вони неефективні. При вагітності дозволяється їх застосовувати тільки у другому триместрі вагітності, під час лактації не використовуються.
Лікування пієлонефриту: які препарати
Найчастіше ці ліки призначають для профілактики рецидивів, а також при неускладнених формах пієлонефриту і циститу. Вони активні по відношенню до клебсиеллам, кишкової палички. Їх терапевтичний ефект невеликий, але вони володіють низькою токсичністю.
Найпоширенішими препаратами цієї групи є невіграмон, налидикс, неграм.
Які антибіотики для лікування цього захворювання є найбільш ефективними?
- Ампіцилін, Амоксицилін, Амоксиклав.
Напівсинтетичні антибіотики. Володіють високою активністю проти кишкової палички та ентерококів. Однак вони схильні до дії ферментів, що виробляються збудниками, що є недоліком препарату.
На сьогоднішній день ці препарати призначаються рідко, лише при пієлонефриті у вагітних. Пов’язано це з тим, що багато штами кишкової палички володіють високою резистентністю.
- «Флемоклав Солютаб» – той же амоксицилін, але з клавуланової кислоти.
Хороший препарат. Його ефективність багаторазово підтвердилася при лікуванні інфекцій сечовивідної системи. Можна застосовувати і дітям (з 3-х місяців), і вагітним.
Захисна оболонка таблеток забезпечує вихід ліки саме там, де потрібно. Це дозволяє домогтися повного всмоктування необхідних елементів. Наявність клавуланової кислоти також посилює всмоктування, не впливаючи при цьому кишкову мікрофлору.
- Карбеніцилін, тикарциллин.
Також застосовують у лікуванні пієлонефриту. Особливо при його ускладнених формах. Але не надто часто, оскільки збудники швидко «звикають» до цих препаратів і перестають на них реагувати. Для того щоб цього уникнути, часто призначають кілька препаратів.
Володіє досить вузьким спектром дії. Зважаючи на це, даний препарат не застосовують при гострому пієлонефриті.
На відміну від попереднього препарату, належить до антибіотика широкого спектру дії. Застосовується при неускладнених формах захворювання.
«Нирковий» антибіотик. Застосовують при ускладнених формах пієлонефриту.
Надає потужний бактерицидну дію. В особливо важких випадках цей препарат комбінують з іншими.
Останнім часом все частіше використовують препарати від пієлонефриту, які проявляють активність проти більшої частини всіх збудників захворювань сечостатевої системи. Офлоксацин – одне з таких ліків.
Існує кілька груп антибактеріальних складів, найбільш активно пригнічують діяльність патогенних мікробів у нирках і сечовому міхурі:
- антибіотики при пієлонефриті у жінок підбирають з урахуванням ступеня тяжкості захворювання, рівня кислотності сечі, характеру процесу (гострий або хронічний). Середня тривалість лікування для одного курсу – від 7 до 10 днів. Спосіб застосування: парентеральне введення (ін’єкції) або перорально (таблетки);
- антибіотики при пієлонефриті у чоловіків уролог підбирає з урахуванням тих же факторів, що і у жінок. Спосіб застосування залежить від ступеня тяжкості ниркової патології. Для якнайшвидшого усунення ознак при активному запальному процесі призначають розчини для внутрішньовенного введення.
Ефективні препарати:
- група фторхінолонів. Антибіотики часто вибирають в якості складів першої лінії лікування запальних процесів у нирках. Пефлоксацин, Ципрофлоксацин, Офлоксацин, Норфлоксацин. Призначають таблетки або уколи в залежності від тяжкості перебігу. Застосування – 1 або 2 рази на добу протягом 7-10 днів;
- група цефалоспорини. При неускладненому перебігу патології призначають склади 2 покоління: Цефуроксим, Цефаклор (тричі на день, від тижня до 10 днів). Для лікування важких форм пієлонефриту у жінок і чоловіків призначають засоби 3 покоління. Ефективні таблетки: Цефіксим, Цефтибутен (1 або 2 рази на добу, від 7 до 10 днів). Рідше призначають цефалоспорини 1-го покоління: Цефазолін, Цефрадин (2 або 3 рази за добу протягом 7-10 днів);
- група β-лактами. Препарати не тільки блокують запальний процес, але і згубно діють на стафілококи, синьогнійну паличку. Ампіцилін, Амоксицилін призначають у формі таблеток і розчинів для ін’єкцій. Оптимальні поєднання: Амоксицилін плюс клавуланова кислота, Ампіцилін плюс Сульбактам. Тривалість терапії – від 5 до 14 днів, дозування і частота застосування залежить від перебігу хвороби – від двох до чотирьох введень або прийомів;
- група миногликозидные аминоциклитолы. Призначають при гнійному пієлонефриті. Ефективні препарати третього і четвертого поколінь: Изепамицин, Сизимицин, Тобраміцин;
- група аміноглікозиди (препарати другої лінії). Амікацин, Гентаміцин. Застосовують при виявленні внутрішньолікарняної інфекції або при ускладненому перебігу пієлонефриту. Часто комбінують з цефалоспоринами, пеніцилінами. Призначають ін’єкції антибіотиків 2 або 3 рази на день;
- група пеніциліни, розряд пиперациллины. Нові склади 5 покоління. Широкий спектр дії, пригнічує активність грампозитивних і грамнегативних бактерій. Призначають внутрішньовенно та внутрішньом’язово. Пипрацил, Исипен, натрієва сіль, Пициллин.
Хоча всі антибактеріальні препарати мають побічну дію, кожна їх група володіє власними перевагами. Урологічні антибіотики є найбільш безпечними, так як нирки дуже чутливі до впливу токсичних компонентів.
- Пеніциліни часто викликають побічні реакції у вигляді алергії, але вони найбільш активні щодо «шкіряних» збудників інфекції. Так як до стандартних засобів у стафілококів розвинулася стійкість, розроблений захищений варіант – амоксиклав. Ця група дозволена до застосування у вагітних, що вказує на її високу безпеку.
- Цефалоспорини є досить «нешкідливими», а також володіють широким спектром дії, що включає кишкові палички і стафілококи. Препарати випускаються у формі таблеток, так і у вигляді розчину для ін’єкцій. Існує навіть спеціальний «урологічний» препарат – цефуроксим.
- В даний час основною групою антибіотиків для лікування циститів і пієлонефритів стали фторхінолони. Вони є повністю синтетичними, що обумовлює повільне формування стійкості до них у мікробів. Також це єдина група, в якій діюча речовина виділяється у величезній кількості через нирки – до 70%.
- Допоміжними засобами служать нітрофурани і ко-тримоксазол (Бісептол), які кілька десятиліть тому служили основою для лікування урологічних захворювань. Зараз до них широко поширилася стійкість, що пов’язано з безконтрольним самолікуванням. Але їх можна використовувати в якості профілактичного засобу – нітрофурани змінюють властивості сечі, ускладнюючи розмноження мікробів на слизовій.
Вибір препарату повністю ґрунтується на знаннях і клінічному досвіді лікаря, але ні в якому разі не слід керуватися вартістю ліки.
Пієлонефрит – це захворювання нирок, яке має запальну природу. Ураження розвиваються частіше всього двома шляхами:
- при попаданні інфекції з сечового міхура (ретроградний);
- при попаданні бактерій в нирку через загальний кровотік (гематологічний).
Так як на початковій стадії хвороба протікає практично безсимптомно, визначити її початок без додаткового обстеження практично неможливо. Основними клінічними ознаками виникнення захворювання є підвищення температури до 39 градусів, задишка, озноб, тахікардія, а також болі в попереку.
Видимою ознакою виникнення запалення нирок буде забарвлення сечі в червонуватий чи зеленуватий колір. Крім цього, в структурному аналізі лікар обов’язково виявить збільшення нейтрофілів, що є прямим показником виникнення бактеріальної інфекції.
Кожен випадок вимагає індивідуального підбору лікування, адже пацієнти можуть бути різного віку. положення та підлоги. Також на вибір препаратів може вплинути клінічна картина і історія хвороб пацієнта.
Лікування запалення чашково-мискової системи можливо тільки після виявлення патогенетичних, морфологічних, симптоматичних ланок. Вибирати потрібно не тільки препарати, важливо якість харчування, дієта, режим відпочинку.
Необхідність госпіталізації визначається станом пацієнта, ймовірністю ускладнень, ризиком для життя людини. Постільний режим тривалістю 7 діб раціональний при больовому синдромі, сильній гарячці.
Дієта при запаленні чашково-мискової системи спрямована на зниження ниркової навантаження. Медики призначають при патології стіл №5 по Певзнеру. Призначається при загостренні хронічної або гострої форми активності захворювання.
Оптимальний баланс поживних інгредієнтів, вітамінів, мікроелементів досягається чергуванням білкової і рослинної їжі. Слід виключити гострі, жирні, смажені страви, від екстрактивних і ефірних масел слід відмовитися.
Основа медикаментозного лікування – антибіотики. Якими лікарськими засобами користуватися визначається за такими принципами:
- Бактеріальний посів сечі для визначення антибиотикочувствительности;
- Емпіричне лікування фторхінолонами протягом 2 тижнів;
- Оцінка бактеріурії протягом усього курсу прийому ліків;
- Відсутність ефекту від терапії оцінюється як невдача при лікуванні;
- Збереження бактеріурії – низька ефективність терапії;
- Короткі курси антибіотиків призначаються при первинній інфекції сечових шляхів;
- Тривала терапія проводиться при інфікуванні верхніх відділів сечостатевого тракту;
- При рецидивах потрібно бактеріальний посів для визначення флори і чутливості.
Похідні 8-оксихіноліну
Антибактеріальним засобом групи оксихинолинов, це інша назва цього ряду антибіотиків, є нітроксолін. Знищує деякі бактерії роду кандида, грамнегативні і грампозитивні бактерії вибірково.
Антибактеріальним засобом групи оксихинолинов, це інша назва цього ряду антибіотиків, є нітроксолін.
- Знищує деякі бактерії роду кандида, грамнегативні і грампозитивні бактерії вибірково.
- Його, так само як і нітрофурани, користовують для попередження загострення.
- Призначають препарат нітроксолін (5-НОК) курсом на 2-3 тижні.
Висновок
Антибіотики при пієлонефриті і циститі потрібно підбирати дуже ретельно, з врахуванням всіх обставин хвороби. Лікувати пієлонефрит в домашніх умовах небезпечно, це може призвести до серйозного ускладнення, а саме: ниркової недостатності. Будьте уважні до свого здоров’я.
Антибіотики при пієлонефриті і циститі потрібно підбирати дуже ретельно, з врахуванням всіх обставин хвороби. Лікувати пієлонефрит в домашніх умовах небезпечно, це може призвести до серйозного ускладнення, а саме: ниркової недостатності. Будьте уважні до свого здоров’я.
Рецепти страв при пієлонефриті
Правила лікувального харчування при ниркових патологій, в тому числі при гострих і хронічних формах пієлонефриту, рекомендують обмежити вживання солі та продуктів, багатих пуринами (м’ясні бульйони, субпродукти та м’ясні консерви).
Однак не менш важливо дотримуватися і тих способів кулінарної обробки, які, на думку дієтологів, найбільш прийнятні для приготування їжі при даному захворюванні. Дієта при пієлонефриті передбачає вживання страв, приготовлених шляхом відварювання, запікання, а також легкого обсмажування (на вершковому маслі).
Рецепти страв при пієлонефриті повинні враховувати обмеження білків тваринного походження, забезпечення калорійною складової їжі (за рахунок вуглеводів, рослинних і молочних білків і жирів), а також достатній вміст у раціоні овочів і фруктів.
Гарбузовий суп
Для приготування супу-пюре з гарбуза потрібно на 1,5 літра води взяти 300 г сирої гарбуза, одну картоплину, одну невелику моркву і ріпчасту цибулину. Всі інгредієнти почистити, дрібно нарізати (гарбуз і моркву можна натерти на тертці) і відправити в киплячу воду в такій послідовності з проміжками в 3 хвилини: картопля, гарбуз, моркву, цибулю.
Коли всі овочі стануть м’якими, слід зняти каструлю з плити, подрібнити суп блендером і додати столову ложку вершкового або топленого масла. При подачі суп можна посипати свіжою зеленню або тертим сиром.
Овочеві котлети
На 600-700 г капусти береться одне сире яйце, півсклянки молока і по 2 столові ложки манної крупи і вершкового масла. Ще знадобляться панірувальні сухарі (3-4 столові ложки) і 2 г солі.
Капусту необхідно дрібно нарізати і до м’якого стану протушкувати в молоці з додаванням води, потім при помішуванні всипати манну крупу і правити 5 хвилин. Коли капуста охолоне, вбити в неї яйце і перемішати до отримання однорідної маси.
Потім сформовать котлети, обваляти кожну в панірувальних сухарях і запекти в духовці або обсмажити у вершковому маслі на сковороді. До таких котлет дуже підходить соус з томатної пасти з петрушкою або кропом. За таким же принципом можна приготувати будь-які овочеві котлети з меню дієти при пієлонефриті.
Щоб приготувати цю дієтичну страву, потрібно 1,5 склянки рису, 3-4 яблука, 1 яйце, 2 ст. ложки вершкового масла, 150 г сметани, 100 г цукру і трохи меленої кориці.
Рис необхідно зварити як для гарніру (тобто класти його не в холодну воду, а в окріп). Після того, як з відвареної, відкинутого на друшляк і майже остиглого рису стече всі вода, його з’єднують зі столовою ложкою олії і збовтаним сирим яйцем.
Яблука треба очистити, нарізати середніми шматочками, змішати з цукром і корицею. Потім змастити сотейник залишилися олією, викласти половину рису, зверху нього рівним шаром викласти яблука, а на яблука покласти другу частину рису. Зверху все заливають сметаною і відправляють в розігріту духовку на півгодини.
Для суттєвого поліпшення стану при патології нирок необхідно обмеження кількість білка, солі та рідини. Наприклад, при вживанні білкової (м’ясний) їжі в процесі її засвоєння в організмі відбувається утворення екзогенних азотистих шлаків – продуктів розщеплення білків, виведенням яких займаються наші нирки.
А коли вони збуджені, то з цієї «обов’язком» їм справлятися складно. І головне полягає в тому, що дієта при пієлонефриті спрямована на зниження навантаження на хворий орган, що допомагає швидше впоратися з хворобою.
Відгуки пацієнтів
Півроку тому боролася з цією підступною хворобою. Лікування проходило в лікарні, з прийомом Цефоксима близько 2 тижнів.
Повний курс терапії становить 3 тижні. З тих пір рецидивів не було, хоча лікарі мені ставили хронічну форму.
Владислава, 27 років, р. Санкт-Петербург
Пієлонефрит – небезпечна і підступна хвороба, яку самостійно не перемогти. Лікували Гентаміцином 10 днів, а потім довгий час я реабілітувалася будинку.
Для зміцнення та відновлення нирок пила нирковий збір. Після лікування пройшло більше року, і поки хвороба не поверталася.
Аліса, 29 років, р. Москва
Хвороба почалася спонтанно, але мені пощастило в тому плані, що я швидко зреагувала і досвідчені лікарі попалися. Прописали Сульперазон.
Ефект був помітний вже на наступний день, коли перестала боліти спина. Тривалість курсу становила 14 днів. Зараз поки нічого не турбує.
Чому важливий прийом антибіотиків?
Антибіотики – ліки натурального або напівсинтетичного походження, які сприяють загибелі або зниження активності певної групи мікроорганізмів.
При терапії хронічного і гострого пієлонефриту призначаються ще фітопрепарати. Але вони призначені більше для допоміжного лікування, адже тільки антибактеріальних засобів під силу справитися з самою інфекцією.
Якщо не використовувати антибіотики, протягом гострого пієлонефриту може ускладнитися небезпечними захворюваннями:
- хронічний пієлонефрит;
- эмфизематозный пієлонефрит;
- ниркова недостатність;
- абсцес нирки;
- некротичний папіліт;
- паранефрит;
- бактериотоксический шок;
- сепсис.
Основні антибіотики для лікування запалення нирок
Якщо «натуральними» способами вилікувати урологічні захворювання не вдається, то призначення антибіотиків стає єдиним виходом. Також є і інші чинники, при визначенні яких лікар відразу ж порекомендує почати прийом антибіотиків. До них відносяться дані зовнішнього огляду жінки, а також результати аналізів крові та сечі:
- Пити антибактеріальні засоби потрібно обов’язково, якщо є температура, лихоманка. Їх присутність ускладнює навіть протягом банального уретриту, так як існує ризик прогресування інфекції. Лихоманка вказує на потрапляння токсинів бактерій в кров – тому імунітет починає так бурхливо реагувати.
- Аналогічним показанням служить зміна аналізів крові, коли в них з’являються запальні зміни. Навіть при відсутності виражених симптомів рекомендується приймати антибіотики, так як така клініка може приховувати важке ураження нирок.
- Якщо прояв достовірно є загостренням хронічного процесу – циститу або пієлонефриту. Призначенням антибіотиків не завжди вдається повністю вилікувати хворобу, після чого потрібні багаторічні повторні курси препаратів.
- А також антибіотики слід пити, якщо у жінки є інші хронічні захворювання (особливо цукрового діабету). Урологічне запалення під час вагітності також служить безумовним показанням для призначення антибіотиків. У цих випадках показане раннє їх призначення, так як ризик ускладнень підвищується у кілька разів.
Після виділення показань лікар здійснює вибір оптимального антибактеріального засобу, після чого визначається доза і кратність прийому залежить від тяжкості запалення.
Підбір антибіотика проводиться за наступними критеріями:
- Активність відносно основних збудників інфекції;
- Відсутність нефротоксичності;
- Висока концентрація в осередку ураження;
- Бактерицидність;
- Активність при патологічному кислотно-основному рівновазі сечі пацієнта;
- Синергізм при призначенні декількох препаратів.
Тривалість антибіотикотерапії не повинна бути менше 10 днів. При такому терміні запобігає утворенню захисних форм бактерій. Стаціонарне лікування триває не менше 4 тижнів. Приблизно щотижня проводити заміну препарату.
Антибактеріальних препаратів багато. І від того, які ліки обрані, буде залежати ефективність лікування. Головні вимоги до них – відсутність токсичного впливу на організм пацієнта та висока їх концентрація в сечі.
Правила призначення антибіотиків:
- Чутливість патогенної мікрофлори до вибраних таблеткам.
- Призначення менш нефротоксичних препаратів.
- При відсутності позитивної динаміки протягом 2-3 днів, вибраний антибіотик слід замінити на інший.
- При інтоксикації і важкому загостренні захворювання необхідно комбінувати антибіотики з іншими ліками.
Антибіотики при пієлонефриті призначаються з урахуванням реакції сечі. Дія ліків посилюється в певному середовищі:
- При лужній реакції сечі призначають аміноглікозиди, еритроміцин, олеандоміцин, лінкоміцин.
- При кислій реакції сечі призначаються пеніциліни, тетрациклін, новобиоцин
- Не залежать від реакції сечі – ристоміцин, левоміцетин, ванкоміцин.
Серед усього різноманіття антибактеріальних засобів можна виділити наступні групи:
- пеніциліни;
- фторхінолони;
- сульфаніламіди;
- похідні оксихіноліну;
- цефалоспорини;
- нітрофурани;
- аминогликазиды.
Вибір антибактеріального засобу залежить від того, який збудник викликав пієлонефрит
Саме для цього лікар призначає посів сечі на мікрофлору та чутливість до антибіотиків. Також визначення необхідного засобу обмежена віком пацієнта, супутніми захворюваннями і, у випадку жінок дітородного віку, наявністю вагітності.
Антибіотики при циститі і пієлонефриті повинні відповідати наступним критеріям:
- відсутність токсичного впливу на нирки;
- максимальна концентрація в сечі;
- володіти великим спектром дії.
Правильна методика
Основою антибактеріального лікування є антибіотики, і серед них група бета-лактамів: амінопеніциліни (ампіцилін, амоксицилін) характеризуються досить високою природною активністю відносно кишкової палички, протея, ентерококів.
В даний час амінопеніциліни не рекомендовані для лікування пієлонефриту (за винятком пієлонефриту вагітних) з-за високого рівня резистентних штамів Е. coli (понад 30%) до цих антибіотиків, тому препаратами вибору при емпіричній терапії є захищені пеніциліни (амоксицилін клавуланат, ампіцилін сульбактам), високоактивні стосовно грамнегативних бактерій, які продукують бета-лактамази, так і відносно грампозитивних мікроорганізмів, включаючи пенициллинорезистентные золотисті та коагулазонегативні стафілококи.
Рівень резистентності штамів кишкової палички до захищених пеніцилінів не високий.
Флемоклав Солютаб
«Флемоклав Солютаб» — інноваційна лікарська форма амоксициліну з клавуланової кислоти. Препарат відноситься до групи ингибиторзащищенньгх аминопсниниллинон і має доведеною ефективністю при інфекціях нирок та нижніх сечовивідних шляхів. Дозволений до застосування у дітей з 3 міс і вагітних.
Таблетка «Солютаб» формується з мікросфер, захисна оболонка яких захищає вміст від дії шлункового соку і розчиняється тільки при лужному значенні рН. тобто у верхніх відділах тонкого кишечнику.
- Це забезпечує препарату «Флемоклав Солютаб» найбільш повне всмоктування активних компонентів у порівнянні з аналогами.
- При цьому вплив клавуланової кислоти на мікрофлору кишечника залишається мінімальним.
- Достовірне зменшення частоти небажаних лікарських реакцій (особливо діареї) при застосуванні «Флемоклава Солютаб» у дітей і дорослих підтверджено клінічними дослідженнями.
- Форма випуску препарату «Флемоклав Солютаб» (таблетки, що диспергуються) забезпечує зручність прийому: таблетку можна прийняти цілком або розчинити у воді, приготувати сироп або суспензію з приємним фруктовим смаком.
Карбоксипенициллины
При ускладнених формах пієлонефриту і підозрі на інфекцію, викликану синьогнійної палички (Pseudomonas aeruginosa), можуть використовуватися карбоксипенициллины (карбеніцилін, тикарциллин) і уреїдопеніциліни (піперацилін, азлоциліном).
Однак слід враховувати високий рівень вторинної резистентності даного збудника до цих препаратів.
Антисинегнойные пеніциліни не рекомендується застосовувати в якості монотерапії, так як можливий швидкий розвиток стійкості мікроорганізмів в процесі лікування, тому використовують комбінації цих препаратів з інгібіторами бета-лактамаз (тикарциллин клавуланова кислота, піперацилін тазобактам) або в поєднанні з аміноглікозидами або фторхінолонами.
Бета-лактами
Поряд з пеніцилінами широко застосовують і інші бета-лактами, в першу чергу цефалоспорини, які накопичуються в паренхімі нирки і сечі в високих концентраціях і володіють помірною нефротоксичностью.
- В залежності від спектру антимікробної дії та ступенем стійкості до бета-лактамаз цефалоспорини поділяються на чотири покоління.
- Цефалоспорини 1-го покоління (цефазолін та ін) через обмеженого спектру активності (переважно грампозитивні коки, включаючи пенициллинорезистентные Staphylococcus aureus) при гострому пієлонефриті не застосовуються.
- Більш широким спектром активності, що включає кишкову паличку і ряд інших ентеробактерій, характеризуються цефалоспорини 2-го покоління (цефуроксим і ін).
- Вони використовуються в амбулаторній практиці для лікування неускладнених форм пієлонефриту.
- Частіше дія цих препаратів ширше, чим препаратів 1-го покоління (цефазолін, цефалексин, цефрадин та ін).
Серед цефалоспоринів 3-го покоління деякі препарати (цефтазидим, цефоперазон і ингибиторзащищенный цефалоспорин цефоперазон сульбактам) активні проти синьогнійної палички. Цефалоспорини 4-го покоління (цефепім), зберігаючи властивості препаратів 3-го покоління відносно грамнегативних ентеробактерій і Pseudomonas aeruginosa, більш активні щодо грампозитивних коків.
При лікуванні ускладнених форм пієлонефриту, серйозних внутрішньолікарняних інфекціях застосовують аміноглікозиди:
- гентаміцин,
- нетилміцин,
- тобраміцин,
- амікацин.
Особливістю фармакокінетики аміноглікозидів є їх погане всмоктування в ШКТ, тому їх вводять парентерально. Препарати виводяться нирками в незмінному вигляді, при нирковій недостатності необхідна корекція дози.
У зв’язку з доведеною залежністю вираженості небажаних реакцій від рівня концентрації препаратів у крові запропоновано введення повної добової дози препаратів одноразово; при такому ж режимі дозування зменшується ризик нефротоксичної дії.
Фактори ризику
Факторами ризику розвитку нефротоксичності при застосуванні аміноглікозидів є:
- престарілий вік;
- повторне застосування препарату з інтервалом менше року;
- хронічна терапія діуретиками;
- сумісне застосування з цефалоспоринами у високих дозах.
В останні роки препаратами вибору в лікуванні пієлонефриту як в амбулаторних умовах, так і в стаціонарі, вважаються фторхінолони 1-го покоління (офлоксацин, пефлоксацин, ципрофлоксацин), які активні щодо більшості збудників інфекції сечостатевої системи і володіють низькою токсичністю, тривалим періодом напіввиведення, що дає можливість прийому 1-2 рази на добу;
Препарати нового (2-го) покоління фторхінолонів (запропоновано для застосування після 1990 р.):
- левофлоксацин,
- ломефлоксацин,
- спарфлоксацин,
- моксифлоксацин


