Чому формуються спайки?
Різноманітні фактори механічного та запального характеру провокують спайковий процес у малому тазі. Розглянемо основні причини розвитку даної патології:
- Хірургічне втручання. Післяопераційні спайки з’являються з-за тривалого контакту внутрішніх тканин з повітрям і інструментами, пересихання листків очеревини. Тому кількість утворених тяжів залежить від обсягу операції, обраного виду доступу, введення дренажів для виведення запальної рідини і крові, встановлення сіток для зміцнення тканин очеревини і т. д. При повторних оперативних втручаннях спайки малого тазу з’являються з ймовірністю 95%.
- Захворювання, що супроводжуються запаленням тазової очеревини (пельвіоперитоніт), матки і придатків (параметрит, ендометрит, сальпінгоофорит). Поштовхом для їх розвитку є статеві інфекції (хламідіоз, уреаплазмоз,гонорея та ін), хірургічні маніпуляції (аборт, гістероскопія і т. д.), встановлення внутрішньоматкової спіралі, відсутність або неправильне лікування хвороб малого тазу.
- Ендометріоз, гіперплазія внутрішнього шару матки, виходить за її межі. Під час менструації ендометрій виділяє кров в порожнину малого тазу, чим провокує захисну реакцію очеревини, запускаючи механізм утворення тяжів.
- Важка вагітність і пологи. Спайкова хвороба малого тазу у ці періоди може виникнути після ускладнень (кесаревого розтину, інфікування матки під час пологів тощо).
- Крововилив всередину очеревини і порожнини малого тазу, яке відбувається при апоплексії яєчника, механічному пошкодженні,позаматкової вагітності, ретроградному занедбаності менструальної крові через фаллопієві труби.
- Запальні процеси в черевних органах, що мають непрямий характер (апендицит).
Вищевказані причини не завжди призводять до того, що утворюються спайки у жінок. Ризик їх появи зводиться до нуля, якщо запальні процеси лікуються вчасно, адекватно і дотримуються всі рекомендації лікаря.
Діагностика спайкового процесу
Запідозрити наявність спайок можна завдяки тому факту, що жінка раніше переносила порожнинні операції. При вагінальному огляді спостерігається нерухомість тазових органів або обмежена рухливість. При огляді жінка відчуває біль. Гінеколог направляє пацієнтку для подаль ший діагностики:
- мазок на флору;
- ПЦР – аналіз на приховану урогенитальную інфекцію;
- УЗД або МРТ.
При хронічній формі результати діагностики можуть бути недостовірними. Найбільш інформативним вважається лапароскопічний метод. Лікар за допомогою лапароскопа з маленькою камерою проникає в черевну порожнину і оглядає внутрішні органи на предмет наявності фібринозних розростань.
Гістеросальпінгографія – метод дослідження на апараті Рентгена за допомогою контрастної речовини, яка вводиться в порожнину матки.
Ультразвукове обстеження інформативно в разі великого скупчення тяжів в очеревині. Важко піддаються УЗД діагностиці фаллопієві труби, тому визначити наявність у них фібринових волокон важко навіть для професіонала.
В даний час виявити захворювання не становить труднощів. Для діагностики спайок в матці існують різні способи. Насамперед слід з’ясувати причину появи синехій.
- ПЛР, бактеріологічне дослідження виділень — ці аналізи дозволяють виявити інфекції, які здатні викликати спайковий процес.
- Гормональне дослідження проводиться для виключення залучення в процес яєчників.
- УЗД дозволяє виявити різні порушення, але про наявність спайкового процесу можна судити лише по ряду непрямих ознак.
- Гістеросальпінгографія — дослідження, за допомогою якого досліджується також маткові труби. Це один з найбільш ефективних методів діагностики. Суть методики полягає у введенні в маткову порожнину через цервікальний канал контрасту, який, пройшовши по маткових трубах, повинен з’явитися в черевній порожнині. Потім робляться рентгенівські знімки. Процедура безболісна і займає не більше 10 хвилин.
- Гістероскопія — дослідження порожнини матки за допомогою оптичного устаткування (гістероскопа). Методика дозволяє не тільки провести візуальний огляд і виявити патологічні зміни, але і виконати біопсію або хірургічне втручання. За допомогою даного способу можна поставити остаточний діагноз. Ця процедура практично безболісна і малотравматична, виконується як під місцевою, так і під загальною анестезією.
- МРТ з використанням контрастної речовини — також вельми ефективний метод діагностики, його головною перевагою є неінвазивність.
Діагностувати спаечное захворювання буває дуже важко. Часто лікар покладається на первинний медичний огляд, анамнез і скарги пацієнтки. Піхвове дослідження показує нерухомість або малорухливість органів малого тазу.
Нерідко виявляється результативною діагностична лапароскопія. Цей метод вважається найбільш ефективним, але потребує оперативного втручання. У ході процедури робляться два невеликих розрізу на черевній стінці.
Результати діагностичної лапароскопії при спайкової хвороби можуть бути такими:
- 1 стадія: спайки тільки біля фаллопієвій труби, яєчника або іншого органу, не заважають захопленню яйцеклітини;
- 2 стадія: спайки виявлені між трубою і яєчником (або іншими органами), заважають захоплення статевої клітини;
- 3 стадія: спайки закупорюють труби, викликають перекрут, повністю заважають захопленню яйцеклітини.
Повністю підтвердити діагноз можна після гістеросальпінгографії (рентген з контрастним речовиною), гінекологічного обстеження і УЗД. Якщо за результатами цих досліджень виявляють непрохідність маткових труб, можна впевнено говорити про спайковому процесі.
Щоб виробити правильний план лікування, на етапі діагностики потрібно визначити стадію поширення спайкового процесу. Раніше пацієнтки роками відвідували гінеколога з нез’ясованими симптомами, але сучасна лапароскопія значно полегшує діагностику спайкового процесу.
Спайки органів малого тазачасто
діагностуються у пацієнток, що перенесли запальні захворювання маткових труб і яєчників,
хірургічні операції на органах малого таза та черевної порожнини і у жінок,
страждають ендометріозом.
У половини пацієнток з наявністю більше двох
факторів ризику розвитку даного процесу
спайки виявляються під час лапароскопії.
Гінекологічний огляд дозволяє припустити
наявність спайок в маткових трубах.
Непрохідність маткових труб, за даними гістеросальпінгографії
(ГСГ) та ультразвукове дослідження з великим ступенем точності вказують на
наявність спайкового процесу.
З іншого боку,
нормальна прохідність маткових труб за результатами ГСГ та УЗД, не дозволяє
виключити наявності спайок, або пошкодження війок у трубі, що перешкоджають
настанню вагітності. Звичайне ультразвукове дослідження не дозволяє
достовірно виявити наявність спайок в
малому тазі.

Дуже важливим для
діагностики спайкового процесу є метод магніторезонансної томографії
(МРТ).
Головним методом
діагностики спайкового процесу є метод лапароскопії. Він дозволяє не тільки виявити наявність
спайок і оцінити тяжкість спайкового процесу, а й провести їх лікування.
Лікування спайкового
процесу малого тазу включає в себе наступне:
- Проведення оперативної лапароскопії з
видалення спайок;
- Антибіотики, що пригнічують інфекційний процес;
- Протизапальні засоби;
- Препарати, що розчиняють фібрин, навколо
якого утворюються спайки;
- Антикоагулянти, які перешкоджають згортанню
крові;
- Фізіотерапія, магнітотерапія;
- Народні засоби лікування спайок – п’явки на область малого тазу, трави – борова матка, червона щітка.
Тому для постановки точного діагнозу необхідно провести низку інструментальних та лабораторних досліджень. До лабораторних методів відносяться:
- Клінічний аналіз крові;
- Посів крові на стерильність;
- Клінічний аналіз сечі;
- Бактеріальний посів сечі;
- Мазок з піхви на мікрофлору;
- Діагностика на наявність урогенітальних інфекцій за допомогою полімеразної ланцюгової реакції.
Інструментальні методи включають:
- Ультразвукове дослідження малого тазу дозволяє виявити наявність ендометріозу, запальних захворювань матки та її придатків;
- Магнітно-резонансна томографія;
- Гістеросальпінгографія – проведення контрастної рентгенографії матки з метою виявлення маточнотрубной непрохідності.
- Лапароскопія — найбільш інформативний метод і являє собою оперативне втручання з діагностичною метою. Проводяться два надрізи на стінки очеревини, потім в порожнину накачується повітряна маса. В один отвір міститься лапароскоп, по друге – маніпулятор, за допомогою якого проводиться огляд органів лікарем.
Існує три стадії розвитку спайкової хвороби (в залежності від результатів лапароскопії):
- при першій стадії спайки знаходяться поруч з матковими трубами, яєчниками або інший зоною, при цьому не перешкоджають нормальному руху та захопленню яйцеклітини;
- при другій стадії хвороби спайки знаходяться між матковими трубами і яєчниками, що створює перешкоду для руху і захоплення яйцеклітини;
- при третій стадії спайкової хвороби відбувається перекручення маткових труб, закупорювання труб спаєчними утвореннями, що є головною причиною безпліддя у даному випадку;
Класифікація і симптоми
Розрізняють три форми патології за симптоматикою:
- гостра;
- періодичні загострення – інтермітуюча форма;
- хронічна.
Найважче проходить гострий процес. Можливо розвиток кишкової непрохідності, в результаті якої у жінки падає артеріальний тиск, починається блювота шлунковим і кишковим вмістом, підвищується температура тіла.
Для інтермітуючої форми характерні періодичні болі та розлади кишкової функції. Без обстеження важко назвати причину такого стану. Сама жінка може не підозрювати про наявність у неї в малому тазі сполучнотканинних тяжів.
| Найменування послуги | Вартість, крб |
| Гістероскопія | 20 500 |
| Біопсія ендометрію | 3 500 |
| Гістологічне дослідження ендометрія | 2 200 |
| Гістологічне дослідження ендоцервіксу | 2 200 |
| УЗД гінекологічне експертне | 2 800 |
Лікування сполучнотканинних тяжів в малому тазу
Методи лікування спайкової хвороби будуть залежати від ступеня її тяжкості. Лікарі можуть запропонувати пацієнтці консервативне і хірургічне лікування.
Консервативне лікування не рекомендується при гострій або інтермітуючої формах захворювання. У таких випадках допоможе тільки лапароскопія. Операція необхідна, адже вона забезпечує швидкий результат і стійкий ефект. Для закріплення лікування нерідко поєднують консервативні методи і операцію.
Хронічна форма спайкової хвороби допускає консервативне лікування. Висновок лікаря буде залежати від причини спайкового процесу. При урогенітальних інфекціях рекомендується попереднє лікування основного захворювання.
Якщо причиною утворення спайок є ендометріоз, лікарі наполягають на гормональному та протизапальній лікуванні. Також ефективними будуть десенсибілізуюча терапія (протиалергічні препарати) та симптоматичне лікування.
При лікуванні спайок нерідко звертаються до неспецифічної терапії. Ферментотерапія полягає в прийомі фібринолітичних препаратів, які розчиняють фібрин. Це може бути лонгидаза, хімотрипсин або трипсин.
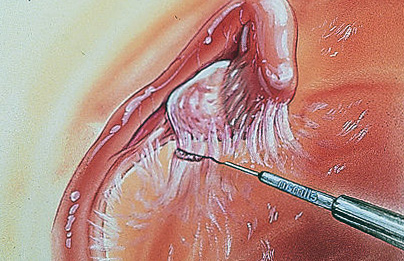
Консервативні методи лікування рекомендовані на 1 стадії спайкової хвороби. При відсутності ефекту потрібно вдатися до лікувально-діагностичної лапароскопії. Це дуже зручний метод, коли лікар може побачити процес під час діагностики і відразу розсікти і видалити спайки.
Існує три плану лапароскопії при спайках:
- лазеротерапія – видалення спайок лазером;
- аквадиссекция – розсічення спайок водою під тиском;
- електрохірургія – позбавлення від спайок електроножем.
Найбільш ефективний метод вибирається лікарем безпосередньо під час операції (в залежності від локалізації спайок і ступеня їх поширення). Під час процедури лікар також проводить консервативне лікування (введення бар’єрної рідини, нанесення полімерної плівки на фаллопієві труби і яєчники).
Починати консервативне лікування потрібно відразу після операції. Вже на другий день показана активність (найефективніший спосіб запобігання спайок). Після хірургічного втручання призначають фізіопроцедури (електрофорез з лідазу).
Після точної постановки діагнозу, потрібно вжити заходів для підвищення ефективності лікування і запобігання рецидивів.
Перші 2-6 місяців після хірургічного лікування дуже важливі такі заходи:
- необхідно відвідувати жіночу консультацію кожні шість місяців;
- збалансувати раціон (маленькі порції, за п’ять прийомів їжі в день);
- виключити продукти, які підвищують газоутворення (здоба, чорний хліб, бобові, капуста тощо);
- не піднімати важкі предмети;
- здійснювати фізіопроцедури (електрофорез, масаж, лікувальна фізкультура тощо);
- обов’язково робити вправи для зміцнення м’язів черевного преса, підвищення тонусу м’язів органів малого тазу;
- приймати спазмотики при больовому нападі (но-шпа, папаверин);
- при сильному больовому нападі звертатися до лікаря.
Після лікування (як консервативного, так і хірургічного) жінка повинна 3-6 місяців перебувати у фізичному спокої і регулярно відвідувати гінеколога. При виконанні всіх рекомендацій лікаря прогноз сприятливий.
Народне лікування при спайкової хвороби ефективно тільки симптоматично. Також варто пам’ятати, що таке лікування не є панацеєю і показано тільки при наявності одиничних спайок. В іншому випадку настойки можуть тільки нашкодити.
Народні методи ефективні в процесі реабілітації. Для закріплення ефекту застосовують звіробій. Подрібнену траву потрібно заварювати окропом і проціджувати. Настій показаний по ¼ частині стакана три рази на добу. Іноді жінкам допомагають свічки з маззю Вишневського.
Лікування спайок в малому тазу залежить від виявлених у процесі діагностики симптомів. Схема терапії буде залежати від виявленої при лапароскопическом обстеженні стадії захворювання.
Існують хірургічні методи лікування і терапія за допомогою лікарських препаратів (консервативна терапія). Лікування спайок малого тазу хронічної форми консервативним методом включає наступні напрямки терапії:
- При наявності венерологической патології призначаються антибіотичні засоби («Метронідазол», «Доксициклін», «Ципрофлоксацим», «Кліндаміцин»), а також нестероїдні протизапальні препарати («Кетонал», «Нурофен», «Пирокам» — у вигляді ін’єкційних розчинів, «Вольтарен», «Піроксикам», «Орувель» — свічки від спайок в малому тазу) або кортикостероїди;
- Якщо етіологічної причиною захворювання є ендометріоз, то проводиться гормональна терапія, також комбінується з протизапальними, десенсибілізуючими засобами;
- Симптоматична терапія проводиться для купірування гострої симптоматики;
- Високу ефективність має ферментотерапія, дія якої спрямована на розчинення фібринового нальоту і розсмоктування спайок невеликого розміру. До таких фібринолітичних препаратів відносять наступні: «Лонгидаза», «Трипсин», «Хімотрипсин».
Існує кілька видів лапароскопічного розсічення спайок — адгезиолизиса:
- Лазеротерапія (застосування лазерних технологій під час операції);
- Електрохірургія (адгезиолизис проводиться за допомогою спеціального електроножа);
- Аквадиссекция (адгезиолизис проводиться з використанням потоку води, що подається під високим тиском).
Лікування спайок в матці за допомогою медикаментів проводиться в передопераційний період — з метою створення сприятливих умов для виконання операції. При внутрішньоматкових синехиях, які виникли в результаті інфекції, призначаються антибактеріальні препарати.

Гістерорезектоскопія — малоінвазивна операція, що виконується методом піхвового доступу. Метою є висічення синехій. Для профілактики утворення нових зрощень під час проведення втручання проводиться захист ендометрію від можливого ушкодження.
- При легкій формі, що характеризується плівковими зрощеннями, спайки в матці без праці розсікаються наконечником гістероскопа.
- При середній і важкій формі з щільно спаянным ендометрієм розтин проводиться за допомогою електроножа або лазера.
Після хірургічного лікування призначається гормональна терапія, спрямована на відновлення ендометрію. Також рекомендований прийом антибактеріальних препаратів для попередження розвитку запалення.
Лікування спайкового процесу в малому тазу може бути хірургічним та консервативними. Вибір способу терапії залежить від причини появи патології та ступеня її розвитку.
Позбавлення від спайок при гострій і інтермітуючої формах захворювання можливе тільки шляхом оперативного втручання (лапароскопії). Для посилення ефекту додатково призначають прийом медикаментів.
Вилікувати хронічний спайковий процес можна використовуючи тільки консервативний метод.
Перед початком терапії необхідно усунути причину утворення сполучнотканинних тяжів:
- при урогенітальних інфекціях призначається курс антибіотиків, протимікробних і протизапальних засобів (свічки, таблетки, мазі та ін);
- ліквідувати ендометріоз можна, використовуючи гормональні засоби.
На початковому етапі утворення спайок і при хронічній формі патології призначаються фібринолітичні препарати:
- Трипсин, Стрептокіназа, Хімотрипсин — ін’єкції;
- Лонгидаза — свічки і ін’єкції;
- Електрофорез з Лідазу призначається при відсутності гострих інфекційних процесів.
Додаткова терапія:
- Лікувальний ефект на спайки надають гірудотерапія, масаж, введення в піхву тампони з маззю Вишневського.
- Для позбавлення від больових відчуттів використовують відповідне спазмолітичний засіб.
- При неефективності медикаментозної терапії та при гострому перебігу позбутися від спайок у малому тазі можна тільки хірургічним шляхом.
- Адгеолизис — розсічення спайок, які з’єднують органи малого таза між собою і з черевної тканиною. Проводиться лапароскопічним способом, при цьому спаяний орган може від’єднуватися з допомогою лазера (лазеротерапія), струмені води (аквадиссекция), електроножа (електрохірургія).
Ефективна терапія підбирається строго індивідуально на основі ступеня важкості спайкового процесу, загального стану пацієнтки та наявності у неї тих чи інших хронічних захворювань. Тому не варто займатися самолікуванням і вже тим більше приймати сумнівні препарати, рекламу яких в достатку можна знайти в інтернеті.
Лапароскопія є одним з найпопулярніших методів боротьби з безпліддям
- Хірургічне втручання. Найчастіше воно застосовується при гострій або інтермітуючої формі захворювання, тому відмовлятися від операції (особливо при наявності больового симптому) вкрай не рекомендується. До того ж на сучасному рівні розвитку медицини вона буде не тільки ефективної, але і максимально щадить (лапароскопія). Традиційна порожнинна операція (разом з неминучим періодом реанімації і тривалого відновлення) застосовується тільки в тому випадку, якщо захворювання сильно запущено, а зона ураження занадто велика.
- Антибіотики і протизапальні препарати (якщо захворювання викликане урогенітальною інфекцією). Точну дозу НПЗП та кортикостероїдів лікар підбере індивідуально, причому пацієнтка повинна проінформувати його про наявних захворюваннях і відомих їй випадках медикаментозної алергії.
- Гормональні препарати (якщо захворювання викликане ендометріозом). Назвати такий метод лікування нешкідливим ніяк не можна, тому не варто дивуватися, якщо разом з гормонами вам буде призначено десенсибілізуючі, симптоматичні та загальнозміцнюючі засоби.
-
Відповідні ліки для ферментотерапии підбирає лікар
Ферментотерапія. При невеликих розмірах утворень високу ефективність показують медикаменти фібринолітичної групи (трипсин, лонгидаза, хімотрипсин), які сприяють розчиненню фібрину і розсмоктуванню спайок.
- Фізіотерапія. Вона буде доречною, якщо немає інфекційного запалення, проте найчастіше застосовується в комплексі з іншими методами лікування.
- Лікувально-діагностична лапароскопія. Вона може бути 3 видів: лазеротерапія (розсічення спайок лазером), аквадиссекция (вода під тиском) і електрохірургія. Важливо розуміти, що подібні методики застосовуються лише тоді, коли всі інші засоби виявилися неефективними і поширення спайок триває.
Так може виглядати апарат для електрохірургії
- Фітотерапія. Настоянка звіробою користується чималою популярністю в народних цілителів. Готується вона дуже просто. Столова ложка ретельно подрібненої трави заливають склянкою окропу і настоюється 15-20 хвилин, після чого настоянку проціджують і дають охолонути. Рекомендована доза для прийому всередину – 3 рази на день по 1/4 склянки.
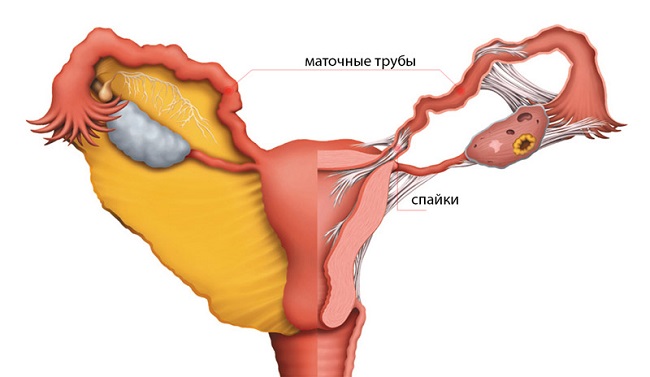
Механізм формування спайок в малому тазу
Спайковий процес у малому тазі має широкий спектр етіологічних факторів і різні патоморфологічні варіанти розвитку. Основними причинами, що призводять до появи цієї патології, є:
- Інфекційно-запальні патології органів малого тазу: ендометрит (запальне ураження порожнини матки), метроэндометрит (запально-інфекційний процес, що вражає слизові оболонки і внутрішні м’язові шари матки), параметрит (запальний процес інфекційної природи, що вражає параметри – околоматочну клітковину), сальпінгоофорит (запальні явища в придатках матки), пельвіоперитоніт (інфекційно-запальний процес, що вражає всю тазову очеревину). Виникнення вищеперелічених захворювань сприяють такі фактори, як тривале використання внутрішньоматкової спіралі, абортивні операції (вишкрібання), інфекції венерологічного типу (уреаплазмозтическая інфекція, трихомоніаз, гонококовий ураження, хламідіоз). Патогенез розвитку спайок в малому тазу при такій етіології наступний: під час запальних явищ уражені тканини набрякають, а вісцеральна і парієтальних оболонки покриваються фібринової плівкою. Фібриновий наліт надає склеює дію на прилеглі тканини, після чого з’являється механічний бар’єр для подальшого розповсюдження патологічних явищ. Після купірування запальних проявів скріплені тканинні поверхні утворюють спайки;
- Запальні патології органів, розташованих в черевній області (коліт, перитоніт, апендицит);
- Механічний вплив на органи, локалізовані в області малого тазу і черевної зоні внаслідок травматичних ушкоджень, хірургічних втручань. В даному випадку спайковий процес виникає при изливании в черевну область інфікованої крові, тривалому ишемизированном стані органів, сухості зовнішніх оболонок органів (внаслідок їх тривалого перебування під відкритим повітрям операційної);
- Часто розвитку спайок сприяє кровотечі внаслідок позаматкової вагітності, яєчникової апоплексії;
- Присутність сторонніх предметів в черевній порожнині (під час проведення хірургічних маніпуляцій);
- Ендометріоз – патологічний процес, що характеризується аномальним розростанням ендометрію (внутрішня маткова оболонка).
Внутрішня порожнину малого тазу і очеревини покриті парієтальної оболонкою, а поверхню розташованих в них внутрішніх органів — вісцеральної.
Основним завданням цих тканин є забезпечення вільного переміщення органів стосовно один одного, для цього виробляється перитонеальна рідина. Особливо важлива ця функція, коли настає вагітність, оскільки багаторазове збільшення матки не повинно порушувати роботу кишечника і сечовивідних шляхів.
При розвитку в малому тазі патологічного процесу залучені до нього тканини набрякають, а на вісцеральній поверхні з’являється наліт фібрину. Ця речовина має клейку консистенцію, завдяки чому запалення не поширюється на суміжні органи.
| Фаза | Тривалість етапу | Відбуваються в малому тазі зміни |
| Реактивна | Перші 12 годин після початку запального процесу або пошкодження тканин | Вироблення запальної рідини (ексудату). |
| Ексудативна | 1-3 дні | Через збільшення проникності судин недиференційовані (незрілі) клітини, ексудат і кров, що містить білок фібриноген, потрапляють в порожнину малого тазу. |
| Адгезивна | 3 день | Фібриноген перетворюється у фібрин, який утворює ниткоподібний наліт на черевній стінці. З незрілих клітин формуються фибропласты, що виробляють колаген, який є основою сполучної тканини. |
| Молоді тяжі пухкої консистенції | 7-14 днів | З-за недостатньої кількості колагену формуються пухкі спайки, в яких утворюються нові кровоносні судини, нервові відростки. |
| Зрілі щільні спайки | Від 14 днів до одного місяця | Раніше утворені тяжі ущільнюються за рахунок збільшення обсягу колагену і потовщення кровоносних судин. |
Розглянемо, як у жінок спайки утворюються в малому тазі:
- Утворився при запаленні ексудат поширюється по всьому яйцепроводу. Після його проникнення в черевну порожнину починається вироблення фібрину, який блокує черевне отвір маткової труби. Надалі це призводить до її герметичній облітерації (повної закупорки);
- Яйцепровід стає замкнутим, а вироблювана запальна рідина накопичується в його порожнині. Ексудат гнійного характеру сприяє утворенню пиосальпинкса, а серозного — гідросальпінксу або сактосальпинкса. Якщо відкрито отвір труби з боку матки, то можливо вилиття гною в її порожнину і потім через піхву назовні;
- При гнійному запаленні інфекція через кров або з ексудатом може проникнути в яєчниках, що призводить до його розплавлення і формування пиовара;
- По мірі накопичення запальної рідини труба і яєчник деформуються. Відбувається десквамація (часткове відлущування) епітелію яйцепроводу, це сприяє склеюванню його протилежних сторін і утворення перегородок. У підсумку виходить мешотчатое багатокамерна освіта;
- При відсутності своєчасного лікування пиосальпинкс і пиовар спочатку злипаються, а після зростаються. Капсули, розташовані в місцях їх склеювання, розплавляються, і з’являється гнійне тубоовариальное освіта;
- Пиосальпинкс (гідросальпінкс), пиовар і тубоовариальная пухлина можуть утворювати тяжі в порожнині малого тазу з його стінками, маткою, здоровим яйцеводом і яєчником, сечовим міхуром і кишечником, сальником. Позбутися від спайок такого характеру дуже важко, так як під час операції лікар повинен видалити ексудат і розсікти утворилися тканини, не впливаючи на здорові органи і кровоносні судини.
Ускладнення спайок в матці
Спайковий процес нерідко викликає ускладнення. Коли хвороба не проявляється і протікає сприятливо, ризик ускладнень мінімальний. Однак при гострій формі хвороба поширюється.
Спайкова хвороба може назавжди залишити неприємні симптоми: запор, хронічні болі в животі. Спайки, які виникли після видалення апендикса, викликають дисбактеріоз, дискенезию жовчовивідних проток, постійні запори. Гостра форма спайкового процесу може призвести до небезпечних для життя наслідків.
Найбільш небезпечними є наслідки спайок у дітей. Коли кістки і тканини ще не формированы остаточно, формування спайок може спровокувати кособокість і безпліддя. Спайки у підлітків нерідко небезпечні позаматковою вагітністю.
Подібні патологічні зміни можуть призвести до порушення репродуктивної функції. Нездатність виносити плід або безпліддя вважаються найбільш важкими ускладненнями для жінки. В результаті пошкодження базального шару ендометрію виникають труднощі при імплантації заплідненої яйцеклітини.
При міграції яйцеклітини після овуляції в маткові труби також виникають труднощі. Більш того, третина пацієнток схильна до різних проблем під час пологів, не виключено розвиток кровотечі в післяпологовий період.
Ознаки утворення спайок у малому тазі
Симптоми і лікування спайкового процесу залежать від стадії розвитку цієї патології. Спайкова хвороба малого тазу протікає в трьох формах:
- Гостра стадія характеризується наростаючим відчуттям болю, нудотою, блювотою, прискореним серцебиттям, підвищенням температури тіла. Натискання на живіт супроводжується різкими больовими відчуттями. З’являється непрохідність кишечника, що спричиняє порушення білкового та водно-сольового обмінів. Стан пацієнтки оцінюється як вкрай важкий і вимагає оперативного втручання.
- Інтермітуюча стадія, для якої характерні періодичні ниючі болі при спайках в області малого таза, розлад кишечника (запори змінюються діареєю).
- При спайковому процесі хронічного типу клінічна картина відсутня зовсім або іноді в паховій області з’являються ниючі болі, запори.
Це захворювання супроводжується рядом ускладнень:
- Хронічна біль у тазі, що викликається натягом спайок через зміщення органів. Вона загострюється при статевому контакті, дефекації, заняттях спортом, переповненні сечового міхура.
- Непрохідність кишечника, що виникає із-за його здавлювання спайкою. В результаті порушується вихід газів і калових мас.
- Проблеми з виношуванням плоду. Тяжі здатні порушувати нормальний кровотік в матці та її зв’язок з ЦНС, що може стати причиною передчасних пологів або мимовільного викидня.
- Безпліддя. Тяжі в маткових трубах тягнуть їх деформацію і непрохідність, порушують кровообіг в яєчниках, що не дозволяє дозрівати фолікулу. В результаті вагітність не настає взагалі або розвивається поза маткою, так як яйцеклітина запліднюється не у відповідному місці.
Ознаки спайкового процесу мають інші хвороби, наприклад, апендицит, позаматкова вагітність, тазовий ганглионеврит. Для діагностування точної причини потрібно звернутися до фахівця.
У деяких жінок спайковий процес у малому тазі може протікати
безсимптомно, але при цьому не настає вагітність.
Патологічні виділення з влагалищапри
таких захворюваннях бувають не завжди. При прихованому перебігу жіночих хвороб немає
порушень менструального циклу, кровотеч, болю в животеи інших
симптомів.
Причини
Спайковий процес
малого тазу може бути причиною хронічних тазових болів,
виражаються різкими колючими або тягнуть болючими відчуттями. Оскільки
ці болі викликані анатомічними порушеннями, то застосування знеболюючих
засобів неефективно.
- Спайки в трубах можуть призвести до розвитку позаматкової вагітності або безпліддя.
- Спайки в матці призводять до невиношування вагітності.
- Спайки в яєчниках викликають порушення менструального циклу.
Спайки в гінекології,зміщують
матку, маткові труби і яєчники, тим самим, порушуючи нормальне анатомічне
розташування внутрішніх органів.
В результаті цього, порушується взаємодія і контакт між
трубою і яєчником. Якщо в нормальних умовах яйцеклітина з яєчників потрапляє в
маткову трубу в результаті руху микроресничек труби (фимбрий), то при
спайковому процесі фимбрии часто злипаються.
В
ряді випадків прохідність маткових труб не порушена, але самі яєчники оточені
спайками, що також порушує контакт маткової труби і яєчника. Навіть
незначні спайки в області маткових труб або яєчників можуть
привести до безпліддя.
Дана
патологія найчастіше викликається наступними причинами:
- Інфекції та
запальні захворювання маткових труб, яєчників та матки;
- Хірургічні
операції на органах малого таза (видалення апендициту, кесарів розтин, розрив
кісти яєчника, гістероскопія);
- Невиношування вагітності провокує
спайки в матці. (З’являються вони після
абортів, діагностичного вискоблювання);
- Ендометрит
– запальний процес слизової оболонки матки, що може привести до виникнення запалення
маткових труб і спайкового процесу в
трубах;
- Ендометріоз – захворювання, при якому внутрішня
оболонка матки – ендометрій – розростається поза матки (на яєчниках, маткових
трубах тощо), що може привести до утворення спайок;
- Травми живота
Післяопераційні спайки в малому тазу після хірургічних втручань утворюються
внаслідок наступних факторів:
- гіпоксії або
ішемії тканин – недостатнє постачання тканин киснем і кров’ю;
- внутрішнього
кровотечі;
- травматизації
тканин, органів малого тазу;
- попадання
чужорідних тіл, що викликають спайки в малому тазу: частинок тальку з рукавичок,
шовного матеріалу, дрібних бавовняних волокон з марлі, тампонів.
Спаечную хвороба малого тазу виявляють у жінок після оперативного втручання або перенесених запальних захворювань. Після першого хірургічного втручання ризик утворення тяжів не перевищує 15 – 16%, після повторних операцій він зростає до 96%.
Це пов’язано з імунною системою, яка витрачає велику кількість внутрішніх ресурсів для відновлення після оперативного лікування. У жінок найчастішою порожнинної операцією є кесарів розтин, видалення доброякісних пухлин внутрішніх статевих органів.
Крім порожнинних хірургічних операцій причинами зростання сполучної тканини є:
- Крововиливи в органи малого тазу після розриву труби при позаматковій вагітності, апоплексії яєчника внаслідок полікістозу.
- Апендицит.
- Ендометріоз, якщо вогнища розташовані на очеревині та сусідніх органах. Під час менструації ендометріоїдна тканина кровоточить, і виділення потрапляють в малий таз.
- Травми при закритих пошкодженнях органів, в результаті яких витікає кров. Кровотеча іноді зупиняється завдяки роботі тромбоцитів, але гематома нікуди не дівається і служить осередком розвитку запального процесу.
- Інфекційні запальні процеси при безладної статевого життя або внаслідок попадання мікробів з інших органів і систем. Токсична дія продуктів життєдіяльності мікроорганізмів викликає захисну реакцію організму, в результаті чого сполучна тканина росте, намагаючись захистити органи від бактерій. При зараження туберкульозною паличкою бактерії часто проникають в придатки.
- Внутрішньоматкова спіраль.
Факторами ризику є:
- незбалансоване харчування, відсутність ресурсів організму для боротьби з хворобою;
- переохолодження;
- недотримання правил особистої гігієни під час статевого акту, відмова від бар’єрних методів контрацепції.
Жінки з низьким соціальним статусом мають більше шансів для появи симптомів спайкового процесу в малому тазі.
Існують різні несприятливі фактори, що здатні призвести до спайкового процесу. Основні причини спайок в матці:
- Запальні процеси в органах малого тазу: параметрит, ендометрит, метроэндометрит, сальпінгоофорит, пельвіоперитоніт.
- Травми, отримані при хірургічних втручаннях (вишкрібання, міомектомія, аборти, пологи та ін), а також наявність внутрішньоматкової спіралі.
- Інфекції, у тому числі генітальний туберкульоз та ін.
- Завмерла вагітність;
- Гормональні порушення;
- Опромінення статевих органів при онкологічних захворюваннях.
Нерідко в розвитку хвороби присутні кілька факторів, найчастіше механічне пошкодження тканин поєднується з запальним процесом.
Найчастіше причиною утворення спайок є ендометрит (запалення матки), метроэндометрит (запалення слизового та м’язового шарів матки), сальпінгоофорит (запалення придатків). Активізувати спайковий процес у малому тазі можуть і інші інфекції матки, придатків і очеревини.
При запаленні тканини набрякають. Очеревина покривається нальотом з фібрину, який склеює найближчі тканини. Це дозволяє зупинити поширення запалення, але склеєні тканини встигають зростатися. Такі зрощення називають спайками, і хоч вони є частиною захисту організму від запалення, вони викликають ускладнення у багатьох пацієнток.
Якщо інфекція потрапляє в фаллопієві труби, може утворитися запальний ексудат (рідина, яка виділяється з тканини або порожнини при запаленні) або статися абортирование запалення слизової.
Коли отвір фаллопієвої труби залишається відкритим, ексудат може проникнути в матку, потім в піхву і назовні. Ексудат здатний перенести бактерії в яєчники і спровокувати гнійне запалення (пиовар).
Маткові труби і яєчники, набираючись ексудату, збільшуються. Труба набуває ретортообразную форму, а яєчники кулясту. В трубі може відбуватися відшарування епітелію і склеювання протилежних ділянок, чого утворюється багатокамерний мішечок з серозним або гнійним ексудатом.
Оболонки яєчника і труб перетворюються на щільні капсули, коли накопичується гіалуронова кислота і розростається фіброзна тканина. Капсули зрощуються з тканинами тазу, матки, матковими трубами, протилежними ділянками яєчника, сальника, сечового міхура і кишок.
Запалення істотно змінює розташування органів у малому тазі. Порушується функціональність сусідніх органів. Часто пацієнтки мають проблеми з репродуктивною функцією.
Будь-які травми малого тазу і черевної порожнини, у тому числі хірургічні, часто призводять до утворення спайок. Наявність предметів в черевній порожнині під час операції і після (навмисне залишення або неуважність лікарів) призводить до того, що організм захищається.
Нерідко спайки утворюються при крововиливі в порожнину (особливо при інфікуванні крові). Гінекологія знає чимало випадків, коли спайковий процес активізується після кровотечі від позаматкової вагітності або розриву яєчника.
Ендометріоз
Хвороба характеризує стан, при якому клітини ендометрію розростаються за межі матки. Запалення в очеревині і малому тазі не гарантує утворення спайок. При своєчасному і грамотному лікуванні прогноз сприятливий.
Майже в половині разі утворення спайок причиною виступає запалення апендикса і операція по його видаленню. Рідше захисні процеси організму запускаються з-за хвороб органів малого тазу та операцій з усунення непрохідності кишечника.
Профілактичні заходи і прогноз
Після перенесених операцій лікарі рекомендують розходжуватися вже після перших діб, так як кровообіг не повинно сповільнюватися. При недостатній кількості кисню в тканинах починають накопичуватися токсини, що сприяють появі спайок.
Малорухливий спосіб життя викликає затримку в області тазу, тому при виникненні болю рекомендується 30 хвилин на день приділяти гімнастиці. Особлива увага повинна бути спрямована на м’язи живота. Плавання – універсальний метод, так як дає рівномірне навантаження на всі м’язи.
Якщо захворювання виявлено на першій або другій стадії, жінка має шанс благополучно завагітніти, виносити і народити здорову дитину, тому що пошкодження не настільки значні. На третій стадії, при якій уражається внутрішній просвіт фаллопієвих труб і яєчники, потрібно прийняття термінових заходів і фінансові витрати.
Лікування тривале і дороге. При пошкодженні ворсинок, які просувають яйцеклітини в матку, може наступити позаматкова вагітність, після якої єдиним способом народити дитину буде процедура екстракорпорального запліднення.
Щоб уникнути утворення спайок, потрібно регулярно відвідувати гінеколога і лікувати всі захворювання органів очеревиною порожнини та малого тазу. Хворобу можна запобігти за допомогою гінекологічного масажу.
Важливо оберігатися від небажаної вагітності, уникати абортів. Здоров’я жінки тільки зміцнюється, якщо вона народжує природним шляхом, має регулярне статеве життя з єдиним партнером.
Важливе значення сьогодні приділяється профілактиці спайок в матці. У групі ризику знаходяться жінки, в анамнезі яких є недавно перенесений аборт чи пологи, при цьому є порушення менструального циклу.
В цій ситуації слід провести ретельне обстеження. При своєчасному виявленні захворювання набагато легше піддається лікуванню. Крім того, заходи профілактики повинні бути спрямовані на своєчасне лікування урогенітальних інфекцій, оберігання від небажаної вагітності та ін.
Реабілітація після операції
Після операції для попередження повторного формування спайок в черевну порожнину вводять спеціальні бар’єрні рідини (декстран, мінеральні масла та інші засоби з глюкокортикоїдами), фаллопієві труби і яєчники обертають в полімерну плівку.
При спайковому процесі між стінками малого тазу та органами утворюються сполучнотканинні тяжі. Це порушує роботу всього організму і є причиною жіночого безпліддя. Симптоми пластичного пельвіоперитоніту мають позаматкова вагітність, апендицит та інші патології.
При підтвердженні наявності інфекції у внутрішніх статевих органах призначають антибактеріальні препарати. Самолікування не рекомендується, так як антибіотики підбираються залежно від типу інфекційного агента.
При розмноженні неспецифічної флори показано імуностимулюючі препарати. Контрольний аналіз після курсу лікування показує ефективність засобів. Проводять його через 2 – 3 місяці. Наступний курс, спрямований на видалення тяжів, проводять після знищення бактерій.
Фибринолитики – препарати, які схожі з дією ферментів. Вони частково або повністю розчиняють волокна фібрину. Використовуються у вигляді ін’єкцій, таблеток або свічок. Останній варіант краще, так як проникає в тканини, які ближче всього до спайок.
Ендометріоз – захворювання, пов’язане з порушенням гормонального фону. Лікувати його необхідно препаратами, що нормалізують рівень гормонів. У рідкісних випадках, коли ендометріоїдні вогнища численні, проводять хірургічне видалення. Застосовують лапароскоп, як найменш травматичний вид операції.
Нестероїдні протизапальні засоби допомагають зняти біль і набряки. Застосовуються разом з фибринолитическими препаратами.
Імунні порушення коригують за допомогою вітамінних і мінеральних добавок, а також рослинних препаратів для поліпшення загального самопочуття.
Незалежно від локалізації спайкового процесу гомеопатичні методи вимагають тривалого регулярного прийому. Якщо немає бажання лікуватися хімічними препаратами, необхідно налаштуватися на 6 – 9 місяців кропіткої роботи над своїм здоров’ям.
Слід знати, що гомеопатія добре працює в «чистому» організмі. Тому доведеться дотримуватися дієти, в основному рослинною, пити чисту воду. Необхідно виключити алкоголь та інші шкідливі звички, які послаблюють дію природних речовин.
Інша важлива умова – підбір комплексу препаратів. Прийом якого-небудь одного виду таблеток або крапель не вирішить проблему. Правильно вибрати лікування допоможе лікар-гомеопат.
Фізіотерапія
Найбільш часто застосовуваним методом є електрофорез з лідазу – ферментоподобным препаратом.
Відгуки пацієнток про фізіотерапії при лікуванні спайкового процесу в малому тазі в більшості своїй позитивні. Для проведення процедур є протипоказання:
- онкологія;
- запальні процеси в гострій формі;
- інфекція;
- гнійні абсцеси.
Використовуються такі види впливу:
- ультразвукове, надає термічний ефект, а також поліпшує проникність клітинних мембран і прискорює обмін речовин в тканинах;
- електротерапія;
- магнітотерапія;
- лікування лазером;
- бруду і водні процедури;
- масаж – загальний або гінекологічний;
- озонотерапія.
Нетрадиційні методи є доповненням до основного лікування. Сподіватися тільки на народну медицину небезпечно, так як можна запустити процес і втратити час.
З методів східної медицини застосовують:
- голковколювання – звичайне і з використанням лікарських засобів;
- точковий масаж – впливає на загальне самопочуття, знімає біль, підвищує імунітет;
- використання тампонів, змочених рослинними засобами;
- масаж внутрішніх репродуктивних органів, що дозволяє розблокувати труби і відновити фертильність;
- йога та дихальні техніки допомагають прискорити обмін речовин завдяки насиченню крові киснем.
Методи східної терапії не мислимі без очищення організму, тому рослинна дієта є основним чинником лікування.
З вітчизняної народної медицини жінкам рекомендується пити настої лікарських трав: звіробій, червона щітка, борова матка, шавлія – трави, які містять фітогормони.
Симптоми захворювання
Спайковий процес у малому тазі може мати різні симптоми. Прояви такої патології мають певну залежність від ступеня розвитку процесу, його локалізації та клінічної форми:
- Гостра форма має найбільш виражені ознаки прояву спайкового процесу в малому тазі, які володіють схильністю до прогресування. Основними скаргами є поступово посилюються біль тягнучого (а потім – ріжучого) характеру, спостерігається типові прояви інтоксикаційного синдрому – різке підвищення показників температури тіла до фебрильних цифр (від 38С до 40С), значне почастішання пульсу, тахікардія, постійна нудота, можлива блювота, що не приносить полегшення. Виникає кишкова непрохідність, про що свідчить виявлення різкої хворобливості очеревини при абдомінальної пальпації і характерних перитоніального симптомів. При несвоєчасно розпочатої терапії стан хворих дуже швидко погіршується: прогресує ниркова недостатність (гостра форма) і виникає гіповолемічний шок з відповідними проявами (різке падіння артеріального тиску, значна олигоурия, порушення всіх видів обміну в організмі);
- Інтермітуюча форма характеризується такими ознаками спайок у малому тазі, як приступообразні різкі больові відчуття в нижній частині живота, диспептичними розладами в кишечнику (запори, діарея);
- Хронічна форма спайок в малому тазу характеризується наступними симптомами: нерегулярні больові відчуття тягнучого, ниючого характеру в нижній абдомінальної зоні, які можуть посилюватися при інтенсивних фізичних навантаженнях, під час сексуального контакту, під час гінекологічних оглядів. Частими проявами є також диспептичні явища та порушення процесів сечоутворення та сечовиділення. Однак існує і безсимптомний тип перебігу хронічної форми хвороби, коли наявність спайкової хвороби діагностується тільки при проходженні обстежень лікарів-гінекологів з приводу проблеми безпліддя.
Спайковий процес характеризується появою зрощень між внутрішньою поверхнею стінок органу. Симптоми спайок в матці залежать від ступеня поширення патологічних змін. В першу чергу розвивається гіпоменструальный синдром, при якому виділення стають мізерними і тривалими.
Також можливий розвиток аменореї, при якій менструації відсутні протягом тривалого часу. При цьому просвіт матки заростає, що провокує застій крові і часток ендометрію — це призводить до розвитку запального процесу.
Крім порушення менструального циклу у пацієнток з’являються болі внизу живота, які можуть посилюватися в критичні дні. Особливо інтенсивні болі відзначаються при ураженні нижньої частини органу при функціонуючому ендометрії у верхньому відділі — відтік крові порушений;
У запущених випадках нерідко розвиваються ознаки інтоксикації організму, жінка відчуває слабкість, тахікардію, можливі перепади настрою.

Симптоматика при спайковому процесі залежить від локалізації і ступеня поширення. Іноді стан зовсім ніяк не проявляється, у інших пацієнток спостерігаються виражені симптоми.
Форми спайкового захворювання:
- Гостра. Пацієнтки скаржаться на біль, блювоту, нудоту, підвищення температури, почастішання серцевих скорочень. При пальпації живота виникає різкий біль. Нерідко у пацієнток діагностують непрохідність кишечника (різке погіршення стану, зниження тиску, скорочення сечі, сонливість, слабкість). Лабораторні аналізи показують порушення водно-сольового балансу та обміну білків. Стан жінки при гострій формі спайкового процесу характеризують вкрай важким.
- Інтермітуюча. Болі виявляються періодично. Нерідко супроводжуються розладом кишечника.
- Хронічна. Симптоми приховані. Іноді виникають болі у нижній ділянці живота, відбуваються запори. Часто хронічна форма спайкового процесу супроводжує ендометріоз і приховане поширення інфекції. Ця форма найбільш поширена. Вона викликає непрохідність фаллопієвих труб і, як наслідок, безпліддя. Саме під час діагностики безпліддя виявляють хронічний спайковий процес і супутні захворювання з прихованою клінікою.
При появі сильного болю та симптомів інтоксикації (підвищена температура, нудота, сильна блювота), не можна зволікати зі зверненням до гінеколога. Виражена симптоматика вимагає перекладу жінки в лікарню, тому варто викликати швидку допомогу.
При визначенні плану лікування не можна покладатися тільки на симптоми. Клінічна картина спайкового процесу схожа на отруєння, запалення апендициту, кишкову непрохідність, позаматкову вагітність. Самолікування може призвести до ускладнень.
Спайки і вагітність
Нерідко жінка дізнається про спайковому процесі під час спостереження при вагітності. Це може обнадіювати: якщо вагітність настала, значить, спайки не порушили функціональність органів. При цьому спаечное захворювання може ускладнити процес виношування малюка.
Методи лікування спайок під час вагітності обмежені. Жінці варто приймати їжу тільки маленькими порціями. Це допоможе не навантажувати кишечник і послабити біль. Виключаються всі продукти, які сприяють газоутворенню.
Під час вагітності спайки небезпечні тим, що при збільшенні матки вони почнуть викликати сильні болі в нижній області живота. Також в процесі можуть активізуватися запалення, які були обмежені до вагітності.
Стадії розвитку патології
- I стадія спайкового процесу – спайки
розташовуються навколо маткової труби,
яєчника або в іншій області, але
не заважають захопленню яйцеклітини фимбриями маткової труби;
- II стадія спайкового процесу – спайки розташовуються між маткової трубою і
яєчником або між цими та іншими органами і можуть заважати захопленню яйцеклітини;
- III стадія спайкового процесу – перекрут маткової труби, порушення її
прохідності спайками або неможливість захоплення яйцеклітини маткової трубою.
Спайковий
процес органів малого тазу,
виконавши свою захисну функцію при розвитку запалення очеревини, яка складається
в обмеження поширення запального процесу з
черевної порожнини і порожнини малого тазу, в подальшому може призводити до порушення
функцій органів малого тазу.
Якщо лікування запалення і спайкового
процесу в малому тазі розпочато вчасно і проведено правильно, то ймовірність
утворення спайок, що порушують функції тазових органів, зменшується. Спайки
утворюються тоді, коли гострий запальний процес переходить у
хронічний, часто протікає без симптомів.
На першій стадії спайки розташовуються близько придатків, не заважаючи руху яйцеклітини і захоплення її сперматозоїдами. Ворсинки маткових труб не вражені і здатні доставити запліднену яйцеклітину в матку.
Для другої стадії характерно відсутність контакту яйцеклітини з сперматозоїдом, в результаті жінка не може завагітніти і звертається до лікаря. Частково можуть вражатися фаллопієві труби, що призводить до позаматкової вагітності.
Третя стадія характеризується повною закупоркою труб, їх перекрутом, що робить абсолютно неможливим настання вагітності.


