Як проходить видалення аденоїдів у дітей?
Операція може проводитися як в стаціонарному відділенні, так і в амбулаторії. Від ступеня запального процесу та інших особливостей організму хворого, залежить методика лікування. Процедуру проводять під загальною або місцевою анестезією.
Основні операційні методики та особливості їх проведення:
- Класична операція – видалення мигдалин відбувається через ротову порожнину з використанням спеціального скальпеля. Процедура проводиться під місцевою анестезією. Її головний недолік – це відсутність візуалізації операційного поля. Тобто видалення проходить наосліп і є високий ризик рецидивування.
- Лазерне видалення – для висічення тканин використовується лазерний промінь. Він коагулює запалені тканини або поступово пошарово їх випарює. Плюс даної процедури у відсутності кровотеч. До мінусів можна віднести її тривалість, яка складає більше 20 хвилин.
- Микробридер – з допомогою шейвера (апарат з обертовим скальпелем) лікар уривається аденоїди. Під час процедури довколишні слизові не зачіпаються. Якщо є кровотеча, то рану обробляють за допомогою лазера або радіохвиль.
- Електрокоагуляція – видаляють мигдалини, накидаючи на них спеціальні петлі електрода. Даний метод абсолютно безкровний, так як судини запаюються під час видалення.
- Холодноплазменная аденотомія – на тканини впливаю з допомогою плазмового променя. Даний метод найчастіше застосовується при аномальному розташуванні мигдалин. Лікар може регулювати глибину проникнення променя.
Незалежно від обраного методу, операція триває не більше півгодини, після чого пацієнт починає відходити від наркозу. Протягом 3-4 годин лікар спостерігає за його станом, потім відправляє додому. Якщо під час хірургічного втручання або після виникла кровотеча або інші ускладнення, то хворого залишають на 1-3 дня в стаціонарі.
Класифікація
Виділяють три ступені збільшення аденоїдів:
- 1 ступінь
– аденоїди закривають третину хоан і сошника. Протягом дня дитина дихає вільно. Вночі, через перехід в горизонтальне положення і збільшення обсягу аденоїдів дихання утруднене. - 2 ступінь
– аденоїди закривають половину хоан і сошника. Дитина і вдень і вночі дихає переважно ротом, часто хропе уві сні. - 3 ступінь
– аденоїди повністю (або майже повністю) закривають леміш і хоани. Симптоми ті ж, що і при 2 ступені, але виражені більш різко.
Аденоїди 2 ступеня
Істотне збільшення тканин мигдаликів із закриттям 2/3 носової порожнини – це друга стадія аденоїдів. Патологічний процес проявляється порушеннями носового дихання. Дитині складно дихати вдень і вночі, що призводить до порушень сну.
Запалені гланди здатні викликати симптоми, які на перший погляд не пов’язані з носоглоткою:
- Ургентне нетримання сечі.
- Бронхіальна астма.
- Порушення слуху.
- Висока температура тіла.
- Кров’янисті виділення з носа.
- Синдром апное і нічний хропіння.
Крім перерахованих вище симптомів, аденоїди викликають порушення мови. Хворий починає говорити в ніс, тобто невиразно.
Видалення аденоїдів 2 ступеня у дітей – це один з методів лікування. Виділяють такі показання до операційного втручання:
- Відставання в психічному і фізичному розвитку.
- Часті загострення аденоїдиту і гаймориту.
- Бронхіальна астма, нетримання та інші хворобливі симптоми.
- Зупинки дихання під час сну.
Основна мета операції – відкриття носових ходів із збереженням лімфоїдної тканини носових мигдалин для підтримки нормального стану імунітету. Операція проводиться з частковим або повним видаленням деформованих тканин.
Лікування найчастіше проходить під загальним наркозом з використанням ендоскопічних методів. Хірургія протипоказана поза фази загострення запалення. В інших випадках проводяться профілактичні заходи, пригнічують ріст аденоїдних тканин.
Якщо розрослися аденоїдні тканини повністю перекривають носовий прохід і пацієнт дихає тільки через рот, то це вказує на 3 ступінь аденоїдиту, яка є найбільш небезпечною. Найбільше даному захворюванню схильні пацієнти дитячого віку.
Видалення аденоїдів 3 ступеня у дітей проводиться при відсутності позитивних результатів медикаментозної терапії та при наростанні хворобливої симптоматики. Операція проходить з використанням загальної анестезії і займає не більше 20 хвилин. Повне відновлення відбувається протягом 1-2 місяців.
Без своєчасного хірургічного лікування, аденоїдит призводить до таких ускладнень:
- Порушення фізіологічних особливостей середнього вуха.
- Хронічні інфекційні процеси в організмі.
- Часті простудні захворювання.
- Запальні ураження дихальних шляхів.
- Деформації кісток обличчя.
- Зниження працездатності.
Перераховані вище ускладнення небезпечні для дитячого організму. Але своєчасно проведена операція дозволяє звести до мінімуму ризик їх розвитку.
Як і прийнято медичної термінології ступінь тяжкості захворювання збільшується по мірі збільшення цифри, що її позначає. Це означає, що аденоїди 1 ступеня у дитини – це найбільш легка стадія патології.
Як правило, збільшення аденоїдів на цій стадії помітити непросто. Але для досвідченого лікаря з відповідним інструментом не складе праці відзначити деяку гіпертрофію мигдаликів, що вказує на розростання лімфоїдної тканини. При цьому педіатр або ЛОР не завжди говорять про патологічне збільшення аденоїдів.
Багато що залежить від часу відвідування лікаря. Якщо дитина застуджений або нещодавно переніс одне з інфекційно-запальних захворювань верхніх дихальних шляхів, збільшення мигдаликів не вважається патологією. Це нормальна реакція, і розмір мигдалин з часом повинен прийти в норму.
Інша справа, якщо невелике збільшення обсягу лімфоїдної тканини лікар наголошує на тлі абсолютного здоров’я малюка. Це вже тривожний симптом для фахівця. А які ж симптоми мали б стурбувати батьків?
Отже, аденоїди 1 ступеня можуть проявлятися наступним чином:
- Відзначається у першу чергу порушення носового дихання. З цієї причини дитина починає дихати ротом у сні, хоча в період неспання дихання дитини здається нормальним. Батьків має насторожити постійно відкритий рот у малюка під час нічного або денного відпочинку.
- Якщо навіть рот закритий, дихання у дитини стає шумним і він періодично відкриває рот для вдиху або видиху.
- На носі починає з’являтися слиз, яка внаслідок набряку тканин або виділяється назовні (нежить), або стікає в носоглотку, і дитина її ковтає.
- Незвичне сопіння під час сну, якого раніше не спостерігалося.
В принципі, при аденоїдах 1 ступеня відзначається лише незначне збільшення мигдалин. Всі вищеописані симптоми пов’язані з тим, що в аденоїди дещо збільшуються і зверху перекривають близько ¼ просвіту носових ходів в області сошника (кость задніх відділів носа).
Порушення носового дихання уві сні робить нічний відпочинок неповноцінним, в результаті чого малюк відчуває себе втомленим і розбитим, у нього сповільнюються пізнавальні процеси, погіршується успішність.
Підбираються лікарем методи лікування першого ступеня аденоїдів у дітей залежать від віку маленького пацієнта. Якщо дитині 10-11 років можна зайняти вичікувальну позицію, як радять деякі лікарі, і не робити ніяких лікувальних заходів.
Для дітей молодшого віку такий підхід недопустимий. Злегка збільшені аденоїди довго будуть залишатися такими. Приєднання будь-респіраторної інфекції сприятиме зростанню лімфоїдної тканини і переходу хвороби на новий рівень.
Поки батьки будуть чекати кілька років, щоб аденоїди атрофувалися, у дитини з’являться різні відхилення, він буде відставати від однолітків і стане мішенню для жартів з приводу зовнішності (постійно відкритий рот обличчя робить дитину більш витягнутим, таку форму обличчя, іноді навіть називають аденоїдної).
У разі збільшення аденоїдів у маленьких дітей лікарі рекомендують консервативне лікування, яке передбачає використання як медикаментозних, так і народних засобів. Ефективними заходами в цьому випадку будуть:
- загартовування, зарядка, активний відпочинок на свіжому повітрі,
- промивання носика водно-сольовим розчином або спеціальними спреями на основі морської води з метою очищення його від слизу і бактеріального фактора,
- застосування судинозвужувальних засобів у вигляді крапель і спреїв,
- з 3 років використання гормональних протизапальних засобів у вигляді спреїв, купирующих запальний процес в гландах і носі.
- прийом полівітамінних комплексів та рослинних препаратів для підвищення імунітету,
- при необхідності прийом антигістамінних препаратів,
- інгаляції з ефірними маслами евкаліпта або туї,
- фізіотерапевтичні процедури: інгаляційне лікування, магніто – і лазеротерапія.
Зупинимося докладніше на інноваційний метод консервативного лікування аденоїдів на ранніх стадіях їх розвитку – лікування за допомогою лазера. Лазерний промінь в цьому випадку допомагає ефективно зняти набряк в області носоглотки, а також виявляє бактерицидний ефект, що перешкоджає розвитку запальних реакцій, що зачіпають слизову верхніх і нижніх дихальних шляхів.
Процедури потрібно проходити кожен день протягом 1,5-2 тижнів. Оскільки аденоїди мають схильність до рецидивів (навіть після видалення), профілактичний курс лазеротерапії рекомендується проходити раз в 6 місяців.
[1], [2], [3], [4]
Про другого ступеня аденоїдів у дітей кажуть, якщо певні проблеми з носовим диханням у дитини виникають не тільки під час сну, але і в період неспання. Анатомічно дана ступінь хвороби проявляється перекриванням лімфоїдної тканиною половини довжини сошника. При цьому просвіт носових шляхів на вході з носоглотки перекривається наполовину.

До симптомів, характерних для 1 ступеня патології додаються й інші, більш серйозні:
- дитина постійно дихає відкритим ротом (як вночі, так і вдень), що стає причиною проникнення в нижні дихальні шляхи інфекції, яка тепер не затримується в носі, частішають випадки респіраторних захворювань, включаючи запалення нижніх дихальних шляхів, хвороба триває довше і протікає важче;
в носових ходах повинно відбуватися зволоження і очищення надходить в організм повітря, однак повітря тепер йде в обхід,
- уві сні дитина не тільки сопе, але і чітко хропе, оскільки аденоїди перекривають дихальні шляхи,
- набряк носа посилюється, тому малюк дихає через рот, для зручності залишаючи його постійно відкритим (це надає обличчі специфічні форми і вираз),
- змінюється тембр голосу, він стає глухуватим або злегка хрипким, гугнявим,
- в результаті нестачі кисню і порушення нічного сну з-за проблем з диханням погіршується загальне самопочуття дитини, що робить його примхливим,
- починаються постійні проблеми з вушками: відмічається закладеність вух, погіршення слуху, часті рецидиви отиту,
- починаються проблеми з прийомом їжі, за відсутності апетиту малюк або взагалі відмовляється від їжі, або їсть мало і неохоче.
Симптоми хвороби у різних дітей можуть відрізнятися, але в будь-якому випадку вони не кращим чином позначаються на здоров’я і розвиток дитини. Тому батькам дуже важливо звертати увагу на найменші прояви аденоїдів 2 ступеня у дітей, поки хвороба не перейшла в стадію, що вимагає негайного хірургічного лікування.
Як і у випадку з аденоїдами 1 ступеня гіперплазію лімфоїдної тканини на наступній стадії хвороби, визначити досить складно. Це є причиною того, що патологія залишається непоміченою тоді, коли її ще можна вилікувати консервативним шляхом, не вдаючись до операції.
У лікувальну схему консервативної терапії входять наступні заходи:
- ретельне промивання мигдалин і носа сольовими розчинами (це можуть бути як аптечні препарати, так і самостійно приготовані суміші),
- інгаляційне лікування з використанням ефірних масел, відварів лікарських трав, фізіологічного розчину (інгаляції краще проводити за допомогою спеціального апарата-інгалятора, який називається небулайзером),
- закапування крапель в ніс і зрошення слизової спреями з протизапальною, антибактеріальною і підсушують дією,
- гомеопатичне лікування, спрямоване на зняття набряку і запалення мигдаликів, а також на підвищення загального та місцевого імунітету,
- вітамінотерапія для стимуляції роботи імунної системи,
- прийом імуностимулюючих препаратів на рослинній основі
- фізіотерапія.
Симптоми аденоїдів
Якщо вчасно не провести лікувальну терапію, збільшення лімфоїдної тканини аденоїдів може мати ряд ускладнень:
- Деформація кісток щелепи: нижня частина ротової порожнини відвисає через переважаючого протягом усього часу доби дихання через рот. Може змінитися зовнішня форма обличчя, хоча для того, щоб відбулися такі кардинальні зміни в кістковій системі, необхідно тривалий час. Існує так зване «аденоїдне обличчя» – термін у медицині, характеризує деформації лицьового скелета: нижня щелепа подовжена і злегка опущена вниз, рот у напіввідкритому стані, верхні різці різко виступають вперед, небо стає високим і вузьким.
- Патологія мовного апарату: із-за переважання ротового дихання і неможливості дихати через ніс відбуваються зміни в щелепних кістках, також розвивається неправильний прикус у дитини може бути порушення мови, він починає гугнявити і не вимовляє окремі літери
- Запалення аденоїдів – аденоїдит, може протікати в гострій або хронічній формі
- З-за порушення дихання – переважає поверхневе – виникає деформація грудної клітки – так звана «куряча груди», при якій грудина, ребра і реберні хрящі виступають вперед, створюючи форму човнової кіля.
- Розростання аденоїдів може спровокувати розвиток гіпертрофії піднебінних мигдаликів, що призводить до порушення прийому їжі, жування і проковтування харчового комка.
- Проблеми з травною системою безпосередньо пов’язані з серозним секретом, що накопичується на стінці носоглотки і заковтується разом з їжею в шлунково-травний тракт. Також це може супроводжуватися запорами, метеоризмом і відсутністю апетиту.
- Зниження слуху аж до розвитку приглухуватості відбувається через перекриття збільшеними глотковими мигдалинами євстахієвої труби, що з’єднує носоглотку і вухо.
- Отит – це запалення вуха. Причиною частих запальних процесів також є розростання аденоїдів, які є прекрасним вогнищем інфекцій, і зменшення проходу слухової труби для повітря.
- Часто повторювані випадки простудних захворювань, так як запалені носоглоточные мигдалини – джерело зараження вірусними і бактеріальними інфекціями. При нормальному функціонуванні в порожнині носа і придаткових носових пазухах виробляється слиз, завдяки виходу якої організм очищається від патогенних збудників. При аденоїдах порушується відтік і дана рідина застоюється, при цьому мікроорганізми не виводяться назовні і можуть стати причиною частих застуд.
- Збільшення аденоїдів призводить до недостатнього надходження кисню в головний мозок, із-за чого гальмується робота центральної нервової системи. Дитина стає сонливою, апатичною, дратівливою і менш активним, його турбують головні болі, запаморочення.
- Знижене кількість кисню призводить до зменшення червоних кров’яних тілець і гемоглобіну в кровоносному руслі, а внаслідок запалення збільшується кількість лейкоцитів.
- Накопичення слизу в носоглотці сприяє розвитку приєднання патогенної флори і розвитку інфекції – тонзиліт, риніт, гайморит. Спускаючись нижче в складі слизу мікроорганізми можуть викликати хронічні фарингіти, ларингіти, бронхіти.
Симптоми запалення аденоїдів у дітей
Запалення аденоїдів у дітей виявляється схожою симптоматичною картиною. Із-за набряку аденоїдів у дітей їх мучить підвищена температура тіла. З носа можуть виділятися секрет у вигляді слизу або гною. Погіршення носового дихання призводить до закладеності носа, хропіння під час сну, гугнявості.
Також страждає функція органів чуття: знижується слух, це супроводжується закладеністю вух. Дитині може заважати кашель, частіше всього сухий, який помічається вранці, печіння в горлі. З-за накопичення серозного секрету в носоглотці і його стікання вниз не покидає відчуття, що застряг у горлі кома, при цьому може турбувати біль у горлі.
Регіонарні лімфатичні вузли збільшуються і стають болючими при пальпації: підщелепні, шийні, потиличні. Явний симптом збільшення аденоїдів у дитини, що досвідчений лікар може візуально відзначити – «аденоїдне обличчя». Для нього характерні відкритий рот, отвисшая нижня щелепа і набряклість обличчя.
Перший підводний камінь післяопераційного періоду аденотомії у дітей, це температура після видалення аденоїдів.Чому, фізіологічної реакції на появу в організмі будь-якого запального, хвороботворного процесу, температурі, надається таке першорядне значення? Тим більше, саме в такому періоді – одразу, після ЛОР операції.
Відповідь полягає в клінічному факторі – величезною значимістю температури для нормальної життєдіяльності людського організму. Не кажучи про те, яке для дитячого гомеостазу! Адже кожна біо клітина, кожен біохімічний процес ферментації, метаболізму, репродукції) супроводжується виділенням теплової енергії.
Нормальний показник температурного сприятливого балансу – 36,6. Нижче або вище цифри (до межі життєво допустимих рівнів) говорять про те, що з’явилися патологічних змінах в вісцеральної сфері.
При аденотомії:
- часткової/повної зрізання консервативним методом хірургії (аденотомом-ножем, кюреткой-петлею);
- криозамораживание екстрім «опіком» ( – 196 градусного рідкого азоту), при якому залишаються струп кірки в зоні операційного поля;
- висушення патогенного аденоидного новоутворення способом лазерооблучения (безкровний метод), але оброблений епідерміс має вигляд зморщеною поверхні –
– відбувається безпосереднє цілісне порушення носоглоточного епідермісу: надрізи, кровотеча з дрібних і великих судин, омертвляння клітинної тканини після кріо обмораживании, дренаж-іригація після лазеровоздействия.
Зверніть увагу!Приводу до особливої тривоги у незначне та тимчасове появі температури перші години аденотомії – ні. Але, з’явилися і мінливі ознаки, то ознобу, то спека у дітей. Температура, впевнено повзе вгору (наближається до 38,0 і 39,0), це – явна симптоматика почався післяопераційного ускладнення.
Лікарські препарати

У зв’язку з тим, що практично всі жарознижуючі засоби містять ацетил салициллы (похідні аспірину), а це речовина активно разжиживает кров, посилюючи її плинність, лікарська терапія призначається суворо персоніфіковано.
І, кожній дитині за індивідуальною програмою прийому! Знижуючи високу температуру у дітей, без консультаційного згоди лікаря-ЛОР (проводив операцію), можна викликати сильне кровотеча з носоглотки!
Точно так само, як і температура, нежить, нудота – кашель відноситься до нормальним фізіологічним проявам на вторгнення хірургічних операцій. Кров’янисті виділення з не закрилися судинних надрізів, інфікований ексудат з гнійно-фурункулезных аденоїдів деякий час стікає по задній стінці носоглотки.
Частково – отплевывается дитиною через ротову порожнину, отсмаркивается носом. Але, якусь кількість потрапляє у верхні дихальні шляхи, скупчуються у вигляді мокротиння і, прилипаючи до вісцеральної бронхо слизової, провокує рефлюкс-перистальтику (судомні скорочення).
Кашель після видалення аденоїдів може спостерігатися у вигляді мокрого (вологого) з хорошим ефектом відхаркування. І сухого кашлю, надривного, іноді, нагадує «кашлюковий». Дитина заходиться в нападі кашлю, іноді, у нього синіє обличчя, від натужности здуваються вени на скронях, лобі, шиї.
Подібні явно патологічні «кашель», відразу після аденоїдної операції, не завжди обов’язкове прояв. Все залежить від якості проведеної операції: ретельної санації, висушування і купіруванню лазер припіканням кровоточивих судин і сосудиков, обробкою вакуум – відсмоктуванням гнійних вогнищ.
Причиною може послужити гіпер чутливість до лікарських анестетиків, анальгетиків які застосовувалися в ході операції. Але, кашель, на прояв лікарських препаратів, носить характер «першіння в горлі», покашлювання.
Важкі формати кашлю, описані вище (мокрі, сухі, надривні) найчастіше вказують на інфікування операційного поля, з подальшим проникненням інтоксикації в сектор катарально-бронхіальних секторів. Не рідко зустрічаються:
- післяопераційна пневмонія;
- бронхіт;
- плеврит;
- катар верхніх дихальних шляхів.
І всі вони мають один об’єднуючий ознака – кашель. Але, лікуються різні види кашлю відрізняються один від одного протизапальними, противірусними, антибактеріальними і антибактеріальними антибіотиками, муколитиками, кортикостероїдами.

ОБЕРЕЖНО! ВКРАЙ ОБЕРЕЖНО! Навіть не намагайтеся, батьки, самостійно лікувати кашель у дітей, який з’явився після проведеної операції! Рецептурну призначення становить лікар-хірург, який проводив аденотомію.
Соплі(світлі, прозорі або тягучі, в’язкі, мутно-зелений колір, з кров’яними прожилками, венозними згустками)після видалення аденоїдів, точно також приєднуються до списку «захисні-рефлюкси». Ринорея (сопливі закінчення при нежиті) будуть продовжуватися, якщо все пройшло вдало, не більше 4-5 днів, зменшуючись у кількості.
Але, якщо соплі і нежить разом з ним, тривають, не зменшуються, набувають додаткові підозрілі ознаки (супроводжуються сильними болями при отсмаркивании), це вимагає термінового втручання отоларинголога-хірурга.
Після проведення ендоскопічного огляду, результатів лабораторних мазків (бак посів на висів патогенних штамів) лікар встановить причину появи ринореї. Відповідно, правильно підібрати схему лікування риніту, ринореї, а простіше кажучи, сопель.
Ніс дитини постійно або періодично закладений, характерно рясне серозне відокремлюване. Дитина спить з відкритим ротом. З-за труднощів з диханням сон хворого стає неспокійним, супроводжується гучним хропінням .
Діагностика аденоїдів у дитини
Діагноз виставляється на підставі детального огляду, ретельно зібраного анамнезу і даних інструментальних досліджень. Використовуються наступні інструментальні методики:
- Фарингоскопия . В ході дослідження проводиться оцінка стану ротоглотки і піднебінних мигдалин. Визначається наявність виділень слизисто-гнійного характеру на задній стінці глотки. Для огляду аденоїдів м’яке небо піднімають шпателем.
- Передня риноскопія . Лікар оглядає носові ходи. Дослідження дозволяє виявити набряк та наявність виділень в носовій порожнині. В ніс дитини закапують судинозвужувальні краплі, після чого стають видні закривають хоани аденоїди. Дитину просять ковтнути. Виникає скорочення м’якого неба викликає коливання аденоїдів, при якому видимі світлові відблиски на поверхні мигдалин.
- Задня риноскопія. Лікар оглядає носові ходи через ротоглотку за допомогою дзеркала. При огляді видно аденоїди, які являють собою напівкулясту пухлина з борознами на поверхні або групу звисаючих утворень у різних відділах носоглотки. Дослідження відрізняється високою інформативністю, проте його проведення представляє певні труднощі, особливо у дітей молодшого віку.
- Рентгенографія носоглотки . Рентгенограма виконується в бічній проекції. При проведенні дослідження дитина відкриває рот, щоб аденоїди більш чітко контрастувати повітрям. Рентгенограма дозволяє надійно діагностувати аденоїди і точно визначити їх ступінь.
- Ендоскопія носоглотки. Високоінформативний дослідження, що дозволяє провести детальний огляд носоглотки. При огляді дітей молодшого віку потрібно анестезія.
Побачити аденоїди у дитини, просто при відкритті рота неможливо, для цього існують спеціальні методи діагностики — огляд за допомогою дзеркала, рентген, дослідження пальцем і ендоскопія носоглотки.
- Дослідження пальцевим методом на сьогоднішній день не застосовується, оскільки це болючий і малоинформативный огляд.
- Рентген точніший за визначенням величини аденоїдів, але також не достатньо інформативним у плані наявності запального процесу в носоглоткової мигдалині, до того ж навіть одноразова рентгенівське обстеження несе променеве навантаження на незміцнілий організм дитини.
- Самим безпечним, безболісним і найбільш інформативним сучасним методом діагностики розростання аденоїдів є ендоскопія — при цьому лікар і батьки можуть бачити всю картину на екрані монітора. Єдиною умовою проведення такого обстеження, є відсутність рецидиву запалення аденоїдів, його слід проводити тільки якщо дитина давно не хворів, інакше клінічна картина буде помилковою. Це може спричинити за собою зайві переживання і можливе направлення на операцію, коли цього можна уникнути.
Ендоскопічне видалення аденоїдів у дітей
Ендоскопічне видалення аденоїдів — один з найбільш сучасних та перспективних методів лікування патології. Застосування ендоскопічної техніки дозволяє ретельно оглянути область глотки, безпечно і радикально видалити глоткових мигдалин.
Операція проводиться під загальним знеболенням. Ендоскоп вводиться через один із носових ходів, хірург оглядає стінку глотки, після чого проводить висічення аденоїдної тканини аденотомом, щипцями, микродебридером, лазером.
Ендоскопія дає можливість найбільш повно видалити разросшуюся лімфоїдну тканину, а у разі рецидиву вона просто незамінна. Особливо показано ендоскопічне видалення аденоїдів тоді, коли розростання відбувається не в просвіт глотки, а по її поверхні.
Операція більш тривала, чим класична аденотомія, але і більш точна, адже хірург діє прицільно. Посічена тканина витягується частіше через носовий хід, вільний від ендоскопа, але можливо і через ротову порожнину.
Варіантом ендоскопічного видалення аденоїдів є шейвернаятехника, коли тканина вирізають спеціальним приладом — шейвером (микродебридером). Це пристрій являє собою микрофрезу з головкою обертається, вміщену в порожнисту трубку.
Перевага шейверной техніки — мала травматичність, тобто здорова тканина глотки не пошкоджується, ризик кровотечі мінімальний, рубців не залишається, при цьому ендоскопічний контроль дає можливість повністю висікти мигдалину, попередивши рецидив. Метод вважається одним з найбільш сучасних і ефективних.
Обмеженням до видалення мигдалини микродебридером можуть стати занадто вузькі носові ходи у маленької дитини, через які неможливо ввести інструментарій. Крім того, необхідне дороге обладнання може собі дозволити не кожна лікарня, тому частіше цей спосіб пропонують приватні клініки.
Один із способів лікування гіпертрофованих тканин глоткових мигдалин – це ендоскопічне видалення аденоїдів. У дітей така операція може проводитися в будь-якому віці. Процедуру проводять в умовах стаціонару під загальним наркозом.
Переваги ендоскопії:
- Під час операції пацієнт перебуває в медикаментозному сні, тому не відчуває дискомфорту.
- Видалення тканин проходить з допомогою видеоэндоскопического обладнання, тому весь процес контролюється лікарем.
- Для попередження рецидиву, аденоїдні тканини повністю січуться.
Ендоскопічна аденотомія є малоінвазивною процедурою. Вона особливо ефективна при мигдалинах, які распластываются уздовж стінок слизової, а не ростуть у просвіт дихальних шляхів. Така будова тканин не заважає дихального процесу, але істотно порушує вентиляцію слухової труби. На цьому тлі виникають часті отити, а в запущеному випадку і кондуктивна приглухуватість.
Особливості процедури:
- Пацієнту вводять загальний наркоз, що робить операцію абсолютно безпечною і безболісною. Анестезія вводиться і в носову порожнину.
- По нижньому носовому ходу лікар вводить ендоскоп і оглядає операційне поле.
- Видалення гіпертрофованих глоткових тканин проводиться за допомогою різних ендоскопічних інструментів: електроніж, резекційних петля або щипці. Вибір інструменту залежить від особливостей будови глоткових мигдалин.
[14], [15], [16], [17], [18]
Лікування аденоїдів у дітей з допомогою операції
У числі основних симптомів можна виділити наступні:
- Зміна голосу. Дитина починає гугнявити, голос стає нездоровим.
- Закладеність носа. Через збільшення мигдалини потік повітря загальмовується, дитині стає важко дихати носом.
- Нежить. Одне з ускладнень, що приводить до ринітів і синуситів.
- Зниження слуху. Розростаючись, лімфоїдна тканина може частково перекривати слухову трубу, викликаючи ознаки отиту.
- Порушення сну. Дитина погано і тривожно спить, з ранку стає незвично примхливим і роздратованим. Можливі напади задухи і хропіння, що викликаються западіння кореня язика.
- Хронічна гіпоксія. Сам дитина може не розпізнати цей симптом, але зі сторони буде видно постійна нестача кисню, що призводить до проблем з апетитом і іноді до анемії.
- Зміна обличчя. Якщо патологічний процес протікає тривалий час, може виникнути порушення в розвитку кісткової тканини обличчя, змінюється прикус. Якщо лікування розпочато вчасно, то ці зміни оборотні, але в запущених випадках наслідки залишаються на все життя.
- Аденоїдит. Якщо при розростанні тканини організм піддається впливу інфекції, може розвинутися аденоїдит. Підвищується температура тіла, збільшуються лімфатичні вузли.
Необхідність оперативного втручання залежить від ступеня занедбаності захворювання та індивідуальних показників, оцінити які може фахівець. Якщо проблема помічена вчасно, то можливе призначення консервативного лікування методом застосування медикаментів.
Медикаментозно
Якщо аденоїди перекривають лише невелику частину сошника, а дихання дитини трохи утруднено, часто буває досить консервативного методу лікування. За рекомендацією лікаря проводиться прийом імуномодуляторів, промивання і полоскання горла сольовими розчинами. Якщо цих заходів недостатньо, призначаються антибіотики (цефалоспорини, макроліди).

Паралельно з прийомом лікарських засобів проводяться полоскання морською водою, розчинами соди або «Фурациліну».
Хірургічним шляхом
Якщо захворювання друга або третя ступеня тяжкості, вдаються до хірургічного втручання. Варіанти методів будуть розглянуті нижче, вибір залежить від ступеня захворювання, обраної клініки та індивідуальної ситуації.
Народні методи
Кращий з традиційних способів боротьби з аденоїдами на ранніх стадіях розвитку хвороби — промивання сольовими розчинами, які легко приготувати самостійно. На 1 склянку теплої кип’яченої води береться 1 ч. л.
кухонної солі або 0,5 ч. л. морської солі. Розчин ретельно перемішується, щоб кристали солі не пошкодили слизову оболонку горла. Для промивань можна використовувати аспіратор, піпетку або спринцівку.
Ще один перевірений спосіб — закопування в ніс свіжовичавленого соку алое або каланхое. Для зручності застосування можна змочувати в соку ватні турунди і вводити їх на 10-15 хвилин в носові проходи.
Найбільш поширені способи видалення глоткової мигдалини допомогою фізичної енергії — використання лазера, радіохвиль, електрокоагуляція.

лазерне лікування
Видалення аденоїдів лазером полягає у впливі на тканину випромінювання, яке викликає місцеве підвищення температури, випаровування води з клітин (вапоризація) і руйнування гіпертрофічних розростань. Метод не супроводжується кровотечею, в цьому його плюс, але є і суттєві мінуси:
- Неможливість контролю глибини впливу, з-за чого є ризик пошкодження здорових тканин;
- Операція тривала;
- Необхідність наявності відповідного обладнання і висококваліфікованого персоналу.
Радіохвильове лікування проводять апаратом Сургитрон. Глоткова мигдалина видаляється насадкою, яка генерує радіохвилі, одночасно судини коагулюють. Безсумнівна перевага методу — мала ймовірність кровотечі і низька крововтрата під час операції.
Плазмові коагулятори і коблационные системи також застосовуються деякими клініками. Ці способи дозволяють істотно знизити болючість, яка виникає в післяопераційному періоді, а також практично безкровні, тому показані пацієнтам з порушеннями згортання крові.
Коблация — це вплив «холодної» плазмою, коли тканини руйнуються або коагулюють без опіків. Переваги — висока точність і ефективність, безпека, короткий відновлювальний період. Серед недоліків — висока вартість обладнання та навчання хірургів, рецидив аденоїдиту, ймовірність рубцевих змін в тканинах глотки.
Як видно, способів позбавитися від глоткової мигдалини чимало, а вибір конкретного — завдання не з легких. До кожного пацієнта необхідний індивідуальний підхід, який враховує вік, анатомічні особливості будови глотки і носа, психоемоційний фон, супутню патологію.
Сучасний метод лікування запаленої тканини глоткових мигдалин – це лазерне видалення аденоїдів. У дітей лазерна технологія є малоінвазивною процедурою з мінімальними ускладненнями.
Переваги лазерного лікування:
- Мінімальна травматизація оперованого ділянки.
- Висока точність дій хірурга.
- Мінімальні крововтрати і повна стерильність.
- Короткий відновлювальний період.
Лазерна аденотомія може проводиться такими способами:
- Валоризация – верхні шари аденоїдної тканини обпікаються пором, розігрітою вуглекислим газом. Даний метод використовується на ранніх стадіях хвороби, коли аденоїди мають не дуже великі розміри.
- Коагуляція – проводиться при аденоїдах 3 ступені, для впливу на тканини використовують сфокусований лазерний промінь.
Процедура проводиться під незначною часткою знеболюючого, що істотно знижує ризик розвитку ускладнень від анестезії, полегшує вихід з наркозу. Незважаючи на всі переваги лазерного лікування, деякі хірурги не рекомендують його використовувати.
Аденоїди можна лікувати як консервативними, так і радикальними методами. Консервативні методи передбачають використання медикаментозних засобів, фізіотерапії. В склад комплексної терапії може бути включено лікування гомеопатичними і народними засобами. Можуть призначатися вітаміни і гормональні засоби при необхідності.
Радикальні методи передбачають хірургічне втручання. При наявності показань до операції, аденоїди видаляються. Видаляти їх можна різними способами, наприклад, застосовується традиційний метод аденотомії, ендоскопічні операції або видалення лазером.
Сьогодні багато фахівців віддають перевагу саме лазерному видаленню, оскільки цей метод практично не має протипоказань і не тягне за собою серйозних наслідків і ускладнень. Практикується санаторне лікування, яке особливо добре допомагає дітям з хронічною патологією.
Кашель при запалених аденоїдах є переважно наслідком інтенсивного запального процесу, який зачіпає всю носоглотку, поширюється на область горла, трахеї. При цьому відбувається подразнення слизових оболонок, виникає природна рефлекторна реакція, при якій набряклу слизову, або дратівливий чинник, організм намагається виштовхнути назовні.
Тому основне лікування повинне бути етіологічним: досить усунути причину появи кашлю, і він піде самостійно. Тому застосовується переважно комплексна терапія, специфічного протикашльову лікування не проводиться.
Лікування звичайно включає застосування сусодосуживающих крапель або спрея. При необхідності призначають підсушуючі засоби. Застосовують переважно виброцил, отривин. Тривалість курсу в середньому коливається в межах від 5 до 7 днів.
Для промивання носових ходів застосовують переважно розчин морської солі, різні антисептики. Препаратами вибору є фурацилін, хлоргексидин. Промивають очі над умивальником і ванною. Голову нахиляють вперед, акуратно вводять наконечник спринцівки у носовий хід і повільно вливають розчин. Струмінь поступово збільшують. Розчин повинен виливатися з мови через відкритий рот.
Досить ефективним вважається полоскання ротової порожнини і глотки рослинними відварами, лікарськими препаратами. Ті ж препарати, які застосовують для промивання, можна використовувати і для полоскання.
Для полоскання застосовують в основному протизапальні та антисептичні засоби. Після промивання і полоскання, горло чи ніс зрошують препаратом, наприклад, биопароксом, мірамістином.

При аденоїдах нежить виникає досить часто. Лікувати його цілеспрямовано не варто, оскільки це все одно виявиться неефективно. Потрібно усувати причину, яка його зумовила. Так, якщо в організмі є бактеріальна або вірусна мікрофлора, необхідно проводити противірусну або антибактеріальну терапію.
При надмірному набряку і запаленні слизової оболонки призначають антигістамінні, протизапальні засоби. Місцево застосовуються різні краплі, проводять промивання. При необхідності застосовуються фізіопроцедури.
Слух дуже часто знижується при запаленні аденоїдів, оскільки вуха безпосередньо пов’язані з носоглоткою і носовою порожниною через євстахієву трубу. Через неї може передаватися у внутрішнє вухо інфекція, а також поширюється запальний процес.
Крім того, запалені аденоїди можуть перекривати гирлі слухової труби, що ускладнює вільне проходження повітря в середнє вухо. В результаті втрачається рухливість барабанної перетинки, знижується слух.
Проходять такі порушення відразу ж після того, як причина буде усунута. Ступінь зниження може бути різною. Часто розвивається приглухуватість середнього ступеня тяжкості. Зазвичай перевіряють слух в кабінеті у лікаря, але його можна також перевірити і в домашніх умовах.
Для цього застосовується шепотная мова. Дитина в нормі чує шепіт через всю кімнату, тобто через 6 і більше метрів. Коли дитина зайнятий грою, його потрібно покликати на відстані 6 метрів і більш, пошепки.
При нормальному слуху дитина почує і обернеться. Якщо ж він не обернувся, варто підійти ближче і покликати ще раз, і так до тих пір, поки дитина точно не дізнається відстань, на якому він чує. Доцільно перевірити кілька разів, як мінімум три, щоб упевнитися, в тому, що відстань визначено правильно і не випадково.
Видалення аденоїдів у дітей шейвером
Одна з різновидів ендоскопічної аденотомії – це видалення гіпертрофованих тканин шейвером.
- Операція проводиться за допомогою микрофреза, який схожий на свердло і розташований в порожнистої трубки.
- На бічній стороні трубки є отвір, через яке фреза обертаються, захоплюють і відрізають тканини.
- Шейвер з’єднаний з відсмоктуванням, який відводить видалені тканини і не допускає їх потрапляння в дихальні шляхи, істотно знижуючи ризик аспірації.
Хірургічне втручання проводиться під загальною анестезий з штучною вентиляцією легенів. Для контролю за операційним полем через ротову порожнину або носовий хід вводиться ендоскоп.
Післяопераційний період триває протягом 1-3 днів. У наступні 10 днів хворому показано обмежені фізичні навантаження та дієтотерапія. Нормальне носове дихання з’являється на 2-3 день після операції. Для прискорення відновлення показані спеціальні дихальні вправи і курс фізіотерапії.
Чому з’являються аденоїди?
Аденоїдами або аденоидными розростаннями називають кілька збільшену в розмірах глоткових мигдалин, яка знаходиться в носоглотці. Активний розвиток органу спостерігається лише на третьому році життя дитини в період формування захисної системи організму.
Основна причина появи аденоїдних вегетацій – часті загострення інфекційних захворювань, які виникають через зниження імунітету.
У зв’язку з постійними атаками хвороботворних мікроорганізмів імунна система починає працювати в посиленому режимі. При розвитку запалення в носоглотці мигдалина збільшується в розмірах, що свідчить про інтенсивне вироблення клітин-захисників.
Коли доцільніше проводити операцію по видаленню мигдалин? Існують сприятливі і несприятливі періоди для проведення оперативного втручання. Процес фізичного розвитку дитини умовно поділяють на 2 фази:
- «витягування» – активний розвиток і ріст тіла в довжину;
- «округлення» – уповільнення розвитку і, відповідно, зростання.
Фахівцями було помічено, що при вирізанні мигдаликів у період бурхливого розвитку організму повторне утворення доброякісної пухлини спостерігається у 35% випадків. У зв’язку з цим найбільш сприятливим часом для проведення операції є вік від 5 до 6 та від 13 до 14 років – фази «округлення».
Редукція, тобто спрощення або атрофія глоткової мигдалини, починається у віці від 8-9 років. У більшості випадків імунний орган практично повністю розсмоктується після пубертатного періоду. Саме тому аденоїди найчастіше діагностують у дітей дошкільного віку.
Аденоїди зросли після видалення.Хіба таке можливо? Так, такі явища в оперує отоларингології не такі вже рідкісні. Мається на увазі, не в повному розумінні, тобто «воскреслі» віддалені геть аденоїдні освіти.
Пов’язана така повторна редукція з дивовижною здатністю організму реабілітуватися, відновлювати втрачені ділянки епідермісу. Але, це стосується не всіх органічних систем, а лише лімфоїдного епідермісу.
На жаль, не у всіх дітей фіксується знову з’явився лімфоїдний носової залозистий епітелій (аденоїдних локацій).У заключних словах і пропозиціях післямови. Сподіваємося, що стаття ознайомила батьків діток, які перебувають перед операцією (або вже прооперовані) не тільки цікавим інформаційним текстом.
У ротовій порожнині і носоглотці розташовується 6 мигдаликів, кожна з яких виконує захисну функцію, не даючи інфекційним агентам проникати в організм. Часті простудні захворювання здатні призводити до зниження цієї функції і одночасного розростання мигдалини. Аденоїдами називають розростання єдиною мигдалини, розташованої в носоглотці.
Розпізнати цю патологію без використання спеціальних дзеркал не представляється можливим, але у неї є специфічні прояви, завдяки яким захворювання складно не помітити.
У загальному вигляді схему лікування можна представити наступним чином: місцеве лікування, системний вплив, альтернативні методи при відсутності ефекту від перших двох методів.
Для місцевого впливу застосовують краплі в ніс, промивання носа, полоскання ротової полоти і носоглотки. Для змазування і промивання використовують рослинні олії з додаванням ефірних масел. Добре зарекомендували себе сольові розчини.
Важливо виключити інфекцію порожнини рота. Для цього необхідна консультація стоматолога. При необхідності проводиться санація вогнищ інфекції. Проводиться лікування запальних і алергічних реакцій. Якщо є вірусна або бактеріальна інфекція, може знадобитися противірусна терапія, антибіотикотерапія.
Лікування аденоїдів у дітей часто вимагає призначення фізіотерапевтичних процедур. Найбільш ефективними визнають УФО, УВЧ, електрофорез, лазеротерапію. Для електрофорезу призначають хлористий кальцій. Позитивно впливає ароматерапія, кріопроцедури.
Аденоїди – це трохи неспецифічний термін, який не може повністю описати проблему. Під такою назвою мається на увазі збільшення і гіпертрофія глоткової мигдалини носоглотки. Оскільки ця мигдалина на латині має назву аденоїдна, то збільшення її і називається аденоїдами або аденоидными вегетациями. Медичний термін, який описує цю проблему – це гіпертрофія глоткової мигдалини.
Як же відбувається ця гіпертрофія? Мигдалини – це скупчення декількох сотень лімфатичних клітин, які відразу при зустрічі з бактерією або вірусом реагують на них, запускаючи імунну відповідь. Таких мигдаликів у кожної людини, і дитину в тому числі, шість та глоткова мигдалина одна з них.
Будова глоткової мигдалини ідентично іншим. Вона складається з капсули і ретикулярної тканини. Ретикулярна тканина має розгалуження в формі дерева, між відростками якої знаходяться лімфоцити. Вони мають різну ступінь зрілості і відповідно до цього приймають участь в імунній відповіді.
Лімфоцити – це головні імунні клітини, які реагують при попаданні мікробів в дихальні шляхи. Глоткова мигдалина знаходиться на задній стінці глотки вгорі біля входу в задню частину носової порожнини і вона вільно звисає.
При дії будь-якої причини на мигдалину відбуваються однакові послідовні стадії її збільшення. Мікроб, потрапляючи на слизову оболонку, відразу активує вихід цих лімфоцитів з мигдалин і при невеликій кількості цих бактерій, коли вони ще не встигли розмножитися, лімфоцит поглинає його.
Так здійснюється місцева захисна реакція слизової. При дії певних факторів кількість зрілих «робочих» лімфоцитів з мигдалини може не справлятися з кількістю мікробів. Це змушує активні центри реагувати і продукувати трохи більше зрілих лімфоцитів.
Якщо цей процес відбувається постійно і мигдалини працюють в такому напруженні, то для забезпечення функції необхідно, щоб кількість клітин збільшилася. Це і змушує мигдалину працювати на повну силу.
Ось таким чином відбувається збільшення аденоїдів.
Насправді нічого страшного в них немає. Аденоїди являють собою природні фізіологічно обумовлені утворення в організмі людини, що складаються з лімфоїдної тканини. Вони розташовані в області з’єднання і носової частини глотки всередині ротової порожнини.
На жаль, часті недоліковані респіраторні захворювання інфекційно-запального характеру (ГРВІ, грип, ангіна тощо) призводять до розростання тканин аденоїдів, які тепер не захищають організм, а навпаки, є внутрішнім джерелом проблем для нього, сприяючи розмноженню вірусів і бактерій в роті.
Іншими словами, те, що покликане захищати, стає джерелом небезпеки для організму малюка. Помітити такі зміни можна за наступними симптомами:
- малюк спить з відкритим ротом, оскільки його носик погано дихає,
- дитина стає млявим і апатичним, скаржиться на головні болі,
- у нього погіршується слух,
- малюк відчуває втому навіть після пробудження,
- відзначаються зміни голосу (він стає більш глухим, іноді хрипкуватим) або труднощі з промовою,
- дитина починає частіше хворіти респіраторними захворюваннями.
По мірі збільшення аденоїдів додається і кількість викликаються ним проблем. Це зміна форми обличчя з-за необхідності дихати відкритим ротом, порушення роботи травної системи, розвиток анемії, енурез, астматичні напади, підвищення температури тіла більше 39 градусів, порушення в роботі ЦНС, погіршення успішності і т. д.
Найчастіше збільшення аденоїдів у дітей діагностують у віці 3-5 років. Проте останнім часом нерідкі випадки помітного розростання лімфоїдної тканини і в дітей близько 1 року. Діти, які не відвідували садок і мало хворіли раніше, можуть страждати від аденоїдів у більш старшому віці(6-8 років), коли йдуть до школи, де завдяки скупченню дітей будь-яка інфекція одержує широке поширення.
Благо, до 12-річного віку відзначається зменшення розмірів аденоїдів. У більшості випадків до настання повноліття проблема аденоїдів зникає взагалі, оскільки лімфоїдна тканина поволі атрофується. У дорослих збільшення аденоїдів вважається скоріше винятком із правил.
А ось у дітей таке трапляється досить часто. При цьому запалені лімфоїдні освіти пов’язані з безліччю неприємних симптомів, які наростають у міру розвитку хвороби.
У медичній літературі прийнято розрізняти 3 ступеня аденоїдів у дітей. Тим не менш, деякі джерела розширюють цю класифікацію до 4 ступенів. Можна, звичайно, сперечатися про справедливості тієї чи іншої класифікації, звинувачувати лікарів, які поставили діагноз «аденоїди 4 ступеня» у дитини в некомпетентності, але це навряд чи вирішить саму проблему.
Зрештою, останнє слово все одно залишиться за лікарем, який в свій час давав клятву Гіппократа і навряд чи стане порушувати її, завдаючи шкоди здоров’ю дитини некоректним підходом до діагностики та лікування хвороби.
- сольові розчини (домашнього приготування і аптечні «Салін», «Аквалор», «Хьюмер»),
- глюкокортикостероїди у вигляді спреїв: «Назонекс», «Фликсоназе», «Авамис» та ін,
- антибактеріальні краплі: «Изофра», «Полидекса» та ін,
- гомеопатичні засоби: «Синупрет», «Тонзилгон», «ЙОВ Малюк» та ін,
- антигістамінні засоби: «Діазолін», «Зіртек», «Лоратидин», «Фенистил» та ін,
- краплі на основі лікарських рослин домашнього приготування (сік листочків алое, відвар квіток ромашки і календули, обліпихова олія, олія туї),
- краплі з підсушують ефектом: «Протаргол», «Коларгол» і т. п.
- Міф 1 — Після видалення аденоїдів у дитини знижується імунітет — так, він знижується, але тільки після операції і протягом 2-3 місяців після аденотомії він відновлюється, так як після видалення носоглоткової мигдалини захисні функції покладають на себе мигдалини кілець Вальдеера Пирогова.
- Міф 2 — Якщо збільшені мигдалини, значить дитина часто хворіє на вірусні та інфекційні захворювання з причини їх збільшення. Як раз навпаки, від того, що у дитини з якимось внутрішнім і зовнішнім причинам відбувається часте ГРВІ, з кожним разом у малюка збільшується лімфоїдна тканина все сильніше.
- Міф 3 — Видалення аденоїдів в ранньому віці призводить до їх повторного розростання. Повторне збільшення аденоїдів скоріше залежить не від віку дітей, а від якості операції, 20 років тому, коли операції проводилися практично наосліп, частинки лімфоїдної тканини в 50% випадків залишалася не віддаленими, що підвищувало ймовірність їх подальшого розростання. Сучасні ендоскопічні операції, допомагають лікарю бачити всю клінічну картину і вторинний зростання аденоїдів зараз зустрічається значно рідше, приблизно в 7-10 % випадків.
- Міф 4 — Дорослі не страждають від збільшених аденоїдів. Бувають випадки, що аденоїди з віком не зменшуються і у дорослих подібні операції проводяться.
Видалення аденоїдів у дітей радіохвилями
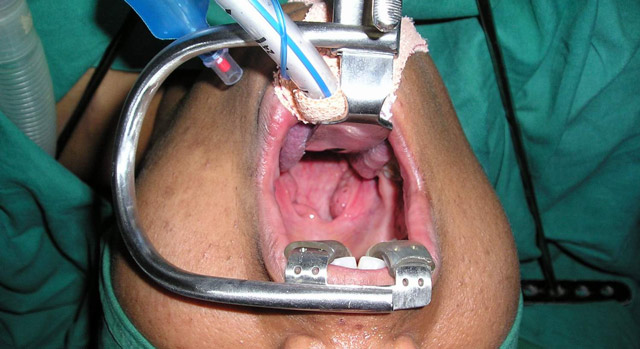
Ще один популярний метод лікування аденоїдиту – це радіохвильової спосіб. Процедура проводиться в умовах стаціонару з допомогою спеціального апарата – Сургітрону. Гіпертрофовані носоглоточные мигдалини січуться насадкою з радіохвилями.
Переваги видалення аденоїдів у дітей радіохвилями:
- Мінімальні крововтрати завдяки коагуляції кровоносних судин.
- Використання загального наркозу для дітей віком до 7 років та місцевої анестезії для пацієнтів старшого віку.
- Відновлювальний період з мінімальними ускладненнями.
Радіохвильове лікування показане у таких випадках: зниження гостроти слуху, утруднене носове дихання, часті вірусні захворювання, хронічний отит, відсутність ефекту від медикаментозної терапії. Операція рекомендована при виражених патологічних процесах, які зачіпають верхні дихальні шляхи, а також при деформації лицьового скелета і неправильному прикусі з-за аденоїдів.
Для того щоб лікування було ефективним, проводиться спеціальна підготовка. Пацієнта оглядає педіатр і отоларинголог, призначається комплекс лабораторних та інструментальних досліджень. За пару днів до операції рекомендовано дієтичне харчування.
Безпосередньо перед операцією вводиться знеболювальне. Як тільки анестезія подіє, лікар починає лікування. Висічення уражених тканин здійснюється з допомогою радіохвиль. Процедура триває не більше 20 хвилин. Після видалення гланд, пацієнта переводять в загальну палату і спостерігають за його станом.
Протипоказання до радіохвильової аденотомії:
- Вік молодше 3 років.
- Онкологічні захворювання.
- Виражені порушення згортання крові.
- Деформація лицьового скелета.
- Недавня профілактична вакцинація (менше 1 місяця).
Після операції пацієнтові призначають рясне пиття і при необхідності лікарські препарати для симптоматичної терапії. Особлива увага приділяється харчуванню і мінімальним фізичним навантаженням. Заборонено приймати гарячу ванну і засмагати під прямими сонячними променями.
Ендотрахеальний наркоз у дітей після видалення аденоїдів
Профілактичні заходи передбачають повну відмову від фізичних навантажень протягом місяця після проведення оперативного втручання. На протязі всього післяопераційного періоду не рекомендується купати дітей в гарячій воді, так як це може привести до розширення кровоносних судин і носових кровотеч. Крім того, необхідно мінімізувати перебування пацієнта на сонці.
Щоб знизити ймовірність розвитку респіраторних хвороб, в перші 10 днів після аденотомії рекомендується обмежити контакт дитини з оточуючими.
Прискорити процес загоєння ран в носовій порожнині можна з допомогою назальних крапель, що володіють антифлогистическим та регенеруючою дією. При наявності алергічних реакцій на компоненти медпрепаратів потрібно звернутися до лікаря і замінити судинозвужувальні краплі на більш щадні, не подразнюють слизову носоглотки.
У більшості випадків видалення аденоїдів у дітей проходить під загальним наркозом. Це пов’язано з тим, що місцеву анестезію дуже складно провести якісно, щоб пацієнт не відчував дискомфорту.
Після внутрішньовенного введення анестетика рот хворого відкривають за допомогою спеціального інструменту і застосовують вибраний хірургічний метод. Хворий знаходиться без свідомості протягом 30 хвилин. Вихід із анестезії тривалий і супроводжується неприємними відчуттями. Можливий розвиток побічних реакцій.
Переваги загального наркозу:
- Відсутність хворобливих відчуттів під час процедури.
- Зниження ризику психологічних проблем після операції.
- Низький ризик розвитку післяопераційних ускладнень.
- Видалення триває не більше 30 хвилин.
Що стосується недоліків, то до них можна віднести 1% ризик розвитку ускладнень, які проявляються у вигляді носових кровотеч. Ризик розвитку інфекційних наслідків, пошкодження зубів або аспірація зведені до мінімуму.

Відразу після виходу з наркозу у дитини можуть спостерігатися порушення слуху, мови і сну, головні бої, галюцинації. Також можливе тимчасове відставання у розвитку. Стан нормалізується протягом 1-2 місяців.
Ще один спосіб знеболення при видаленні аденоїдів у дітей – це місцевий наркоз. Така анестезія використовує вкрай рідко і тільки для пацієнтів старше 7 років.
Особливості місцевого наркозу:
- Для зниження чутливості операційного поля, слизові оболонки обробляються спеціальними засобами. Для цього використовують інгаляційні анестетики у вигляді спреїв або розчини для закапування у носові ходи. Внутрішньовенні і внутрішньом’язові ін’єкції не застосовуються.
- Ефект знеболювання залежить від рівномірності нанесення анестезуючого препарату. При рівномірному розпиленні місцевий наркоз не поступається загальним. Але деякі тканини навіть при дії анестетика можуть зберігати свою чутливість.
- Недолік місцевого наркозу в тому, що діти спостерігають за ходом операції. Хірургічні інструменти і вигляд крові можуть стати причиною сильного стресу. Для того щоб уникнути негативних явищ, пацієнтам вводять заспокійливі препарати.
Головний плюс місцевої анестезії у тому, що операцію можна проводити в умовах амбулаторії, так як спеціальне обладнання не потрібно. Відразу після процедури хворого відпускають додому, оскільки після такого знеболювання спеціальне спостереження не вимагається.
Інтубаційної або ендотрахеальний наркоз у дітей після видалення аденоїдів – це стан глибокого медикаментозного сну з повним розслабленням мускулатури і відсутністю самостійного дихання.
Анестезія складається з декількох етапів:
- Премедикація – це підготовка для занурення в медикаментозний сон. На цьому етапі проводиться профілактика розладів серцевої діяльності.
- Інтубація трахеї – для штучної вентиляції легень в просвіт трахеї вводиться интубационная трубка.
- Внутрішньовенне введення знеболюючих: наркотичні анестетики, седативні препарати, транквілізатори.
- Застосування міорелаксантів для блокування нервово-м’язової передачі і повного розслаблення дихальної і поперечнополосатой мускулатури.
- Додаток наркотичного сну інгаляційними препаратами.
- Штучна вентиляція легенів. Газообмін здійснюється за допомогою спеціального апарату.
- Пробудження – це поступове повернення свідомості і відновлення дихання.
Ендотрахеальний наркоз є багатокомпонентним, тому вимагає дотримання етапності при проведенні. Даний вид знеболювання доцільний при великих і складних операційних втручаннях.
Крім аденотомії, ендотрахеальна анестезія показана при абдомінальній хірургії, кардіохірургії та торакальної, лапароскопії, втручаннях на головному мозку та інших тривалих операціях. Такий складний спосіб анестезії може стати причиною побічних реакцій. Найчастіше ускладнення пов’язані з лікарськими похибками і тяжкістю стану пацієнта.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Ось ми і підійшли до головного питання, яке хвилює багатьох батьків, дітям яких належить аденоэктомия. Під яким наркозом видаляють аденоїди? За яким принципом можуть призначати той чи інший вид анестезії?
Почнемо з того, що під час проведення аденоэктомии лікарі можуть використовувати 2 види анестезії: місцеву і загальну. У вітчизняних клініках найчастіше проводять місцеву анестезію, в той час, як за кордоном давно прийнято видаляти аденоїди під загальним наркозом.
Правда, наркоз (і тим більш загальний) підходить не всім діткам, в цьому випадку операція проводиться або взагалі без наркозу, або застосовують засоби для місцевої анестезії, які не вимагають внутрішньовенного введення, а наносяться безпосередньо на слизову в районі задньої стінки глотки і мигдаликів.
Як не дивно, у спогадах дорослих людей, яким в минулому видаляли аденоїди (природно без наркозу), практично не фігурує згадки про сильної болі, все-таки мова йде про висічення живих тканин.
Причиною випадання в спогадах такого симптому є його повне або часткове відсутність. Справа в тому, що лімфоїдна тканина практично не містять нервових закінчень, завдяки яким ми відчуваємо біль, тепло, холод і інші дотикові відчуття.

Через відсутність чутливості тканин аденоїдів операцію з видалення прийнято вважати практично безболісною. Стає незрозумілим питання, навіщо ж лікарі в такому випадку наполягають на знеболюванні?
Причиною такої наполегливості лікарів є зовсім не бажання «збити» з пацієнтів побільше грошей (все-таки анестезія вимагає окремої оплати). Вона має психологічні причини. Адже скільки дитини не налаштовуй на те, що боляче не буде, вид застосовуються в хірургії інструментів і синдром білого халата» все одно будуть наганяти страх.
Найменший необережний дію хірурга і можуть бути зачеплені довколишні тканини, які мають набагато більше нервових закінчень. Їх пошкодження навряд чи принесе малюкові багато шкоди, а от біль при цьому може виявитися досить сильною. Чи зможе малюк далі сидіти спокійно під час операції в таких умовах?
Навіть незначні больові відчуття стануть здаватися більш відчутними, якщо вони підкріплюються спогляданням виду власної крові. І невідомо, що сильніше травмує психіку дитини: біль або вид крові.
Всі ми батьки, і бажаємо своїм дітям тільки кращого. Кожен хоче, щоб операція з видалення аденоїдів у його дитини пройшла успішно, і дитя не відчували дискомфорту і болю, про які не з чуток знають дорослі.
Безсумнівно, коли розмова заходить про дітей, то на перший план виходить питання безпеки процедури знеболення для здоров’я і життя маленького чоловічка. Зрозуміло, що будь-анестетик, потрапляючи в кров або в дихальну систему людини, принесе більше шкоди, чим місцевий засіб, який всмоктується в кров в менших кількостях.

Видалення аденоїдів під місцевим наркозом передбачає нанесення анестезуючих засобів на тканини, які згодом будуть видалені, і прилеглу область. Це помітно знижує чутливість слизової, і при якісно проведеної анестезії ніякого дискомфорту і болю під час операції малюк не відчуває.
Місцеву анестезію можна проводити за допомогою інгаляційних засобів, що випускаються у вигляді спреїв, обробляти поверхню глотки розчинами анестетиків (наприклад, лідокаїном, тайленолом та ін) або закопувати їх у носові ходи.
Плюсом місцевої анестезії можна вважати можливість проведення операції в амбулаторних умовах, адже спеціального обладнання в цьому випадку не потрібно. Після процедури дитина може відразу відправитися додому. Спеціального спостереження за ним, як у випадку загальної анестезії, не потрібно.
Великим недоліком місцевої анестезії вважається можливість бачити хід операції, адже малюк при цьому залишається у свідомості. Ні, болю дитина не відчуває. Навіть якщо анестезія проведена неякісно, незначні больові відчуття виникають лише в разі пошкодження навколишніх здорових тканин, в лімфоїдної тканини нервові закінчення відсутні.
Але як змусити дитину з властивим всім дітям цікавістю закрити очі і перейти на приємні думки, якщо навколо нього снують люди в білих халатах і намагаються витягти з його рота щось, чого він навіть не бачив.
Природна цікавість приводить до того, що дитина може побачити хлынувшую з рота кров (особливо у випадку класичного ручного методу адоноэктомии) і сильно злякатися навіть при тому, що болю він відчувати не буде.
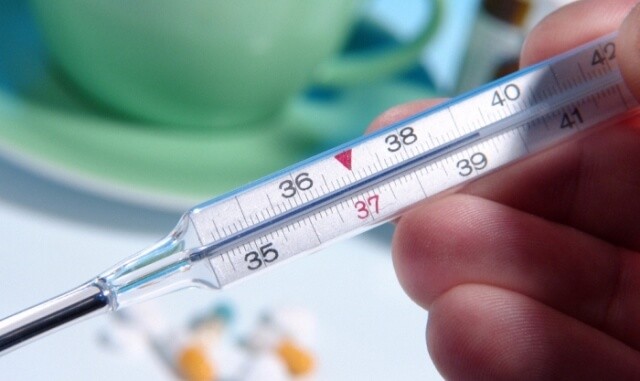
Температура після видалення аденоїдів у дітей

Будь-яке оперативне втручання – це стрес для організму. Тому температура після видалення аденоїдів у дітей є нормальною реакцією. Як правило, спостерігається незначна гіпертермія від 37 до 38 ГРАДУСІВ.
Температура підвищується ближче до вечора, але збивати її препаратами, до складу яких входить аспірин не рекомендується. Такі медикаменти впливають на структуру крові, розріджує її. Навіть одна таблетка може спровокувати сильну кровотечу.
Для зниження температури після аденотомії рекомендовані такі препарати:
- Ібупрофен – найбезпечніше жарознижуючий засіб для дітей.
- Парацетамол – ефективно знімає жар, але спричиняє гепатотоксичний ефект.
- Метамізол – використовується для зниження підвищеної температури і купірування больового синдрому.
Якщо підвищена температура зберігається довше трьох днів, то слід негайно звернутися до лікаря. У цьому випадку гіпертермія може вказувати на розвиток інфекційного захворювання/ускладнення.
Температура після операції може вказувати на не пов’язані з дихальними шляхами проблеми: патології ендокринної системи, інфекційно-вірусні хвороби, запальні реакції. Неприємне стан може бути обумовлено такими дитячими захворюваннями, як скарлатина або коклюш.
Лікування кашлю при аденоїдах у дітей
Період після аденотомії небезпечний розвитком різних клінічних симптомів. Кашель після видалення аденоїдів пов’язаний в першу чергу з відтоком гнійної рідини з приносових пазух після звільнення носового проходу. Як правило, кашлевые напади проходять самостійно протягом 10-14 днів.
Тривалий післяопераційний кашель може вказувати на рецидив, тобто нове розростання мигдаликів і набряк навколишніх тканин. Для попередження цього стану слід звернутися до отоларинголога для ретельного огляду.
[1], [2], [3]
[7], [8]
Хропіння після видалення аденоїдів у дитини
Такий симптом як хропіння у дитини після аденотомії є нормальним явищем. Як правило, він зберігається протягом 1-2 тижнів. Неприємне стан пов’язаний з набряком носоглотки і звуженням носових ходів через хірургічного втручання. Але якщо дискомфорт спостерігається протягом 3-4 тижнів, то слід показати малюка отоларинголога.
У деяких випадках після операції у дітей виникає вторинний хропіння, розглянемо його причини:
- Розростання мигдаликів (рецидив).
- При тривалому перебуванні у горизонтальному положенні слизові виділення стікають до задньої стінки гортані, викликаючи хропіння.
- Запальні процеси в період відновлення.
- Алергічні реакції.
- Закладеність носа і хронічні патології носоглотки.
- Анатомічні особливості будови органів: нерівна перегородка носа, підвішений язичок піднебіння, вузькі дихальні шляхи.
- Порушення гігієни носоглотки.
Крім перерахованих вище факторів, що хропіння може бути пов’язаний зі збереженою звичкою дихати через рот. Це істотно порушує якість сну, негативно позначається на розумових здібностях і фізичної активності.
У деяких випадках нічний хропіння викликає короткочасні зупинки дихання. Якщо такий стан зберігається протягом тривалого періоду часу, тобто ризик кисневого голодування головного мозку і порушення функціонування з боку ЦНС.
Рекомендації для запобігання нічного хропіння у дітей:
- Останній прийом їжі повинен складатися з м’якої їжі, яка не подразнює слизову гортані.
- Щоденна дихальна гімнастика нормалізує носове дихання і зміцнює стінки гортані.
- Судинозвужувальні краплі знижують набряк слизової, також рекомендовані спреї в ніс з антибіотиком.
- Для знезараження ротової і носової порожнини використовують промивання з гіпертонічними розчинами і трав’яними настоями.
Крім перерахованих вище рекомендацій, дітей слід берегти від переохолоджень, які можуть призвести до простудних і вірусних інфекцій. Також необхідно частіше проводити вологе прибирання і провітрювати дитячу кімнату.
Народні засоби: прості натуральні рецепти
Засоби лікування аденоїдів з допомогою електрофорезу являють собою введення в носову порожнину пацієнта різних лікарських розчинів, що сприяють зняттю запального течії і зменшення набряків. До таких засобів відносять йодистий калій хлористий кальцій, димедрол та ін.
Ультравысокочастотные магнітні поля (УВЧ) застосовуються у випадках, коли відбувається загострення запального процесу в носовій порожнині. Вплив струмами дозволяє знизити ступінь запалення, позбавивши пацієнта від болю і незручності у ковтанні та диханні.
Засоби лікування аденоїдів допомогою вкрай високочастотної терапії – процедура, практично не має протипоказань. Цей спосіб являє собою вплив на організм енергією електромагнітних вкрай високочастотних хвиль.
Магнітотерапія – ще один засіб лікування аденоїдів, що дозволяє позбавитися від недуги. Терапія магнитотерапией полягає у використанні низькочастотного і високочастотного змінного або постійного магнітного поля.
Внаслідок цього відбувається виникнення електричних струмів, під впливом яких фізико-хімічні властивості клітин різних тканин змінюються. Крім цього, магнітотерапія викликає прискорення обмінних процесів в організмі.
Кріотерапія – це засіб лікування аденоїдів за допомогою експрес-заморожування. Завдяки кріотерапії, не відбувається тривалий вплив негативної температури на аденоїди, процедура триває всього 6-120 секунд.
Результати терапії даним способом не змушують себе довго чекати – вже після закінчення процедури пацієнт відчуває зменшення болю, зникає поганий запах з ротової порожнини, пов’язаний з перебігом захворювання, а самі аденоїди зменшуються в розмірах і з кожним наступним сеансом (5-10) кріотерапії повністю повертаються до своїх колишніх розмірів.
Для пиття суміші трав:
- ісландський мох і чебрець;
- листя малини, листя шавлії, квітки липи, м’яту перцеву з медом;
- трава материнки, кора верби, квіти липи, плоди анісу.
Для закапування в ніс: настойка анісу, настоянка календули.
Для втирання: ялицеве масло втирати в області грудей і комірцевої зони. Масаж стоп з маслом виконувати не менше 4 разів на день.
Для інгаляцій: бруньки сосни. Заливаємо 20 грам подрібнених бруньок сосни склянкою окропу. 10 хвилин кип’ятити на водяній бані, настояти 30 хвилин. Можна застосовувати не проціджуючи.
Народне лікування аденоїдів соками – це ще один дуже ефективний метод позбавлення від недуги.
- Свіжовичавлений сік з листя алое змішують з такою ж кількістю води. Використовують для полоскання горла і закапування крапель.
- 10 столових ложок морквяного соку змішують з 6 ст. л. шпинату і приймають цю суміш натщесерце щодня.
- Сік чистотілу великого закопують не менше трьох крапель 1в день.
- Сік з буряка закопують три рази в день по 4 краплі. Ватні тампони, змочити цим соком і закладати в ніс.
Для профілактики і терапії аденоїдів рекомендують дихальну гімнастику.
Вправи з надуванням кульок, булькання води через трубочку та ін. а також плавання в басейні, купання в озері, річці – усе це сприяє відновленню носового дихання і спрямовано на збільшення захисних сил організму.
Загартовування організму відіграє роль у загальній терапії аденоїдів. Ножні ванни, починаючи з кімнатної температури, поступово знижуючи її на один градус, збільшуючи час прийняття ванни. Бажані рухливі ігри під час трьох годинної прогулянки, незалежно від погоди.
Перед тим, як призначити застосувати засоби лікування аденоїдів за допомогою будь-якого нетрадиційного способу, слід обов’язково проконсультуватися у фахівця.
[4], [5], [6], [7], [8], [9], [10]
Одним з найбільш ефективних засобів народного лікування аденоїдів у дітей визнаний прополіс
. Можна використовувати різні рецепти:
- Змішайте прополіс з вершковим або рослинним маслом (1/10) і варіть суміш на водяній бані, кипіти ліки має близько 25 хвилин. Сумішшю можна намазувати ніс, мочити ватні або бинтовые тампони, які утримуються в носових проходах близько півгодини.
- Для спиртової настоянки 200 мл кип’яченої охолодженої води слід перемішати з 1/4 чайної ложки харчової соди. В отриману суміш додайте 20 крапель спиртової настоянки прополісу. Засіб використовується для промивання носа (3 рази в день).
Народні цілителі вважають, що регулярне вживання риб’ячого жиру
допомагає зупинити зростання аденоїдів.
Досить ефективними є найдоступніші соки:
- Алое або каланхое
. Свіжовичавлений сік змішується в рівних пропорціях з теплою кип’яченою водою. Суміш можна закапувати в ніс (кожен 3 години) і використовувати для полоскання горла. Про лікуванні нежиті каланхое читайте . - Відмінний результат дають закапування носа свіжовіджатим соком буряка
(3 рази в день). - Рекомендується випивати натщесерце суміш соку моркви і шпинату
(моркви – 10 ст. л., шпинату – 6 ст. л.).
Допоможуть вилікувати аденоідіт і зміцнити організм інгаляції з бруньками сосни
. 20 г бруньок подрібнюються і заливаються склянкою окропу. Суміш готується на водяній бані 20 хвилин, після чого настоюється біля півгодини.
Лікування нежиті при аденоїдах у дитини
Найбільш поширені ознаки аденоїдів – це тривалий нежить і постійна закладеність носа. При розростанні носоглоткової мигдалини дані симптоми посилюються. Якщо консервативна терапія виявилась неефективною, то пацієнту призначають хірургічне лікування.
Багато батьків помилково вважають, що нежить після видалення аденоїдів у дитини проходить. Але це далеко не так, оскільки слизові виділення можуть зберігатися протягом 10 днів, і це є нормою. Також слід враховувати, що нежить безпосередньо пов’язаний з післяопераційним набряком носової порожнини.
Погане відходження слизу з приносових пазух може вказувати на приєднання вторинної інфекції. У цьому випадку, крім соплів з’являється додаткова симптоматика:
- Підвищена температура тіла.
- Неприємний запах з рота.
- Зелені соплі густі.
- Загальна слабкість.
Якщо патологічні симптоми зберігаються протягом 2 і більше тижнів, то це явна ознака важкої бактеріальної інфекції, прояв вірусного або загострення хронічного захворювання, яке потребує лікування.
Поява нежитю після аденотомії може бути пов’язано з такими патологіями:
- Деформація носової перегородки.
- Гіпертрофічні процеси в носоглотці.
- Імунологічна реактивність організму.
- Бронхолегеневі порушення.
Для того щоб слизові виділення з носової порожнини в післяопераційному періоді не зберігалися протягом тривалого часу, необхідно виконувати лікарські рекомендації. Насамперед заборонено зловживати таблетками з антисептичними та антибактеріальними речовинами, які здатні розріджувати слизову носоглотки і викликати стійкість інфекції.
Болить горло після видалення аденоїдів у дітей
Видалення гіпертрофованої аденоїдної тканини глоткових мигдалин може викликати ряд хворобливих симптомів у післяопераційний період. Багато батьків стикаються з такою проблемою, коли у малюка болить горло після аденотомії.
Дискомфорт може бути пов’язаний з такими факторами:
- Травматизація горла під час операції.
- Інфекційно-запальний процес.
- Рецидив хронічних захворювань ротоглотки.
- Ускладнення після анестезії.
Болі в горлі можуть віддавати у вуха і в скроні, також часто спостерігається скутість при русі нижньої щелепою. Як правило, подібна проблема проходить протягом 1-2 тижнів. Для полегшення хворобливого стану лікар призначає лікарські аерозолі, інгаляції і пероральні препарати.
Ще одне можливе ускладнення, що виникає після видалення аденоїдів у дітей – це головні болі і запаморочення. Хворобливий стан носить тимчасовий характер і найчастіше виникає в таких випадках:
- Побічна реакція застосовуваної анестезії.
- Зниження артеріального та внутрішньочерепного тиску під час операції.
- Зневоднення організму.
Дискомфорт з’являється у першу добу після операції і може зберігатися протягом 2-3 днів. Також при пробудження після наркозу можливе легке запаморочення. Головні болі носять ниючий, розпираючий характер і підсилюються при гучних звуках, різких поворотах голови.
Для лікування показано рясне пиття і повноцінний відпочинок. При болісних болях лікар призначає безпечні знеболюючі препарати.
[4], [5], [6], [7], [8]
Блювота після видалення аденоїдів у дітей
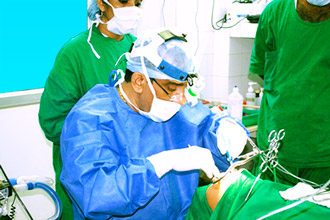
Один з побічних симптомів аденотомії – це блювота. Після видалення аденоїдів вона виступає реакцією на використовувану анестезію і частіше всього протікає з таким симптомокомплексом:
- Напади нудоти.
- Болі в животі.
- Погіршення загального самопочуття.
Іноді в блювотних масах є домішки крові, які зникають через 20 хвилин після операції при нормальної згортання крові у пацієнта.
Крім блювотних нападів у дітей може підвищуватися температура. Гіпертермія з болями в животі не повинні триває більше 24 годин. Якщо симптоми зберігаються протягом більш тривалого часу, то показана термінова консультація отоларинголога і педіатра.
У дитини після видалення аденоїдів гугнявий голос
Багато лікарі відзначають, що після видалення аденоїдів у дітей може змінюватися голос. Подібні зміни носять тимчасовий характер і зберігаються протягом перших днів після операції. У деяких малюків голос стає гугнявим, хрипким і може нагадувати мультяшний.
По мірі відновлення носового дихання (близько 10 днів) нормалізується і голос. Він стає чистим і дзвінким. Якщо патологічними симптоми зберігаються довше 2 тижнів, то слід показати малюка лікаря.
[9], [10], [11]
Післяопераційний період при хірургічному лікуванні гіпертрофованих тканин глоткових мигдалин дуже часто супроводжується змінами голосу. Цей симптом викликаний набряком носоглотки і неба, має тимчасовий характер.

Згідно з медичною статистикою у 5 з 1000 пацієнтів зміни голосу є такою патологією, як піднебінно-глоткова недостатність. Вона проявляється глухим гугнявим голосом, невиразним вимовою слів, особливо приголосних звуків.
Подібне ускладнення розвивається із-за того, що м’яке піднебіння не повністю закриває носові ходи. При розмові повітря потрапляє в носову порожнину, звук резонує і набуває гугнявість. Для лікування використовують дихальну гімнастику і комплекс фізіопроцедур. В особливо важких випадках можлива хірургія м’якого неба.


