Чому призначається «Левоміцетин» при циститі?
Уреаплазмоз – інфекційне захворювання, збудником якої є бактерія уреаплазма. Довгий час це захворювання відносилося до класу передаються статевим шляхом. Однак у 1998 році в Росії було введено Міжнародну класифікацію хвороб. Згідно цієї класифікації уреаплазмоз вважається запальним процесом сечостатевих шляхів.
Причина його в тому, що уриаплазма присутня в мікрофлорі піхви практично 70% жінок, проте в нормальних умовах не розвивається хвороба і не викликає неприємних відчуттів. Уриаплазма відноситься до розряду так званих условнопатагенных бактерій.
Зазвичай до 90-95% мікрофлори піхви складають лактобацили, інші 5-10% припадають якраз на патогенні бактерії, яким заважає розмножуватися нормальний імунітет жінки. Як тільки він з якихось причин знижується, шкідливі організми починають активно розмножуватися, і виникає захворювання.
Якщо в організмі жінки виявляються уреаплазми, однак їх кількість нижче певного рівня, і не розвивається в хворобу, то говорять про те, що жінка є носієм інфекції. У якомусь сенсі, це навіть гірше, чим конкретно хвороба. Адже в цьому випадку жінка буде розповсюджувачем інфекції.
На щастя, сьогодні вже багато жінок вважають за необхідне перед вагітністю пройти повне обстеження. І не рідко саме в цьому випадку вони дізнаються про те, що в їх організмі є найпростіший організм — уреаплазма. І ось тут жінка задається питанням: Чи можна завагітніти при уреаплазми?
Якщо говорити про принципову можливість, то, звичайно, можна. Ніяких фізичних перешкод до цього немає, уреаплазмоз ніяк не перешкоджає зачаттю. Однак дане захворювання краще все-таки пролікувати, перш чим приступати до спроб зачати дитину.
Вилікувати уреаплазмоз до вагітності значно простіше, адже в розпорядженні лікарів буде набагато більш широкий спектр ліків. Вагітність після лікування уреаплазми не повинна викликати жодних ускладнень, хоча відкласти зачаття вам все-таки доведеться.
Перш чим говорити про симптоми, небезпеки та особливості лікування варто поговорити про те, як можна заразитися уреалазмозом. Ця хвороба передається від людини до людини тільки під час сексу. До речі, оральний секс також стає джерелом зараження.
При проходженні через статеві шляхи матері, заразитися уреаплазмою може і її дитина. Власне, саме тому лікарі наполегливо рекомендують пролечивать запалення до вагітності. Якщо ж до пологів вилікувати уреаплазмоз не вдається, то дуже важливо відразу ж після пологів провести повне обстеження дитини, і у випадку зараження, терміново почати лікування. Існує кілька методик лікування, залежно від локалізації ураження.

Такий мікроорганізм, як уреаплазма в жіночому організмі локалізується переважно в піхву, хоча в деяких випадках можуть поширюватися далі: сечівник, сечовий міхур, матка і так далі.
Враховуючи, що зараження уреаплазмою при вагітності можуть бути піддані різні ділянки сечостатевої системи, легко зрозуміти, що і симптоми можуть бути різними. Втім, симптоми уреплазмы при вагітності на початковій стадії вельми схожі, але, на жаль, не очевидні.
По закінченню інкубаційного періоду з’являються перші симптоми: посилення слизові, білуваті виділення. Тут і виникають певні труднощі, адже при вагітності виділення змінюються приблизно так само.
Ці симптоми проходять досить швидко. На жаль, більшість людей сприймають це, як привід не звертатися до лікаря. Надалі хвороба тимчасово завмирає — до «гірших часів. При будь-якому ослабленні імунітету, стресі, захворюваннях і так далі, інфекція почне діяти швидко і рішуче.
Так, якщо уреаплазма під час вагітності локалізується в піхву, то жінка зіткнеться з кульпітом – запаленням піхви. А це знову білясті слизові виділення, що на тлі вагітності може бути не поміченим.
Якщо уреаплазма у жінок при вагітності просувається далі і захоплює матку та її слизовий шар, може розвинутися ендометрит. У цьому випадку до білястим виділенням додадуться болі в нижній частині живота .

Зараження сечового міхура обертається циститом. який проявляє себе частими позивами до сечовипускання і болями під час цього процесу.
Якщо зараження відбулося через оральний секс, то симптоми будуть відповідати звичайній ангіні .
Самим небезпечним в уреаплазми є те, що майже всі її симптоми рідко викликають занепокоєння у вагітних. Навіть якщо наявність захворювання стає очевидним, багато хто воліє займатися самолікуванням і самостійною постановкою діагнозу. У результаті жінки лікуються від ангіни, молочниці і так далі, а зовсім не від уреаплазми.
Як і будь-яка інфекція, уреаплазма при вагітності не чинить на організм позитивного впливу. Наслідки уреаплазмозу можуть бути самими серйозними, аж до повного безпліддя, якщо зараження пошириться на матку.
Найчастіше причиною безпліддя стає ендометрит, развывшийся в ендометріоз. Ураження слизового шару матки згубно впливає на репродуктивні функції жінки. Зараження сечового міхура або нирок також впливає на їх прямі функції.
Крім того, навіть незначна кількість уреаплазми при вагітності небезпечно тим, що створює сприятливе середовище для розвитку інших, у тому числі і більш серйозних захворювань. Особливо швидко на тлі уреаплазми розвиваються захворювання, що передаються статевим шляхом.
Саме тому лікарі радять пройти курс лікування навіть у тому випадку, якщо саме по собі кількість уреалазмы при вагітності в нормі. Так, уреаплазма і гарднерелла при вагітності дуже «добре» розвиваються разом.
Окрема тема – як впливає уреаплазма на вагітність? Раніше виявлення у вагітної уреаплазмозу було показанням до переривання вагітності. Вважалося, що це захворювання має дуже сильний вплив на плід, провокуючи розвиток серйозних патологій.
Крім того, уреаплазма і завмерла вагітність, на думку деяких медиків, можуть мати прямий зв’язок. У тому випадку, якщо відбувається інфікування плода. його розвиток може зупинитися.
Насправді, уреаплазма при вагітності зовсім не так небезпечна: можливі і виношування повноцінного дитини, і природні пологи. Однак, вплив на вагітність уреаплазми зовсім не виключено.
Так, якщо жінка вперше заражається цією хворобою в першому триместрі вагітності, до того, як сформується плацента, то в кров плоду може потрапити інфекція. Саме це і стає причиною розвитку патологій.
На жаль, уреаплазма при вагітності сприяє розпушуванню шийки матки, що, в свою чергу, провокує передчасне розкриття шийки матки. Слідом починається відторгнення плоду.
На ранніх термінах наслідком може стати викидень. на пізніх – передчасні пологи. Вирішується проблема накладанням швів на шийку матки. Однак, як легко зрозуміти, це стан не природно і пов’язане з певним ризиком. Набагато краще, якщо шийка матки почне відкриватися тільки в призначений термін.
За деякими відомостями, наслідком уреаплазми при вагітності може стати народження дитини з вродженою або неонатальної пневмонією. Вродженим називають захворювання, яке починається ще в утробі матері, неонатальним – в тому випадку, якщо воно розвивається в перші 28 днів життя малюка.
Краще всього, якщо обстеження на уреаплазму буде проведено в рамках спільного обстеження до настання вагітності. У цьому випадку і виявити і пролікувати захворювання буде набагато простіше. Під час вагітності обстеження на уреаплазмоз проводиться тільки в разі появи підозри на наявність захворювання.
Діагностувати у жінки уреаплазми важко. Достовірно встановити наявність мікроорганізмів ураеплазмы в мікрофлорі піхви та їх приблизну кількість складно.
Під інфекційними захворюваннями розуміють патології, які викликаються певними мікроорганізмами, і протікають з розвитком запальної реакції, яка може закінчитися повним одужанням або хронізації процесу, коли періоди відносного благополуччя чергуються із загостреннями.
Аналізи для виявлення інфекції сечостатевої
Щоб правильно діагностувати сечостатеву інфекцію, лікар вдається до розпитування, огляду, прощупыванию і вислуховуванню, а також до інструментальних та лабораторних методів. Під час розпитування фахівець детально з’ясовує всі скарги пацієнта, тривалість симптомів, їх особливості, зв’язок з якими-небудь діями і т. д.
Дані методики дозволяють виявити тип збудника інфекції сечостатевої, визначити його чутливість до антибіотиків. на підставі чого лікар зможе призначити ефективне лікування.
Можливі ускладнення
Загальноприйнятою нормою є таблетована форма препарату, хоча не виключені випадки внутрішньовенного введення (на ефективність лікування не впливає).
З-за невираженою симптоматики бактеріальної інфекції пацієнти звертаються за медичною допомогою на запущених стадіях захворювання. Уреаплазмоз і гарднерельоз можуть ускладнюватися:
- ревматоїдний артрит;
- сечокам’яною хворобою;
- чоловічим і жіночим безпліддям;
- ендометритом, аднекситом, вульвовагинитом у жінок;
- простатитом, орхітом, баланитом у чоловіків;
- уретритом, цистит, гломерулонефритом;
- у вагітних може статися викидень, передчасні пологи, внутрішньоутробна гіпоксія, інфікування плода.
Ревматоїдний артрит
Своєчасно проведене лікування знижує ймовірність розвитку ускладнень. У жінок, що виношують дитину, проводиться планове обстеження на урогенітальні інфекції.
Гарднерелла (гарднерельоз) у чоловіків: симптоми і схема лікування, причини виникнення, препарати
Дозування строго індивідуальна, вираховується лікуючим лікарем на підставі певних лабораторних досліджень та УЗД.
Серйозні ускладнення при лікуванні циститу левоміцетином в 93% випадків є результатами самолікування, ще 2-3% — це недотримання запропонованої дозування, а решта 4-5% припадають на схильність організму і повна відсутність лікування.
Прийом левоміцетину, як основного і єдиного антибіотика при циститі, дає хороші результати в 82-87% випадків на початковій стадії, 58-61% — при хронічних проявах, гостра форма піддається лікуванню лише в 32-35%.
Краще справи йдуть, якщо використовувати його для профілактики або як доповнення до лікування циститу або суміжній двоїстої етіології.
Гарднерелла і уреаплазма: подібності та відмінності

Чим схожі і чим відрізняються гарднерелла і уреаплазма, які заходи існують для профілактики зараження уреаплазмою або гарднерелою, а також які заходи потрібно вжити для лікування гарднереллеза та уреаплазмозу — про це ми розповімо в цій статті.
Багато урогенітальні інфекції викликаються умовно – патогенними мікроорганізмами і розвиваються спільно.
Умовно – патогенні мікроорганізми – це мікроби, які в нормі присутні в організмі людини, але при несприятливих обставинах стають потенційно небезпечними.
Небезпека їх полягає в тому, що при інтенсивному розмноженні вони починають витісняти нормальну мікрофлору.При обстеженні і проходженні лабораторних аналізів, виявлення таких бактерій не є показанням до встановлення захворювання сечостатевої системи.
- Гарднерелла є мікроорганізмом, який можна виявити в сечостатевих шляхах, рідше в ротовій порожнині у більшості жінок фертильного віку. Належить до факультативних анаеробів, розмножується швидко, створюючи сприятливий грунт для виникнення запальних процесів, які викликаються іншими мікробами.
- Уреаплазма – мікроб, який має уреазную активність (здатність розщеплювати сечовину до аміаку). Часто провокує запальні процеси при зміні pH урогенітальних шляхів.
Спочатку запальний процес починається з порушення балансу екосистеми сечостатевих органів. Концентрації мікроорганізмів змінюються по відношенню один до одного, в наслідок чого, природний бар’єр руйнується.
Ті бактерії, які пригнічували ріст умовно – патогенних, зникають і перестають продукувати захисні фактори.
Створюється сприятливе середовище для розвитку інших мікробів, розмноження і колонізація яких викликає запальний процес.
Причини виникнення гарднереллеза та уреаплазмозу:
- Лікування антибіотиками.
- Часта зміна статевого партнера.
- Неякісна інтимна гігієна.
- Часте спринцювання.
- Довготривале застосування вагінальних свічок.
- Гарднерельоз і уреаплазмоз в початкових стадіях протікають без симптомів.При прогресуванні запального процесу з’являються симптоми гарднерели та уреаплазми:
- Неприємні відчуття в статевих органах;
- Свербіж;
- Паління;
- Хворобливе сечовипускання;
- Виділення з статевих органів;
- Дискомфорт під час статевого акту.
Діагностика гарднерели та уреаплазми
У діагностиці урогенітальних інфекцій широко застосовується^
бактеріологічний аналіз (посів на поживні середовища), експрес – діагностика у вигляді ПЛР (полімеразна ланцюгова реакція)
серологічні реакції (РІФ, ІФА).
Діагностика гарднерели та уреаплазми

У діагностиці урогенітальних інфекцій широко застосовується^
бактеріологічний аналіз (посів на поживні середовища),експрес – діагностика у вигляді ПЛР (полімеразна ланцюгова реакція)серологічні реакції (РІФ, ІФА).
При підвищеному вмісті гарднерел та уреаплазм, слід призначити тест на чутливість до антибіотиків.
Для гарднереллеза характерно:
- специфічні клітини – клітини піхвового епітелію, які покриті шаром мікробів (гарднерел),
- відсутність лактобацил (основних представників нормальної мікрофлори).
У лікуванні комбінованої інфекції провідним препаратом є метронідазол. Середня доза 500 мг перорально 2 рази на добу тривалістю 7 днів.Терапія призначається лише в індивідуальному порядку згідно з результатами аналізів, чутливості до антибіотиків та ознайомлення з попередніми і супутніми захворюваннями.
ПЛР-діагностика дозволяє визначити тип бактерій з їх ДНК, результат аналізу можна отримати вже на 2 день. Иммуноферментное дослідження ІФА виявляє антитіла до патогенних мікроорганізмів, допомагає встановити тривалість перебігу хвороби.
При виявленні високого титру уреаплазм, гарднерел призначають проведення бакпосіву. Це дослідження необхідно для підбору лікарських засобів, до яких найбільш чутливі збудники інфекції.
Якщо в мазках виявлено підвищений титр бактерій, але характерні симптоми відсутні, людина є носієм інфекції і може заражати свого статевого партнера. Треба проводити лікування у таких пацієнтів, визначає лікар індивідуально для кожного випадку.
Клінічна картина
Найбільш вираженою є симптоматика захворювань у жінок, тому розглянемо більш докладно, як патологічний процес протікає саме в них. Насамперед, потрібно зауважити, що уреаплазмоз як самостійна хвороба практично не проявляє себе, тому в разі поєднання двох патологічних станів на перший план все ж виступають прояви гарднереллеза.
При відсутності медикаментозного втручання патологічний процес поширюється на сечовий міхур і нирки, тому досить часто можна спостерігати формування, при діагностуванні уреаплазми і гарднерели, пієлонефриту.
Про процесі запального характеру, який локалізується в каналі шийки матки, будуть свідчити больові відчуття в нижній частині живота і поява патологічних виділень слизового характеру, які мають жовтувате забарвлення.
Левоміцетин при циститі: як приймати, дозування та протипоказання
У деяких випадках при серйозних хронічних захворюваннях може бути призначено лікування цим препаратом. При тяжкому перебігу циститу він застосовується в умовах стаціонару.
Циститом називається запалення сечового міхура, яке виникає внаслідок застуди або ускладнення захворювань органів, розташованих анатомічно близько. При лікуванні циститу застосовують протимікробні засоби, в тому числі Левоміцетин.
Найпопулярнішою формою випуску Левоміцетину стали таблетки. Рідше зустрічається розчин, який застосовується для ін’єкцій. Ефективність препарату однакова в обох випадках, але розчину потрібно менше і він швидше досягає ураженої ділянки.
До складу Левоміцетину входить хлорамфенікол. Це бактеростатический препарат, дія якого заснована на перешкоджання розмноженню бактерій. Самі бактерії не гинуть, але їх популяція перестає рости, і вони знищуються імунною системою.
Всі захворювання повинні бути бактеріальної природи, так як проти інших збудників, що не відносяться до бактерій, засіб неефективно, і його застосування, наприклад, при вірусних інфекціях, завдасть лише шкоди.
Левоміцетин при циститі доцільно використовувати на ранніх термінах захворювання. Засіб ефективно зупиняє розмноження мікроорганізмів, блокуючи поширення захворювання на всю поверхню сечового міхура і сусідні органи.
Повністю Левоміцетин від циститу не лікує, оскільки є бактеріостатичним засобом, лише зупиняє поширення інфекції. Повне зцілення забезпечує робота імунної системи і застосування інших лікарських засобів.
Так як же приймати Левоміцетин при циститі? Ліки у формі таблеток п’ють після їжі. Якщо у пацієнта немає непереносимості до ліків, його можна пити через півгодини, якщо брав таблетки відчуває нудоту або блювоту, слід почекати не менше години.
Курс лікування може становити від 8-ми до 10-ти днів, а доза – 4 таблетки на день. Якщо лікування циститу проходить важче, чим зазвичай, курс може бути продовжений, при передозуванні або побічних діях прийом ліків слід припинити і звернутися до лікаря.
Використання Левоміцетину неприпустимо при яскраво вираженої індивідуальної непереносимості цього засоби і шкірних захворюваннях: екземі, грибку, псоріазі.
При циститі у жінок, потрібно бути особливо обережними: вагітним Левоміцетин протипоказаний, особливо на ранніх термінах.
У переважній більшості випадків (до 95%) при правильному застосуванні ніяких побічних ефектів і ускладнень не виникає. Близько 5% ускладнень пов’язані з тим, що організм не приймає ліки в силу вроджених особливостей (індивідуальна непереносимість).
Побічні ефекти пов’язані в основному з дисбактеріозом. Це діарея, нудота, блювання, болі в животі, розвиток більш серйозних захворювань ШЛУНКОВО-кишкового тракту. З боку органів кровотворення можливе зниження вироблення лейкоцитів (лейкопенія), з боку кровоносної системи – кровотечі.
При діагнозі «цистит» Левоміцетин є одним з найбільш застосовуваних засобів, що дозволяють зупинити поширення інфекції на ранніх термінах. Левоміцетин, що приймається у вигляді таблеток, слід вживати після прийому їжі, а розчин для ін’єкцій – незалежно від їжі.
Дія Левоміцетину засноване на припинення розмноження бактерій – збудників хвороби. При використанні Левоміцетину інструкція по застосуванню і рекомендації лікаря повинні ретельно дотримуватися, в іншому випадку можливі побічні ефекти.
Лікування
Лікувати гарднерельоз, уреаплазмоз необхідно в обох статевих партнерів. Починають терапію з прийому антибіотиків, які підібрали під час проведення культурального дослідження. Найчастіше призначають препарати класу макролідів, фторхінолонів або тетрациклінів, похідних Метронідазолу.
Крім системних препаратів, жінкам призначають вагінальні свічки, креми, чоловікам – мазі для зовнішньої обробки статевих органів. При уреаплазми і наявності гарднерельозу ефективно застосовувати супозиторії Гексикон, Бетадин, Тержинан.
Після закінчення курсу терапії необхідно відновити нормальну мікрофлору слизових оболонок. Для цього беруть Лінекс, Біфідумбактерин, Вагінорм-С, вживають кисломолочні продукти. Це сприяє заселенню піхви корисними лактобактеріями і підвищенню місцевого імунітету.
Під час лікування слід утриматися від статевих контактів, навіть з використанням презервативів.
Ці препарати знижують ризик розвитку інфекції і запобігають рецидиви при хронічній формі патології.
Лікування уреаплазми не завжди дає позитивний результат, так як бактерії стійкі до дії багатьох антибіотиків. Тому після закінчення курсу терапії повторюють лабораторні дослідження. Якщо титр залишається високим, призначають інший антибактеріальний препарат.
Лікування статевої інфекції у вагітних можна проводити, починаючи з 2 триместру, так як на ранніх термінах відбувається закладка життєво важливих систем і органів плоду. Терапія призначається і контролюється лікарем.
Зміст

Гарднерелла і уреаплазма являють собою мікроорганізми, які відносяться до умовно-патогенної мікрофлори. Місця їх проживання – слизові оболонки органів сечостатевої системи. У невеликих кількостях вони можуть не викликати розвитку захворювань.
Але при сприятливих умовах бактерії починають розмножуватися і призводять до запальних процесів. Велика кількість уреаплазм і гарднерел присутній в організмі жінок при дисбактеріозі в піхву або бактеріальному вагінозі.
Для ефективного лікування уреаплазми і гарднерели лікар призначає антибактеріальні препарати. В основному це тетрацикліни, фторхінолони і група макролідів. Проводитися обстеження і здавання аналізів для попереднього визначення чутливості мікроорганізмів до антибіотиків.
При лікуванні вагітних жінок можна застосовувати не всі ліки, тому лікар робить вибір на користь найбільш безпечних.
Після остаточної постановки діагнозу та отримання результатів аналізів підбирається відповідний препарат. Враховується вплив ліків на конкретні групи бактерій, а також індивідуальні особливості організму кожного хворого.
Одночасно призначається місцеве лікування. Жінкам прописуються вагінальні свічки, наприклад, Бетадин, Гексикон. Після курсу терапії потрібне обов’язкове відновлення нормальної мікрофлори слизової статевих органів.
Іноді схема лікування включає в себе імуномодулюючі лікарські препарати, такі як Віферон, Кипферон. Вони необхідні для профілактики виникнення рецидивів.

При лікуванні враховується той факт, що уреаплазма і гарднерелла є внутрішньоклітинними мікроорганізмами, які можуть бути стійкими до лікування. Тому іноді потрібне проведення повторних курсів терапії.
Після закінчення лікування проводиться контроль излеченности через три-чотири тижні.
Здрастуйте, Елеонора.
Гарднерельоз (бактеріальний вагіноз) – досить поширене гінекологічне захворювання, що розвивається в результаті підвищення концентрації в піхву бактерій Gardnerella vaginalis. Невелика кількість цих бактерій є в складі мікрофлори піхви кожної здорової жінки, але тільки дисбаланс лактобактерій і гарднерел призводить до появи симптомів захворювання.
Причини різноманітні. Починайте приймати метронідазол по 500 мг два рази на день протягом 7 днів. Потім свічку (залаин 300 мг. яка володіє протигрибковою дією) і 10 днів лінекс — для нормалізації кишкової флори.
Щодо уреаплазмозу. Уреаплазмоз — це захворювання, збудником якого є одноклітинний мікроорганізм — уреаплазма. Даний збудник відноситься до внутрішньоклітинним мікробам. Уреаплазмоз є захворюванням, схильним до хронічного перебігу.
Крім того, збудник даного захворювання є умовно-патогенним мікроорганізмом, оскільки для деяких жінок він представляє нормальну флору піхви. Під час вагітності існує ймовірність передачі захворювання від матері до плоду через навколоплідні води.
Причини захворювання, як і гарднерелеза різноманітні, у вашому випадку — це загальне ослаблення організму — стрес.
Починайте пити один антибіотик, притому не дженерик, а оригінальний препарат — Сумамед (його ще називають азитроміцин) 500 мг два рази після їжі — три дні або Клацит (250 мг два рази на день) або Рулить (150 мг два рази на день). В залежності від того, що доступно в аптеці.
Кліндаміцин-крем 2% 5,0 м в аплікаторі (разова доза) інтравагінально 1 раз на добу (на ніч) протягом 7 днів, або Метронідазолу гель 0,75% 5,0 г (разова доза) інтравагінально (на ніч) протягом 5 днів.
Марно лікувати уреаплазму різними імуномодуляторами («Циклоферон», «Віферон», «Поліоксидоній» та ін)
Підвищується ймовірність ускладнень від лікування уреаплазми відразу декількома антибактеріальними препаратами.
— потрібно лікувати обох статевих партнерів.
— потрібно утримуватися від статевих контактів на весь період прийому лікарських засобів, щоб уникнути повторного зараження. Якщо немає можливості утримуватися (статеве життя з використанням презерватива)
— утримуватися від прийому спиртних напоїв протягом всього курсу лікування.
— потрібно знову здати аналізи через 1 місяць.
Найперша заповідь лікування уреаплазмозу і всіх захворювань, зараження якими відбувається статевим шляхом: лікувати уреаплазму при вагітності доведеться обом партнерам. Крім того, на час лікування варто відмовитися від активного статевого життя або ж займатися сексом в презервативі. В іншому випадку партнери будуть заражати один одного поперемінно, і цей цикл буде нескінченним.
Як і будь-яке інфекційне захворювання, уреаплазмоз лікується за допомогою антибіотиків. І ось тут виникає стара знайома проблема: для вагітності прийом антибіотиків зовсім не корисний. Саме з цієї причини лікування часто відкладають до терміну в 20-22 тижні, коли всі внутрішні органи плоду вже закладені, а значить, шанс розвитку патологій мінімальний.
Дуже часто жінки стикаються з тим, що при уреаплазмозе їм призначають довгий список ліків. А при пошуку в інтернеті або ознайомлення з інструкцією, розуміють, що прямого відношення до лікування їх захворювання частина препаратів не має. Звичайно, вагітна жінка задається питанням, навіщо ж їй призначили таку кількість ліків.
Справа в тому, що паралельно з антибіотиками часто призначають такі супутні препарати, як імуномодулятори та препарати від дисбактеріозу. Такий курс призначається і у разі інших захворювань. Причина в тому, що антибіотики вбивають» мікроорганізми не вибірково.
Знищення піддається практично вся мікрофлора організму. Наслідком цього може стати ослаблення імунітету жінки, розвиток дисбактеріозу, або ж виникнення інших захворювань, збудники яких, також як і уреаплазма, постійно знаходиться в організмі жінки.
На жаль, уреаплазмоз – захворювання маловивчене, і його повне вплив на організм матері і дитини нікому точно не відомо. У зв’язку з цим медики кожен раз не втомлюються повторювати, що повне обстеження організму, а також лікування всіх знайдених захворювань, в тому числі і уреаплазми, необхідно проходити на стадії планування вагітності.
На жаль, виявити небезпечних збудників вдається не завжди. Часто уреаплазмоз дає про себе знати лише на тлі вагітності. Крім того, зараження уреаплазмою може статися і в період вагітності.
Дуже важливо уважно ставитися до свого організму, і при найменших змінах негайно звертатися до лікаря. І ні в якому разі не можна ставити собі діагноз самостійно. Занадто велика ймовірність помилитися.
Наслідки самолікування складно навіть уявити. Не варто і самостійно прибирати які або з призначених препаратів. Якщо ви сумніваєтеся в призначенні, краще проконсультуйтеся з іншими фахівцями.
1. Необхідно використовувати етіотропну терапію (препарати, що вбивають мікроб-збудник).
2. По можливості застосовувати імуностимулюючі медикаменти .
3. Раціонально комбінувати і приймати ряд ліків (наприклад, знеболюючі ), які зменшують неприємні симптоми, значно знижують якість життя.
Вибір конкретного етіотропного препарату (антибіотиків, сульфаніламідів, уроантисептика) визначається видом мікроба-збудника і особливостями патологічного процесу: його гостротою, локалізацією, об’ємом ураження.
У деяких складних випадках мікст-інфекції знадобиться хірургічне втручання, в ході якого уражену ділянку видаляється, оскільки мікроби, що викликали патологічний процес, дуже важко знешкодити, і зупинити подальше поширення інфекції.
Крім системних антибактеріальних засобів, при лікуванні сечостатевих інфекцій часто застосовують місцеві антисептичні засоби (розчин марганцівки, хлоргексидин. розчин йоду та ін), якими обробляють уражені поверхні органів.
Заходи спрямовані на усунення ризику зараження
Зараження відбувається кількома способами:
- Статевий шлях інфікування зустрічається в більшості випадків. Бактерії передаються партнеру під час незахищеного сексуального контакту, оральних ласк.
- Вертикальний шлях зараження дитини від вагітної матері. У жінок може розвинутися внутрішньоутробна інфекція, що загрожує передчасними пологами, негативно відбивається на здоров’ї малюка. Діти народжуються з малою вагою, відстають у розвитку, іноді діагностуються вроджені вади внутрішніх органів, ураження центральної нервової системи.
Зараження новонародженого гарднерелами та уреаплазмами може відбутися і під час проходження через родові шляхи хворої матері. У немовлят розвивається неонатальна пневмонія.
Чимала кількість осіб, особливо чоловіків не відносяться до таких захворювань як уреаплазмоз і гарднерельоз з серйозністю, хоча роблять вони так даремно. Пояснюється це тим, що дані патологічні стани можуть приводити до формування важких і неприємних наслідків і ускладнень.
1. Небезпечний контакт будь-якого типу (вагінальний, оральний, анальний) без використання бар’єрних контрацептивів (презерватив ).
2. Сходження інфекції (попадання мікробів з шкіри в уретру або піхву, і підйом до нирок або яєчників) у результаті нехтування правилами гігієни.
3. Перенос з током крові і лімфи інших органів, в яких є різні захворювання запального генезу (карієс. запалення легенів. грип, коліт. ентерит. ангіна тощо).
Багато патогенні мікроорганізми мають спорідненість до якого-небудь певного органу, запалення якого вони викликають. Інші мікроби мають спорідненість до декільком органам, тому можуть формувати запалення або в одному, або в іншому, або у всіх відразу.
Наприклад, ангіна часто викликається стрептококом групи В, який має спорідненість до тканин нирок і мигдаликів. тобто здатний викликати гломерулонефрит або ангіну. З яких причин цей вид стрептокока поселяється в гландах або нирках, на сьогоднішній день не з’ясовано.
Сечостатеві інфекції — класифікація, шляхи зараження, симптоми, лікування
Поділ інфекції сечостатевих органів на специфічну і неспецифічну засноване на тип запальної реакції, розвиток якої провокує мікроорганізм-збудник. Так, ряд мікробів формують запалення з відмінними рисами, властивими тільки цьому збудника і цієї інфекції, тому її називають специфічною.
4. Мікст-інфекція.
Це означає, що наприклад уретрит, викликаний сифілісом або гонореєю, є специфічним. Мікст-інфекція – це поєднання декількох збудників специфічної інфекції з формуванням важкого запального процесу.
Дані збудники призводять до розвитку запального процесу, який є типовим, і не має яких-небудь особливостей. Тому, наприклад аднексит, викликане хламідіями або стафілококами. буде називатися неспецифічним.
Сечостатеві інфекції — класифікація, шляхи зараження, симптоми, лікування
Іншою причиною може стати проникнення в статеву систему жінки уреаплазм при наявності бактеріального вагінозу, який викликаний гарднерелою. Може виникнути і протилежна ситуація, коли в організмі жінки є безсимптомний процес запалення, викликане уреаплазмами, який загострюється при проникненні гарднерел. Чоловік може бути переносником цих бактерій.
При розвитку запального процесу з’являються такі симптоми, як:
- Печіння і сверблячка в області статевих органів;
- Постійний дискомфорт;
- Неприємні відчуття при статевому контакті;
- Виділення з статевих органів;
- Хворобливе сечовипускання, що свідчить про втягнення в запальний процес сечовивідних шляхів.
Іноді при наявності гострого запального процесу можуть виникати і загальні ознаки – нездужання, підвищення температури тіла.
Початкові стадії уреаплазмозу і гарднереллеза дуже часто проходять без симптомів. Якщо процес запалення викликаний тільки активністю уреаплазми, то він протікає непомітно для людини. Але якщо захворювання виникло унаслідок розростання одночасно гарднерели та уреаплазми, то симптоми будуть яскраво вираженими.
Паразити «вийдуть» назовні, як ошпарені!
органів
А тепер розглянемо докладніше, як виявляється та чи інша інфекція органів сечостатевої системи, щоб ви змогли зорієнтуватися і вчасно звернутися до лікаря за кваліфікованою допомогою.
Уретрит
Разом із зазначеними специфічними симптомами уретриту можуть спостерігатися загальні симптоми інфекційного захворювання – головний біль. втома, розбитість, порушення сну і т. д.
Уретрит розвивається при попаданні мікроорганізму в просвіт сечовипускального каналу в результаті статевого зносини будь-якого типу (орального, вагінального або анального), занесення мікроба з поверхні шкіри промежини, ігнорування заходів особистої гігієни.
або в результаті принесення бактерій з кров’ю або лімфою. Шлях занесення інфекційного агента з кров’ю і лімфою в уретру найчастіше спостерігається при наявності хронічних вогнищ інфекції в організмі, наприклад, пародонтиту чи тонзиліту .
Уретрит може протікати гостро, підгостро і торпидной. При гострому перебігу уретриту всі симптоми виражені сильно, клінічна картина яскрава, людина відчуває значне погіршення якості життя. Підгостра форма уретриту характеризується не надто вираженими симптомами, серед яких превалюють легке печіння, поколювання при сечовипусканні і відчуття свербежу.
Інші симптоми можуть повністю бути відсутнім. Торпідна форма уретриту характеризується періодичним відчуттям легкого дискомфорту в самому початку акту сечовипускання. Торпідна і підгостра форми уретриту представляють певні труднощі для діагностики. З уретри патогенний мікроб може піднятися вище, і викликати цистит або пієлонефрит.
Після початку уретрит протікає з ураженням слизової оболонки сечовипускального каналу, в результаті якого епітелій перероджується в інший вид. Якщо вчасно почати терапію, то уретрит можна повністю вилікувати.
У підсумку, після лікування або самолікування, слизова оболонка уретри відновлюється, але тільки частково. На жаль, деякі ділянки зміненої слизової оболонки сечовипускального каналу залишаться назавжди. Якщо лікування уретриту не сталося, то процес переходить у хронічний.
Хронічний уретрит протікає мляво, чергуються періоди відносного спокою і загострень, симптоми яких такі ж, як і при гострому уретриті. Загострення може мати різні ступені вираженості, а отже, різну інтенсивність симптомів.
Зазвичай пацієнти відчувають легке печіння і поколювання в уретрі в процесі сечовипускання, свербіж, невелика кількість виділень слизисто-гнійного характеру і склеювання зовнішнього отвору уретри, особливо після нічного сну. Може також спостерігатися збільшення частоти походів в туалет.
Уретрит найчастіше викликається гонококами (гонорейний), кишковою паличкою, уреаплазмою або хламідіями.
Цистит
Цистит, як будь-який інший запальний процес, що може протікати в гострій або хронічній формі.
Біль над лобком може бути тупий, тягне, ріжучої або пекучої. Цистит у жінок найчастіше викликається кишковою паличкою (80 % всіх циститів) або стафілококом (10 – 15 % всіх циститів), який входить в склад мікрофлори шкіри.
Зазвичай цистит протікає гостро, і добре піддається терапії. Тому розвиток повторного циститу через деякий час після первинної атаки обумовлена вторинним інфікуванням. Однак гострий цистит може закінчитися повним одужанням, а хронізації процесу.
Хронічний цистит протікає з чергуванням періодів благополуччя і періодичними загостреннями, симптоми яких ідентичні проявів гострої форми захворювання.
Пієлонефрит
Дане захворювання являє собою запалення мисок нирок. Перша маніфестація пієлонефриту часто розвивається в період вагітності, коли нирка стискається зростаючою маткою. Також в період вагітності майже завжди загострюється хронічний пієлонефрит.
Крім цих причин, пієлонефрит може формуватися внаслідок занесення інфекції з сечового міхура, уретри, або з інших органів (наприклад, при ангіні, грипі або пневмонії ). Пієлонефрит може розвиватися в обох нирках одночасно, або вражати тільки один орган.
В результаті адекватної терапії пієлонефрит піддається излечиванию. Якщо ж запалення не було адекватно проліковано, то інфекція хронизируется. Тоді патологія в основному протікає без виражених симптомів, іноді турбуючи загостреннями болів в попереку, підвищенням температури і поганим аналізом сечі.
Вагініт
1. Вагініт, викликаний гонококом, викликає появу густих виділень, які мають гнійний характер і изжелта-білий колір.
2. Вагініт трихомонадної природи характеризується виділеннями пінистої структури, пофарбованими в зеленувато-жовтий колір.
3. Кокковый вагініт призводить до виділеннях изжелта-білого кольору.
4. Кандидозний вагініт характеризується сирнистими виділеннями, пофарбовані в сіро-білий колір.
5. Гарднерельоз надає запах тухлої риби піхвовим виділенням.
Гострий вагініт характеризується сильною вираженістю симптомів, а хронічний – понад стертими ознаками. Хронічна форма захворювання триває багато років, рецидивируя на тлі вірусних інфекцій, переохолодження, вживання алкоголю, в період місячних або вагітності.
Аднексит
Небезпека для жінок під час виношування дитини
Якщо інфекційний процес буде на піку свого розвитку в першому триместрі вагітності, це може стати причиною мимовільного аборту.
Зверніть увагу, дані проведених досліджень і спостережень показали, що практично у 20% жінок носійство уреаплазм і гарднерел протікає без клінічних симптомів.
Ознаки захворювання і постановка діагнозу
1. Гнійне відокремлюване уретри та піхви.
3. Виразка з щільними краями і збільшені лімфовузли при сифілісі.
Якщо неспецифічна інфекція, то симптоми можуть бути стертими, менш помітними. Вірусна інфекція призводить до появи якихось незвичайних структур на поверхні зовнішніх статевих органів – пухирців, виразок, кондилом і т. д.
Основні симптоми циститу
Додаткові симптоми циститу
У жінок, в силу особливостей анатомічної будови статевих органів, захворювання зустрічається набагато частіше, чим у чоловіків. За оцінками фахівців понад 35% жінок, що хворіли на цистит хоча б раз у житті.
Коротка довжина уретри сприяє проникненню інфекції з області ануса і піхви по висхідному шляху в сечовий міхур. За даними статистичних досліджень, у 50% неповнолітніх дівчаток хронічна форма поєднується з вульвітов або з вульвовагинитом.
Для жінок фертильного віку цей показник становить 21%. Можливий і інший, спадний шлях поширення патогенної мікрофлори, з нирки у сечовий міхур. У групі ризику знаходяться жінки з пієлонефритом і іншими захворюваннями нирок.
Цистит по своїй суті, є запальним процесом, викликаним занесенням декількох видів грамнегативних і грампозитивних мікроорганізмів в сечовий міхур.
Хронічний цистит протікає менш болісно, чим гострий. Без лікування самостійно в більшості випадків імунній системі не вдається повністю впоратися з хворобою, і цистит приймає хронічну, практично безсимптомну форму.
Цистоскопію зазвичай проводять після зняття загострення.
Причини частих циститів у жінок
Зміст
Коли у жінки з’являються симптоми циститу, не варто займатися самолікуванням, оскільки причин виникнення може бути безліч.
Сприятливі фактори виникнення циститів
Цистит може зробити життя абсолютно нестерпним. Болі внизу живота, постійні позиви до сечовипускання і інші неприємні симптоми свідчать про розвиток захворювання.
Причини цього можуть носити психологічний і фізіологічний характер. У першому випадку причини криються в підсвідомості людини, а в другому випадку цистит викликаний проблемами зі здоров’ям, зокрема, ослабленим імунітетом,
Частий запальний процес сечового міхура носить хронічний характер. Розуміння повної картини хвороби допомагає бачення тонкощів функціонування сечостатевих каналів у людини зі здоровим організмом.
При діагностиці захворювання також виявляють стафілокок, клебсиеллу та інші бактерії.
Згідно зі статистикою хронічний цистит виникає найчастіше у жінок. Це відбувається із-за особливостей анатомії. У жінок сечовипускальний канал трохи коротше, чим у чоловіків, тому бактеріям легше проникати туди.
Травмування сечостатевих шляхів, туберкульоз нирок і пієлонефрит приєднуються до причин викликає багаторазове захворювання у жінок.
На перший погляд може здатися дивним, що психологічний стан людини має якесь відношення до циститу. Але ці причини не можна не враховувати. Вони доводять те, що мислення людини має безпосередній вплив на його здоров’я.
Бактерії, що викликають цистит, дуже сприйнятливі до курсу антибіотиків загального спектру дії, наприклад, таких, як Монурал, Нолицин. Кратність прийому і дозування повинен підбирати лікар з урахуванням даних аналізів і конкретної клінічної картини.
Хороші результати показує застосування препарату Но-шпа та інших засобів, спрямованих на зняття спазму гладкої мускулатури. В якості місцевого знезараження можна використовувати промивання промежини слабким розчином фурациліну.
Після статевого акту обов’язково слід обробляти вхід в сечовипускальний канал антисептиком, тому що пошкоджена і роздратована слизова може бути сприйнятливою до будь-яких інших патогенних мікроорганізмів.
Під час лікування і ще протягом місяця після циститу слід скорегувати своє харчування, виключити вживання алкоголю, великої кількості кофеїну, гострих, пряних і солоних страв. За узгодженням з лікарем і при відсутності алергічних реакцій вживати трав’яні чаї за рецептами народної медицини.
Але тільки після постановки діагнозу та призначення медикаментозного лікування, тому що самі по собі лікарські рослини проти патогенної мікрофлори сечового міхура мають мало ефекту.
Чаї на основі мучниці, шипшини, так званий нирковий збір, виявляють слабку дезинфікуючу дію на слизову сечового міхура. Після того, як буде знято загострення, можна приймати гарячу ванну, відвідувати лазню і сауну.
У той період хвороби, коли сечовипускання спричиняє гостру біль, зігріваючі компреси і зігріваючі процедури категорично протипоказані. Важливо розуміти, що інфекція поширюється з током крові і лімфи і здатна вільно циркулювати по всьому організму, створюючи бактеріальний вогнище в будь-якому місці.
Нагнітання температури тіла надає стимулюючу дію на кровообіг і лимфоток, таким чином хворому може стати за короткий час значно гірше. Якщо бактерій не було в нирках — вони обов’язково з’являться, що загрожує хронічним пієлонефритом.
Особливо продуманим має бути лікування циститу у дітей. Всі заходи допомоги маленьким дітям слід обговорювати з лікарем. Дуже поширена помилка пацієнтів полягає в тому, що вони припиняють лікування, як тільки проходить біль.
У нормі гарднерели та уреаплазми знаходяться в постійному балансі, представники корисної мікрофлори стримують їх надмірний ріст. Але якщо створюються зручні умови, гарднерели та уреаплазми витісняють лактобактерії, викликають дисбактеріоз піхви, сприяють розвитку запальних захворювань.
Спровокувати бактеріальну інфекцію може:
- тривале лікування антибіотиками;
- прийом гормональних засобів, контрацептивів;
- травми слизових оболонок піхви;
- безладні статеві зв’язки;
- часті спринцювання;
- зараження від сексуального партнера;
- алергія на гелі для інтимної гігієни.
Підвищений титр гарднерел у жінок може призвести до дисбактеріозу, кольпіту, вагиниту. У чоловічому організмі ця бактерія не викликає ніяких запальних захворювань, але людина стає носієм інфекції і заражає свою партнерку.
Уреаплазми менш небезпечні для жінок, а у представників сильної статі ці мікроорганізми провокують дисбактеріоз слизових оболонок, печіння і свербіж статевих органів. Інфекція ускладнюється баланитом, поститом, орхітом.
Гарднерелла у чоловіків зустрічається нечасто. В основному цей патогенний мікроорганізм живе на слизових оболонках піхви у жінок. Для чоловіків це захворювання є інфекційною патологією, здатної викликати серйозні ускладнення.
Передається гарднерельоз виключно статевим шляхом. Презерватив в значній мірі здатний захистити від інфікування, хоча і не здатний дати 100% гарантії.
Як відбувається зараження чоловіки бактерією і Чи можна вилікувати гарднерельоз?
Гарднереллез – це захворювання інфекційного характеру, яке самостійно у чоловіків не зустрічається.
Назва захворювання походить від назви бактерії, яка його викликає – Gardnerella. У медицині такого діагнозу, як гарднерельоз у чоловіків немає, хоча цей збудник здатний проникнути і в чоловічій організм, викликаючи запалення в сечостатевій системі. При цьому симптоми гарднерел будуть схожі з проявом уреаплазмозу.
Для чоловіків з хорошим імунітетом, ця бактерія може не представляти небезпеки, так як вона здатна жити в уретрі, при цьому не викликаючи ніякої патології. Таким чином, інфікована людина навіть не буде здогадуватися про її наявність, продовжуючи заражати статевих партнерок. Результатом розвитку патології може стати уреаплазмоз.
Причини
Гарднерелла у чоловіків може з’явитися в результаті незахищеного статевого акту. Зазвичай потрапивши на слизові оболонки уретри, інфекція через кілька днів зникає самостійно. Затриматися тут вони можуть тільки в разі ослаблення імунного захисту людини.
Причини виникнення хвороби можуть бути наступними:
- Безладне статеве життя, без використання бар’єрних методів контрацепції.
- Використання презервативів зі сперміцидної мастилом.
- Наявність захворювань, які передаються статевим шляхом.
- Використання антибактеріальної терапії при лікуванні інших захворювань, особливо якщо порушується процедура прийому таких препаратів.
- Порушення гормонального фону.
- Прийом антидепресантів.
- Нехтування правилами особистої гігієни.
Симптоми
Перші прояви інфекції, як правило, з’являються через тиждень після зараження. Гарднерельоз у чоловіків протікає, як слабкий запальний процес на голівці члена.
Сам хворий може цього навіть не помічати, але якщо на даному етапі не почати лікування, то можуть виникнути незначні виділення, які будуть мати неприємний «рибний» запах. Додатково приєднається болючість та відчуття печіння.
З-за того, що точно так само себе проявляє уреаплазма, захворювання часто плутають.
Ознаки гарднереллеза у чоловіка такі:
- Нехарактерні виділення з уретри з неприємним запахом.
- Висип на статевому члені.
- Потемніння головки статевого органу.
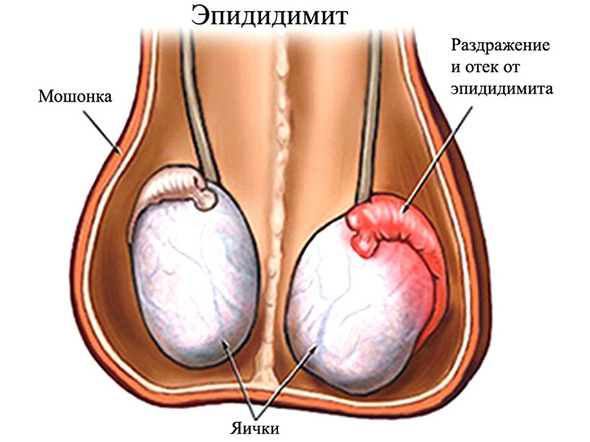
Через деякий час, навіть без лікування ці симптоми можуть зникнути, хоча в деяких випадках, бактерія гарднерелла здатна викликати епідидиміт, пієлонефрит або цистит. Також існує думка, що вона може стати одним із факторів розвитку простатиту.
Тому важливо починати лікування як тільки чоловік помітить у себе її ознаки. Як лікувати гарднерельоз може сказати тільки лікар, який за результатами аналізів призначить відповідні ліки.
Зазвичай, схема лікування гарднереллеза у чоловіків проходить у кілька етапів.
Діагностика
Для постановки правильного діагнозу і початку лікування лікар призначить:
- Здачу аналізів на захворювання, що передаються статевим шляхом. Це пов’язано з тим, що нерідко гарднерельоз може проявляти себе, як інші венеричні хвороби або протікати на їх фоні.
- Аналіз виділень.
- Ректальную пальпацію передміхурової залози, яка дасть можливість якісно оцінити її стан.
На питання про діагностику захворювання відповідає лікар-дерматовенеролог В’ячеслав Васильович Макарчук:
- УЗД статевих органів.
- Дослідження секрету простати. Це необхідно для того, щоб у разі виявлення запального процесу в передміхуровій залозі, лікування гарднереллеза повинно бути доповнено прийомів препаратів від простатиту.
- ПЛР на гарданеллу. Цей метод дослідження дає можливість виділити ДНК збудника.
Причини частих циститів у жінок
У сучасному світі чимало загроз, серед яких одне з перших займають різні паразити і завдяки їм мало хто може з упевненістю заявити, що у мене повноцінне здоров’я, яке не схильне до впливу ззовні.
Вони представлені в різних інтерпретаціях, від умовно патогенних мікроорганізмів, до різноманітних гельмінтів.
Гарднерелла і уреаплазма, якраз входять до складу паразитів з умовно патогенною мікрофлорою і зазвичай місцем локалізації для них служать органи сечостатевої системи.
У невеликих кількостях якщо уреаплазма мікоплазма гарднерелла є в організмі, то найчастіше вони не представляють ніякої небезпеки для людини, а значить, не провокують розвиток захворювань.
Але як тільки для них настають умови більш сприятливі, вони розмножуються, чим і призводять до розвитку різноманітних запальних процесів.
Найбільша кількість паразитів обох видів спостерігається в організмі у жінок при виникненні дисбактеріозу піхви або бактеріальному вагінозі.
Уреаплазмоз і гарднерельоз у наш час вважаються досить поширеними захворюваннями, особливо небезпечним є їх поєднання. Збудники даних хвороб відносять до умовно-патогенних мікроорганізмів, присутність яких в незначній кількості на слизових оболонках статевих органів вважається варіантом норми.
Однак коли їх чисельність збільшується, і цей процес супроводжується появою патологічних симптомів, з’являється необхідність проведення лікування для збереження репродуктивної функції і здоров’я в цілому.
Зміст
Чоловіки і жінки мають різні статеві органи, що зрозуміло і відомо всім. Будова органів сечовидільної системи (сечовий міхур, сечівник) також має істотні відмінності і різні навколишні тканини.
Сечівник (уретра) чоловіків у три-чотири рази довше жіночого. У зв’язку з такою протяжністю чоловічого сечівника, його запалення (уретрит) лікувати складніше, і для цього потрібно більше часу.
Уретрит у жінок виліковується швидше і простіше. Але така довжина сечівника у чоловіків є своєрідним бар’єром, захистом від проникнення статевої інфекції в вищерозміщені відділи сечовидільного тракту, такі як сечовий міхур і нирки.
Короткий і широкий сечовипускальний канал жінок не становить серйозної перешкоди для сходження інфекції, тому у представниць слабкої статі частіше розвиваються ускладнення первинного уретриту – цистити, пієлонефрити, аднексити та сальпінгіти.
Саме тому чоловіки в основному страждають уретритами та простатитами. Цистити, пієлонефрити або гломерулонефрити зустрічаються у чоловіків рідше, чим у жінок, а причиною розвитку даних патологій частіше виступають особливості будови, дієта.
спосіб життя і т. д. Найчастіше запалення голівки статевого члена або його крайньої плоті, а також цистити і неспецифічні уретрити, крім інфекційної причини, що можуть бути пов’язані з анальним сексом і ігноруванням правил особистої гігієни.
Уретрит у чоловіків проявляється гостріше і гостріше, чим у жінок. Представники сильної статі страждають різзю, болями і печінням на протязі всього сечовипускального каналу при спробі помочитися, а також відчуттям тяжкості в промежині.
Зважаючи короткого сечівника у жінок інфекція легко піднімається в сечовий міхур і нирки. До того ж для жінок характерний більш легке і приховане протягом сечостатевої інфекції, порівняно з чоловіками.
Тому у жінок часто спостерігається симптом прихованої інфекції сечостатевої – бактеріурія (присутність бактерій в сечі на тлі відсутності будь-яких симптомів і ознак захворювання). Зазвичай безсимптомна бактеріурія не піддається лікуванню. Виключення складають лише випадки передопераційної підготовки або вагітність .
Внаслідок прихованих форм протікання сечостатевої інфекції жінки частіше за чоловіків є носіями захворювань, часто самі не підозрюючи про їх наявність.
Основний збудник циститу – це кишкова паличка. отже, гострий цистит розвивається внаслідок носіння синтетичного білизни, порушення правил особистої гігієни.
Іноді цистит – це наслідок травмування (дефлораційний цистит або наслідок травм при статевому акті). Визначаючи, як лікувати цю недугу, слід врахувати, що він може розвинутися на тлі статевих інфекцій.
Перелік ліків від циститу у жінок досить великий, так як цистит вважається жіночим захворюванням (на думку медиків, на 80%) у зв’язку зі будови жіночих статевих органів. У мережі зустрічаються різні відгуки про препарати, кожен форум вміщує дуже багато різноманітних думок.
Лікування хронічного циститу у жінок залежить від багатьох факторів. Важливо врахувати характер хвороби, збудника інфекційного процесу, локалізації.
Локалізації запального процесу
Уражається слизовий, м’язовий або підслизовий шар сечового міхура
Уреаплазмоз і гарднерельоз у наш час вважаються досить поширеними захворюваннями, особливо небезпечним є їх поєднання. Збудники даних хвороб відносять до умовно-патогенних мікроорганізмів, присутність яких в незначній кількості на слизових оболонках статевих органів вважається варіантом норми.
Однак коли їх чисельність збільшується, і цей процес супроводжується появою патологічних симптомів, з’являється необхідність проведення лікування для збереження репродуктивної функції і здоров’я в цілому.
У наведеній статті спробуємо розібратися більш детально, що ж являють собою дані патологічні стани, якими методами їх можна діагностувати і як проводиться лікування.
Для активізації уреаплазм і гарднерел у чоловіків і жінок, а внаслідок формування захворювань необхідно вплив певних факторів, які стануть причиною розвитку запального процесу характеру слизової статевих органів і змінять склад мікрофлори.
До найбільш поширених причин відносять:
- Наявність в анамнезі хвороб соматичного або інфекційного характеру.
- Зниження опірності організму, що супроводжується зменшенням чисельності корисних лактобактерій і попаданням патогенних мікроорганізмів в органи сечостатевої системи.
- Зміни гормонального фону, які найчастіше спостерігаються у жінок під час виношування дитини та грудного вигодовування, а також у період менопаузи. Особливо якщо спостерігається зниження кількості естрогенів.
- Порушення функціонування органів ендокринної системи, що характеризуються такими хворобами як цукровий діабет, ожиріння, гіпер – або гіпотіреоз.
- Різні порушення менструального циклу у жінок у вигляді дисменореї, аменореї або полименореи.
- Хвороби сечостатевої сфери, які мають запальний характер.
- Проведені хірургічні втручання на органах, які локалізуються в малому тазі або наявність таких в анамнезі.
- Дисбактеріоз кишечника.
- Ведення безладної статевого життя.
- Тривалий вплив стресових ситуацій.
- Прийом деяких видів ліків, наприклад антибактеріальних засобів або глюкокортикоїдів.
- Часті аборти.
- Носіння внутрішньоматкових спіралей.
Всі ці причини призводять до формування вагінозу бактеріального генезу, а в подальшому уреаплазмозу і гарднереллеза.
Тому при наявності хоча б декількох провокуючих факторів необхідно уважно ставитися до стану свого здоров’я і при появі хоча б незначних симптомів звертатися за лікарською допомогою.
Зверніть увагу, уреаплазма наділена здатністю стимулювати патогенний вплив гарднерел на організм, що призводить до втрати здатності лейкоцитів здійснювати фагоцитоз. Дані процеси небезпечні тим, що можуть стати причиною зникнення лактобацил.
Клінічна картина
- збільшення кількості піхвових виділень, при цьому змін зазнає їх зовнішній вигляд (вони стають сірого відтінку) і консистенція;
- поява неприємного запаху виділень, що нагадує рибу (він може бути присутнім постійно, а може з’являтися в період менструацій або після статевих стосунків);
- патологічне почуття печіння і свербежу;
- больові відчуття під час сексу;
- дискомфортні відчуття розпирання піхви.
- больових відчуттів при здійсненні акту сечовипускання;
- частих і помилкових позивів до сечовипускання;
- болю, який локалізується в надлобковій області і нижньому відділі живота;
- домішок крові в сечі.
Мікоплазмоз і Уреаплазмоз – захворювання, переважно сечостатевої системи, викликані різними збудниками, мають подібну клінічну картину. У чоловіків проявляються симптомами уретриту. У жінок викликають симптоми парауретрита і вульвіта, освіта псевдоерозії шийки матки.
При відсутності лікування запалення швидко переходить в хронічну форму з періодичними загостреннями. У запальний процес можуть залучатися внутрішні статеві органи, що поступово призводить до розвитку безпліддя. Можливо розвиток микоплазменного циститу і пієлонефриту.
Зустрічається микоплазменное ураження шкірних покривів, внутрішніх органів і суглобів.
Профілактика уреаплазмозу і гарднереллеза
Для того щоб не виникало загострень хронічного циститу, урологи призначають спеціальні антибіотики або рослинні діуретики.
Також жінка повинна дотримуватися гігієни, мати постійного партнера, своєчасно лікувати урологічні захворювання і гормональні порушення. Не варто допускати переохолодження організму не тільки в зимовий час, а й у будь-який інший. Бажано не допускати переповнення сечового міхура і регулярно спорожняти його.
Щоб уникнути інфікування патогенними бактеріями, потрібно уважно ставитися до вибору статевого партнера, використовувати контрацептиви при випадкових зв’язках. Носіїв інфекції необхідно зміцнювати імунітет, оздоровлювати організм, приймати вітамінні комплекси, вести здоровий спосіб життя.
Зараження уреаплазмами і гарднерелами може викликати розвиток запальних захворювань органів репродуктивної та сечовидільної системи. Це загрожує розвитком ускладнень, порушення дітородної функції. Лікування інфекції повинно проводитися по призначенню лікаря під контролем лабораторних показників.
Таблетки левоміцетин при циститі: інструкція по застосуванню
Найчастіше застосовуються для лікування таблетки. Їх потрібно пити 3-4 рази в день за півгодини до їжі. Капсулу ковтають цілою, запиваючи великою кількістю води. Якщо ж після прийому виникає нудота, можна пити після їжі.
Але потрібно, щоб пройшло не менше години після трапези. Тривалість лікування визначається лікарем, але зазвичай терапія не перевищує 7-10 днів. При необхідності можна продовжити прийом препарату до 2 тижнів. В особливо запущених випадках «Левоміцетин застосовують у вигляді ін’єкцій. Роблять їх 5 днів, потім переходять на пероральний прийом.
Потрібну дозування препарату добирає лікар з урахуванням особливостей перебігу захворювання та віку пацієнта. Але не варто приймати більше 2 г препарату на добу. Тому «Левоміцетин» — таблетки при циститі — потрібно пити не більше, чим по 1 штуці (500 мг) 3-4 рази на день.
Дітям від 8 до 16 років призначаються капсули по 250 мг. А молодшим — досить пів таблетки. Прийом також повинен здійснюватися 3-4 рази в день, щоб забезпечити потрібну концентрацію в організмі діючої речовини.
Терапія
Гарднерелла і уреаплазма чутливі до різних класів антибіотиків, тому таку поєднану інфекцію лікують паралельно двома видами антибактеріальних засобів.
Гарднерели чутливі до Метронідазолу та Орнидазолу.
Уреаплазмоз і гарднерельоз: патогенез
Піхві здорової жінки характеризується сталістю видового складу мікрофлори, яка представлена лакто – і біфідобактеріями. Вагінальна флора – це потужний біологічний бар’єр, який стоїть на сторожі інфекційної безпеки дітородних органів.
Відгук нашої читачки — Вікторії Мирновой
Нещодавно я прочитала статтю, в якій розповідається про засіб Intoxic для виведення ПАРАЗИТІВ з організму людини. За допомогою даного препарату можна НАЗАВЖДИ позбутися від хронічної втоми, мігрені, стресів, постійної дратівливості, патологій ШКТ і багатьох інших проблем.
Я не звикла довіряти всякої інформації, але вирішила перевірити і замовила упаковку. Зміни я помітила вже через тиждень: з мене почали вилазити паразити і глисти. Я відчула прилив сил, мене відпустили постійні мігрені, а через 2 тижні пропали зовсім.
Кількість лактобактерій прямим чином залежить від вмісту глікогену в клітинах епітелію слизової піхви. Глікоген виступає поживним субстратом, з якого в кінцевому підсумку молочнокислі бактерії утворюють перекис водню, забезпечуючи згубну кислу реакцію середовища.
Крім корисних бактерій, у піхві мешкають і умовно-патогенні мікроорганізми, які стають хвороботворними при певних умовах. В першу чергу, атака умовно-патогенною флорою починається при зниженні кількості лакто – і біфідобактерій, тобто при дисбіозі піхви.
При дисбіозі створюються ідеальні умови для розмноження умовно-патогенної флори: гарднерели та уреаплазми. Інтенсивно розмножуючись, уреаплазми значно знижують місцевий імунітет піхви: починають пригнічувати ріст молочнокислих бактерій, рН зростає і набуває лужний характер.
Так створюються ідеальні умови для розмноження гарднерел. Уреаплазми підсилюють патогенні властивості гарднерел, в результаті чого лейкоцити не можуть повноцінно завершити фагоцитоз. Починається активний ріст анаеробів, в результаті чого лактобацили можуть зникнути зовсім.
Уреаплазмоз не має специфічної клініки, тому при поєднаному ураженні статевих шляхів, на перший план виступають симптоми гарднереллеза – бактеріального вагінозу.
Такий кольпіт може супроводжуватися вульвовагинитом, що характеризується вираженим свербінням і палінням зовнішніх статевих органів. Часто кольпіт протікає разом з уретритом.
При прогресуванні захворювання в процес втягується сечовий міхур, а далі висхідним шляхом проникає в нирки з розвитком пієлонефриту. Такий несприятливий перебіг хвороби обумовлено уреаплазменным компонентом.
Запалення каналу шийки матки при ко-інфекції виникає за рахунок уреаплазм. Як правило, эндоцервикс уражається висхідним шляхом при кольпіті. Характерно приєднання болю неинтенсивного характеру внизу живота та слизових виділень з жовтим відтінком.
Згідно з клінічними дослідженнями, гарднерели ізольовано не проникають в цервікальний канал і плодовим оболонкам.
Імунна система жінки активізується і пригнічує запальний процес на рівні піхви.
У першому триместрі вагітності прогресуюча інфекція може спровокувати викидень.


