Основи відновлення після холецистоэктомии
Кожен пацієнт зобов’язаний розуміти, що відновлювальний період пройде легше в тому випадку, якщо дотримуватися дієти. Після повернення додому хворому необхідно встати на амбулаторний облік за місцем проживання до хірурга.
Регулярність відвідування лікаря обов’язкова не тільки тим, кому треба закрити лікарняний лист. У перші дні після лапароскопії можлива поява ускладнень. Їх своєчасне діагностування і терапія помітно прискорює процес одужання. Виділяються наступні напрямки і критерії домашнього відновлення:
- Ведення правильного і здорового способу життя.
- Заняття помірними фізичними навантаженнями.
- Суворе дотримання пацієнтом необхідної дієти.
- Лікарський лікування і догляд за швом.
Період реабілітації після видалення жовчного міхура в домашніх умовах найчастіше протікає швидко і легко. Пацієнт повністю відновлюється вже через 6 місяців.
Реабілітація хворих після видалення жовчного міхура не вимагає численних лікувальних заходів. Її основа – скрупульозне дотримання рекомендацій лікаря. Повне відновлення забезпечує комплекс заходів, серед яких:
- медичні процедури;
- режимні моменти і дозування навантажень;
- корекція харчових звичок.
- Сам процес реабілітації буває первинним, постгоспитальным і віддаленим.
Первинна реабілітація після видалення органу проходить у стаціонарі. Тут закладаються її основи, проводиться інформування пацієнта про заходи, обов’язкових до виконання після операції.
В залежності від виду операції і динаміки відновлення госпітальний період триває від 2 до 7 днів.
Операцію видалення міхура проводять традиційним і лапароскопічним методом. При плановому хірургічному втручанні перевага віддається другому. Порожнинну операцію проводять у екстрених, що загрожують життю ускладнених випадках або, якщо в ході лапароскопії виявляють невиявлені раніше ускладнення.
Післяопераційний період після видалення жовчного міхура менш інвазивним методом лапароскопії демонструє переваги цього виду втручання:
- інтенсивний догляд займає мінімум часу (до 2 годин);
- невелика поверхню ран добре заживає;
- не потрібно тривалий постільний режим після видалення органу;
- невеликий відсоток ускладнень з боку органів ШКТ;
- стаціонарний період відновлення значно скорочується;
- повернення пацієнта до активного життя відбувається досить швидко.
Етап адаптації
Існує два види холецистектомії:
- Лапаратомная холецистектомія — на черевній стінці виконується розріз, через який видаляється жовчний міхур. Такий метод використовується при екстреної операції, а також у разі наявності протипоказань до лапароскопічної операції. Як і всі порожнинні операції, вимагає тривалого періоду відновлення.
- Лапароскопічна холецистектомія — в черевній стінці робиться чотири невеликих проколи, через які вводяться троакари і видалений жовчний міхур. Такий метод менш травматичний, чим порожнинна операція, тому період реабілітації набагато менше.
Реабілітація пацієнта ділиться на такі етапи:
- Ранній етап (в умовах стаціонару) триває перші 2 доби. У цей період виражені зміни, зумовлені операцією і анестезією.
- Пізній етап (в умовах стаціонару) триває з 3 по 6 день при лапароскопії, а при лапаротомії — до двох тижнів. У цей період відновлюється функція дихання, ШКТ починає пристосовуватися до роботи без жовчного міхура, активується процес загоєння операційної рани.
- Амбулаторна реабілітація триває від 1 до 3 місяців (залежно від виду операції). У цей період функції дихання і травлення приходять в норму, також відновлюється фізичний стан пацієнта.
- Санаторно-курортне лікування можна проводити через півроку після операції.
Після того як людина буде виписаний зі стаціонару, спостереження за станом на цьому не закінчується.
Через три доби пацієнту необхідно відвідати хірурга і терапевта для огляду. Наступний прийом лікар призначає через 1-3 тижні в залежності від динаміки.
Здача аналізів, зокрема, крові, відбувається через два тижні, а в подальшому лише через 12 місяців.
Якщо присутні важливі свідчення, то в перший місяць після видалення жовчного міхура пацієнту дають направлення на ультразвукове дослідження. При відсутності необхідності всі оперовані хворі проходять УЗД через рік після оперативного втручання.
По темі

У реабілітаційний період, тривалість якого може становити від 7 до 10 днів, категорично заборонено підняття важких предметів і фізична робота.
Щоб проколи зажили як можна швидше, рекомендується носити білизну з м’яких тканин. Також необхідно відмовитися на місяць від статевих контактів і занять спортом.
Величезну роль у відновленні здоров’я відіграє реабілітація після видалення жовчного міхура. Важливо розуміти, що операція не змінює кардинально життя пацієнта. Печінка буде виділяти жовч, але вона не накопичується, а поступово стікає по протоках.
Завдання пацієнта після операції з видалення міхура – допомогти організму виконувати функції видаленого органу. Основний напрямок – це неухильне дотримання правил харчування, посильні фізичні вправи, підтримуюча лікарська терапія. Реабілітація може тривати до двох років.
Відновлювальний період умовно поділяють на кілька етапів.
- Перші дві доби після лапароскопії – ранній етап перебування в стаціонарі. Максимально проявляються зміни в організмі, пов’язані з наркозом і самою операцією.
- Пізній період в умовах стаціонару може тривати від одного до двох тижнів, в залежності від методики проведення втручання. Відбувається регенерація пошкоджених тканин, нормалізація дихальних функцій, адаптується до роботи ШКТ.
- Далі відновлення після видалення жовчного міхура відбувається в умовах амбулаторії. Цей етап зазвичай займає від одного до трьох місяців.
- Подальша реабілітація після холецистектомії показана у санаторіях і профілакторіях.
Відразу по завершенні хірургічного втручання потрібен постільний режим. Через 5-6 годин пацієнту дозволено перевертатися і сісти на ліжку. Якщо самопочуття дозволяє, можна вставати. У першу добу після операції по видаленню жовчного харчування не дозволено. Можна випити трохи води без газу.
На наступну добу дають пити неміцний бульйон, знежирений сир або йогурт. Частий прийом їжі, до п’яти разів, але в невеликих кількостях. Пацієнту призначають стіл №5. Заборонено їсти грубі або жирні продукти, а також їжу, викликає здуття кишечника.
На початковому етапі хворий відчуває неприємні відчуття в місці проколів, можливо відчуття тяжкості в районі печінки. Біль іррадіює в область попереку і ключицю. Напади стихають через кілька діб після того, як виконана лапароскопія жовчного міхура.
Пацієнту призначають знеболювальні ін’єкції, курс антибактеріальної терапії, для контролю стану проводять інструментальні дослідження, лабораторні аналізи.
Щоб не виникла пневмонія, виконують дихальну і лікувальну гімнастику. Хворому не рекомендуються фізичні навантаження, слід використовувати бандаж. Нижня білизна належить мати бавовняну і м’яке, щоб не травмувати місце операції. Пацієнта виписують після зняття швів, при необхідності людина отримує лікарняний лист.
Неускладнений післяопераційний період хворий проводить вдома під контролем дільничного хірурга. Необхідно надати документ про непрацездатність цього лікаря і встати в поліклініці на облік. Своєчасне відвідування доктора дозволить виявити ускладнення і при необхідності призначити лікування після видалення жовчного міхура.
Лікар не може гарантувати позитивний результат реабілітації, якщо порушується режим після видалення жовчного міхура. Незважаючи на те, що вироблення жовчі відновлюється майже відразу, в протоках виникає застій. Щоб гарантувати нормальний відтік, необхідно пам’ятати про наступне:
- регулярний прийом їжі сприяє руху жовчі з печінки в кишечник;
- посильне фізичне навантаження посилює перистальтику проток;
- використання призначених лікарем спазмолітиків для розширення просвіту жовчних шляхів покращує стан;
- неприпустимо довго перебувати в сидячому положенні, особливо після прийому їжі, здавлювати живіт тісним одягом.
Біль справа під ребрами може зберігатися близько 2 місяців. Якщо біль швидко наростає, порушується самопочуття, приєднується нудота і блювота, підвищується температура, треба терміново звернутися за допомогою. Можливо, це ознаки захворювання інших органів.
Необхідний догляд за місцем операційної рани. Через кілька днів можна прийняти душ. Шкіру слід мити водою без мила та інших засобів, ранки не варто терти мочалкою.
Лапароскопічна холецистектомія може ускладнитися грижею рубцевої тканини. При збільшенні післяопераційного шва можлива біль, нудота і блювота. Найчастіше ускладнення виникає з вини хворого: з-за відмови від носіння бандажа, порушення правил харчування, надмірних фізичних навантажень.
Післяопераційний період вимагає дотримання суворої дієти. Потрібна серйозна коригування всього розпорядку дня, так як є слід через кожні 3,5 години. У цьому випадку порції зменшують, інакше можлива значна прибавка у вазі.
- Ранній стаціонарний етап (перші дві доби), коли максимально проявляються зміни, викликані операцією і наркозом.
- Пізній стаціонарний етап (3-6 добу при лапароскопії і до 14 діб при лапаротомії), коли відбувається відновлення функцій дихальної системи, починається адаптація шлунково-кишкового тракту до роботи при відсутності жовчному міхурі, активуються процеси регенерації в зоні втручання.
- Амбулаторна реабілітація (1-3 місяці в залежності від типу операції), коли повністю відновлюються функції травної та дихальної систем, фізична активність пацієнта.
- Активне санаторно-курортне лікування проводиться через 6-8 місяців.
Дієтотерапія — важливий компонент реабілітації хворих після холецистектомії.
Динамічне спостереження:
- огляд хірургом і терапевтом на 3 день після виписки, потім через 1 і 3 тижні;
- клінічний і біохімічний аналізи крові через 2 тижні після виписки та через 1 рік;
- УЗД призначається в перший місяць за показаннями, через 1 рік всім пацієнтам.
Лікувально-оздоровчі заходи:
- поступове нарощування навантаження на черевний прес (вправи «ножиці», «велосипед»);
- збільшення темпу і тривалості ходьби;
- дихальна гімнастика.
Дієтотерапія:
- перші 2 місяці рекомендується помірна дієта з нормальним вмістом білків, вуглеводів і жирів.
- необхідно виключити страви, багаті кальцієм, екстрактивними речовинами, жирне, смажене.
- продукти слід готувати на пару, запікати, варити.
- їсти потрібно невеликими порціями кожні 3 години.
- після прийому їжі протягом 2 годин не слід працювати в нахил або лягати.
- останній прийом їжі повинен бути як мінімум за півтора години до сну.

Медикаментозне лікування:
- при розвитку дуодено-гастрального рефлюксу (попадання в шлунок вмісту дванадцятипалої кишки) призначаються антирефлюксні препарати (наприклад, Мотіліум по 10 мг до їжі тричі на день).
- при появі ерозій слизової шлунка призначаються антисекреторні препарати (наприклад, Омепразол по 30 мг до їди двічі на день).
- при больовому синдромі, печії рекомендовані антациди (Альмагель, Маалокс, Ренні).
Немедикаментозне лікування:
- мінеральні води по ½ склянки 4 рази на день;
- фізіотерапія (ультразвук, магнітотерапія).
Варто пам’ятати, що в людському організмі немає зайвих органів. Жовчний міхур виконував функцію резервуара, в якому зберігалася концентрована жовч. Збої в роботі органу приносять сильний біль, без видалення не обійтися.
Після резекції мішечка печінка не перестає виконувати природну функцію. На одужання організму необхідний рік, протягом якого роботу, виконувану жовчним міхуром, візьмуть на себе протоки всередині печінки і великий жовчний канал. Зазначений проміжок необхідно враховувати поради.
Після процедури видалення жовчного накопичувача хворим, приблизно через місяць, призначають дієту №5, обов’язкову при холецистектомії. Вона передбачає виконання ряду правил:
- харчування бажано приймати за графіком;
- перед прийомом їжі необхідно випивати по склянці води;
- їжу приймати тільки в підігрітому вигляді, від гарячих і холодних страв тимчасово відмовитися;
- періодичність прийняття їжі – мінімум 5 разів за добу;
- обсяг прийнятих порцій невеликий;
- вживати тушковані, варені або приготовані на пару страви;
- після прийому їжі 2 години рекомендується не нахилятися та не лягати.
Особливості життя після операції
Найбільше значення в реабілітації після видалення органу мають правильні дії пацієнта. Жоден лікар не гарантує успішного результату, якщо хворий не виконує усі вимоги цього періоду відновлення життєдіяльності.
Відразу по закінченні операції за хворим ведеться спостереження до тих пір, поки він не вийде з наркозу. Цей етап займає близько двох годин. У цей же період проводиться антибактеріальна терапія, огляд ран або швів на визначення наявності виділень.
На даному етапі необхідно провести всі необхідні дії, щоб включити в роботу жовчні шляхи травної системи, що дозволить уникнути утворення спайок в області очеревини і всередині проток.
У перші добу фахівці радять вживати багато рідини. На другий день в раціон додається рідка їжа.
У цей же час здійснюється витяг дренажу, який був необхідний для відкачування рідини з черевної порожнини.
До закінчення першого дня хворому вже рекомендують встати з ліжка. При цьому перший підйом повинен відбуватися тільки під наглядом медичного персоналу, оскільки на тлі різких рухів може статися непритомність.
У деяких випадках виписка хворого відбувається вже в перший день. На рану накладається спеціальна наклейка або пов’язка невеликих розмірів. Зняття швів відбувається на сьому добу.
Якщо стан прооперованого пацієнта не ускладнюється розвитком негативних наслідків, то пацієнт переводиться на амбулаторне спостереження. Лікарняний дають на весь час, яке хворий перебував на лікуванні в умовах стаціонару, а також додатково додається 10-12 днів. В залежності від індивідуальних ситуацій тривалість лікарняного може збільшуватися.
Реабілітація після видалення жовчного міхура шляхом лапароскопії призводить до повної відсутності болю. Для цього реабілітація повинна проходити за всіма правилами.
Людині треба розуміти відповідальність перед власним здоров’ям. Відсутність жовчного міхура внесла серйозні корективи в роботу печінки і кишечника.
Жовч вкидається безпосередньо в кишечник не нормовано. Це викликає дискомфорт у функції кишечника, з яким треба навчитися жити.
Цих наслідків після видалення ЖП не уникнути. Тут важливо дотримувати дієту, спрямовану на нормальну роботу печінки.
При нормалізації стану можна поступово приступати до лікувальної фізкультури, під керівництвом інструктора ЛФК.
Допускаються заняття плаванням, дихальна гімнастика. Людям в післяопераційному періоді, на відновлення після видалення ЖП, підходять найбільш щадні види фізичних вправ з помірною навантаженням.
Гімнастичні заняття вирішуються тільки через місяць після виписки із стаціонару. Навантаження треба регулювати в помірному темпі, включати відновлювальні вправи.
Велику роль у грамотній реабілітації відіграє поведінка людини. Хірург не зможе говорити про сприятливий відновлення, якщо пацієнт не слід його вимог, рекомендацій.
Інша людина розмірковує у тому плані, що лапароскопічне видалення жовчного міхура – не складна операція, і після неї післяопераційний період сам по собі пройде без ускладнень.
Але слід враховувати той факт, що в систему ШКТ внесені серйозні зміни, і травна система, і весь організм повинні адаптуватися до нового для них станом.
Вироблення жовчі відновлюється ще на стаціонарному етапі. Але тут небажана ситуація, коли жовч не виводиться в повному обсязі, а затримується в протоках.
Їй необхідно забезпечити легке просування в кишечник. Цього можна досягти:
- правильно організований режим харчування, коли порції їжі розраховані спонукати жовч виходити з печінки і направлятися по протоках до кишечнику;
- фізичними вправами, які забезпечують потрібну організму моторику проток і кишечника;
- прийомом спазмолітиків для усунення хворобливих спазмів, розширенням проходів в протоках.
Можливі ускладнення травлення, пов’язані зі складнощами спорожнення кишечника.
Післяопераційний період для пацієнтів з видаленим жовчним міхуром – це час ретельного спостереження за своїм самопочуттям.
Для виключення запорів треба щодня вживати кисломолочні продукти; пити легкі послабляючи ліки; не захоплюватися клізмами.
Якщо після лапароскопії часто трапляється діарея, треба їсти овочі і фрукти у тепловій обробці, включити в харчування каші, приймати Лактобактерин, Біфідумбактерин. Всі ліки приймаються тільки по призначенню лікаря.

Можуть турбувати відрижка, гіркота в роті. Коли лікар каже, що ускладнень немає, треба поспостерігати за харчуванням, які продукти викликають подібні диспепсичні розлади, і регулювати травлення складом раціону харчування.
Рухова активність людини допомагає переміщатися жовчі, але навантаження повинна бути посильною.
Тривалість і інтенсивність щоденних піших прогулянок треба нарощувати акуратно, з дня на день, при бажанні і гарне самопочуття можна переходити на біг підтюпцем, але не використовувати інтенсивний біг.
Корисно плавання, як щадний вид м’язової активізації. При цьому одночасно поліпшуються і обмінні процеси у всьому організмі.
Протягом першого року після лапароскопічного видалення ЖП не можна піднімати і переносити важкі речі, сумки. Їх вага повинен обмежуватися трьома кілограмами.
Протягом року після лапароскопічного видалення ЖП в організмі відбувається повна адаптація до зміни режиму роботи, жовчний секрет виділяється в необхідній кількості, обумовленій правильним харчуванням, має необхідну консистенцію.
На цьому тлі нормалізуються процеси травлення. Людина, що пройшла планову та ефективну реабілітацію, переходить у групу здорових людей.

Люди повідомляють, що частина реабілітаційного періоду, який переноситься в стаціонарі, протікає досить важко, навіть незважаючи на цілодобову медичну підтримку.
Як повідомляється у відгуках, в рамках домашньої реабілітації хворі починають відчувати себе трохи краще. Але основне незручність, за словами пацієнтів, полягає у необхідності дотримання суворої дієти особливо в перші кілька діб.
В цілому, повідомляється, що на абсолютне відновлення після лапароскопії у людей йде від семи місяців до одного року. Про яких-небудь серйозних ускладненнях після операції не повідомляється, але потрібно постійно дотримуватися дієти, виключаючи з раціону жирну і смажену їжу. Тоді ніяких проблем зі здоров’ям не має виникнути.
Ми розглянули, як проходить період реабілітації після видалення жовчного міхура лапароскопією.
Відновлення після видалення жовчного міхура неможливо зробити ефективним, якщо не знати, які зміни відбуваються в організмі пацієнта після холецистектомії. У зв’язку з застосуванням штучної вентиляції легенів при виконанні операції порушується дихальна функція.
В області черевної стінки деякий час виявляється больовий синдром. Активність пацієнта зменшується, організм ослаблений. Після операції можуть розвиватися ускладнення, наприклад, пневмонія. Щоб уникнути ускладнень, слід виконувати дихальну гімнастику.
У місці операційного втручання розвивається набряк і запалення, що може призвести до виникнення спайок. Цей ризик зростає при проведенні лапаротомії. При лапароскопії пошкодження менш об’ємні, тому період відновлення менше.
Дізнавшись про необхідність проведення такої процедури, як лапароскопія жовчного міхура, кожна людина задається питанням, як довго живуть після цього. Якщо інші органи травлення не постраждали, оперативне втручання виконано вчасно і без ускладнень, загрози для життя немає. Видалений жовчний міхур ніяким чином не вплине на тривалість життя.
Якщо післяопераційний період проходить без ускладнень, то через рік людина може повністю видужати і повернутися до звичайного способу життя з деякими обмеженнями. Звичайно, необхідно назавжди відмовитися від смаженого, копченого, маринадів.
Особлива роль відводиться фізичної активності. Причина багатьох захворювань – це недолік руху. Тривале сидяче положення перешкоджає переміщенню жовчі, тому корисні прогулянки пішки – вони повинні бути регулярними, рекомендується плавання.
Навантаження слід збільшувати поступово. Протягом першого року після операції не можна піднімати нічого важче, чим 3 кг. Неприпустимо займатися травматичними видами спорту, наприклад, боротьбою або боксом.
Через рік організм звикає виділяти потрібну кількість жовчі необхідної консистенції. Налагоджується травний процес. Пацієнт з видужуючих переходить у категорію практично здорових людей.
З фізіологічної точки зору втрата жовчного міхура не позначиться на функції перетравлення жирів. Просто тепер головний емульгатор жирів, тобто жовч, буде надходити в кишечник безпосередньо з протоки.
Люди без жовчного міхура особливо схильні спазматичним атак. Це пов’язано з тим, що стінка протоки більш тонка і легко піддається будь-яких впливів. Такі пацієнти часто можуть скаржитися на напади больового синдрому в області проекції жовчного міхура при психоемоційному навантаженні.
Санаторно-курортне лікування показане пацієнтам, що перенесли операцію більше місяця тому. В цьому є явний сенс, оскільки таким пацієнтам рекомендують бальнеологічні курорти з мінеральними лужними питними водами.
Заходи в стаціонарі
У період перебування пацієнта в стаціонарі, до нього застосовуються такі заходи реабілітації:
- Дихальна гімнастика по 3-5 хв. 5-8 разів протягом дня пацієнту слід робити 10-15 глибоких вдихів через ніс і різко видихати ротом.
- Рання активність пацієнта. При лапароскопії можна вставати з ліжка через кілька годин після операції.
- Дієта. Щоб травна система адаптувалася до змін, слід протягом перших діб щадити ШКТ.
- Фізичні вправи для відновлення активності пацієнта.
- Медикаментозне лікування. Призначається прийом знеболюючих, ферментів, засобів для корекції парезу кишечника.
Пацієнт деякий час після операції спостерігається фахівцями:
- проходить огляд у хірурга, а також терапевта на 3 добу після виписки, через тиждень і через три тижні після виписки;
- здає загальний аналіз крові біохімічний аналіз крові через 14 днів і через рік після виписки;
- ультразвукове дослідження призначається при потребі протягом місяця, а через рік в обов’язковому порядку.
Лікувальна фізкультура:
- поетапне збільшення навантаження на черевні м’язи (вправи «велосипед», «ножиці»);
- прискорення темпу і тривалості ходьби;
- вправи для дихання.
Лікувальне харчування:
- протягом двох місяців після операції рекомендовано харчування зі стандартною кількістю жирів, вуглеводів і білків;
- слід виключити жирну, смажену та гостру їжу;
- їжу готувати на пару, відварну і запечену;
- їжу слід приймати кожні 3 години маленькими порціями;
- протягом двох годин після їжі не можна нахилятися і лягати;
- не рекомендується їсти пізніше чим за 2 години до сну.
Медикаментозна терапія:
- у випадку прояву дуодено-гастрального рефлюксу (занедбаності в шлунок вмісту 12-палої кишки) застосовуються антирефлюксні засоби (наприклад, Мотіліум);
- у разі виникнення виразки шлунка застосовуються антисекреторні засоби (наприклад, Омепразол);
- при болю, печії застосовуються антациди (наприклад, Маалокс, Альмагель, Ренні).
Немедикаментозна терапія:
- мінеральні води;
- фізіотерапевтичні процедури (магнітотерапія, ультразвук).
Поки хворий знаходиться в стаціонарі, йому слід проводити наступні реабілітаційні заходи:
- Дихальні вправи по 3-5 хвилин 5-8 разів протягом дня. Пацієнт робить по 10-15 максимально глибоких вдихів носом, потім різкі видихи через рот.
- Рання активізація хворих, коли дозволяється вставати через кілька годин після лапароскопічної операції.
- Дієтотерапія для адаптації органів травлення до нових умов роботи. Перші добу необхідно максимальне щадіння шлунково-кишкового тракту.
- Лікувальна фізкультура для швидкого відновлення фізичної активності.
- Медикаментозне лікування: ферменти, знеболюючі препарати, ліки для корекції парезу кишечника.
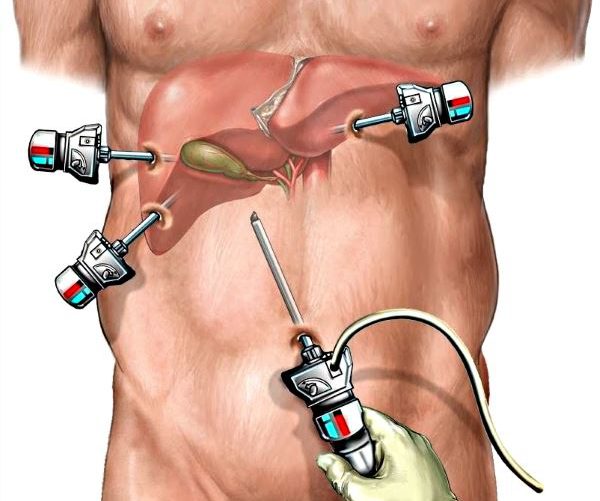
Видалення жовчного міхура лапароскопом проводиться без шкірного розрізу, з використанням високотехнологічного обладнання.
Лапароскоп забезпечує доступ до хворого органу крізь маленький надріз. В нього вводяться інструментальні троакари, міні-відеокамера, освітлення, повітряні трубки.
Це обладнання, необхідне для проведення тактично складної операції, коли хірург не вводить свої руки у відкриту порожнину, а працює інструментом.
При цьому свої дії він спостерігає у всіх подробицях на моніторі комп’ютера. Так відбувається операція лапароскопічним методом – видалення жовчного міхура.
Переваги лапароскопічної операції:
- незначна площа проколу;
- зниження кількості болів;
- коротше період відновлення.
Пацієнт при підготовці до операції проходить велике лабораторне та інструментальне обстеження, обов’язково отримує консультацію з анестезіологом.
Розглянемо докладніше, як проходить реабілітація після видалення жовчного міхура шляхом лапароскопії.

Після проведення малоінвазивної лапароскопічної пацієнт з операційної переміщається в палату інтенсивного лікування. Там він перебуває пару годин після видалення жовчного для контролю над виходом з наркозу.
У тому випадку, якщо протягом цього періоду виникнуть непередбачені ускладнення, то тривалість перебування в палаті можуть продовжити. Далі пацієнт направляється в загальну палату, в якій він буде перебувати до моменту виписки.
Протягом шести годин після малоінвазивних процедур пацієнту буде заборонено пити і підніматися з ліжка. Тільки на наступну добу можна пити просту воду в малій кількості. Робити це доведеться дрібно, по два ковтки через кожні півгодини.
У період реабілітації після видалення жовчного міхура шляхом лапароскопії підніматися з ліжка треба повільно, без різкого руху, роблячи це в присутності медсестри. На наступний день дозволяють пацієнтові вживати рідку їжу, а, крім того, вільно пересуватися по лікарні.
У перші сім днів суворо забороняється вживати каву разом з чаєм, шипучими напоями, солодощами, спиртним, жирними і смаженими стравами. У раціон допускається включати наступні варіанти продуктів:
- Вживання сиру з низькою жирністю.
- Кефір поряд з несолодким йогуртом.
- Прийом вівсянки або гречки, зварених на воді.
- Вживання запечених некислих яблук, бананів і варених овочів, пісного м’яса, приготованого на пару.
Потрібно виключити з раціону продукти, які спричиняють метеоризм поряд з посиленим відділенням жовчі, мова йде про цибулі, часнику, горосі, чорному хлібі і так далі. Протягом десяти діб після операції пацієнтові не рекомендується виконувати важку фізичну роботу, піднімати тяжкості.

Скільки триває реабілітація після видалення жовчного міхура, знають не всі. Післяопераційний період зазвичай триває від семи до одинадцяти діб. А безпосередньо на дванадцятий день пацієнтам видаляють шви (за умови, що була лапароскопія), потім видається лікарняний лист з випискою з карти.
Стаціонарне спостереження передбачає 3 етапи: інтенсивна терапія, загальний режим, виписка на амбулаторне лікування.
Інтенсивна терапія
Відразу після операції з видалення міхура за пацієнтом спостерігають до повного виходу з наркозу у середньому 2 години. В цей же час проводять заключний етап антибактеріальної терапії (введення антибіотиків), огляд ранових поверхонь або накладених пов’язок на виявлення зайвих виділень.
Загальний режим
Головною метою відновлення після видалення жовчного міхура в лікарні є як можна більш швидке і повне включення прооперованих жовчних шляхів у роботу травної системи. Це запобігає утворенню спайок в черевній порожнині і всередині проток.
Для досягнення цієї мети потрібно наповнення спустошеного перед операцією шлунка і рухова активність. Тому при неускладненому післяопераційному періоді постільний режим відміняють через кілька годин.
У першу добу після операції видалення жовчного міхура рекомендується пити воду невеликими порціями. Це не тільки «включає» травлення, але і сприяє виведенню анестетических препаратів з організму, забезпечує початок відновлення. На другий день додається дробове харчування в рідкому вигляді.
В цей же день видаляють дренажну трубку, виводить рідину з черевної порожнини, оскільки до цього часу проблема з дренажем як правило вирішена.
До кінця першої доби рекомендується вставати з ліжка. У перший раз пацієнт встає під контролем медпрацівників, оскільки різкі рухи можуть призвести до непритомності. При відсутності побічних явищ хворий пересувається в подальшому самостійно.
Щодня під час відновлення у стаціонарі оглядають і обробляють шви.
В цей час лікар дає докладні рекомендації з проведення подальшої реабілітації поза стаціонару.
Виписка
Стан після неускладненого видалення не вимагає постійного контролю лікаря, тому при нормальних показниках відновлення пацієнта переводять на амбулаторне спостереження. На руки він отримує лікарняний лист (якщо потрібно), виписку з даними про розмір втручання (для дільничного хірурга) і письмові рекомендації по відновленню.
Виписка
Стаціонарні заходи
Термін реабілітації після видалення жовчного міхура в умовах стаціонару не перевищує одного тижня. Сучасні лапароскопічні методики дозволяють скоротити цей термін до двох днів.
Головним параметром палатної реабілітації є збереження чистоти швів і ранової поверхні, що вимагає постійної заміни та санації антисептиками місць хірургічного доступу. Враховуючи виражений больовий синдром, для купірування нападу болю часто використовують «Дексалгін» і інші НПЗЗ.
Є сенс у призначенні урсодезоксихолиевой кислоти у великих дозах з перших діб постоперационного періоду. Вона відмінно покращує реологічні властивості жовчі, що важливо для хворого з калькульозним холециститом в анамнезі.
Протягом перших діб після операції з раціону пацієнта потрібно виключити жири будь-якого походження, а також швидкі вуглеводи. Варто уникати важкої білкової їжі, яка вимагає витрат енергії на перетравлення. Перевагу варто віддавати дієтичним пісним супів, легким бульйонів і кисломолочним продуктам.
Нешкідливим вважається використання в раціоні сезонних овочів і фруктів, але бажано термічно оброблених. Вкрай необхідно велика кількість лужного пиття і вітамінізованих рідин.
Після зняття швів і закінчення палатного режиму хворий відправляється додому, де він амбулаторно спостерігається у дільничного терапевта. Пацієнт відвідує лікаря, проходить необхідні обстеження, приймає призначені препарати. Через два тижні при відсутності ускладнень людина вважається працездатним.
Протягом першого місяця після втручання пацієнт продовжує дотримуватися дієти, приймає «Урсофальк», «Урсосан» і «Гептрал», живиться дробно і невеликими порціями. Фізичні навантаження не рекомендуються. Піші прогулянки на свіжому повітрі відмінно підходять для фізичної реабілітації.
Після виписки необхідно стати на облік у хірурга за місцем проживання. Саме він спостерігає за процесом реабілітації, знімає післяопераційні шви, коригує медичні призначення. Цей період може тривати від 2 тижнів до 1 місяця.
Будь-яке хірургічне втручання – стрес організму. Неможливо передбачити час, необхідний людському тілу, щоб відновитися. Відкинемо варіанти, коли слідом за операцією з’являються серйозні ускладнення, назвемо певний термін для відновлення.
Перші дні
Лапароскопічна операція не завдає такої шкоди організму, як порожнинна холецистектомія. Реабілітаційний етап неминучий. Після медичного втручання пацієнт перебуває в лікувальному закладі під наглядом лікарів мінімум 2 доби. Рекомендований цілодобовий догляд, постільний режим. Хворий у цей момент відчуває відчуття:
- Підвищене газоутворення, діарея. При дотриманні рекомендованого режиму харчування симптоми тривають два тижні.
- Біль у зоні хірургічних порізів. Больові відчуття знімаються прийомом болезаспокійливих засобів.
- Нудота. Симптом зустрічається переважно у алергетиків, викликаний застосуванням анестетиків, знеболюючих препаратів.
- Болі в порожнині живота, що виникають із-за введення повітря в черевний простір. Цей стан стає своєрідною платою за мінімальне хірургічне втручання, проходить за два тижні. У момент болю бажано гладити живіт круговими рухами за годинниковою стрілкою.
- Сильне нервове збудження. Дратівливість проходить протягом часу реабілітації.
Після завершення процедури хворому необхідний суворий постільний режим. Сідати, перевертатися дозволено через 5 годин після закінчення операції. Якщо самопочуття не вселяє побоювань, дозволяють вставати з ліжка і ставати на ноги.
Після видалення ЖП лапароскопічним методом на черевній порожнині залишаються шви, які бажано не мочити. Після двох діб можливо митися за умови захисту ранових отворів спеціальними пов’язками, стійкі до проникнення вологи і стежити, щоб не збилися.
У першу добу після процедури не можна вживати їжу. Тільки через 5 годин допустимо випити трохи води. Раціон друге доби складається з знежиреного сиру або неміцного бульйону. Частота прийому порцій їжі становить щонайменше 6 разів за добу, в малих кількостях. Обов’язкове добове споживання рідини – 2 літри.
Щоб відновлення відбулося швидше, приділяють увагу фізичній активності. Навіть повільна ходьба сприяє прискоренню регенеруючих процесів, слід враховувати, що фізичні навантаження безпосередньо після операції протипоказані.
Хворих з неускладненою післяопераційної стадією зазвичай виписують на 1-7 добу, починається етап відновлення.
Після виписування з лікувального закладу потрібно стати на облік в медичний центр. Дільничний лікар призначить подальший курс ліків і простежить за протіканням відновлення. Своєчасне звернення до лікаря дозволить уникнути негативних наслідків і не померти.
Але медпрацівник не зможе запобігти ускладнень, якщо хворий буде порушувати запропонований режим. Успішна реабілітація після видалення жовчного міхура безпосередньо залежить від виконання правил:
- носити бандаж;
- їжу приймати регулярно, в невеликих кількостях, але часто;
- регулярно обробляти рани;
- приймати ліки, призначені дільничним лікарем;
- важка фізична праця неприпустимий;
- для профілактики появи пневмонії потрібно регулярно робити дихальну гімнастику;
- статева зв’язок протипоказана перший місяць після холецистектомії;
- ранкова зарядка сприяє швидкому відновленню;
- для жінок сигналом для звернення до лікаря служить ознака: місячні не прийшли в строк;
- прийом спиртовмісних напоїв заборонено;
- дотримання запропонованої дієти обов’язково.
В ній умовно поділяють деякі етапи:
- ранній; триває 2 дні, поки пацієнт ще знаходиться під дією наркозу і оперативного втручання. Це час пацієнт перебуває в стаціонарі. Етап відновлення умовно називають стаціонарним;
- пізній; триває 3-6 днів після операції. Пацієнт перебуває у стаціонарі, у нього починає повністю самостійно функціонувати дихання, починає працювати в нових фізіологічних умовах ШКТ;
- етап амбулаторного відновлення триває 1-3 місяці; за цей час починає нормально працювати травлення і дихання, підвищується активність людини;
- етап санаторно-курортної реабілітації; рекомендується не раніше, чим через 6 місяців після лапароскопії.
Стаціонарне відновлення засноване на виконанні вправ для дихання; харчування за строгій дієті; проведення ЛФК для відновлення нормального самопочуття.

У цей час людина приймає ліки: ферменти, спазмолітики. Стаціонарне відновлення ділиться на 3 етапи:
- інтенсивна терапія;
- загальний режим;
- виписка на амбулаторне спостереження.
Терапія інтенсивного характеру триває до виведення людини з-під впливу наркозу, це близько 2-х годин.
У цей час персонал проводить антибактеріальну терапію, вводяться антибіотичні препарати, що обробляються рани.
Коли температура нормальна, пацієнт адекватний, інтенсивний етап завершується, пацієнту рекомендується перехід на загальний режим.
Основна мета загального режиму – включити прооперовані жовчні протоки в роботу ШКТ. Для цього потрібно їсти на дієті, рухатися з дозволу хірурга.
Це запобіжить утворенню спайок. Якщо немає ускладнень, постільний режим триває всього кілька годин.
У стаціонарі пацієнт проходить лабораторне та інструментальне обстеження, у нього контролюється температура, йому призначаються ліки.
Результати контрольного обстеження допомагають лікарю бачити клінічний стан пацієнта, передбачити можливість формування ускладнень.
Якщо ускладнення не спостерігаються, пацієнту вже не потрібен постійний лікарський контроль, і йому рекомендується виписка на амбулаторне доліковування.
Амбулаторна реабілітація включає динамічне спостереження провідних лікарів, проходження контрольного обстеження.
Для цього слід відразу ж після виписки прийти на прийом до дільничного хірурга, і встати у нього на облік.
Треба своєчасно відвідувати хірурга, щоб не пропустити початок ускладнень. Їх побачити і запобігти може тільки фахівець.
Вдома треба організувати харчування по дієті № 5. Слід відвідувати зал ЛФК, де з інструктором проводити лікувальну гімнастику з поступовим підвищенням навантаження на черевний прес, збільшенням часу дозованої ходьби.
Триває прийом медикаментозних препаратів: призначається антирефлюксное ліки Мотиліум, антисекреторні ліки Омепразол.
Коли турбує печія, рекомендується приймати антациди – Альмагель, Маалокс, Ренні. Крім ліки треба пити мінеральну воду без газу, проходити фізіотерапевтичні процедури.
В санаторії реабілітація спрямована на остаточне відновлення здоров’я людини. Як правило, санаторне лікування включає ванни, фізіопроцедури, дієтотерапію, ЛФК.
Санаторно-курортне лікування
Після лапароскопії жовчного міхура рекомендується санаторно-курортне оздоровлення. У спеціалізованих установах пацієнт може продовжити реабілітаційний період і пройти необхідний курс лікування. Можливе призначення таких процедур:
- вживання мінеральної води потрібної температури без газу 4 рази на день до їжі по ½ склянки;
- курс ванн – 10 процедур за 12 хвилин кожна, через день (з мінеральної та вуглекислою водою, хвоєю і радоном);
- для прискорення адаптації електрофорез з янтарною кислотою;
- щоденна лікувальна фізкультура,
- дієтичне харчування.
Паралельно призначається медикаментозна терапія. Вона допомагає відновити обмін речовин і нормалізувати стан травної системи.
Зазвичай санаторно-курортне лікування проводять через 6 місяців після операції з видалення жовчного міхура. Оздоровчі процедури сприяють швидкому поверненню людини до звичайної повноцінного життя.
Процедури, які будуть призначені, допомагають за короткі терміни відновити ослаблений після операції організм. До терапевтичним заходам ставляться:
- Бальнеолікування. Це процедура з прийняття мінеральних, радонових, вуглекислих або хвойних ванн. Тривалість одного сеансу – не більше 12 хвилин. Курс терапії – 10 днів. Процедуру проводять через день.
- Електрофорез. Янтарна кислота дозволяє коригувати адаптаційні процеси.
- ЛФК та дотримання дієтичного харчування.
- Прийом лікарських препаратів (Рибоксин, Мілдронат).
- Вживання теплої мінеральної води.

Якщо людина перенесла холецистектомію, йому просто необхідно пройти терапію в санаторно-курортних умовах.
Сучасна терапія холецистектомії передбачає мінімальне застосування медикаментозних препаратів.
Хвороблива симптоматика в період відновлення організму практично не проявляється, але іноді знеболюючі засоби можуть знадобитися. Лідером по силі і швидкості впливу, є препарат спазмолітиків – «Бускопан», можливо призначення анальгетиків типу «Кетанова» або «Парацетамолу».
Спазмолітичний больовий синдром, який можливий в жовчних протоках при виході жовчного секрету в кишечник, швидко купірується внутрім’язовими ін’єкціями «Но-шпи», а шлункові кольки і дискомфорт у шлунку знімається препаратами, розслабляють м’язи – «Мебеверином» або «Дюспатолином».
Ферментовані препарати «Фестал» або «Мезим» призначаються, як засобу при недоліку об’єму жовчного секрету. Ферменти, що входять до їх складу, сприяють розщепленню білків, жирів і вуглеводів, покращують процеси засвоєння їжі.
Для запобігання застійних процесів жовчного секрету і розвитку запальних реакцій, рекомендуються природні жовчогінні препарати типу «Аллахола» або «Холензима».
Призначаються для нормалізації метаболізму і відновлення пошкоджень структурних тканин печінки. Популярні препарати при відновному лікуванні після жовчно-міхурово резекції – «Урсофальк» і «Урсосан».
Після холецистектомії найчастіше потрібно мінімальне лікування. Хворобливі відчуття в період домашнього відновлення практично відсутні, але в рідкісних випадках може знадобитися прийом знеболюючих засобів. Для поліпшення хімічних показників жовчі лікар може призначити Урсофальк.
Після холецистектомії показано санаторно-курортне лікування. Під час такої реабілітації проводяться процедури, які допомагають відновитися після операції. До них відносяться:
- Вживання негазованих мінеральних вод в теплому вигляді по 0,5 склянки 4 рази на добу за 30 хвилин до їжі.
- Бальнеолікування. Прийом мінеральних, хвойних, вуглекислих і радонових ванн близько 12 хвилин через день. Курс становить до 10 ванн.
- Електрофорез бурштинової кислоти, прискорює адаптацію організму.
- Прийом медикаментів, що сприяють відновленню енергетичного обміну (наприклад, Рибоксину, Милдроната).
- Лікувальне харчування і фізкультура. Пацієнтові слід дотримуватися дієти і займатися спортом для відновлення організму.
Перенесена холецистектомія є прямим показанням до санаторно-курортного лікування. Процедури, наведені нижче, будуть сприяти якнайшвидшому відновленню людини після операції.
- Прийом всередину мінеральних вод в дегазированном і підігрітому вигляді по ½ склянки 4 рази на день за півгодини до їжі.
- Бальнеолікування. Радонові, хвойні, мінеральні, вуглекислі ванни до 12 хвилин на добу через день. До 10 ванн на курс лікування.
- Електрофорез бурштинової кислоти для корекції адаптаційних процесів.
- Медикаментозне лікування для корекції енергетичного обміну (Мілдронат, Рибоксин).
- Дієтотерапія та лікувальна фізкультура.
Таким чином, холецистектомія може бути проведена двома способами: лапаротомія або лапароскопія. Від цього залежить тривалість відновного процесу. Однак у будь-якому випадку реабілітація після видалення жовчного міхура проходить у кілька етапів.
Микрооперация за резекції жовчного міхура, перестающего виконувати свої функції, здійснилася. У прооперованого пацієнта виникає завдання – жити без втраченого органу. Допомогти хворому розібратися з подальшими діями покликана спеціальна інструкція.
Дієта й організація харчування
Ефективна реабілітація хворих після холецистектомії неможлива без знання особливостей розвитку змін в організмі в ході оперативного лікування.
Порушення зовнішнього дихання пов’язана зі штучною вентиляцією легень під час хірургічного втручання, щадіння передньої черевної стінки через больового синдрому, зниженням активності пацієнта, ослабленням організму.
Місцеві зміни органів травної системи проявляються розвитком набряку і запалення в зоні втручання, високим ризиком утворення спайок при класичній операції. При лапароскопическом методі обсяг пошкодження значно нижче, а отже, часу на повне відновлення знадобиться менше.
Місяць після виписки доктора рекомендують харчуватися рідкої або пюреподібного їжею. У раціон потроху додаються нові страви. Але при цьому важливо орієнтуватися на самопочуття пацієнта. Овочі використовуються тільки у відварному вигляді.
Після шести місяців реабілітації раціон може стати повним. Меню, що базується на принципах правильного харчування, повинно залишитися з пацієнтом до кінця життя. Лише в рідкісних випадках допускаються деякі порушення в дієті, але це ні в якому разі не повинно перетворитися в норму.
- Забороняється вживати смажене, жирне і копчене.
- Потрібно значною мірою обмежити випічку поряд з солодощами, гострими, консервованими і солоними стравами.
- Спиртні напої повністю під забороною, також кава і чай.
Крім того, потрібно дотримуватися ще кілька елементарних правил: безпосередньо після обіду не можна нагинатися і забороняється піднімати тяжкості, також не варто спати на животі або на лівому боці. Бажано знизити вагу огрядним людям.
Не менш важливу роль у відновний період відіграє дотримання лікувальної дієти. Саме тому фахівці у більшості випадків призначають прооперованим хворим стіл No5. Завдяки такому харчуванню відновлюється функція виділення жовчі.
Найбільш суворі обмеження присутні в перший день після лапароскопічного втручання. Пацієнту дозволено пити воду тільки через кілька годин. При сильній спразі допускається полоскання порожнини рота трав’яним відваром.
На другий день в раціон можна додати суп-пюре з овочів, сік з гарбуза, відварну нежирну рибу. Прийом їжі повинен здійснюватися дрібно маленькими порціями.
По темі
Приблизно через тиждень харчування розбавляється молочними або приготованими на воді кашами. Також можна їсти сир, кефір і дієтичне м’ясо.
З десятого дня і протягом не менше одного місяця необхідно дотримуватися щадну дієту. Вся їжа повинна готуватися методом варіння або гасіння. Страви не повинні бути холодними або гарячими. Є необхідно до 5-6 разів у день, не можна піддавати організм голодування або переїдання.
У деяких випадках лапароскопія може супроводжуватися негативними наслідками. В цілому, коли проведення оперативного втручання було здійснено вчасно, а поява каменів у міхурі не спровокувало розвиток ускладнень, то прогноз на подальше життя буде цілком сприятливим. Щоб реабілітаційний період пройшов успішно, важливо дотримуватися всі приписи лікуючого лікаря.
У зв’язку з видаленням жовчного міхура у пацієнта можуть виникати деякі проблеми з харчуванням. Усунути їх можна за допомогою дієти. Крім цього, правильне харчування допоможе усунути післяопераційний синдром.
Основним правилом дієти є не певний набір продуктів, а дотримання режиму харчування. Приймати їжу слід через однакові проміжки часу невеликими порціями. Таких прийомів повинно бути 5-6 протягом дня. Подібний режим харчування називається дробовим і застосовується для пацієнтів після холецистектомії.
З раціону виключаються смажена, гостра і жирна їжа. Особливу увагу слід звернути на температуру їжі. Пацієнтам не рекомендується вживати холодне і гаряче. Заборонено вживання газованих напоїв.
При цьому слід пити більше води. Рекомендується перед їжею випивати склянку води, так як вона нейтралізує дію жовчних кислот та захист від їх дії слизові оболонки 12-палої кишки і ШЛУНКОВО-кишкового тракту.
Крім цього, вода запобігає прохід жовчі відразу після операції, коли можуть відбутися порушення в роботі 12-палої кишки і жовч закине в шлунок. У цей момент у пацієнта може виникнути печія або гіркота у роті. Вода допомагає нейтралізувати такі процеси.
За допомогою води можна запобігти або зупинити диспептичні розлади (здуття живота, метеоризм, пронос, запор та інші). Корисним є відвідування басейну, купання у відкритих водоймах, так як при цьому відбувається м’який масаж органів черевної порожнини. Приймати водні процедури дозволяється через 1-1,5 місяця після операції.
Дієта після лапароскопії жовчного міхура є головним аспектом відновлення. Грамотно вибудуваний раціон допомагає запобігти розлад шлунково-кишкового тракту, що є частим проявом після холецистектомії.
До 4 місяців варто дотримуватися такого раціону:
- нежирне м’ясо, відварене або парове;
- відварне біле м’ясо риби;
- овочі, переважно картоплю, моркву і кабачки;
- свіжі ягоди і фрукти;
- неміцний чай, овочеві соки та фруктові напої.
Варто забути про випічці, про смажених стравах, жирному молочному. Хліб краще вживати «вчорашній». В якості десерту можна готувати собі печене яблуко з сиром, компоти, киселі. Потрібно їсти маленькими порціями, не менше 5-6 разів на добу.
Необхідно зменшити вживання продуктів з високим вмістом холестерину. Денна порція вершкового масла не повинна перевищувати 20 грамів. Молочне потрібно купувати низької жирності.
Важливо пережовувати їжу повільно, це дозволить будити ферменти, необхідні для травлення. Всі ці рекомендації покликані допомагати печінки.
Тим не менш, багато пацієнти ігнорують ці правила і починають поїдати все, що хочуть. Таке ставлення до свого організму ні до чого доброго не призведе. В медичній практиці говорять про випадки, коли хворого після холецистектомії через кілька місяців знову клали в лікарню на реабілітацію. Повернення до звичайного раціону повинно відбутися більш чим через рік.
І, звичайно, варто назавжди забути про алкоголь. Відновлення після операції – довгий шлях у напрямку до свого здоров’я. Безумовно, це вимагає терпіння і витримки, однак, щоб не допустити серйозних ускладнень, потрібно постаратися.
Важливу роль у відновленні організму відіграє фізична активність. Відразу після операції навантаження повинні обмежуватися суб’єктивними відчуттями, потім можна підключити розминку, прогулянки на свіжому повітрі.
Вироблення жовчі печінкою відновлюється ще в стаціонарі. Але оскільки ситуація, коли надмірна порція її не виводиться, а застоюється в протоках, вкрай небажана, то потрібно забезпечити їй безперешкодний рух. Це досягається:
- прийомами їжі – кожна порція стимулює переміщення жовчі від печінки до кишечнику;
- фізичною активністю – забезпечується необхідна перистальтика проток і кишечника;
- усуненням спазмів і розширенням просвітів жовчовивідних шляхів – цьому сприяють спазмолітичні препарати, призначені лікарем;
- усунення механічних перешкод – не можна довго сидіти, особливо після їжі, носити тісну в області талії і живота одяг.
Особливості харчування
Правильне харчування – це один з ключових моментів реабілітації після операції холецистектомії. Якість, кількість жовчі, її включення в загальний обмін безпосередньо залежить від регулярності прийому та складу їжі.
Режим прийому їжі
Основне правило харчування після видалення жовчного міхура – дрібність і регулярність. Добовий обсяг продуктів розподіляють на 5 – 6 прийомів. Необхідно харчуватися кожні 3 – 3, 5 години. Можливо, для цього доведеться змінити розпорядок дня, і внести корективи в організацію праці.
Рекомендації лікарів з приводу харчування після операції не унікальний, а скоріше, хрестоматиен – дотримання принципів правильного харчування:
- не включати до раціону смажене і копчене;
- обмежити надходження тваринних жирів, солодощів, випічки, гострої та солоної їжі;
- віддати перевагу натуральні продукти консервованим;
- виключити алкоголь, міцний чай і каву;
- не розігрівати блюда, а готувати безпосередньо перед вживанням.
Особливі умови
Крім загальних рекомендацій існують деякі особливості харчування при вилученому жовчному міхурі залежно від термінів реабілітаційного періоду.
Відразу після виписки протягом першого місяця їжу готують пюреподібних. Розширюють раціон поступово, не більше 1 продукту на кожну трапезу (для виявлення причин ускладнень, якщо такі з’являться). Овочі і фрукти піддають термічній обробці – тушкують або запікають.
З другого місяця до півроку відновлення після операції поступово переходять на подрібнену їжу, з часом розмір шматочків збільшують. Овочі і фрукти вживають в свіжому вигляді.
З другого півріччя реабілітації склад продуктів стає повним.
У перші дні і тижні після операції трапляються неприємності з випорожненням кишечника. Найчастіше видужуючих турбує запор. Цілком зрозуміла з точки зору фізіології ситуація не додає оптимізму. Рекомендується:
- збільшити кількість овочів у раціоні;
- регулярно вживати свіжі кисломолочні продукти;
- дозувати фізичне навантаження – надмірне її збільшення або зниження може викликати запор;
- за рекомендацією лікаря приймати проносне, не знижує перистальтику надалі;
- не зловживати клізмами – крім перерозтягнення товстого кишечника це може викликати збіднення мікрофлори, і без того нестійкої на перших етапах реабілітації.
Режим прийому їжі
Можливі наслідки хірургічного втручання
Сучасні методи виконання лапароскопії дозволяють лікарям проводити операції, по завершенню яких пацієнти відновлюються швидше, чим після лапаротомії. Але навіть мінімальне хірургічне втручання не відбувається без наслідків. Адже видаляють не окремо камені з жовчного накопичувача, але і власне орган.
По завершенні операції лікар може діагностувати ускладнення:
- Кровотеча. Стан відбувається порушення цілісності стінок кровоносних судин.
- Проникнення жовчі в область черевної порожнини. У пацієнта виникає біль внутрішніх органів у подреберном просторі, зростання температури.
- Інфікування місця проколу. Випадково занесені бактеріальні інфекції викликають сильні болі, призводять до почервоніння, набряклості області рани.
- Пошкодження стінок кишечника. Діагностується посилений больовий синдром, висока температура тіла, при запущеній стадії можливий перитоніт.
- Неякісно виконане дренування призводить до додаткових ускладнень.
Вищезазначені ускладнення виникають вкрай рідко, усуваються в робочому порядку.
У післяопераційний період у 10-30% пацієнтів утворюється постхолецистектомічний синдром. Так фахівці називають комплекс симптомів, що спостерігаються після холецистектомії. Захворювання характеризується ознаками:
- Порушення стільця;
- Нудота;
- Підвищена (37-38С) температура;
- Надмірне газоутворення;
- Жовтушність шкірних покривів;
- Больові спазми правого боку з прострілом в ключицю або плече;
- Слабкість.
Постхолецистектомічний синдром – порушення нормального функціонування жовчовивідних проток, підлягає відповідній етіологічної терапії. Своєчасне медичне втручання позбавить від серйозних наслідків.
Після видалення накопичувача жовчі життя триває, але у функціонуванні організму відбуваються зміни. Людина повинна зрозуміти: обмеження прийому їжі неминучі, певним чином оздоровлюють організм. Отже, втручання сталося, розглянемо наслідки.
Як правило, у пацієнтів в життя після видалення жовчного міхура, не відбувається ніяких негативних наслідків. Це в ідеалі, а в реальному світі, людина, яка перенесла операцію, схильний до цілого комплексу симптомів, зокрема психологічних, отримали назву «Постхолецистектомічного синдрому».
Накопичені за роки хвороби відчуття, не відпускають пацієнта навіть після такого факту, як операція з видалення жовчного міхура. Всі також колишнього хворого мучить сухість і , турбує біль в правій підреберній області, також викликає непереносимість і нудоту вид жирної їжі.
Всі ці симптоми відносяться до психологічного стану хворого і мало пов’язані з внутрішніми процесами, що протікають всередині пацієнта, як хворий зуб, який вже видалили, а він продовжує давати хворобливе відчуття.

Але якщо подібні симптоми тривають протягом тривалого часу, а операція була проведена не своєчасно, отже, причини можуть бути приховані у розвитку супутніх захворювань. Основні причини, що призводять до негативних наслідків після видалення жовчного міхура:
- Захворювання ШКТ
- Рефлюкс
- Патологічні зміни виводять жовч шляхів
- Неякісно виконана операція
- Загострення захворювання підшлункової залози та печінки
- Хронічний гепатит
- Дисфункція сфінктера Одді.
Для запобігання постхолецистектомічного синдрому проводять ретельне обстеження пацієнта, як до операції, так і в післяопераційний період. Велике значення приділяється загальним станом пацієнта та наявності супутніх або хронічних захворювань.
Після видалення жовчного міхура лапароскопічним методом часто розвивається постхолецистектомічний синдром, для якого характерні періодичні викиди жовчі в 12-ти палу кишку.
Такий стан часто супроводжується:
- нудотою;
- болючими відчуттями в області живота (болить правий бік);
- блюванням;
- підвищеним метеоризмом;
- печією;
- порушенням стільця, зокрема, проносом;
- відрижкою з кислим присмаком;
- підвищенням температури тіла.
Подібну клінічну симптоматику усунути вдається не завжди. Щоб зменшити прояв симптомів, фахівці рекомендують дотримуватися правильного харчування, а також приймати призначені лікарем медикаментозні засоби, дія яких спрямована на відновлення роботи органів шлунково-кишкового тракту.
Після лапароскопії жовчного міхура ускладнення виникають у рідкісних випадках, але ризики відкидати все ж не варто. Розвиток негативних наслідків може діагностуватися не тільки під час проведення хірургічного втручання, але також і в реабілітаційний період.
Серед найбільш часто зустрічаються можливих ускладнень виділяють:
- перитоніт;
- грижу;
- пошкодження судин;
- артеріальний кровотеча;
- процес нагноєння проколів.
У разі, якщо ускладнення уникнути не вдалося, хворого необхідно терміново госпіталізувати.
Після видалення проблемного органу – жовчного міхура – хворому належить продовжувати лікування інших недуг. В основному мова йде про панкреатиті, а також про порушення травної системи. Наслідки після лапароскопії часто загострюють ряд проблем. Найпоширенішими з них є:
- інфікування ран;
- потрапляння жовчі в очеревину;
- травми на сусідніх органах, отримані в процесі операції;
- пневмонія;
- панкреатит;
- утворення тромбів поблизу швів.
Рухова активність
Нехтування фізичними навантаженнями здатне звести нанівець всі заходи по досягненню високої якості життя після операції на жовчному міхурі. Малорухливий спосіб життя – причина багатьох бід, у тому числі і пов’язаних з переміщенням жовчі.
З перших днів після операції тілу дається посильне навантаження.
Регулярними (а краще щоденними) повинні стати піші прогулянки. Їх тривалість і інтенсивність збільшують поступово, можна з часом додати біг підтюпцем. А ось інтенсивний біг не рекомендується.
Дуже корисне плавання. Це самий щадний спосіб активізувати м’язи і обмінні процеси.
Протипоказані після видалення жовчного міхура важка атлетика, травматичні види спорту (боротьба, бокс, командні контактні гри), веслування.
На першому році після операції не рекомендується піднімати вагу понад 3 кг

Гарантією того, що жовч не буде застоюватися, і людина буде володіти хорошим самопочуттям є рухова активність, помірна, але щоденна.
Через деякий час можна і потрібно починати вести активний спосіб життя. Починати слід з піших неспішних прогулянок на свіжому повітрі. Прогулюючись щоденно по 1 годині, людина сприяє правильному відтоку жовчі, збагачує тканини киснем.
Через 2 місяці добре було б почати відвідувати басейн. Водні процедури мають благотворний масажну дію на м’язи живота, приводять їх в тонус. А ось для тих, хто вміє стояти на лижах, потрібно згадати, як це робиться. Лижний спорт допоможе зміцнити імунітет.
Що стосується інтимного життя, то її можна відновити лише через 1,5 місяця після оперативного втручання. Доктор при черговому відвідуванні порадить пацієнту зайнятися лікувальною гімнастикою і підбере конкретні види вправ, грунтуючись на віці, а також фізичної підготовки людини.
Вправи стоячи.
- Спочатку необхідно робити невеличку розминку – ходьба на місці в розміреному неспішному темпі.
- Розвороти тулуба поперемінно в різні боки, руки на талії.
- Не змінюючи положення рук, виконати відведення ліктьових суглобів тому на глибокому вдиху.
Лягти на спину.
- Випрямлені ноги підтягуємо до сідниць, повертаємо назад, при цьому п’яти відривати від поверхні можна.
- Піднімаємо на висоту долоні, ступні від підлоги, розводимо нижні кінцівки в сторону і на видиху повертаємо в початкове положення.
Перевертаємося на живіт.
- Руки довільно маємо уздовж корпусу. Ноги згинаємо, робимо вдих, випрямляти – повільний видих.
- Кладемо праву руку на живіт, а ліву руку вздовж тіла, ноги рівно. Набираємо повні легені повітря і вип’ячуємо що є сили черевну стінку, потім повільно видихаємо і намагаємося максимально втягнути живіт назад.
Всі описані вправи потрібно робити не менше 6 разів.
Рекомендації після лапароскопії
Щоб повністю відновитися як психологічно, так і фізично після хірургічного втручання, може знадобитися до півроку. Але в більшості випадків стан хворого нормалізується за більш короткий період часу.
По темі
Щоб відновлювальний період пройшов швидко і без ускладнень, необхідно дотримуватися деяких нескладних правил:
- відмова від інтимної близькості близько місяця після лапароскопії;
- дотримання дієтичного харчування, що сприяє нормалізації роботи шлунково-кишкового тракту, запобігання запорів, підвищеного газоутворення і інших розладів;
- заняття фізичними навантаженнями не раніше, чим через 60 днів;
- огорожа організму від підняття важких предметів на три місяці.
Фахівець після проведення операції рекомендує прооперованого носіння бандажа. Тривалість його застосування становить близько двох місяців. Важливо запам’ятати, що носити бандаж довше зазначеного терміну не рекомендується, оскільки це може призвести до атрофированию м’язової тканини.
Якщо дотримуватися всі рекомендації фахівців, то відновлення хворого проходить максимально ефективно. І вже через деякий час він повертається до свого звичайного способу життя.

Зазвичай пацієнти відновлюються досить швидко. Все ж реабілітація після лапароскопії жовчного міхура повністю завершується, коли пацієнт відновлюється і у фізичному плані, і в психічному.
Враховуються всі психологічні аспекти відновлення, для їх здійснення потрібно близько півроку.
Весь цей час людина живе звичайним повноцінним життям. За цей час накопичується необхідний резерв для повної адаптації до звичного життя, робочим навантаженням, повсякденних стресів.
Обов’язкова умова: відсутність супутніх захворювань.
Нормальна працездатність зазвичай відновлюється через 2 тижні після операції. Більш успішна реабілітація триває трохи довше, і має свої правила.
Умови реабілітації:
- статевий спокій – 1 місяць;
- правильне харчування;
- профілактика закрепів;
- заняття спортом – через 1 місяць;
- важка праця – через 1 місяць;
- підйом ваги 5 кг – півроку після операції;
- продовження лікування у фізіотерапевта;
- 2 місяці носити бандаж;
- продовження прийому медикаментів за рекомендаціями лікаря.
Післяопераційний період часто супроводжується запорами. При правильному харчуванні від них можна поступово позбутися.
Але схильність до закрепів залишиться на все життя. Для цього доведеться постійно мати під рукою легкі проносні засоби, або перейти на рецепти народної медицини.
Рекомендується відразу ж після виходу на амбулаторне відновлення організувати вдома харчування по столу № 5.
Це саме раціональне харчування, потрібне пацієнта на час реабілітації після лапароскопії жовчного міхура, і взагалі на все життя.
Поступово можна відходити від суворих вимог столу № 5, але тільки ненадовго, і знову повертатися до строгій дієті.
Більшості пацієнтів рекомендується регулярно проводити курси дренажу. Його мета – забезпечити відтік жовчі, виключити її застої.
Після лапароскопії ЖП пацієнт обов’язково тривалий час, якщо не все життя, буде приймати лікарські препарати.
Відразу ж після операції проводиться курс антибіотиків з метою виключення проникнення інфекції, розвитку запалення.
Зазвичай це фторхінолони, традиційні антибіотичні препарати. Ознаки порушення мікрофлори вимагають прийому про – або пре – биотиков.
Тут добре працюють Лінекс, Біфідум, Біфідобактерин. При наявності спазмів у оперованої області рекомендовано приймати спазмолітики: Но-шпу, Дюспаталин, Мебеверин.
Якщо діагностуються супутні захворювання, використовується етіологічна терапія. Відсутність жовчного міхура вимагає прийому ферментів – Креону, Панкреатину, Микразима.
Коли людину турбує скупчення газів, воно коректується Метеоспазмилом, Эспумизаном. Щоб нормалізувати функції 12-палої кишки, рекомендується приймати Мотиліум, Дебридат, Церукал.
Будь-який прийом препаратів потребує погодження з лікарем. Треба отримати консультацію і конкретне призначення, а потім купувати ліки в аптечній мережі.
Це правило обов’язково відноситься і до прийому гепатопротекторів, рекомендованих для захисту печінки. Їх прийом довгий, від 1 місяця до півроку.
Діючий компонент – урсодезоксихолиевая кислота захищає слизові оболонки печінки від токсичного дії жовчі.
Препарати є життєво значущими, бо печінки потрібна надійна захист від жовчних кислот, що виділяються безпосередньо в кишечник.
Підсумки
У переважній більшості випадків дотримання цих нескладних правил забезпечує успішну реабілітацію після операції з видалення жовчного міхура. Не варто забувати про планові огляди у лікаря, а також необхідність консультації у випадку появи нових симптомів, при зміні самопочуття в гіршу сторону.
Приблизно через 1 рік після видалення організм звикає до нового способу життя, навчається виділяти жовчний секрет потрібних складу та густоти, процес травлення стабілізується. Пацієнт, що переніс успішну операцію і не менш успішну реабілітацію, перестає бути видужуючим, а переходить у розряд практично здорових людей.
Терапевтичні ускладнення: «Постхолецистектомічний синдром»
У перший час після хірургічного втручання можуть виникати труднощі з випорожненням кишечника. Щоб позбутися такого стану фахівці рекомендують дотримуватися наступних правил:
- більше вживати свіжих овочів;
- скорегувати фізичну активність, оскільки помірні навантаження сприяють безперешкодному виведенню шлаків з організму;
- кожен день їсти сир з мінімальною жирністю;
- приймати проносні засоби при гострій необхідності, але тільки після консультації з лікарем;
- не користуватися дуже часто клізмами, це може не тільки розтягнути товстий кишечник, але і спровокувати загибель ослабленою мікрофлори.
У випадку, якщо хворого турбує пронос, необхідно:
- включити в раціон харчування термічно оброблені овочі та фрукти;
- є каші;
- приймати добавки, що сприяють відновленню кишкової мікрофлори.
Медикаментозна терапія полягає в прийомі таких препаратів:
- Мотиліум – якщо діагностовано дуодено-гастральный рефлюкс;
- Омепразол – для усунення ерозій на слизовій оболонці шлунка;
- Маалокс або Ренні – для зняття больового синдрому і усунення печії.
Для відновлення травної системи також можуть бути призначені фізіотерапевтичні процедури – опромінення ультразвуком або магнітотерапія. Також рекомендується пиття мінеральної води по 100 мілілітрів не менше чотирьох разів на добу.
Для сучасної медицини видалення жовчного міхура є в типових і неускладнених випадках простим втручанням. Якщо людина вчасно доставлений в госпіталь і стан його не є ускладненим, найімовірніше, він благополучно покине лікарню протягом семи діб. Але наявність травматизації м’яких тканин і аномалії розвитку можуть погіршити протягом реабілітації.
У разі проведення порожнинної операції (лапаротомії) пацієнт підлягає передопераційної антибіотикотерапії з метою попередження розвитку інфекційних ускладнень ранових поверхонь. Після проведення інтервенції хворому протягом доби внутрішньовенно струминно призначається антибактеріальний препарат широкого спектру дії. При наявності позитивної алергічної проби, препарат замінюють іншим з групи загального спектру.
У нормі пов’язка, яка накладає на шви, може мокнути перші кілька діб після операції. У випадку більш тривалого підтікання з рани йдеться про гнійному ускладненні. У цьому випадку вона буде набрякла, болюча при дотику. Пацієнт буде скаржитися на загальне нездужання і біль в області рани.
Рішенням проблеми стане використання антибактеріальної терапії, яка повинна бути прицільної, після виділення чистої культури збудника і визначення чутливості виділеного штаму до антибіотиків, а при необхідності – хірургічна ревізія швів з заміною дренажів.
У разі наявності важкого гнійно-септичного процесу у черевній порожнині пацієнта існує ризик розвитку перитоніту. Це можливо і при несвоєчасному зверненні за медичною допомогою. Постановка даного діагнозу вимагає негайного оперативного втручання.
Виділяють кілька варіантів холециститу: флегмонозний і гангренозний типи. Обидва типи пов’язані з наявністю гною в області стінки жовчного міхура. Якщо при певному збігу обставин стінка втрачає свою цілісність, гній з жовчю потрапляє у подпеченочное простір, викликаючи поширення інфекції. Саме цей процес і називається жовчним перитонітом.
Хворі, що потрапили в таку ситуацію, негайно оперуються шляхом лапаротомії з промиванням черевної порожнини розчинами антисептиків і масивної антибіотикотерапією. Реабілітація після операції по видаленню жовчного міхура в такому разі може сягати до двох тижнів на палатному режимі.
Після видалення жовчного міхура можливий рецидив камнеобразующего процесу в жовчному протоці, або резидуальний холедохолітіаз. Він характеризується вираженим больовим синдромом в області правого підребер’я, незначною жовтяницею механічного типу, підвищенням температури тіла.
Усувається проблема з допомогою холеретиков і холекинетиков (засобів, що покращують освіта і відтік жовчі), а також нестероїдними протизапальними засобами. Відмінно виручають в даному випадку урсодезоксихолиевая кислота з адеметионином.
Желчеістеченіе
Витікання жовчі є патологічним ускладненням раннього постоперационного періоду, пов’язаних з надмірним відтоком жовчі по дренажних трубках і в черевну порожнину. Являє собою досить рідкісний випадок і зустрічається у 0,7% прооперованих пацієнтів. Коригується за допомогою ендоскопічного втручання в зону загального жовчного протоку.

Якщо у хворого на 4-6 добу дренажні трубки вже майже сухі, вважається, що йому не загрожує желчеістеченіе. Також про це може свідчити відсутність рідини в черевній порожнині, підтверджений УЗД. У такому разі дренажні трубки вилучаються і контроль УЗД не проводиться.
Під час раннього періоду реабілітації після видалення жовчного міхура пацієнт приймає антибіотик. Перед призначенням хворому обов’язково повинні провести пробу. У разі позитивної проби група антибактеріального засобу змінюється.
Серед інших препаратів, які приймає пацієнт в ранньому постопераційному періоді, фактично немає таких, що здатні викликати алергію або анафілаксію. В основному хворі приймають жовчогінні препарати (холеретики, холекінетики).
Дані медикаменти є слабоаллергенными, рідко викликають індивідуальну непереносимість. Але у разі виникнення симптомів важкої алергічної реакції слід негайно викликати швидку допомогу.
З тромбоэмболическими ускладненнями ризикують зіткнутися пацієнти, що перенесли порожнинну операцію, і обличчя, що страждають хронічною венозною недостатністю. Справа в тому, що при лапаротомії в якості передопераційної підготовки хворого вводять невелику кількість низькомолекулярного гепарину для попередження тромботичних ускладнень певного контингенту хворих.
Пацієнти, які страждають венозною недостатністю, часто мають велику кількість мікротромбів у венозних судинах нижньої кінцівки. Тому при використанні антикоагулянтів швидкого дії у них завжди зберігається ризик тромбоемболії (гострої закупорки кровоносної судини тромбом).
Проблеми пацієнта після резекції жовчного міхура іноді виявляються різними ускладненнями:
- Порушеннями в серцевих функціях, особливо у пацієнтів літнього віку.
- Післяопераційною пневмонією.
- Тяжким порушенням функцій печінки з розвитком холемических геморагій (зниження згортання крові).
- Парезом кишечника і шлунка (частковий параліч).
- Нагноєнням рани після холецистектомії з високою температурою.
- Утворенням жовчних нориць.
- Розвитком ознак «механічної жовтяниці», як наслідок пропущених і неизъятых конкрементів, рубцевих проточних стриктур (звуження протоки), або наявності нерозпізнаного новоутворення.
Деколи похибки в самій техніці проведення операції провокують ускладнення у вигляді:
- вторинних кровотеч внаслідок зісковзування нитки, якої в процесі операції перев’язувалися судини (зісковзування лігатури), або як наслідок зниження згортання крові при нестачі вітаміну «До» (холемическое стан);
- розвитком жовчного перитоніту, внаслідок підтікання жовчі з пошкодженого печінкового ложа, коли своєчасно не був встановлений дренаж, або тампонада порожнини очеревини;
- звужень і непрохідності жовчовивідних проток, як наслідок неправильного ушивання ділянки розтину або помилок у техніці дренування, що призводить до рубцювання і стриктуре (стягання проток) і їх непрохідності;
- поранення в процесі операції печінкової артерії або венозного стовбура (ворітної вени печінки). Наслідки проявляються геморагіями.
Біль в правому підребер’ї з’являється внаслідок втрати ЖП після ХЕ і виключення з процесів травлення жовчно-протоки секрету, викликаючи в організмі перебудову в роботі системи жовчовиділення. З втратою органу сповільнюється трафік жовчного секрету і його концентрація в протоках.

У зв’язку з цим у прооперованих пацієнтів, позбавлених ЖП повністю відсутні, або відбуваються порушення в адаптивно-компенсаторних можливостей органів гепатобіліарної (печінка, жовчні протоки) і панкреатодуоденальної (жовчні та панкреатичні протоки, підшлункова залоза і 12 перстная кишка) зонах з розвитком відповідних патологічних ознак.
Ще одна з причин розвитку гострого та хронічного больового синдрому з приєднанням диспепсичних розладів, обумовлена неспроможністю функцій м’язового клапана – З (сфінктера Одді), яка розвивається після операції.
Клінічно проявляється дисфункціями в процесах відтоку панкреатичного і жовчного секрету, провокуючи болі в області епігастрії або зоні правого підребер’я з иррадиированием в спину і лопатку з правого боку.
Розвиток внутрішніх болю у пацієнтів з дисфункцією м’язового клапанного апарату після резекції ЖП відбувається у відповідь на розтягнення проточних стінок, внаслідок швидкого збільшення тиску всередині проток і подразнення рецепторів болю, розташованих в м’язовій проточною оболонці.
Не останню роль у розвитку больового синдрому після хірургічного втручання, грають моторно-тонічні порушення рухових функцій мускулатури жовчовивідних проток, що призводять до дисбалансу скорочувальної діяльності.
Болить шлунок після холецистектомії, як правило, внаслідок збоїв у функціях ШЛУНКОВО-кишкового тракту та розвитку неприємної диспептической реакції, викликаних оперативним втручанням. Практично У всіх хворих після проведеної операції відзначається активне зростання мікробних патогенів у травному відділі тонкої кишки (переважають штами коллі).
Фізичні навантаження
Якщо нехтувати фізичною активністю, то всі зусилля, які були докладені в період реабілітації після лапароскопії жовчного міхура виявляться марними. Малорухливий спосіб життя – головний провокуючий фактор розвитку безлічі проблем зі здоров’ям, у тому числі тих, що пов’язані з рухом жовчі з організму.
Тіло піддається посильним навантажень відразу після хірургічного втручання. Кожен день необхідно здійснювати прогулянки на свіжому повітрі. Тривалість їх можна збільшувати поступово. Головне, не бігати підтюпцем.
Не менш корисним буде зайнятися плаванням. Це найбільш щадний метод, який сприяє активізації м’язових тканин і обмінних процесів.
Не рекомендується після лапароскопії займатися важкими і травматичними видами спорту. Також протягом перших 12 місяців є обмеження щодо підняття тягарів – допускається не більше 3 кілограм.
Тренувально-відновлювальна (ЛФК) реабілітація після ХЕ
Фізичні навантаження пацієнтам, які перенесли ХЕ рекомендуються вже з перших годин після операції. Вони необхідні для запобігання ускладнень травної, дихальної, серцево-судинній та інших системах. Відновну ЛФК терапію поділяють на три етапи:
- ранній – перші три дні після ХЕ;
- середній – з четвертого по сьомий день;
- тренувально-відновлювальний – з восьмого дня до виписки.
Згідно з клінічними спостереженнями, у прооперованих пацієнтів, відразу відзначаються порушення дихальних функцій, артеріальний спазм і зміщення положення діафрагми, що погіршує дихальні функції. Погіршуються функції травлення, а вимушене лежаче положення сприяє затримці виходу газів, сечовипускання та інших порушень.
Раннє застосування ЛФК терапії сприяє:
- швидкому виведенню з організму анестезуючих засобів;
- нормалізації тиску і пульсу;
- поліпшення процесів жовчовиділення і кровообігу, попереджаючи утворення венозного тромбозу;
- активізації системи дихання.
Вже після закінчення 3 годин після ХЕ проводиться сеанс дихальної гімнастики на відновлення грудного дихання. Вправа проводиться в лежачому положенні. Пацієнт дихає повільно, вдихаючи повітря носом, повільно видихаючи ротом – до 10 разів, через кожну годину.
Крім дихальної гімнастики, виконуються вправи для кінцівок – чергування згинань і розгинань (стопи сковзають по постелі) – повільно до 6 разів. На 2, 3 день додається ходьба на місці, по палаті, по сходах – від 10 до 15 хвилин 2/день.
На наступному етапі, до вправ з ходьби додають гімнастику, сидячи на стільці нахили тулуба в різні боки поперемінно з піднятими руками. Стоячи, повільно, виконуються присідання і перекати стоп – носок-п’ята. До 20 хвилин 2/день.
Останній етап включають комплекс вправ, поступово збільшуючи навантаження на прес. Лежачи горілиць – «велосипед» і «ножиці», на боці – по черзі піднімаючи ноги в сторони. Гімнастику форсованого дихання (повільний і середній темп), тривалістю до 25 хвилин проводять на повітрі.
В залежності від стану хворого, комплекс ЛФК змінюється на розсуд лікаря реабілітолога.


