Опис недуги
Вірусна пневмонія – це гостре запальне захворювання, викликане вірусами і вражає нижні відділи дихальних шляхів. Цей вид запалення легенів вважається типово дитячою хворобою.
Батьки дітей з великою пересторогою ставляться до цього недугу. Вважають його одним з найпідступніших, причому роблять вони це не дарма. Не завжди дорослі можуть швидко розпізнати і відрізнити симптоми запалення від іншого якогось вірусного захворювання.
Як вчасно розпізнати ознаки вірусної пневмонії у дітей? Як лікувати та як попередити це захворювання? Про це далі докладно буде розказано в статті.
Призначення антибіотиків при вірусній пневмонії у дітей – це необхідний захід. Незважаючи на те, що ці препарати негативно впливають на ШКТ і пригнічують імунну систему, без них немає шансів на одужання.
Паралельно з антибіотиками призначається терапія, спрямована на підтримку роботи шлунку і кишечника. Дитини на цей період потрібно забезпечити легким, але корисним і калорійним раціоном харчування.
Лікування вірусної пневмонії у дітей спрямоване на усунення вогнищ прояви хвороби. З антибіотиками лікар призначає:
- муколітичні препарати, що полегшують відходження мокротиння.
- жарознижуючі засоби для поліпшення самопочуття дитини.
Достатня отримання рідини допоможе поліпшити стан дитини. Пиття повинне бути рясним і теплим: чиста вода (негазована), чаї, соки, компоти. Не можна допускати зневоднення на фоні високої температури, крім того, рясне пиття посприяє відходу мокротиння.
Не варто збивати температуру, якщо вона піднялася до позначки 37 градусів. Підвищення температури свідчить про те, що організм активно бореться з мікробами. Давати дитині жарознижуючі засоби слід, коли температура стає вище 38.
Лікування антибактеріальними препаратами може тривати від семи до десяти днів. Якщо є ускладнення, терапія буде продовжена лікарем на більш тривалий термін.
Важливо своєчасно проводити лікування респіраторних захворювань, які можуть спровокувати вірусну пневмонію. До таких захворювань належать:
- грип;
- ГРВІ;
- ангіни;
- тонзиліт;
- фарингіт;
- бронхіт;
- гайморит.
Під час епідемій батьки повинні обмежити дитину від контактів з хворими дітьми, тимчасово скоротити відвідування багатолюдних місць і стежити за особистою гігієною дитини.
Температура і її відсутність при пневмонії
Стандартним ознакою пневмонії є підвищення температури. На перших порах вона не піднімається вище 38 градусів. У більшості випадків високі значення показника можуть спостерігатися тільки ввечері.
Вранці температура може опуститися до 36,6 градусів за Цельсієм. Тривалість періоду залежить від організму дитини. Якщо хворий володіє сильним імунітетом, стан може тривати протягом тижня.
З-за подібної поведінки хвороби лікування часто не починається вчасно. Більшість батьків впевнені, що у дитини звичайне ГРЗ. Однак експерти радять насторожитися, якщо підвищена температура не зникає протягом 5 днів.

Пневмонія у дитини — підступне захворювання. Вона може протікати зовсім без температури. Потім можливі різкі стрибки показника до 39-40 градусів. Після застосування антибіотиків може спостерігатися зниження температури.
Несвоєчасний початок лікування подовжує і ускладнює процедуру боротьби з захворюванням. Діти складніше переносять високу температуру. Подібний стан може призвести до виникнення судом.
Температура приходить в норму після проходження курсу лікування. Якщо значення показника підвищений, це говорить про неграмотну боротьби з пневмонією або розвитку ускладнень.
Якщо температура тримається на рівні 38 градусів, використання жарознижуючих не рекомендується. Їх варто застосовувати, коли невтручання може нанести додатковий шкоди організму. Потрібно враховувати, що при температурі, близькій до 40 градусів, тваринний білок починає згортатися.
Відсутність температури ще не говорить про те, що у дитини немає пневмонії. Показник не підвищується, якщо в організмі дитини присутня хронічна інфекція або є патологія імунної системи. Іноді кашель також може бути виражений слабо.
Виною тому стає загальна слабкість організму. Однак існують симптоми, що дозволяють відрізнити пневмонію без температури від інших різновидів захворювань. Негайна госпіталізація необхідна, якщо спостерігається:
- синюшність носогубного трикутника;
- задишка;
- утруднене дихання;
- біль у грудній клітці.
Ознаки можуть з’явитися на тлі сонливості, слабкості та пригніченості. Шкіра у дитини стає блідою, слизові оболонки висихають. Спостерігаються ознаки загальної інтоксикації організму.
Діти шкільного віку, підлітки. Як проявляється це захворювання у них?
Одна з особливостей пневмонії — поліетіологічность. Це означає, що для різних вікових груп збудники захворювання можуть розрізнятися. Вид мікроорганізмів, що викликають пневмонію, залежить і від стану імунної системи дитини, а також від умов і місця проживання людини. До появи захворювання в дитячому віці може призвести вплив:
- пневмококів;
- мікоплазми;
- хламідій.
Вищеперелічені мікроорганізми найбільш часто провокують хворобу. Однак список її збудників значно ширший. До появи проблеми може призвести вплив золотистого і епідермального стафілокока, кишкової палички, грибків, вірусів, мікобактерій туберкульозу, пневмоцист та ряду інших патогенних мікроорганізмів.
Нерідко пневмонія розвивається на фоні інших захворювань. До появи проблеми можуть призвести:
- ГРВІ;
- рахіт;
- переохолодження;
- перенесений стрес;
- вроджений порок серця;
- нестача вітамінів;
- імунодефіцит;
- попадання в дихальні шляхи блювотних мас при ковтанні їжі або стороннього тіла.
Зазвичай хвороба провокують бактерії. Однак призвести до появи пневмонії можуть і віруси. Найчастіше вірусною пневмонією хворіють діти на першому році життя. Збудники можуть потрапити в дихальні шляхи повітряно-крапельним шляхом.
Пневмонія може стати первинним процесом або виникнути як ускладнення почалося запалення верхніх дихальних шляхів або інших органів. Частіше реєструється другий вид захворювання в дитячому віці.
Характерні симптоми пневмонії у дитини до року мають деякі відмінності. Батькам слід звернути увагу на дихання, на частоті якого можна визначити наявність запального процесу. Ознакою пневмонії є кількість дихальних рухів, що перевищують норму.
Придивившись уважно до шкірі між ребрами, можна помітити, як вона втягується при вдиху. Зазвичай це відбувається з одного боку ураженої легені.
Найважливішою ознакою при пневмонії вважається посиніння шкіри в області верхньої губи, що сигналізує про дихальної недостатності. Іноді ціаноз може спостерігатися на всьому тілі.
Більшому ризику захворіти на вірусну пневмонію схильні діти зі зниженим імунітетом. Чим слабкіше імунна система, тим імовірніше, що запущена застуда або грип переростуть в більш серйозне захворювання.
Вірусну пневмонію у дитини поділяють на два види: первинну і вторинну. Первинна виникає при безпосередньому зараження хвороботворними вірусами, мікробами. Вторинна пневмонія – це захворювання, що виникло на фоні попередньої хвороби.
Ряд захворювань у дітей підвищують ризик виникнення пневмонії. До таких патологій відносяться:
- рахіт;
- дефіцит заліза в організмі, залізодефіцитна анемія;
- захворювання центральної нервової системи;
- порок серця;
- патології печінки і нирок;
- ослаблений імунітет.
У таких дітей можуть бути наступні симптоми:
- Закладеність носа, нежить.
- Кашель, сильна задишка. У перші дні кашель у дитини сухий, через два-три дні з’являється і починає відходити мокротиння.
- Підвищення температури тіла до 37 градусів, іноді до 39. Нерідкі випадки перебігу вірусної пневмонії у дітей без температури.
- Ознаки інтоксикації організму – головний біль, запаморочення, нудота, блювання і пронос без температури, загальна слабкість.
У деяких випадках спостерігається біль в області підребер’я.
Інкубаційний період вірусної пневмонії у дітей може тривати від двох-трьох днів до тижня. У разі якщо захворювання викликане вірусом грипу, то цей період триває не більше трьох днів. Якщо проявилися перші ознаки захворювання, значить, інкубаційний період пройдено і необхідно приступати до активного лікування.
Для успішного лікування запалення легенів у дітей важливо правильне діагностувати захворювання і виявити збудника. Захворювання може бути викликане не тільки вірусами, але і бактеріями, а також грибками.
Часто причиною стає мікроб пневмокок, а також мікоплазма. Тому природа виникнення пневмонії може бути різною, але саме цей момент є важливим для організації ефективного лікування, оскільки ліки для боротьби з бактеріями, вірусами і грибками абсолютно різні.
Пневмонія може мати різне походження:
- Бактеріальне походження. Захворювання може виникнути не тільки на тлі іншого захворювання системи дихання, як ускладнення, але і самостійно. Антибіотики при пневмонії у дітей застосовуються саме при цій формі захворювання, оскільки воно вимагає ретельної і термінової антибактеріальної терапії.
- Вірусне походження. Ця форма захворювання є найбільш поширеною (виявляється приблизно в 60% випадків) і найлегшою, але вимагає адекватного лікування.
- Грибкове походження. Ця форма пневмонії зустрічається рідко, у дітей вона, як правило, виникає після проведення неадекватного лікування захворювань дихальної системи антибіотиками або зловживання ними.
Запалення легенів може мати односторонню форму, коли уражається одне легке або його частина, або бути двостороннім, охоплюючи відразу обидва легенів. Як правило, при будь-якій етіології і формі захворювання у дитини сильно підвищується температура.
Сама по собі пневмонія не є заразним захворюванням і навіть при вірусної або бактеріальної формі дуже рідко передається від однієї дитини до іншого.
Винятком є лише атипова пневмонія, причиною появи якої стала активація певного виду мікоплазми. У цьому випадку захворювання у дітей протікає дуже важко, супроводжуючись високими показниками температури.
Особливі мікоплазми пневмонії, викликають респіраторний мікоплазмоз і запалення легенів, легко передаються повітряно-крапельним шляхом, стаючи причиною захворювань дихальної системи різних форм, тяжкість яких залежить від стану імунної системи дитини.
Найчастіше запалення легенів у дітей до року і більш старше виникає як ускладнення інших респіраторних захворювань, таких як:
- бронхіт;
- ангіна;
- фарингіт;
- ГРВІ;
- ларингіту;
- бронхіальна астма.
Запальний процес починається в той момент, коли в легенях і бронхах накопичується велика кількість слизу, яка загусає і створює перешкоду для нормальної вентиляції легенів.
Типовою картиною появи і швидкого розвитку пневмонії можна назвати ситуацію, коли малюк хворіє ГРВІ або іншим респіраторним захворюванням, при цьому в дихальних шляхах починає посилюватися вироблення слизу.
Але маленькі діти (особливо до року, як і до 2-3 років) ще не можуть самостійно очищати дихальні шляхи за допомогою рефлекторного кашлю силу недостатньої розвиненості мускулатури дихальної системи.
У бронхах утворюються скупчення мокротиння, з-за чого порушується вентиляція відразу в декількох ділянках легень. Збудники основного захворювання області носоглотки потрапляють в легені і осідають на місцях скупчення слизу, де починають швидко розмножуватися, провокуючи початок запального процесу.
Лікувати вірусну форму нескладно, вона, як правило, не вимагає ніяких спеціальних препаратів і виліковується через тиждень. Але якщо до запального процесу приєднається бактеріальна інфекція і захворювання придбає запущену форму, потрібні серйозні дози антибіотиків.
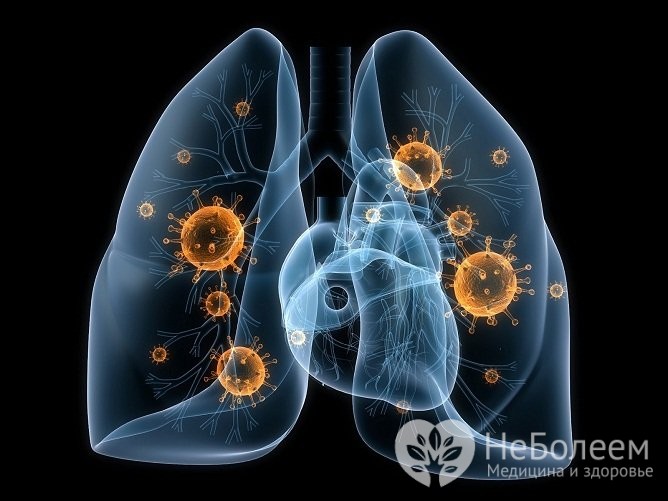 Причинами пневмонії у дітей можуть ставати різні інфекції
Причинами пневмонії у дітей можуть ставати різні інфекціїГоспітальні пневмонії у новонароджених дітей зазвичай викликають:
- клебсієли;
- кишкова паличка;
- золотистий стафілокок;
- гемолітичний стрептокок групи В.
У новонароджених (доношених і недоношених) у розвитку пневмонії важливу роль відіграють віруси кору, парагрипу, грипу, респіраторно-синцитіальний вірус. У дітей першого року життя в 70-80% випадків позалікарняна пневмонія викликається пневмококком. Значно рідше в якості збудників захворювання виступають моракселла, гемофільна паличка.
У дітей дошкільного віку традиційними патогенами служать:
- золотистий стафілокок;
- синьогнійна паличка;
- энтеробактер;
- клебсієла;
- протей;
- кишкова паличка;
- гемофільна паличка.
У структурі захворюваності на пневмонію у дітей шкільного віку зростає частка атипових форм захворювання, зумовлених хламідійною або мікоплазменну інфекцію.
Інфекція проникає в легені, як правило, аерогенним шляхом, тобто під час вдихання інфікованого патогенною мікрофлорою повітря. До виникнення внутрішньоутробної пневмонії призводить аспірація навколоплідних вод в поєднанні з внутрішньоутробною інфекцією.
Пневмонія у дітей може викликатися, в числі іншого, занесенням патогенної флори в легені течією крові з якого-небудь іншого вогнища інфекції в організмі (гематогенний шлях).
Сприятливими факторами виникнення госпітальної пневмонії стають штучна вентиляція легенів, бронхоскопія, інгаляції, бронхоальвеолярный лаваж, трахеальна аспірація.
Розвитку бактеріальної інфекції в легенях нерідко передує вірусне інфікування з ураженням слизових оболонок органів дихального тракту, порушенням їх бар’єрних функцій, зниженням місцевого імунітету, збільшенням секреції слизу і порушенням мукоциллиарного кліренсу.
В результаті створюються сприятливі умови для проникнення патогенних бактерій у термінальні бронхіоли. Саме тут і починається запальний процес, який зі стінок бронхіол поширюється на легеневу паренхіму, тобто власне тканину легенів.

В уражених бронхіолах накопичується мокротиння, що містить значну кількість патогенів. Під час кашлю вона через великі бронхи потрапляє в інші термінальні бронхіоли, викликаючи запальний процес і в них.
Профілактика
Ознаки пневмонії у дитини досить специфічні, що допомагає батькам запідозрити у дитини запалення легенів.
Симптомами запалення легенів у дітей прийнято вважати:
- Постійний і дуже сильний кашель, що виникає тривалими нападами, при гострій формі захворювання кашель може переходити у приступи задухи.
- Затяжний перебіг простудного захворювання, коли воно зберігається в активній фазі довше 7 днів.
- Різке погіршення стану дитини після перенесеного нещодавно ГРВІ або грипу.
- Висока температура, що зберігається протягом декількох днів і не сбивающаяся жарознижувальними засобами, а якщо температуру і вдається трохи збити, вона швидко піднімається до колишніх показників.
- Неможливість зробити глибокий вдих. При спробі вдихнути глибоко у дитини починається напад сильного кашлю.
- Бліда шкіра. Блідість шкірних покривів говорить про те, що розвивається пневмонія є бактеріальної і пояснюється це тим, що активне розмноження в організмі бактерій призводить до виникнення спазмів кровоносних судин, оскільки при цьому відбувається отруєння токсинами, які є продуктами життєдіяльності шкідливих бактерій. Синюватий відтінок шкіри вимагає негайного звернення до лікаря.
Висока температури, як правило, проявляється в залежності від віку дитини. У малюків до року, а іноді і у дітей до 2-3 років, температура може бути невисокою, в межах 37,5°, що пояснюється нерозвиненістю імунної системи і неможливістю дати адекватну відповідь при розвитку захворювання. У більш старших дітей показники температури можуть доходити до 38-40°.
Практично завжди запалення легенів супроводжується ознаками загальної інтоксикації, який проявляється слабкістю, відсутністю апетиту, сонливістю, підвищеною пітливістю.
Необхідно приділити особливу увагу профілактичним заходам, особливо після перенесеного дитиною захворювання. Важливо не допускати скупчення мокротиння в легенях з-за чого і відбувається розвиток захворювання.
Підтримка достатньої вологості в кімнаті малюка буде не тільки сприяти забезпеченню легкого дихання, але і стане чудовою заходом для запобігання згущення і засихання мокротиння в легенях.
Заняття спортом і висока рухливість дітей є відмінними профілактичними заходами, що сприяють усуненню мокротиння з легких і дихальних шляхів і запобігають утворенню її скупчень.
Рясне пиття допомагає не тільки підтримувати в нормальному стані кров дитини, але і сприяє розрідженню слизу в дихальних шляхах і легенях, що полегшує її виведення природним чином.
Ефективно лікувати пневмонію можна тільки при дотриманні всіх приписів лікаря. Але, звичайно, набагато простіше їй запобігти, а для цього слід своєчасно і повністю усувати будь-які захворювання дихальної системи.
Необхідно пам’ятати про те, що пневмонія у більшості випадків стає ускладненням при занедбаності простудних чи інших захворювань дихальної системи, а також за несвоєчасність проведення терапії або припинення лікування раніше терміну.
Якщо дитина захворіла (ГРВІ, пронос, блювота і інші проблеми), потрібно обов’язково стежити за тим, щоб він споживав достатню кількість рідини. Пиття повинне бути теплим, щоб рідина могла швидше всмоктуватися.
Хворий малюк повинен дихати чистим, вологим повітрям. Для цього потрібно провітрювати приміщення, зволожувати повітря з допомогою спеціального приладу-зволожувача або з допомогою розвішаних по квартирі мокрих рушників. Не можна допускати, щоб у приміщенні було жарко.
Якщо дитина хвора, треба постаратися максимально звільнити його кімнату від усього, що може накопичувати пил — килими, м’які іграшки, м’які меблі. Велика кількість вдихуваних порошинок лише прискорює загустіння мокротиння і підвищує ризик розвитку пневмонії.
Кашель потрібен, щоб вивести надлишки відпрацьованої мокротиння. Якщо кашльовий рефлекс зупинити на самому піку захворювання протикашльовими препаратами, то виходу мокротиння не буде, і ризик, що почнеться пневмонія, зросте в рази.
Муколітичні (відхаркувальні) засоби (на рослинній основі), завдання яких розріджувати мокроту, вітаються, але, за словами Комаровського, при неухильному дотриманні всіх перерахованих вище пунктів.
При ГРВІ ні в якому разі не можна приймати антибіотики. Навіть якщо ваш лікуючий лікар радить почати робити це для профілактики пневмонії. Всіх мікробів, які є в організмі людини, навіть новітній антибіотик знищити не в змозі, на віруси ж протимікробні засоби взагалі не діють. Але доведено, що прийом їх при грипі або ГРВІ в 9 разів збільшує ймовірність розвитку пневмонії!
При нежиті, викликаний вірусною інфекцією, не варто відразу починати капати судинозвужувальні краплі в ніс дитині. Так вище ймовірність, що віруси, минаючи ніс, прямо відправляться відразу в легені і викликають там запальний процес.
Відмінний спосіб профілактики — вакцинація від пневмококової інфекції. Саме пневмокок викликає найбільш важкі форми пневмонії. Дитині першого року життя в межах Календаря щеплень вводять вакцину, яка допомагає організму виробити антитіла до пневмокока.
Навіть якщо зараження відбудеться, то хвороба буде протікати легше. Вакцину вводять кілька разів. У перші місяці життя, в 2 роки, 4 роки, в 6 років і в 12 років. Відмовляти від щеплення ні в якому разі не варто, каже Євген Комаровський.
Докладніше дивіться у передачі докора Комаровського.
Розроблена специфічна профілактика пневмококової пневмонії. Вона полягає в постановці щеплення від пневмонії дітям, особливо входять у групу ризику, яка здатна захистити їх від інфікування пневмококком.
Дана вакцина захищає від цілого ряду захворювань, що викликаються пневмококової інфекцією (Streptococcus pneumoniae), до яких належать не тільки пневмонії, але і ендокардити, отити, менінгіти, гнійні артрити.
Неспецифічна профілактика пневмонії полягає у проведенні спільних заходів, спрямованих на підвищення імунітету дитини:
- хороший догляд за дитиною;
- проведення загартовуючих процедур;
- правильне харчування, що відповідає віковим потребам;
- своєчасне і адекватне лікування будь-яких захворювань.
Після перенесеної пневмонії діти повинні протягом року перебувати на диспансерному обліку у педіатра. Зняття з обліку проводиться тільки після проведення обстеження (рентгенографія органів грудної клітки, загальний аналіз крові), огляду дитини отоларингологом, імунологом, алергологом і пульмонологом.
Як розпізнати симптоми вірусної пневмонії у дітей? Уважні батьки не пропустять зміни стану малюка. Важливо при цьому відразу звернутися до лікаря, не витрачаючи час на самолікування і не посилюючи стану маленького пацієнта.
Ознаки вірусної пневмонії у дітей залежать від віку.
У маленьких дітей до одного року можуть бути наступні симптоми:
- Підвищена температура. Температура сягає позначки 39-40 градусів. Спроби знизити її не дають результату або ж вона знижується на короткий час.
- Відмова від їжі, погіршення апетиту. Діти на грудному вигодовуванні відмовляються від грудей або їдять дуже мало, більшою мірою для заспокоєння.
- Зміна поведінки. Дитина може стати надмірно збудженим, примхливим. Можливо і інше прояв – сонливість, млявість, нехарактерне спокій для малюка.
- Задишка – часте переривчасте дихання. При цьому у дітей спостерігається натяг шкіри в області ребер.
- Посиніння ділянки шкіри між губами і носом – ціаноз. Особливо ця ознака стає помітним при чханні, кашлі або ж плачі.
Маленьким дітям не властива «доросла» симптоматика захворювання. У перші дні хвороби в грудях не прослуховуються хрипи, кашель відсутній. Останній може проявитися тільки на п’ятий день хвороби. Тому діагностувати захворювання у маленьких дітей буває складно.
Симптоми вірусної пневмонії у дітей шкільного віку проявляються так само, як і дорослих людей. Часто ці ознаки такі ж, як і при вірусно-респіраторних захворюваннях.
Вважається, що дане захворювання – це наслідок ослабленою імунною системи. З цієї причини профілактика вірусної пневмонії у дітей включає в себе проведення заходів по підвищенню імунітету. До них відноситься:
- правильне харчування;
- дотримання розпорядку дня;
- загартовування;
- вітамінні комплекси.
Батьки повинні уважно поставитися до розпорядку дня. Якщо він не дотримується, дитина лягає спати в різний час, не вчасно і нерегулярно харчується, його зростаючий організм відчуває сильний стрес.
Імунітет дитини багато в чому залежить від харчування. Недоотримання вітамінів і мікроелементів знижує захисні функції, і організм не може чинити опір захворюванням. Раціон дитини повинен містити в собі свіжі фрукти і овочі, достатня кількість м’ясних і молочних продуктів. Для дітей до року дуже важливим є грудне вигодовування.
Слід одягати дитину по погоді, ні в якому разі не допускати, щоб він переохлаждался або перегрівався.
Приміщення, де знаходиться малюк, слід регулярно провітрювати та проводити вологе прибирання, стежити за чистотою. Маленькі діти дуже чутливі до задусі і сухого повітря.
Пневмонія у дітей проявляється в залежності від характеру патології. При крупозній формі, коли уражається одна частка легені, відбувається різкий підйом температури – до 40⁰С. На тілі може з’явитися висип, дитина скаржиться на виникаючу при кашлі хворобливість в області очеревини і грудної клітини.
Стафілококовий тип частіше спостерігається у дітей до року і характеризується наявністю блювоти, задишки, хрипів. При сегментарному виді уражаються легені частково. Основні ознаки – порушення сну, відсутність апетиту, слабкість, підвищення температури до 38⁰С.
Симптоми
Щоб зрозуміти, як починає розвиватися пневмонія, потрібно добре уявляти собі, як взагалі працює дихальна система. Бронхи постійно виділяють слиз, завдання якої – блокувати пил, мікроби, віруси і інші небажані об’єкти, які потрапляють в органи дихання.
У бронхіальної слизу є певні характеристики, такі, як в’язкість, наприклад. Якщо вона втрачає частину властивостей, то замість того, щоб боротися зі вторгненням чужорідних частинок, вона сама по собі починає доставляти чимало клопоту».
Приміром, занадто густий слиз, якщо дитина дихає пересушеним повітрям, закупорює бронхи, заважає нормальній вентиляції легенів. Це, в свою чергу, призводить до застійних явищ в деяких ділянках легень розвивається пневмонія.
Запідозрити у дитини пневмонію батьки можуть по ряду ознак:
- Кашель став основною ознакою хвороби. Решту, що були раніше, поступово проходять, а кашель тільки посилюється.
- Дитині стало гірше після поліпшення. Якщо хвороба вже відступила, а потім раптово малюк відчув себе знову погано, це цілком може говорити про розвиток ускладнення.
- Дитина не може глибоко вдихнути. Кожна спроба зробити це призводить до сильного приступу кашлю. Дихання супроводжується хрипами.
- Пневмонія може виявлятися через сильну блідість шкірних покривів на тлі перерахованих вище симптомів.
- У дитини з’явилася задишка, а жарознижуючі засоби, які раніше завжди швидко допомагали, перестали надавати дію.
Важливо не займатися самодіагностикою, оскільки стовідсотковим способом встановити наявність запалення легкий є навіть не сам лікар, а рентгенівський знімок легенів і бактеріальний посів мокротиння, який дасть лікаря точне уявлення про те, який саме збудник став причиною запального процесу.
Аналіз крові покаже наявність антитіл до вірусів, якщо вірусне запалення, а виявлені у калі клебсієли, наштовхнуть на думку про те, що пневмонія спричинена саме цим небезпечним збудником. Вдома ж доктор обов’язково буде вислуховувати і вистукувати область легких маленького пацієнта, слухати характер хрипів при диханні і під час кашлю.
Клінічна картина пневмонії у дітей визначається формою захворювання. Вогнищева пневмонія зазвичай є ускладненням ГРВІ і розвивається на 5-7 добу від початку ГРВІ. В даному випадку ознаками пневмонії у дітей є:
- підвищення температури тіла до 38-39 °С;
- порушення сну;
- млявість;
- загальна слабкість;
- відсутність апетиту;
- блідість шкірних покривів;
- вперте зригування або блювання (у грудних дітей);
- задишка;
- кашель (спочатку захворювання сухий, а потім вологий).
Для вогнищево-зливної форми пневмонії характерний більш важкий перебіг. У дітей з’являється ціаноз періоральній області, в акті дихання бере участь допоміжна мускулатура. Нерідко захворювання супроводжується розвитком плевриту, токсичного синдрому і дихальної недостатності.
 Основними симптомами пневмонії у дітей є слабкість, задишка, висока температура і кашель
Основними симптомами пневмонії у дітей є слабкість, задишка, висока температура і кашельДля сегментарних пневмоній у дітей характерні лихоманка, різного ступеня вираженості дихальна недостатність та інтоксикаційний синдром. Цей тип пневмонії схильний до затяжного перебігу з формуванням бронхоектазів і фиброателектазов.
Крупозна пневмонія у дітей починається раптово і протікає з швидким наростанням симптомів:
- підвищення температури тіла до гарячкових значень (вище 38 °С), що супроводжується приголомшливим ознобом;
- болі в грудній клітці, що посилюється при глибокому вдиху і кашлю;
- виражена дихальна недостатність;
- відкашлювання мокротиння іржавого кольору, що обумовлено домішкою крові.
У дітей перших років життя крупозна пневмонія може супроводжуватися розвитком абдомінального синдрому, для якого характерні болі в животі, нудота, блювання, слабко виражені симптоми подразнення очеревини.

В клінічній картині інтерстиціальної пневмонії у дітей переважають:
- ослаблення дихання;
- тяжкий, приступоподібний кашель з трудноотделяемой мокротою;
- ціаноз носогубного трикутника;
- задишка.
При тяжкому перебігу пневмонії можуть з’явитися ознаки правошлуночкової серцевої недостатності (зниження артеріального тиску, почастішання серцебиття, акроціаноз, набухання яремних вен і їх пульсація і т. д.).
- Різкий підйом температури.
- Синюшність шкірних покривів.
- Скупчення мокротиння в легенях, кашель.
- Дратівливість, сонливість.
- Прискорене дихання.
Трохи відрізняється початок захворювання в підлітковому віці. Кашель може бути різного типу – сухим або вологим. З’являється Мокрота, коли запальний процес захоплює бронхи. Присутні хрипи, тахікардія, спостерігається посиніння губ, дихальна недостатність, висока температура тримається до трьох днів.
Ключовим симптомом пневмонії є задишка. Збереження її після проходження лікування говорить про те, що інфекція залишається і потребує проведення додаткового обстеження.
Симптоми пневмонії у дітей можуть змінюватися в залежності від збудники. Для всіх різновидів захворювання характерне підвищення температури. Вона може доходити до 40 градусів. Дитину часто морозить. Пацієнта мучить кашель з виділенням мокротиння.
Вона має іржавий колір. У дитини спостерігаються болі в грудях. Хворий може втратити свідомість. Існують і специфічні ознаки захворювання, на основі яких можна визначити збудника пневмонії. Виділяють:
- Гемофильную інфекцію. Зазвичай проблемою страждають діти у віці до 5 років. Перебіг захворювання починається гостро. У дитини спостерігається виражений токсикоз. По аналізах крові помітно незначне підвищення лейкоцитів. Запалення велике. У легенях розвивається геморагічний набряк. Використання пеніциліну ефекту не дає.
- Стрептококову пневмонію. Захворювання найчастіше спостерігається у дітей у віці від 2 до 7 років. Хвороба супроводжується гнійними ускладненнями. У хворого можуть спостерігатися гнійний плеврит або абсцес легені. Присутній порушення блокади проведення імпульсу від передсердь до шлуночків.
- Микоплазменная пневмонія. Зазвичай захворювання зустрічається у дітей шкільного віку. Протягом тривалого проміжку часу дитини може мучити безперервний кашель. Загальний стан тяжкий. З цієї причини батьки досить довго не звертаються до педіатра. У дитини спостерігається почервоніння очей. Рівень лейкоцитів в крові зберігається в нормі. Присутній асиметрична інфільтрація легеневих полів.
Щоб точно визначити діагноз, лікар призначить проведення аналізу. Дітям належить здати кров на загальний аналіз і біохімічний. На їх підставі буде поставлений остаточний діагноз і призначено адекватне лікування.
Діагностика захворювання

При перших проявах такої симптоматики батькам слід показати дитину лікарю. Педіатр за допомогою прослуховування почує ознаки пневмонії: хрипи і шуми, характерні для цього захворювання.
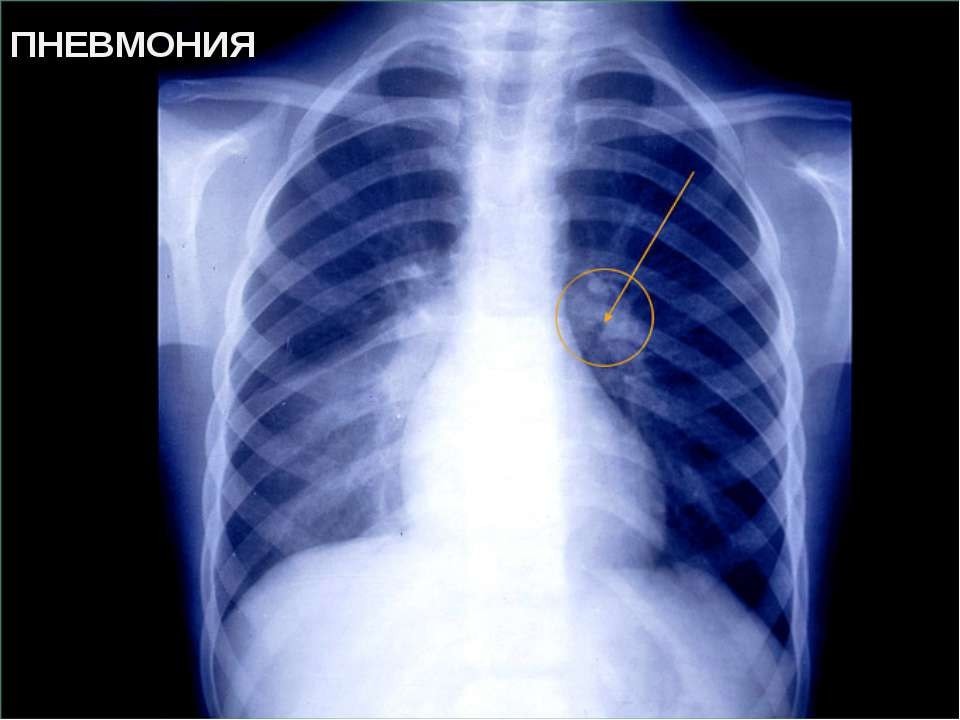
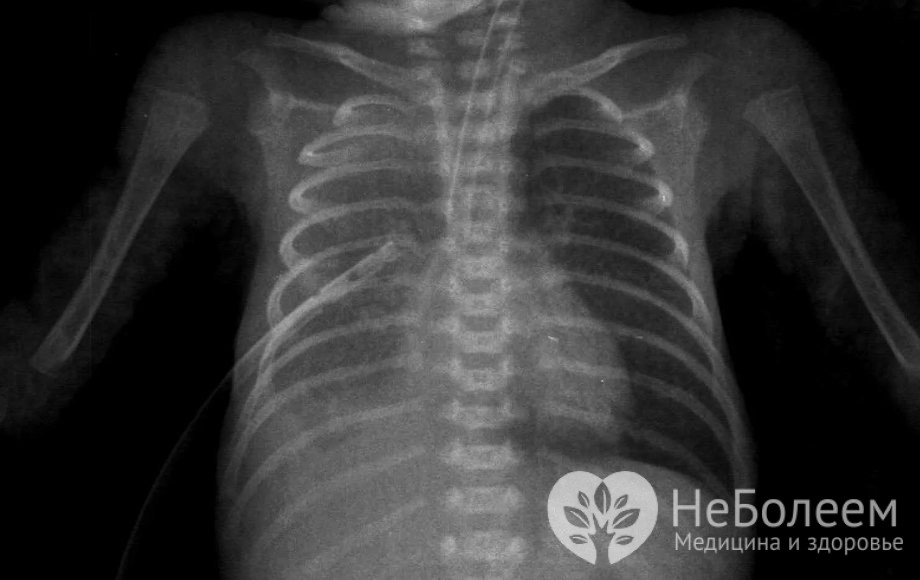
При вірусній пневмонії у дитини необхідно зробити рентгенографію. Без знімків лікарю буде складно поставити діагноз. Краще, якщо буде зроблено знімок фронтальний і бічний. Так буде добре видно область ураження легень і ступінь розвитку хвороби.
Для точного встановлення діагнозу слід виявити причину захворювання. Для визначення збудника необхідні бактеріологічні аналізи крові та мокротиння. Отримання повної інформації про захворювання дозволить лікарю вибрати правильну і ефективну тактику лікування.
При виявленні найменшої підозри на пневмонію потрібно негайно показати дитину лікарю. Виявити наявність запального процесу, визначити його характер і причини допомагає ретельний збір анамнезу.
Він проводиться на підставі опитування дитини, батьків. У процесі бесіди встановлюються скарги турбують маленького пацієнта, час виявлення перших симптомів, наявність алергічних реакцій, перенесені захворювання.
Важливу частину діагностики складають різні методи дослідження, що допомагають визначити збудника пневмонії:
- Біохімічний аналіз крові. Про наявність запального процесу каже підвищення таких показників, як ШОЕ (більше 20 мм/год), кількість лейкоцитів (понад 30000/мкл), зниження рівня гемоглобіну.
- Посів мокротиння.
- Посів крові, що дозволяє виключити сепсис.
- Серологічний аналіз, що виявляє наявність імуноглобулінів.
- Зішкріб задньої стінки глотки для дослідження з метою виявлення ДНК і РНК збудника.
При підозрі на пневмонію призначається легенева рентгенографія, допомагає встановити точний діагноз і визначити ступінь ураження органів дихання.
Навіть якщо у дитини є всі симптоми пневмонії не потрібно ставити йому діагноз самостійно, оскільки реальне захворювання може бути зовсім іншим. Поставити точний діагноз може тільки фахівець після проведення повного комплексу досліджень та огляду.
Тому виявлення таких симптомів повинно стати приводом для негайного звернення до фахівців, які підтвердять тривоги батьків і вживуть належних заходів, або їх спростовано.
Діагностика включає в себе наступні заходи:
- Повний огляд і прослуховування легенів. Досвідчений лікар може визначити наявність у дитини пневмонії навіть на слух.
- Оцінка загального стану малюка.
- Рентгенівського дослідження, яке здійснюють відразу в двох проекціях, роблячи знімки збоку і спереду для більш точної діагностики і оцінки стану легенів.
- Аналізу крові, який дозволить встановити не стільки сам запальний процес в легенях, скільки його характер і конкретний тип інфекції, що необхідно для призначення ефективного лікування.
Діагностика пневмонії у дітей здійснюється на підставі характерної клінічної картини захворювання, даних фізикального обстеження (виявляються крепитирующие або хрипи, ослаблене дихання, вкорочення перкуторного звуку) та результатів лабораторно-інструментального обстеження, що включає:
- загальний аналіз крові (виявляється лейкоцитоз, прискорення ШОЕ, зсув лейкоцитарної формули вліво);
- бактеріологічне дослідження крові для виявлення збудника та визначення його чутливості до антибіотиків – позитивний результат спостерігається приблизно у 30% дітей з позалікарняної пневмонією, особливо якщо забір крові здійснювався до початку антибіотикотерапії;
- бактеріоскопічне дослідження харкотиння з забарвленням по Граму;
- бактеріологічне дослідження мокроти з визначенням антибіотикограми;
- дослідження імунного статусу – виконується при підозрі на наявність у дитини імунодефіцитного стану;
- оглядова рентгенографія органів грудної клітки (виявляються ділянки інфільтрації легеневої тканини, що мають різну локалізацію, розмір і форму);
- рентгенографія грудної клітини в положенні лежачи – показана для виявлення плевриту або емпієми;
- комп’ютерна томографія легенів – виконують при підозрі на новоутворення або розвиток деструктивного процесу;
- бронхоскопія – показана при затяжному перебігу захворювання, підозрі на наявність новоутворення або легеневої кровотечі;
- дослідження функції зовнішнього дихання – дозволяє провести диференціальну діагностику з синдромом респіраторного дистресу.
 Для виявлення причини пневмонії у дітей проводиться бактеріологічне дослідження харкотиння з забарвленням по Граму
Для виявлення причини пневмонії у дітей проводиться бактеріологічне дослідження харкотиння з забарвленням по ГрамуПневмонії у дітей вимагають диференціальної діагностики з бронхіолітом, гострим бронхітом, муковісцидоз, туберкульоз, контузією легень, гиперчувствительным пневмонітом, легеневим васкулітом.
Чому діти хворіють пневмонією частіше дорослих?
- Прийом вітамінних комплексів. Вітаміни і мікроелементи дозволяють організму заповнити дефіцит життєво важливих речовин, коли недостатньо природних джерел, а також поліпшити стан організму. Особливо актуальна вітамінна терапія в зимовий період. Невід’ємним доповненням до прийому вітамінів стає вживання фруктів і овочів.
- Вакцинація. На сучасному етапі розвитку медицини не існує універсальної вакцини і ліки проти всіх видів пневмонії. Цей факт пояснюється тим, що хвороба викликають різні збудники. Але з метою попередження захворюваності ефективним виходом стає вакцина від найбільш часто зустрічаються форм пневмонії.
- Народні засоби. Використання простих, але дієвих методів допомагає вберегтися від вірусів і зміцнює здоров’я. В якості таких засобів використовуються гірчичники, банки, мед і продукти бджільництва, мати-й-мачуха, корінь солодки. Але варто враховувати можливість виникнення алергічних реакцій організму.
- Профілактичний масаж. Лікувальний ефект масажу очевидний – розслаблення, зміцнення імунітету, поліпшення кровообігу.
- Санаторний відпочинок, загартовування. Курортне лікування, свіже повітря, прогулянки дозволяють підтримувати тонус організму і посилювати захисні властивості проти вірусних захворювань.
- Профілактика медикаментозними препаратами. Захищатися від розвитку пневмонії допомагають призначені лікарем спеціальні таблетки — муколітики бронхолітики, виводять мокротиння з органів дихання.
Важливе значення набуває здоровий спосіб життя, повноцінний сон та правильне харчування.
Статистика показує, що вік дитини надає пряме вплив на шанс виникнення пневмонії. Чим молодша дитина, тим більша ймовірність зараження інфекцією, тим важче симптоми перебігу захворювання. Причиною такої тенденції виступають наступні особливості організму дитини:
- незрілість імунної системи;
- черевний тип дихання;
- формування дихальної системи не завершилось;
- дитина має більш вузькими дихальними шляхами, де війки епітелію слизових у дітей також не до кінця розвинені;
- слизові в дихальних шляхах у дитини легко піддаються негативному впливу.
Якщо недостатньо якісно доглядати за дитиною, використовувати змішане або штучне вигодовування, це також підвищить ймовірність виникнення пневмонії. Збільшує шанс і пасивне куріння, а також наявність рахіту і гіпотрофії в дитини.
Лікування захворювання у дітей. Як проводиться і в яких умовах?
В якості альтернативи використовується Цефазолін або Цефуроксим. Одночасно проводиться симптоматична терапія.
Лікування може проводитися амбулаторно або стаціонарно. Якщо лікар вирішив, що дитина може залишитися вдома, батьки повинні строго дотримувати всі рекомендації. Експерти радять взяти до уваги такі правила:
- Антибіотики необхідно давати дитині у відповідності з встановленим графіком. Якщо лікар призначив прийом лікарських препаратів 2 рази на добу, між їх вживанням має пройти 12:00. Якщо необхідно вживати ліки 3 рази, тривалість перерви становить 8:00.
- Необхідно дотримуватися і період вживання лікарського засобу.
- Якщо призначені макроліди, їх потрібно пити не більше 5 діб, а антибіотики пеніцилінового та цефалоспоринового ряду вживають не довше 1 тижня.
- Батьки повинні самостійно контролювати стан дитини. Поліпшення повинно настати після 3 днів з моменту початку терапії. Якщо цього не відбувається, необхідно негайно повторно звернутися фахівця та відкоригувати лікування. Різкі зміни в стані дитини також можуть стати приводом для занепокоєння.
- Використовувати жарознижуючі препарати варто тільки у випадку, якщо температура у дитини до року підвищилася вище 38 градусів, а у дітей старше цього віку вище 39 градусів. Висока температура свідчить про те, що імунітет малюка самостійно бореться з проблемою. Якщо знизити температуру, то процес позбавлення від збудника пневмонії сповільниться. Однак якщо у дитини спостерігалися судоми на тлі підвищення температури, застосовувати жарознижуючі необхідно вже в випадку, якщо значення показника зросло до 37,5%.
- Під час пневмонії відбувається зниження апетиту. Це є природною реакцією. Годувати дитину насильно не потрібно. Під час хвороби варто давати легкі страви. Оптимальним харчуванням стануть котлети з нежирного м’яса, приготовані на пару рідкі каші, варену картоплю або пюре, супи, свіжі овочі і фрукти.
- Варто стежити за режимом пиття. Під час хвороби дитина повинна вживати у великій кількості чисту негазовану воду. Її можна частково замінити зеленим чаєм з малиною або натуральними соками. Якщо дитина відмовляється пити рідину в потрібній кількості, можна давати йому спеціальний розчин для відновлення водно-сольового балансу, придбаний в аптеках.
- У кімнаті дитини щодня повинна проводитися вологе прибирання. Батьки повинні стежити за вологістю повітря. Для цього рекомендується ставити в кімнаті ємності з гарячою водою або скористатися спеціальними зволожувачами.
- Під час лікування не можна застосовувати імуномодулятори та антигістамінні препарати. Вони не допоможуть в боротьбі з проблемою, однак здатні призвести до виникнення побічних ефектів та погіршення стану хворого.
- Під час пневмонії варто застосовувати пробіотики. Використання антибіотиків викликає порушення функціонування кишечника. Щоб вивести токсини, що з’явилися в результаті життєдіяльності патогенних організмів, лікар призначить прийом сорбентів.
Якщо батьки дотримуються всі приписи, дитини переведуть на звичайний режим і дозволять прогулянки на свіжому повітрі з 6 — 10 дня терапії. Якщо дитина перенесла не ускладнену пневмонію, його звільнять від фізичних навантажень на 1,5 — 2 місяці. Якщо захворювання протікало у важкій формі, займатися спортом можна протягом 12 або 14 тижнів.
У гострому періоді дітям призначають строгий постільний режим, раціональну питну навантаження та дієтичне харчування. Їжу приймають 6-7 разів на добу. Рекомендуються рідкі або протерті страви. Раціон повинен містити достатню кількість білка, відповідне вікової потреби хворої дитини, і підвищений вміст вітамінів А, С і групи В.
- солі кальцію (молоко, кефір, кисле молоко, сир, негострий сир);
- вітамін Р (лимони, чорна смородина, шипшина, чорноплідна горобина);
- вітаміни групи В (м’ясо, риба, дріжджі, відвар пшеничних висівок);
- нікотинову кислоту (сир, яйця, біле куряче м’ясо);
- вітамін А і каротин (червоні і помаранчеві фрукти, ягоди та овочі).
 Прискорити одужання при пневмонії допоможе багате вітамінами харчування
Прискорити одужання при пневмонії допоможе багате вітамінами харчуванняПравильно організоване лікувальне харчування відіграє важливу роль в комплексному лікуванні пневмонії у дітей. Воно сприяє прискоренню регенерації епітелію дихальних шляхів, перешкоджає пригніченню антибіотиками нормальної мікрофлори кишечника і тим самим прискорює процес одужання дитини.
Відразу після встановлення діагнозу дитині призначають емпіричну антибіотикотерапію (використовуються антибактеріальні препарати широкого спектра дії). Після отримання результатів бактеріологічного дослідження та антибіотикограми проводять заміну антибіотика на найбільш ефективний для даного випадку.
Найчастіше в лікуванні пневмонії у дітей застосовують бета-лактами, цефалоспорини, макроліди, фторхінолони, имипенемы. Якщо проведена терапія не призводить до значного поліпшення стану протягом 36-48 годин, необхідно провести заміну антибіотика на інший, що належить до іншої фармакологічної групи.
Патогенетичне і симптоматичне лікування пневмонії у дітей полягає в застосуванні:
- антигістамінних препаратів;
- бронхолітиків;
- муколітиків;
- нестероїдних протизапальних засобів.
Дітям з вираженим ціанозом, задишкою, гіпоксією проводять оксигенотерапію.
Після нормалізації температури показані фізіотерапевтичні процедури (перкуторний і загальний масаж грудної клітки, інгаляції, електрофорез, індуктотермія, СВЧ), заняття лікувальною фізкультурою з метою уникнути застійних явищ у легенях.
Пневмонія у дітей здатна призводити до розвитку цілого ряду серйозних ускладнень:
- абсцес легені;
- гангрена легені;
- емпієма плеври;
- інфекційно-токсичний шок;
- плеврит;
- респіраторний дистрес-синдром;
- серцево-судинна недостатність;
- ДВЗ – синдром;
- сепсис;
- поліорганна недостатність.
Лікування вірусної пневмонії у дітей може проводитися в домашніх умовах або в стаціонарі. В залежності від:
- віку;
- стану пацієнта;
- виду захворювання (при гострій пневмонії лікування проводиться в стаціонарі);
- догляду за хворою дитиною, який можуть (або не можуть) надати батьки,
- наявності курців в оточенні дитини.
Для дітей до року пневмонія може стати серйозною загрозою для життя. Тому лікування слід проводити в стаціонарі під наглядом фахівців.
Для дітей дошкільного віку, вирішальним фактором вибору місця стане стан імунної системи і наявність хронічних захворювань. Лікар може запропонувати провести лікування в стаціонарі.
У складних випадках захворювання також буде ефективніше і безпечніше проводити терапію в лікарні.
В інших випадках лікування може проводитися вдома.
Захворювання може виникнути на тлі травм, харчового отруєння, оперативного втручання, коли спостерігається зниження імунітету. Причини пневмонії пов’язані з хвороботворними бактеріями (стрептококами, стафілококами, пневмококами), грибками.
Найчастіше походження пневмонії зустрічається:
- Бактеріальне. Виникає як ускладнення, що виникло в результаті перенесеного захворювання, так і самостійно. Схема лікування передбачає обов’язкову антибактеріальну терапію.
- Вірусне. Зустрічається у 60% випадків і є найбільш легку форму пневмонії.
- Грибкове. У дітей захворювання, спричинене грибками, виявляється рідко. Зазвичай виникає в результаті зловживання антибіотиками.
До факторів, що провокує розвиток пневмонії, відносяться:
- Переохолодження.
- Перенесене ГРВІ.
- Попадання шматочків їжі або сторонніх предметів у дихальні шляхи.
- Авітаміноз.
- Стресова ситуація.
- Ослаблений імунітет.
У дітей 2-3 років і молодше найбільш часто пневмонія виникає на тлі таких захворювань, як бронхіт, грип, ГРВІ, ангіна. Мускулатура дихальної системи у малюків ще недостатньо розвинена. Тому при посиленні вироблення слизу, яке відбувається при цих патологіях, дитина не може самостійно очистити від неї дихальні шляхи за допомогою кашлю.
Основа терапії при пневмонії – антибіотики. Саме відсутність цих препаратів кілька десятків років тому був причиною високої смертності від запалення легенів.
Антибіотики покликані усунути збудника, який викликав захворювання. Вибір лікарського препарату здійснюється тільки лікарем. Самолікування в даному випадку особливо неприпустимо. Приймається препарат строго за графіком з перервою в 12 або 8 годин.
Зазвичай призначаються пеніциліни і цефалоспорини курсом 7 днів, а також макроліди (5 днів). Про ефективність того чи іншого препарату можна судити лише через 72 години. Вона виражається в поліпшенні самопочуття, появі апетиту, зменшення задишки.
Лікування антибіотиками призводить до порушення мікрофлори кишечника. У зв’язку з цим призначаються пробіотики. Для виведення токсинів після антибактеріальної терапії призначаються сорбенти.
Як виявити хворобу?
Якщо є підозра на пневмонію, лікар попросить дитини і батьків визначити не тільки скарги, але й терміни появи захворювання, а також його динаміку. Далі відбувається огляд пацієнта. Фахівець здатний визначити наявність інтоксикації і дихальної недостатності, підтвердити або спростувати наявність хрипів у легенях і інших проявів пневмонії.
Якщо дитина зовсім маленька, симптоми хвороби можуть бути незначними. Однак наявність дихальної недостатності та інтоксикації дозволяють лікарю запідозрити пневмонію. Потім призначається проведення наступних досліджень:
- Рентгенографія. Метод дозволяє не тільки виявити діагноз, а й визначити локалізацію хвороби. На підставі даних може бути призначено грамотне лікування. Метод використовується і для контролю за динамікою запалення.
- Клінічний аналіз крові. Якщо у людини розвинулася пневмонія, відбувається прискорення ШОЕ, збільшується кількість лейкоцитів. Однак, якщо вищевказаних ознак не виявлено, це не спростовує наявність захворювання. Тому клінічний аналіз крові зазвичай супроводжують додатковими дослідженнями.
- Бактеріологічний аналіз. Дослідженню піддається мокротиння, а також слиз з носа і зіву. Результати дослідження допоможуть визначити збудника, який призвів до виникнення пневмонії, а також виявити його чутливість до антибіотиків. Застосування вірусологічного методу дозволить виявити причастя вірусу до виникнення хвороби.
Додатково можуть бути використані ІФА і ПЛР. Вони необхідні для виявлення мікоплазмової та хламідійної інфекції. Якщо спостерігається тяжкий перебіг пневмонії або розвиток ускладнень, хворому буде призначений ЕХОКГ, біохімічний аналіз крові та інші дослідження, якщо вони потрібні для складання грамотної схеми лікування.
Щеплення від пневмонії дітям
Від пневмонії можна захиститися, провівши своєчасну вакцинацію. Щеплення рекомендована наступним групам дітей:
- контактуючих з людиною, хворим на пневмонію;
- раніше зіткнулися пневмококової інфекцією;
- готуються до школи;
- недоношені;
- страждають імунодефіцитом, лейкоз або ВІЛ.
Сьогодні існує декілька різновидів вакцин, здатних захистити від пневмонії. Дитину можуть прищепити з використанням наступних препаратів:
- АКТ – Хіб. Вакцину можна використовувати з тримісячного віку. Щоб у дитини виробився імунітет до збудника пневмонії, необхідно 3-кратне введення ін’єкції з різною періодичністю. Препарат дозволяє захиститися не тільки від пневмонії. Він перешкоджає розвитку сепсису, менінгіту і артриту.
- Превенар. Щеплення можна робити дітям, які досягли віку 2 місяці. Введення ін’єкції повторюють з різною періодичністю до досягнення 5 років. Практично всі дози вводяться до 2 років. Повторна вакцинація виконується, коли дитині виповниться 5 років.
- Пневмо 23. Щоб дитина набула імунітету до пневмонії, достатньо одноразової щеплення препаратом. Ін’єкції дозволено вводити після досягнення пацієнтом віку 2 років. Якщо спостерігається необхідність, дозволено виконання додаткової щеплення. Однак її можна зробити тільки через 3 роки з моменту першого введення вакцини.
Щеплення від пневмонії можна робити спільно з іншими вакцинами. Винятком з правила є БЦЖ і Манту. Вік, з якого дозволено введення і обсяг препарату розрізняються в залежності від обраної вакцини.
Якщо дитина досягла 2 місяців, але молодше півроку, введення препарату здійснюється в три етапи. Між ін’єкціями має пройти 1-1,5 місяця. Повторне введення препарату здійснюється зазвичай в 1 рік і 1 місяць.
Якщо пацієнт старше 7 місяців, але молодше 2 років, введення препарату виконується в два етапи. Тривалість проміжку між ними повинна складати від 1 до 1,5 місяця. Ревакцинація буде виконана, коли дитина досягне 2 років. Щеплення після 2 років виконується одноразово.
Існують протипоказання до проведення вакцинації проти пневмонії. У перелік випадків, при яких вводити ін’єкцію можна, ходять:
- наявність менінгіту;
- дитині нещодавно було проведено переливання крові;
- присутні захворювання в гострій стадії;
- у пацієнта спостерігається підвищена температура;
- у дитини присутня алергія на компоненти вакцини;
- спостерігається загострення хронічного захворювання;
- присутні ознаки застуди чи ГРВІ.
Якщо є протипоказання, щеплення переносять. Вакцинація категорично заборонено тільки при наявності алергії на один з компонентів препарату.
Зазвичай діти досить добре переносять щеплення від пневмонії. У рідкісних випадках можливе погіршення апетиту і незначне підвищення температури. Дитина може почати вередувати або відчувати сонливість.
На місці щеплення спостерігається ущільнення або невелика набряклість. Її площа може доходити до 8 див Всі побічні реакції проходять протягом кількох днів. Однак якщо набряк перевищує зазначені параметри, на місці введення ін’єкції з’явився гній, або сильно підскочила температура, необхідно звернутися до фахівця.
Як не допустити появу?
Експерти радять проводити профілактику виникнення захворювання. Особливо це важливо, якщо дитина перенесла пневмонію. Необхідно не допускати скупчення мокротиння в легенях. В якості профілактики пневмонії експерти радять:
- багато рухатися і займатися спортом;
- рясно пити;
- своєчасно лікувати респіраторні захворювання;
- підтримувати достатній рівень вологості;
- дотримуватися приписи лікаря при лікуванні застуди та грипу.
Найчастіше пневмонія розвивається, як результат ускладнення простудних захворювань. Тому їх не можна запускати. Дотримання простих правил дозволить людині мінімізувати ймовірність виникнення пневмонії.


