Причини виникнення
Код за МКХ-10 (міжнародної класифікації хвороб 10-го перегляду): J01.0 (гострий верхньощелепної синусит); J32.0 (хронічний верхньощелепної синусит).
 Часто гайморит має одонтогенную етіологію
Часто гайморит має одонтогенную етіологіюЗалежно від етіології захворювання, розрізняють наступні види гаймориту: риногенних, одонтогенний, травматичний та алергічний. Але причиною виникнення запального процесу може бути кілька факторів.
Так, гайморит риногенной етіології, який розвинувся на тлі гострого респіраторного захворювання (ГРЗ), може призвести до загострення периапикального вогнища хронічної одонтогенної інфекції та вівторкового інфікування слизової оболонки синуса.
Наявність хронічного вогнища інфекції в ротовій порожнині або області верхівки коренів зубів верхньої щелепи є сприяючим фактором для ослаблення місцевого тканинного імунітету або безпосереднього попадання інфекції через струм крові.
 Одним з провідних інфекційних агентів є коринебактерії
Одним з провідних інфекційних агентів є коринебактеріїТакож можлива перфорація стінки верхньощелепної пазухи при видаленні верхніх зубів або хірургічному втручанні на альвеолярному відростку верхньої щелепи.
У патогенезі розвитку запалення гайморової пазусі велику роль відіграє локальне порушення функції війчастого епітелію синуса виникає внаслідок запальної і токсичної реакції тканин.
У результаті впливу інфекційного агента (спочатку, як правило, вірусного, потім приєднується бактеріальна флора) і розвитку запального процесу змінюються властивості виділяється слизовою оболонкою пазухи секрету і порушується мукоциліарний транспорт.
Параназальные пазухи (верхньощелепні в тому числі) пов’язані через невеликі отвори з порожниною носа. Вони є частиною дихальної системи і беруть участь у процесі кондиціонування повітря.
Якщо відокремлюване накопичується, наприклад, при застуді, то слизова оболонка часто розростається настільки, що отвори в пазухах стають закритими. Секрет слизової оболонки накопичується в пазухах, більше не може надходити в порожнину носа, в результаті виникає запалення.
Якщо описане стан триває більше трьох місяців, або відбувається більш чотирьох разів на рік, то встановлюється діагноз хронічний гайморит. Він може розвиватися не тільки як результат тривалого гострого синуситу, але і при інших захворюваннях, таких як:
- Хвороба Вегенера.
- Носові поліпи.
- Алергія.
- Запальні процеси зубів.
Крім того, анатомічні аномалії порожнини носа – такі, як викривлена носова перегородка або суджені соустья пазух – можуть бути причиною запалення навколоносових синусів і призводять до хронічного гаймориту.
Їх декілька:
- верхньощелепної синусит викликаний неправильною або недостатньою гігієною порожнини рота;
- виникнення синуситів є наслідком ускладнення періодонтиту або карієсу;
- синусит може викликати запалення кісти зуба;
- синусити можуть виникати через особливості будови верхньої щелепи і зубів (довге коріння) — отже, занадто тонка кісткова перегородка між верхівкою кореня зуба і слизовою оболонкою пазухи;
- попадання стороннього тіла.
Гайморит супроводжується помітними хворобливими відчуттями і не може пройти з часом «сам собою», а вимагає грамотного комплексного лікування. При верхньощелепних синуситах виникають певні симптоми, які вказують на те, що необхідно серйозне лікування.
- розпираючий біль під оком, яка поширюється на лоб, віддає у вухо;
- набряклість обличчя на хворому боці;
- болючість при натисканні в області гайморової пазухи;
- підвищення температури тіла, озноб;
- закладеність носа;
- зниження нюху;
- неприємний запах з рота при диханні;
- посилення болю при постукуванні по верхніх зубів;
- загальна слабкість, нудота;
- безсоння.
Розглядаючи детальніше чинники появи синуситу, можна звернути увагу на закономірність: гайморит верхньощелепної пазухи є ускладненням ГРВІ. Гостра респіраторна вірусна інфекція широко поширена, навряд чи знайдеться той, хто не хворів їй.
Втім, гайморит може бути викликаний рядом інших причин. Недостатній догляд за порожниною рота або його відсутність може спровокувати розвиток інфекції на зубах, яка пізніше перейде на носові пазухи.
Не рідко з’являється алергічний гайморит верхньощелепної пазухи, що виникає із-за алергічної реакції. Сприятливими сезонами для розвитку такого різновиду синуситу є весняні місяці. Навесні все зацвітає, подразнюючи слизові людини і провокуючи навіть самі незначні алергії.
Існує безліч інших причин для запалення верхньощелепних пазух:
- ослаблена імунна система через великої кількості хронічних хвороб;
- анатомічна особливість носової перегородки (наприклад, викривлення);
- виникненню інфекції носової, ротової порожнинах (хронічні хвороби, як фарингіт, риніт, аденоїди).
Гострий верхньощелепної синусит, як правило, повинен бути вилікуваний повністю, інакше розвинеться хронічна форма захворювання. Хронічний верхньощелепної синусит небезпечний, оскільки піддається лікуванню складніше. Він характеризується поява гнійного запалення, спровокованого бактеріями.
Синусит що приносить організму? Він, в першу чергу, розвивається в результаті закупорювання вхідних отворів верхньощелепних пазух. Створився запор призводить до розвитку запалення, як результат, гній накопичується всередині. При цьому сильно набрякає слизова оболонка носа.
Верхньощелепної синусит викликається гнійними мікроорганізмами – кокова, грибкова інфекція, кишкова паличка та інші бацили. Розвиток патології провокують:
- Запальні ураження у тканинах і зубах верхньої щелепи ‒ періостит та остеомієліт, хронічний періодонтит, гнійний пародонтит і щелепні кісти.
- Травми і деформації зубів, супроводжувані перфорацією і формуванням гематом.
- При невдалих стоматологічних втручаннях стоматолог інструментом може зачепити пазуху.
- Індивідуальні анатомічні особливості.
- Перфорація. При неправильному видалення молярів зуб або його корінь, пломба або частина імплантату може потрапити в пазуху. Такі синусити називають перфоративными, коли цілісність дна пазухи порушена.
https://www.youtube.com/watch?v=_ul6jCZfXOI
Як і будь-який запальний відповідь, верхньощелепної синусит може носити бактеріальну або вірусну природу свого виникнення. Інфекція може проникнути в пазуху через порожнину носа, кров або через нездорові зуби верхньої щелепи.
Фактори ризику
Для будь-якого захворювання існують схильності для його виникнення. Фактори ризику для розвитку гаймориту наступні:
- анатомічні порушення носової порожнини;
- розростання поліпів у проходах між пазухами;
- перенесений алергічний риніт;
- викривлена носова перегородка;
- ускладнення після грипу, скарлатини, кору, нежиті або ГРВІ.
До появи захворювання можуть приводити наступні фактори:
- різні патології анатомії носових структур (викривлення перегородки, наприклад);
- хронічні захворювання дихальної системи, особливо верхніх її шляхів (з-за того, що вони не були проліковані або лікування було підібрано неправильно);
- ослаблений імунітет внаслідок хвороб та інших чинників;
- аденоїди;
- бактерії, віруси, грибки;
- алергени (пил, побутова хімія, косметика, пилок);
- хвороби зубів;
- травми обличчя;
- назальні поліпи.
Хвороба може викликати як одна причина, так і сукупність декількох. В залежності від того, який фактор є первинним, виокремлюють різні види гаймориту.
У чому полягають первинні причини виникнення одонтогенних синуситів?
Одонтогенний верхньощелепної синусит ‒ це запалення, викликане інфекцією з ротової порожнини – захворювання ясен, зубів або щелепної системи. Це вторинне захворювання, часто має хронічну форму.
Розвиток зубного синуситу зумовлена анатомічною особливістю черепа. Верхньощелепні гайморові пазухи знаходяться над корінням молярів і премолярів – 4-8 зуби. Вони відокремлені один від одного тонкою пластинкою, через яку проходять бактерії та інфекції.
Гайморит – коли потрібно звернутися до лікаря?
Якщо є підозра на будь синусит слід звернутися до лікаря, не тільки при гаймориті. У безпосередній близькості від пазух важливі органи, куди інфекція може передаватися від синуситу.
Наприклад, запалення може мігрувати в очі, викликаючи кон’юнктивіт. У гіршому випадку це стан може впливати на мозкові оболонки або навіть на сам мозок, наприклад, виникає менінгіт або енцефаліт.
При цьому спостерігаються симптоми, схожі на мігрень, з сильними болями, і світлобоязню. У такому випадку слід негайно звернутися до фахівця.
Записатися на консультацію
Діагностика
Для постановки діагнозу необхідно докладно вивчити симптоми, з якими звернувся хворий. Його опитують, а також проводять візуальний огляд. На основі цього визначається причина захворювання. Отримавши клінічну картину, ЛОР-лікар може застосувати риноскопию — безпосередній огляд слизової носа, будови носових ходів і перегородок.
Крім цих процедур, іноді лікар призначає магнітно-резонансну томографію (МРТ), УЗД пазух або рентгеноскопію. Результати цих процедур допомагають детально вивчити поразку, прояснити картину захворювання і поставити диференціальний діагноз, адже, можливо, за симптомами гаймориту ховається кіста верхньощелепної пазухи.
Перед пункцією, необхідної при складній хронічної гнійної формі захворювання, обов’язково призначають рентгеноскопію або МРТ. Іноді необхідний мікробіологічний аналіз.
Під час огляду виявляється біль і чутливість при пальпації передніх стінок приносових пазух, області перенісся і локальна біль у зоні щоки над ураженої пазухи. Риноскопія визначає набряк і гіперемію слизової оболонки, слизові або гнійні виділення в середньому носовому ході на боці ураження пазухи.
 При появі симптомів гаймориту необхідно звернутися до Лора
При появі симптомів гаймориту необхідно звернутися до ЛораДані клінічного аналізу крові можуть відображати вірусну, бактеріальну чи алергічну природу захворювання.
Проводиться бактеріологічний посів виділень з носа з визначенням чутливості до антибіотиків.
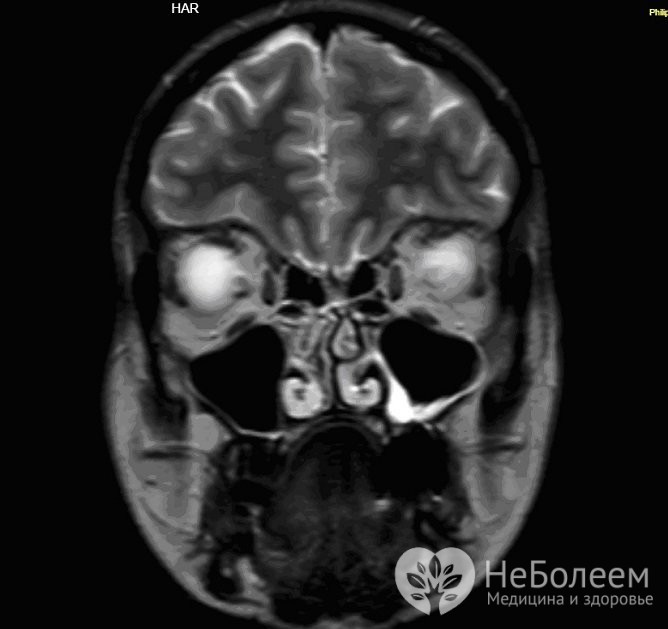 Для уточнення діагнозу може бути призначена магнітно-резонансна томографія гайморових пазух
Для уточнення діагнозу може бути призначена магнітно-резонансна томографія гайморових пазухОсобливу інформаційну цінність в розпізнаванні патології гаймориту є ендоскопічне дослідження синуса, а також КТ і МРТ (комп’ютерна та магнітно-резонансна томографія). За допомогою КТ вдається точно визначити характер і поширеність патологічного процесу, ступінь залучення кісткових і м’яких тканин прикордонних областей.
Ендоскопічне дослідження дозволяє оцінити стан слизової оболонки, виявити набряк, рубцеві і полипозные зміни, вирішити питання про необхідність хірургічного лікування.
Діагностика даного захворювання проводиться на підставі скарг хворого, вивчення історії хвороби, зовнішнього огляду, риноскопії. Найбільш точний і поширений спосіб діагностики одонтогенного синуситу — рентгенографія носових пазух.
Комп’ютерна томографія дає уявлення про всіх деталях патологічного процесу, що протікає в пазухах носа. Таке дослідження треба проводити у всіх випадках диференціальної діагностики, щоб виключити ті чи інші захворювання, що мають схожі симптоми. Іноді цей метод вивчення стану носових пазух може замінити оглядову рентгенографію.
Гаймороскопия проводиться за допомогою фіброскопа. За результатами даного обстеження можна говорити про спосіб лікування хвороби і можливого хірургічного втручання. Мікробіологічне обстеження полягає у вивченні вмісту пазух носа.
Госпіталізація пацієнта для діагностики (та подальшого лікування) проводиться тільки у разі виражених змін слизової оболонки носа.
У той час як гострий синусит зазвичай можна легко діагностувати з його явними симптомами, для повноцінної діагностики хронічного синуситу (гаймориту) відвідування терапевта зазвичай недостатньо.
Щоб виключити можливі ризики, необхідний огляд ЛОР-спеціаліста, оскільки він може вдатися до більш повним методів обстеження. Так для огляду носа і його пазух, у доповнення до так званої риноскопії, також використовується ендоскопія.

Крім того, при необхідності використовуються додаткові методи візуалізації, такі як комп’ютерна томографія. Особливо, якщо в якості причини хронічного гаймориту є підозра на поліпи, аномалії будови порожнини носа, пухлина.
Діагноз ставить отоларинголог на основі скарг пацієнта, огляду (риноскопії), а також за результатами:
- Рентгенографії, лінійної, комп’ютерної чи магнітно-резонансної томографії, і ортопантомограммы (панорамного знімка) зубів.
- Загального аналізу крові.
- Діагностичної пункції. У лабораторії досліджують отриманий матеріал, встановлюючи інфекційний збудник хвороби.
- Відео-ендоскопічне дослідження. Через прокол вводиться ендоскоп, за допомогою якого лікар дивиться, що відбувається всередині.
Для діагностування і лікування потрібна спільна робота отоларинголога, щелепно-лицьового хірурга або стоматолога. Діагностування включає в себе:
- Загальний опитування пацієнта для деталізації скарг та уточнення інформації про перенесені стоматологічних хворобах. Важливо повно надати інформацію про проведені нещодавно маніпуляціях на зубах верхньої щелепи.
- Візуальний огляд. За допомогою пальпації визначається область поразки, виявляється наявність почервонілою шкіри на хворий щоці. Під час пальпації скул і зони гайморових пазухух у пацієнта біль посилюється.
- Риноскопія, при якій відбувається візуальне обстеження ураженої пазухи. Вона допомагає визначити гіперемію і ступінь набряклості носових раковин. Під час огляду можливо виділення ексудативної рідиною.
- Зондування проводиться як додаток до риноскопії. Воно перевіряє наявність скупчень гною в синусі, якщо закупорений природний дренажний канал.
- Пункція запаленої пазухи. Вона проводиться з діагностичною і лікувальною метою, оскільки може визначати наявність навіть невеликої кількості гною. Після цієї процедури проводиться промивання антисептиками.
- Рентгенографія показує погіршення прозорості порожнини пазухи, наявність певної кількості патологічної рідини. Для успішного лікування потрібно рентгенографія зубів, щоб знищити вогнище поширення.
- Загальні аналізи крові. За їх результатами ідентифікується лейкоцитоз і підвищення рівня ШОЕ. Якщо присутні гнійні компоненти в пазухах, потрібно визначити тип збудника. Проводиться бактеріологічне дослідження, яке дозволяє зрозуміти чутливість патологічних мікроорганізмів до антибіотиків.
Для точного визначення одонтогенного синуситу можливо диференціальне діагностування. Воно необхідне, щоб виключити риногенних, алергічний гайморит або рак синусів.
Розпізнавання хвороби лягає на плечі лор-лікаря. Він ставить діагноз на підставі перерахованих вище симптомів, окремого огляду пазух, збиранні анамнезу і клінічних досліджень. Проводиться пальпація області гайморової пазухи, візуальний огляд носового проходу.
Іноді лікарі вдаються до комп’ютерної томографії та риноскопії, щоб більш точно визначити вогнище запалення і характер ексудату. Також проводиться пункція для забору виділяється матеріалу, щоб здійснити посів з метою визначення чутливості інфекції до антибіотиків.
Класифікація
Існують різні класифікації гаймориту, відображають більшу або меншу кількість змін комплексу пазуха-носова порожнина і форм перебігу. Однак, більшість з них незручні в клінічній практиці. Більш зручним вважається класифікація, відбиває характер і тяжкість перебігу захворювання.
В залежності від характеру перебігу розрізняють гострий і гострий рецидивуючий синусит. Гострим вважається гайморит тривалістю до 3-4 тижнів. Про гострому рецидивуючому говорять при наявності 4 і більше епізодів захворювання на рік з перервою між появою симптомів не менше 2-х місяців.
Хронічний гайморит за течією буває власне хронічним і загострилися. Під час загострень клінічна картина відповідає такої при гострому синуситі.
По тяжкості течії виділяють легку, середню та важку форми гострого та хронічного гаймориту. Тяжкість визначається як суб’єктивними відчуттями хворого, так і об’єктивними ознаками порушення загального стану, і вираженістю місцевих симптомів.
Синусит, розвивається через стоматологічної патології, зачіпає тільки одну пазуху на лівій або правій щоці. Однак тривала бездіяльність, відсутність лікування призводять до двостороннього запалення.
За формою перебігу виділяють кілька видів синуситу:
- Гострий верхньощелепної синусит. У нагноившейся пазусі може відчуватися напруга, ніс закладає тільки з одного боку. При тяжкому перебігу патології хворого турбують сильні болі в пазусі, що віддають в лоб, верхньощелепні зуби, скроню. Нездужання, слабкість тіла та висока температура заважають сну і комфортного життя. При правосторонньому верхнечелюстном синуситі, наприклад, гнійні виділення з носа спостерігаються тільки з правої ніздрі. У рідкісних випадках уражена хворобою щока опухає.
- Хронічний одонтогенний верхньощелепної синусит. Він виникає, якщо гостра форма синуситу не була вилікувана до кінця. Але найчастіше він не є наслідком гострої форми. Симптоми хронічного гаймориту схожі з клінічною картиною гострого запалення. Але ознаки хронічного синуситу мають постійний характер. Для нього характерне відчуття тяжкості на одній стороні щоки, проблеми з носовим диханням, раптове відчуття печіння, поколювання, віддають в скроні, лоб і зуби. Клінічні ознаки проявляються від 6 тижнів і більше.
За характером ураження пазухи розрізняють одонтогенні синусити:
- закриті – немає прямого контакту пазухи і вогнища запалення. Причинами можуть бути хронічні форми періодонтиту або гнійні кісти;
- відкриті викликані попаданням хвороботворних організмів з ротової порожнини в результаті розплавлення стінки пазухи. До відкритих відносять перфоративный гайморит, ускладнений верхньощелепної остеомієліт.
За ступенем видозмін слизової оболонки є:
- Катаральний зубний синусит. Порожнину пазухи наповнюється серозної ексудативної рідиною, сама слизова оболонка набрякає;
- Гнійна форма. У пазухах утворюється і збирається гній. Гайморова пазуха з’єднується з носовою порожниною тонким каналом, тому гною дуже важко вийти. Він починає збиратися в порожнині синуса, повністю заповнюючи його. Починається руйнування тканин слизової, запалення;
- Поліпозно – відрізняється від інших форм утворенням ущільнень на слизовій оболонці пазухи. Ці новоутворення перетворюються в поліпи;
- Гнійно-поліпозний поєднує в собі дві попередні форми з відповідними змінами.
Двосторонній верхньощелепної синусит зустрічається дуже рідко.
Існує наступна диференціація захворювання:
- за характером перебігу (гострий, хронічний);
- за формою виділяється ексудату (серозний, гнійний);
- по етіології (вірусний, бактеріальний, травматичний, грибковий, алергічний).
Гострий гайморит
Особливості розвитку та види захворювання
При запаленні слизова оболонка набрякає, блокуючи при цьому соустья, і слиз, що виробляється в пазухах, не може вийти назовні і накопичується всередині. Постійно вырабатываясь, вона може до відмови заповнити весь синус (пазуху) і почати тиснути на його стінки, викликаючи неприємну біль.
Поступово накопичена слиз перетворюється в щільний гній, який не може вийти назовні самостійно, навіть якщо соустья вже відкриті.
Без своєчасного лікування гній може заповнити всю пазуху цілком і навіть прорватися в сусідні тканини. Коли цей процес відбувається в верхньощелепних (гайморових) пазухах – це і називається гострий верхньощелепної синусит або гайморит.
Різновиди:
- Риногенних – інфекція потрапляє в пазухи з носової порожнини після затяжного нежиті і таких захворювань як скарлатина, кір, ГРВІ, ГРЗ та ін
- Одонтогенний — тут причиною захворювання стають запалення у верхніх зубах (в більшості випадків корінних), якщо їх коріння досягають порожнини гайморових пазух.
- Гематогенний — переносник інфекції потрапляє у кров з віддалених вогнищ.
- Травматичний — запалення провокують травми і пошкодження лицьових кісток черепа.
- Алергічний – причиною є алергічна реакція.
- Вазомоторний — відбувається, через розширення судин, в результаті якого відбувається набряк слизової, який блокує вихід вмісту пазух назовні.
Причини
Можливі причини виникнення захворювання
Виходячи з перерахованих вище різновидів верхньощелепного синуситу, можна виділити наступні причини його виникнення:
- анатомічні особливості – викривлення носової перегородки і т. д.
- знижений імунітет, ослаблений тривалими захворюваннями, паразитами і алергіями
- відсутність лікування або неправильне лікування застуди, ОРЗ, запущений риніт
- інфекція, подібна до тієї, що провокує багато простудні захворювання
- аденоїди
- запальні захворювання зубів — пульпіт, періодонтит, околокорневая кіста
- руйнування кісткової пластини між коренем зуба і пазухою в результаті травматичного видалення зуба
- погане лікування кореневих каналів, коли в пазуху відбуватися проникнення інструменту або надлишків пломбувального матеріалу
- проштовхування зуба або його кореня в пазуху при видаленні
Таким чином, дві основні причини виникнення гаймориту – це інфекція або затяжне простудне захворювання і проблеми з зубами
Симптоми
Ознаки гострого верхньощелепного синуситу

При виникненні гострого гаймориту людина відчуває наступні симптоми:
- закладеність носа, або однієї його половини, яка тимчасово усувається судинозвужувальними препаратами, після чого з’являється знову
- гугнявий голос
- виділення з носа – спочатку прозорі, а потім гнійні
- гострий нежить з однієї половини носа протягом 7-10 днів
- зниження або повна відсутність нюху
- підйом температури (причому при гнійному гаймориті температура може піднятися до 39-40°С)
- озноб, нездужання, втрата апетиту
- біль в області верхньощелепних пазух, яка посилюється при нахилі голови вперед
- тяжкість в голові
- відчуття розпирання і тиску в одній половині обличчя
- сльозотеча
- почервоніння, припухлість шкіри в області біля носа під нижньою повікою (там, де розташовується пазуха)
Діагностика
Способи дослідження патології
Для сучасної медицини діагностика гострого верхньощелепного синуситу не викликає практично ніяких труднощів.
Більш детальне і ретельне обстеження вимагається лише у випадках хронічного гаймориту (коли симптоми не так сильно виражені), грибкового або посттравматичного гаймориту і т. п.
Для діагностики гаймориту можуть бути застосовані наступні методи:
- Загальний огляд. Його проводить ЛОР-лікар, при цьому відбувається докладний опитування пацієнта про симптоми і складання загальної клінічної картини. Лікар оглядає носову порожнину в тому місці, де знаходиться співустя, що з’єднує її з гайморової пазухою, також проводяться дослідження крові. Вже на цьому етапі можна поставити точний діагноз.
- Рентгенологічне дослідження. Це один з найпоширеніших і недорогих методів, який дозволяє детально вивчити всі особливості будови кісток черепа, пазух, а також наявність і рівень гною в них, наявність або відсутність кіст, сторонніх тіл, поліпів і всього тому подібного. Якщо є гнійний гайморит, то лікар чітко побачить на знімку заповнені гноєм пазухи (тільки одну чи обидві). Як правило, для постановки діагнозу досить поєднання перших двох методів.
- Комп’ютерна томографія (КТ). Це дуже точний і чутливий, але при цьому дорогий (і внаслідок цього рідко використовуваний) метод діагностики. За допомогою нього можна визначити розміри кожної пазухи, наявність в них рідини і її кількість, наявність яких-небудь ускладнень. Незважаючи на дорожнечу і недоступність цей метод все ж незамінний при важких травмах лицьових кісток черепа, складних формах гаймориту, при хронічному гаймориті і при виникненні будь-яких ускладнень. Метод протипоказаний вагітним.
- Магнітно-резонансна томографія (МРТ). Це теж один з найбільш ефективних і високоточних методів, дає такі ж результати, як і КТ і призначається за тими ж показаннями.
- Ендоскопічне дослідження пазух черепа. Це відносно молодий метод і на даний момент він використовується тільки у вузькоспеціалізованих клініках, так як потребує особливого обладнання та фахівців. У носовий хід при використанні місцево анестезії вводиться спеціальний інструмент – ендоскоп, використовуваний для вивчення будови і форми носових пазух, а також для взяття біологічного матеріалу для подальшого його вивчення. Найчастіше використовується при діагностиці запущеного гаймориту з ускладненнями.
- УЗД пазух носа. Це універсальний метод, який не має протипоказань, легко виявляє форму пазух, наявність і кількість гною, проте призначається досить рідко, так як вимагає спеціального обладнання і спеціально навченого персоналу.
- Лікувально-діагностична пункція. Активно використовується в країнах СНД і призначається при відсутності альтернативних методів. Під місцевою анестезією через носовий прохід проводиться прокол носової пазухи спеціальної довгою голкою і береться речовина, що наповнює пазуху. Після цього вона промивається антисептичним розчином, а отриманий матеріал відправляється на дослідження.
Гострий синусит – це запальний процес у придаткових пазухах, є ускладненням нежитю, який часто супроводжує йому, в таких випадках патологію називають гострий риносинусит.
Перші згадки про ураження приносових пазухах зустрічаються в середньовіччі. Н. Гаймор (1613-1685) в медичних манускриптах вперше описав, що таке гострий синусит, в його честь назвали верхньощелепну пазуху – «гайморова».
Гострий синусит проявляється у вигляді загальних симптомів (як і будь-які запальні процеси), які включають підвищення температури тіла, загальну слабкість, знижений апетит, нездужання. Але ключовими в діагностиці є місцеві симптоми:
- біль у ділянці пазух,
- відчуття розпирання в межах відповідної пазухи, посилення до ночі,
- гіперемія (почервоніння) обличчя виражена у ділянці пазух,
- припухлість в проекціях пазух,
- сукровичні (з вкрапленням крові) і гнійні виділення з носа,
- тривалість нежиті (більше 10 днів),
- головний біль (часто нестерпний),
- при двосторонньому синуситі порушується нюх.
Хотілося б окремо розглянути больовий синдром (комплекс симптомів) гострого синуситу, тому що він різноманітний і може вказувати на різні тонкощі в перебігу захворювання.
Біль обумовлена наповненням пазух відокремлюваним або гноєм. Нормальний відтік рідини з пазух порушений в результаті набряку слизової та закупорювання отворів, тому виділення можуть виходити тільки під тиском.
На основі цього механізму і виникають характерні ознаки. При поступовому наповненні пазухи спочатку з’являється відчуття розпирання у відповідній частині обличчя. До ночі біль нагнітається, до ранку вона досягає максимуму і починається рясне виділення рідини або гною з носа.
Тиск спадає і хворий відчуває полегшення, знижується температура і слабшає біль. Незабаром виділення з носа закінчуються і симптоми знову починають наростати. Таку біль називають «періодичній».
Також виділяють біль постійну, але у неї вже інші причини: рідина тисне на нервові закінчення всередині пазухи, викликаючи неврит та інтоксикацію нервових волокон, в результаті чого біль може турбувати навіть після спорожнення пазух, але при цьому стає менш вираженою.
Щоб остаточно поставити діагноз – синусит, необхідно зробити рентгенографію лицьового черепа. Тільки після цього можна встановити місце розташування, ступінь ураження і характер захворювання.
Терапія дуже різна в залежності від конкретного випадку гострого риносинуситу та синуситу. Лікування, як правило, медикаментозне, хірургічне та іноді фізіотерапевтичне. Характеризується наступними принципами:
- Відновлення дренажної функції каналів, що зв’язують пазуху і в порожнину носа, для зниження тиску всередині пазух, яке представляє основний ризик.
- Введення лікарських препаратів в порожнину пазух.
- Застосування загальних антибактеріальних препаратів (антибіотики) при бактеріальному синуситі.
- Активне застосування фізіотерапевтичних процедур (УВЧ, СВЧ, виброакустическая терапія за допомогою апарату «Вітафон», електрофорез та ін). Застосовується тільки на стадії одужання або ремісії (ослаблення симптомів).
- Застосування методів підвищення імунітету.
- Створення комфортних умов, що виключають фактори ризику зовнішнього навколишнього середовища (немислимо навіть задаватися питанням «Чи можна гуляти при синуситі взимку?»).
- Лікування вогнищ інфекції, що стали причиною виникнення, якщо дозволяє загальний стан хворого (захворювання порожнини рота, тонзиліт та ін).
Безумовно, найважливішим є принцип відновлення дренажної функції пазух, для цього найчастіше в амбулаторних умовах проводять процедуру пункції верхньощелепної пазухи і накладають дренажний катетер.
В результаті відбувається вільний відтік рідини і гною, знижується тиск, а також можна безперешкодно вводити лікувальні розчини. Сьогодні існують більш щадні способи відновлення дренажу та промивання пазухи, яких ми торкнемося надалі.
Гострий верхньощелепної синусит: різновиди
Мало хто знає, що ніс людини – це лише вершина айсберга прихованої системи повітроносних (заповнених повітрям) пазух. Порожнина носа пов’язана з прихованою під шкірою мережею інших порожнин, з т. зв. придатковими пазухами (синусами).
Їх поверхня покрита слизовою оболонкою, що складається з епітелію і келихоподібних клітин, які виробляють слиз. Завдяки епітеліальних віях ця слиз рухається від пазух до носової порожнини. Це необхідно, щоб уникнути пересушування носових шляхів, забезпечити комфортні умови для дихання.
Цікавить нас пазуха – верхньощелепна. Це парна порожнина, розташована над верхньощелепної кісткою (лівіше або правіше носа під оком), що представляє собою невелику печерку. Складається з 5 стінок (верхня, нижня, передня, медіальна і заднерадужная).
Верхньощелепної синусит має свою власну класифікацію. Розглянемо наступні його види.
Нижня, межує з десною, стінка пазухи особливо тонка. Її пошкодження провокує т. н. одонтогенное запалення. Найчастіше протікає на тлі запальних процесів, що протікають в зубах верхньої щелепи.
Якщо людина вперше стикається з цим запаленням, то часто вона приймає гостру форму. Протікає при загостреній симптоматиці (підвищена температура, рясний ексудат, головні болі).
Перенесений одного разу, але не долеченный (недостатньо дренування ї) гайморит здобуває затяжний хронічний характер, який протікає на тлі менш вираженої симптоматики (без підвищення температури і рясні носових виділень).
У разі пансинусита – запалення всіх носових пазух – верхньощелепної синусит набуває парний, двосторонній характер. Пазухи запалюються симетрично, виникає ліво – і правобічний синусит.
Терапевтичні заходи при гострому синуситі вимагають комплексного підходу. Обов’язково знищення вогнища запалення – можливо видалення воспалившегося зуба. Також важливо використання медикаментозних, фізіотерапевтичних процедур.
Повноцінне лікування зубного гаймориту вимагає застосування препаратів, що звужують судини, і антибактеріальних засобів:
- Краплі. Такі засоби, як Нафазолин, Ксилометазолин, можуть використовуватися дорослими, а Галазолін підходить дітям. Краплі знімають набряк носової порожнини, закладеність і сприяють виведенню гнійних виділень.
- Антибіотичні препарати пеніцилінів, макролідів та ін’єкції цефалоспоринами знищують патогенні мікроорганізми.
- Антибактеріальні спреї для промивання носових ходів – Фурацилін та Аква Маріс.
Консервативне лікування допомагає впоратися із зубним гайморитом протягом тижня без оперативного втручання. Промивання та санація носа прискорюють знищення патогенної флори і одужання слизової.
Діагностика
Досягти хороших результатів, скоротити терміни захворювання і попередити розвиток ускладнень можна завдяки комплексному підходу.
Одним з найважливіших аспектів патогенетичної терапії синуситу є призначення засобів, що впливають на продукцію та властивості мокротиння – мукорегуляторов (Миртол, Бромгексин), сприяють розрідженню і виведенню секрету. Також вони надають антимікробну і протизапальну дію.
Зниження набряку тканин досягається систематичною анемізації слизової оболонки порожнини носа судинозвужувальними розчинами (Нафтизин, Ксимелин). При цьому змінюється режим кровообігу в порожнині носа і навколоносових пазухах, зменшується набряк слизової оболонки, вивідний отвір порожнини розширюється та поліпшується відтік виділень з пазухи.
 Для промивання носа часто використовують антисептичні розчини, наприклад Хлоргексидин
Для промивання носа часто використовують антисептичні розчини, наприклад ХлоргексидинАктивному виведенню вмісту синусу сприяють промивання порожнини носа та пазухи антисептичними (Хлоргексидин, Мірамістин) та гіпертонічними розчинами.
В домашніх і стаціонарних умовах часто застосовується метод промивання носа Зозуля (метод переміщення рідини по Проетцу). В одну половину носа вводять наконечник автоматичного відсмоктування або гумову грушу, іншу ніздрю після введення препарату затискають пальцями.
Під час відсмоктування дитина кричить, м’яке небо притискається до задньої стінки глотки, завдяки чому створюються сприятливі умови для відсмоктування вмісту не тільки з порожнини носа, але і з навколоносових пазух і носоглотки.
 При попаданні в гайморову пазуху пломбувального матеріалу показано хірургічне втручання
При попаданні в гайморову пазуху пломбувального матеріалу показано хірургічне втручанняЗа показаннями проводять хірургічне лікування, спрямоване на санацію і відновлення вентиляції синуса, при необхідності на видалення сторонніх об’єктів: пломбувального матеріалу, імплантатів, кіст, ділянок зміненої слизової оболонки.
Гайморит у дітей
співустя між пазухою і носом знаходиться нижче, а за рахунок маленького обсягу пазухи швидкість дренажу вище. На ілюстрації видно, що вже до 12-13 років форма верхньощелепної пазухи повністю сформована.
На жаль, симптоми синуситу у дітей сильно змащені і нагадують звичайний нежить. Ще однією проблемою можна назвати «труднощі перекладу» з дитячої мови дорослий, так як діти не завжди можуть точно описати, що з ними відбувається, і тільки практикуючий ЛОР-лікар зможе запідозрити розвиток синуситу у дитини.
Гострий синусит у дитини часто розвивається із-за близькості коренів зубів до стінки верхньощелепної пазухи. У ранньому дитячому віці навіть існує таке поняття як «очної зуб» – це ікло, який корінням сягає в пазуху, але, як не дивно, зовсім не пов’язаний із зором.
При каріозних уражень інфекція легко може передаватися в пазуху. Також відзначаються спалахи синуситу у дітей під час купального сезону, за рахунок переохолодження та пірнання, під час якого брудна вода потрапляє в пазухи.
Синусит у дитини може бути гнійний хронічний, двосторонній, односторонній, вірусний, і ін. Класифікація, в цілому, така ж, як і у дорослих (раніше в статті ми докладно її розглядали).
Особливості синуситу у дітей:
- тяжкий перебіг (дуже висока температура), чим менший вік, тим більше важко протікає синусит;
- не завжди чітка і ясна симптоматична картина;
- можливість перебігу під виглядом інших захворювань, наприклад, бронхіту може супроводжувати синусит, при цьому характерних для синуситу симптомів немає;
- швидке поширення запального процесу на всі пазухи;
- верхньощелепної синусит або гайморит дуже часто поєднується із запаленням гратчастої пазухи.
Симптоми при синуситі у дитини:
- висока температура тіла,
- інтоксикація (слабкість, млявість, нездужання, втрата апетиту),
- слизові або гнійно-слизові виділення з одного боку, і з двох сторін, коли у дитини двосторонній синусит,
- тиск в області уражених пазух,
- нападоподібний головний біль,
- гнійні виділення, коли у дитини гнійний синусит, нерідко з домішками крові,
- припухлість в області щоки,
- набряк нижньої повіки,
- сльозотеча,
- болючість при натисканні на проекції верхньощелепної пазухи,
- утруднене носове дихання через одну ніздрю, а при двосторонньому синуситі у дитини ніс не дихає повністю.
Симптоми допомагають виявити гнійний синусит у дитини, але лікування обов’язково повинне призначатися амбулаторно або в спеціалізованому стаціонарі. Важливо якомога раніше почати лікування під контролем кваліфікованих лікарів: ЛОР, педіатра, офтальмолога і невропатолога.
Лікування синуситу у дітей має свої особливості на відміну від дорослих:
- Судинозвужувальні препарати застосовуються в менших дозах.
- Частіше використовується лікувально-діагностична пункція, однак промивання потрібно не таке активне, більше важливий відсмоктування вмісту.
- Метод «Зозуля» протипоказаний маленьким дітям.
- Антибіотик при синуситі у дітей вводять місцево в пазуху при пункції, у вигляді крапель. Також використовується загальна антибактеріальна терапія, яку повинен підібрати тільки лікар. До речі, на заході продаж антибіотиків без рецепта суворо заборонена, в увазі їх небезпеки для здоров’я.
- Антигістамінні препарати при супутній алергії (в дитячих дозуваннях).
- ЯМИК-катетер один з кращих сучасних методів лікування гаймориту. Вперше був представлений в 1980 році В. С. Козловим і Р. В. Марковим, але зазнав значних змін за останні 30 років. За допомогою балонів з повітрям в носовій порожнині створюють герметичність і за рахунок негативного тиску витягує вміст з пазух, а за допомогою позитивного тиску вводять лікарські препарати. ЯМИК сьогодні є самим безпечним методом лікування синуситу.
Доктор Е. О. Комаровський вважає, що пункцію гайморової пазухи при лікуванні синуситу у дітей, необхідно робити тільки в крайніх випадках, коли захворювання на тлі антибактеріальної терапії не проходить близько двох тижнів.
Також цей відомий лікар зазначає, що найважливішим принципом лікування синуситу у дітей є недопущення загусання і засихання слизу (соплів) у носоглотці. Для цього необхідно рясне пиття, регулярне провітрювання, підтримання вологого (50-70%) і прохолодного (18-20 С) мікроклімату в приміщенні.
Додатково можна зволожити приміщення шляхом не хитрих дій:
- розставити по кімнаті посудини з водою,
- розвісити сушитися рушники в кімнаті,
- після водних процедур у ванній залишити двері відкритими,
- зробити вологе прибирання.
Але без спеціального зволожувача досягти оптимального рівня вологості не вдасться.
У дітей (36 місяців) хронічне запалення верхньощелепного синусит широко поширене. Характеризується вираженими загальними симптомами. Реакція оболонок носа в дитячому віці виражена яскравіше: крім синусів набрякла вся порожнину носа і ковтки, носові раковини збільшені.
У комплексі з рясними виділеннями набряк викликає явне порушення або навіть припинення носового дихання. Погана аерація носової порожнини і пазух в поєднанні з набряком слизової оболонки і рясним виділенням призводить до підтримання запального процесу та більш тривалому збереженню симптомів.
Ускладнення
Гайморит, як і будь-яке інше захворювання, має свої наслідки. Широке поширення і занедбаність хвороби веде до проникнення інфекції в черепну порожнину. В результаті цього може з’явитися менінгіт або енцефаліт.
Поява наслідків повністю залежить від хворого. Відмовляючись від повноцінного лікування або запускаючи перебіг захворювання, хворий сам піддає себе ризику розвитку небезпечних захворювань.
Гострий щелепної синусит діагностується при огляді лікаря. Фахівцю достатньо розпитати пацієнта та провести первинний огляд для постановки вірного діагнозу. Заключним дослідження стає рентген — характерні скупчення гною видно на знімках.
Для виявлення хронічної форми хвороби недостатньо огляду та рентгенологічного знімка. Хворого часто відправляють на комп’ютерну томографію — скупчення гною невеликі, але достатні, щоб хвороба прогресувала.
Запальний процес в гайморовом синусі небезпечний тим, що знаходиться поруч з мозком. При тривалому перебігу хвороби запалення переходить в прилеглі органи. Може з’явитися тромбоз, флегмона, менінгіт.
Які пред’являє скарги хворий гайморит?
- З’являється неприємні відчуття в області носа і навколоносовій області, які поступово наростають. Менш виражені болі вранці, наростають до вечора. Поступово біль «втрачає» певне місце і у пацієнта починає боліти голова. Якщо процес однобічний, то болі відзначаються з одного боку.
- Утруднення носового дихання. У пацієнта закладений ніс. Голос набуває гугнявий відтінок. Як правило закладені обидві половини носа. Утруднення носового дихання постійне або з невеликими полегшеннями. Можлива поперемінна закладення правої і лівої половин носа.
- Нежить. У більшості випадків у хворого спостерігається слизуваті (прозоре) або гнійне (жовте, зелене) виділення з носа. Цього симптому може не бути, якщо сильно закладений ніс, так як утруднений відтік з пазухи (про це згадувалося вище).
- Підвищення температури тіла до 38 і вище. Як правило цей симптом спостерігається при гострому гаймориті. При хронічному процесі температура тіла підвищується рідко.
- Нездужання. Це виражається стомлюваністю, слабкістю, пацієнти відмовляються від їжі, у них порушується сон.
Це лише основні скарги при гаймориті. Встановлення діагнозу допомагає проведення рентгенографії або комп’ютерної томографії (більш інформативний метод) придаткових пазух носа . Після чого, кваліфікований оториноларинголог повинен без зусиль встановити діагноз. Коли діагноз гаймориту підтверджений, слід призначити адекватну терапію.
Профілактика
Щоб не чекати появи верхньощелепного синуситу, людина має лікувати основні захворювання, які його викликають. Своєчасно вилікувані нежить, грип, кір або скарлатина дозволять уникнути ускладнень у вигляді гаймориту.
Здавалося б, простий нежить може сигналізувати про наявність більш небезпечного захворювання – синуситу. Своїм близьким розташуванням до мозку вогнище запалення завжди являє загрозу для людського життя і може призвести до сумних наслідків.
Запалення носових пазух створює ризик перенести запальний процес на інші органи: окістя, вушні канали і навіть мозок. Без адекватного втручання фахівця, захворювання загрожує перерости в некроз черепних кісток, абсцес головного мозку і менінгіт.
При своєчасному і грамотному лікуванні з дотриманням всіх рекомендацій прогноз буде позитивним. Одужання не займає більше двох тижнів. А при хронічному – до 3-х тижнів. Профілактика полягає у своєчасному лікуванні запалень ясен, зубів, суворе дотримання рекомендацій після стоматологічних маніпуляцій.
Зубний гайморит ‒ це ускладнення основного захворювання. Воно вимагає швидкої реакції і якісного лікування. Фахівці призначають комплексну терапію, щоб зупинити запальний процес і запобігти ускладненням.
//youtu.be/4DdYvs9fryE
Щоб мінімізувати ймовірність розвитку гаймориту, рекомендовано дотримуватися такі заходи профілактики:
- лікування каріозних зубів;
- санація хронічних вогнищ інфекції;
- своєчасна діагностика та лікування гострих вірусних захворювань;
- підвищення імунітету.
Безумовно, краща медицина – це превентивна, яка попереджає захворювання і не допускає його розвитку. В ідеалі, людей, схильних до гаймориту, необхідно виявляти, а вони в свою чергу повинні підтримувати свій імунітет, зрідка замислюючись про профілактику синуситу.
Сучасна фізіотерапія при синуситі включає наступні методи:
- Протизапальні:
- низкоинтенсивная ультрависокочастотна терапія (вплив електромагнітних хвиль),
- високоінтенсивна сантиметроволновая терапія,
- ультразвукова терапія,
- виброакустическая терапія.
- Бактерицидні (вбивають бактерії і віруси):
- ендоназальний електрофорез антибіотиків (введення за допомогою електричного струму лікарських речовин),
- дарсонвалізація (вплив імпульсним струмом з високою частотою).
- Иммунокорригирующие методи (нормалізація імунітету):
- Седативні (заспокійливі) методи:
- гальванізація (постійний електричний струм) головного мозку,
- франклизация (вплив електричним струмом високої напруги),
- електрофорез седативних препаратів.
З переліку ясно, що не дарма фізіотерапію виділяють як окрему науку, а лікарів додатково специализируют в цьому напрямі. Методів багато і механізми у них найрізноманітніші. Благо, що сьогодні з’являється все більше мобільних апаратів для фізіотерапії, з якими людина може впоратися сам.
Високо ефективним є медичний апарат «Вітафон», за допомогою якого можна в домашніх умовах провести лікування синуситу у дорослих і у дітей на етапі одужання або ремісії (тимчасового одужання при хронічному вигляді захворювання).
Механізм дії досить цікавий. Всі ми прекрасно знаємо, що фізичні навантаження сприятливо позначаються на здоров’ї людини. Відбувається це не тільки в результаті поліпшення лімфо – і кровообігу, але і за рахунок посилення природних мікровібрацій.
Вони присутні і в спокої, але їх інтенсивність знижена. Для розуміння терміну мікровібрації представимо наші м’язи. М’язові клітини влаштовані таким чином, що в них постійно надходять іони кальцію (заряджені частинки), навіть у спокої.
Після потрапляння кожного іона кальцію відбуваються микросокращения м’язового білка, при фізичному напруженні потік кальцію посилюється за рахунок відкриття спеціальних кальцієвих каналів, і микросокращения м’язових білків посилюються в 5-10 разів, викликаючи невеликі збурення (коливання) в навколишньому клітку середовищі.
Органи нашого організму формувалися взаємопов’язано, і феномен мікровібрацій природа використовувала для прискорення хімічних реакцій, які протікають в організмі. Справа в тому, що температура нашого тіла в нормі занадто низька, а багато хімічні реакції, що протікають в організмі, не протікають в пробірці при тій же температурі 36.
В живому організмі є особливість – органічні молекули дуже великі, можна сказати, найбільші у світі, наприклад, якщо розправити молекулу ДНК людини, то в довжину вона буде досягати близько 8 сантиметрів. Білки і жири теж величезні, природно, що броунівський рух для них обмежений.
Для синтезу великих органічних молекул необхідно щоб кінці складових частин «знайшли» один одного і приєдналися, а якщо середовище буде інертна, то цього може взагалі не відбутися. В організмі людини одночасно протікають мільярди біохімічних реакцій, які вимагають постійного «струшування» або на науковому мовою -микровибрационных коливань.
Механізм дії апарату «Вітафон» заснований на створенні акустичних (звукових) хвиль, які створюють додаткові мікровібрації в клітинах, таким чином прискорюючи всі необхідні процеси відновлення після перенесеного синуситу.
Може виникнути закономірне питання: а чи не прискорить це синтез не потрібних білків і відтворення шкідливих клітин? Однозначна відповідь – ні. Адже мікровібрації допомагають тільки в тому випадку, коли процес синтезу вже запущений самим організмом, він же і дає команду на завершення будь-якої дії шляхом складних нейро-хімічних сигналів.
Тому мікровібрації допомагають тільки тоді, коли це необхідно організму, а коли це не потрібно, вони нешкідливі. Варто відзначити, що клітці необхідний не тільки синтез (анаболізм), але і руйнування загиблих клітин, білків, жирів та інших молекул (катаболізм).
Будь-які органічні шлаки – це теж дуже великі молекули, які самі не зможуть пройти через мембрани, якщо їх не розібрати на дрібні складові частини. Для цього організмом запускаються процеси катаболізму, і в даному випадку мікровібрації так само прискорять очищення.
Що ми отримуємо в підсумку від віброакустічеськой підтримки:
- створення умов для прискорення анаболізму (створення нових складних органічних молекул, у тому числі інтерферонів),
- створення умов для прискорення катаболізму (руйнування відпрацьованих речовин, мертвих клітин і шлаків),
- швидше відбувається виведення токсинів з організму,
- поліпшується живлення тканин,
- прискорюється регенерація (відновлення після пункції верхньощелепної пазухи, і радикальної операції на гайморової пазусі).
- на додаток поліпшується крово – і лимфоток, які не менш важливі у процесі одужання.
Найголовніше, що все це можна застосувати в домашніх умовах, без страху нашкодити, тому що такі звукові хвилі нешкідливі, при цьому з протипоказаннями все ж необхідно ознайомитися. Більш докладно дізнатися про апаратах Вітафон можна тут.
Лікування гаймориту. Основні моменти
Як було зазначено вище, основою виникнення гаймориту є набряк слизової оболонки, який блокує співустя між гайморової пазухою і порожниною носа. Тому основне лікування гаймориту повинно бути спрямоване на боротьбу з набряком слизової порожнини носа — потрібно забезпечити хороший відтік виділень з пазухи.
У своїй роботі мені часто доводиться спостерігати результати самолікування хворих на гайморит. Повірте — краще цього не робити. Так, наприклад, існує думка про те, що можна просто приймати антибіотики, яких зараз дуже багато, і все пройде само собою.
У ряді випадків це дійсно допомагає. Але одужує пацієнт повністю? Не переходить процес в хронічну форму? З цього питання можу сказати наступне: гайморит рідко проходить сам по собі.
нафтизин, тизин, називін, санорин, ксимелин, назол, глазолин, «для ніс» та інші аналоги. До речі про закапуванні. При гаймориті необхідно дотримуватися певних правил заливання в ніс лікувальних рідин.
Пацієнту слід лягти на бік, після чого закапати судинозвужувальні краплі в половину носа, на якій лежить хворий — краплі повинні потрапити на бічну стінку носа. У такому положенні слід перебувати не менше 5 хвилин.
Потім слід повернутися на інший бік і повторіть процедуру з другою половиною носа. Ще як мінімум 5 хвилин слід висякатися. Тільки після використання цих крапель, можна закопувати інші — що володіють антибактеріальною, протизапальною або знеболюючим ефектом.
У лікуванні гаймориту також слід використовувати антибактеріальні препарати (переважно захищені пеніциліни — амоксициліну клавуланат або макроліди — кларитроміцин та ін), антигістамінні засоби — НЕ ПОКАЗАНІ, і призначаються тільки при супутній алергії.
Хороший ефект для лікування гаймориту дає метод промивання носа антисептичними (хлоргексидин) розчинами або звичайним фізіологічним розчином. Багатьом знайомий метод переміщення, більш відомий як «зозуля».
З фізіопроцедур хорошим ефектом володіють навіть такі рутинні методики як УФО порожнини носа, УВЧ на придаткові пазухи носа та ін. Окремо варто згадати про використання протизапальних лікарських препаратів для місцевого використання. Це т. зв.
Інтраназальні глюкокортикоїди (ИНГКС). Не дивлячись на те, що це гормони, вони практично не потрапляють в кров і не мають побічних ефектів. У той же час ці ліки справляють виражений позитивний ефект.
Зокрема рекомендується використовувати Мометазону фуроат (НАЗОНЕКС). Застосування ИНГКС при гострому синуситі значно скорочує термін хвороби. Я не буду вдаватися в тонкощі лікування, бо цим повинен займатися Ваш лікуючий лікар.
Єдине, що слід знати точно — це що ХРОНІЧНИЙ ГАЙМОРИТ, так САМО ЯК І ФРОНТИТ АБО ЕТМОЇДИТ Є ХІРУРГІЧНИМ ЗАХВОРЮВАННЯМ. Тому, після зняття загострення пацієнт повинен бути проконсультирован ЛОР-хірургом. Зупинюся ще, на мій погляд, на самому злісне питанні.
Про те, як лікувати і чим лікувати синусит у дорослих, можна з’ясувати з таблиці, де основні методи по важливості та ефективності розташовані зверху вниз.
|
Методи |
Короткий опис |
Протипоказання |
Ускладнення |
|---|---|---|---|
|
Пункція пазухи |
Через нижній носовий хід, під місцевою анестезією, проколюють носову стінку верхньощелепної пазухи; проводять відсмоктування вмісту; промивають дезинфікуючим розчином; вводять лікарські засоби (антибіотики, ферменти). |
Гострі інфекційні процеси; аномалії у формуванні пазух; ранній дитячий вік. |
Кровотеча; флегмона очниці, щоки; повітряна емболія (попадання повітря в кровоносні судини), менінгіт та ін |
|
Антибакте риальная терапія |
Прийом антибіотиків широкого спектру дії, а також препаратів вузьконаправлених на патогенну мікрофлору. |
Вагітність; годування груддю; ранній дитячий вік; печінкова і ниркова недостатність; алкоголізм. |
Алергічні реакції, токсичне ураження внутрішніх органів (печінки, нирок); розлади травної системи. |
|
Балонна синусоплас тика |
Без проколу вводять гнучкий катетер в природний отвір гайморової пазухи, розширюють його з допомогою накачування балона повітрям. Після більш товстим катетером проводять відсмоктування, промивання і введення лікарських засобів. |
Ранній дитячий вік; геморагічний васкуліт, кровотечі. |
Пошкодження слизової; ускладнень мало, але методика рідкісна і малодоступна в Росії. |
|
ЯМИК-катетер |
З допомогою балонів створюють герметичність в носовій порожнині, і, за рахунок створення негативного тиску, висмоктується вміст пазух. Вводяться лікарські препарати. Метод ефективний і безпечний. |
Старечий вік; множинні поліпи носа; геморагічний васкуліт, кровотечі. |
Ускладнень не виявлено. |
|
Промивання «Зозуля» |
Промивання носової порожнини і пазух лікувальним розчином, з допомогою пристрою створює негативний тиск. |
Носові кровотечі; епілепсія; ранній дитячий вік. |
Отит (запалення вуха); кон’юнктивіт (запалення оболонки ока); можлива блювота. |
|
Фізіотерапія |
СВЧ, УВЧ, виброакустическая терапія апаратом «Вітафон», електрофорез. |
Протипоказання у кожного методу свої, як правило їх дуже мало |
Ускладнень у фізіотерапевтичних процедур мало, а при віброакустічеськой терапії не виявлено. |
Звичайно, це далеко не всі методи, не порушені радикальні операції при риносинусит, ендоскопічне оперативне лікування риносинуситатерапия лазером, гірудотерапія, голкотерапія та інші.
Виходячи з таблиці, видно, що для лікування гострої стадії синуситу найбільш безпечним і ефективним є метод ЯМИК-катетера, а на стадії одужання або ремісії (при хронічному синуситі) кращим рішенням буде фізіотерапія в домашніх умовах за допомогою апарату «Вітафон».


