Причини хвороби
Точно встановлено, що хвороба, муковісцидоз (кістозний фіброз — КФ) є генетичним захворюванням, тобто передається у спадок (їй не можна заразитися, хвороба не можна спровокувати слідуючи шкідливого способу життя або роботою).
Відомо, що причини хвороби не має зв’язку з підлогою – шанси захворіти у чоловіків і жінок рівні. Тип передачі генетичного дефекту є рецесивним, то є не головним. Такі хвороби закодовані в генетичному матеріалі, якщо вони не зустрічаються в обох батьків, а тільки в одного з них, то діти будуть фенотипічно здорові.
Приблизно 5% дорослого населення земної кулі зберігають інформацію про цю хворобу в своїх генах. Якщо дитина народжується у пари, де обидва батьки мають пошкодженої хромосомної інформацією, то він хворіє на муковісцидоз в одній чверті випадків. От такий тип передачі генетичних хвороб і називається рецесивним.
Також немає ніякого зв’язку з підлогою, оскільки матеріал міститься не в статевих хромосомах. Народжується однакова кількість хворих цією хворобою хлопчиків і дівчаток. Ніякі додаткові чинники тут не грають ролі.
Муковісцидоз у дітей проявляється лише завдяки генетичній спадковості. Зазвичай, дитина захворює у випадку, коли обоє батьків є носіями мутованого гена в середині сьомої хромосоми.
Так що боятися захворювання не варто, якщо з генотипом все відмінно. Правда, є шанс бути просто носієм одного з генів, який згодом може передатися дитині і викликати розвиток муковісцидозу при наявності відповідного гена в другого з батьків.
Перші ознаки муковісцидозу можуть з’явитися у дитини тільки в піврічному віці. Однак виникнення хвороби відбувається з-за того, що обидва батьки передають ген, що піддався мутації, який відповідає за нормальну вироблення рідин, що продукуються різними залозами організму.
Основною причиною розвитку даного захворювання – генна мутація. Саме з-за цього хвороба вважається невиліковною.
- порушення секреції нормальної мокротиння;
- надлишок кальцію і хлориду натрію у виділених рідинах;
- скупчення мукополісахаридів.
Під впливом цієї групи факторів розвиваються ускладнення, пов’язані з мутацією генів.
В основі розвитку муковісцидозу лежать генетичні порушення в 7 хромосомі. Донині ведуться наукові розробки та дослідження щодо з’ясування істинної причини дефекту. За останніми даними в сьомій хромосомі знаходиться ген, що відповідає за синтез білка, який розташований у зовнішніх мембранах клітин екзокринних залоз (зовнішньої секреції).
Далі відбувається найцікавіше, хлор притягує за собою іони натрію, а ті, у свою чергу притягують воду всередину клітини, з міжклітинного простору. Таким чином, слиз, що виробляється залозами, стає дуже в’язкою, втрачає свої початкові властивості і перестає виконувати важливі функції, необхідні для нормальної життєдіяльності організму.
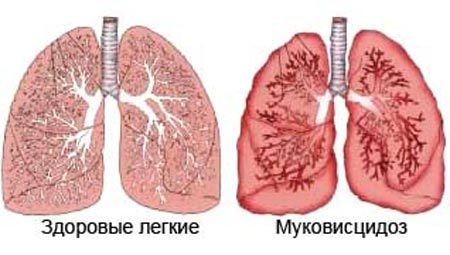
Екзокринні залози знаходяться повсюдно в організмі, але для клінічної практики важливими є захворювання бронхолегеневої системи і шлунково-кишкового тракту.
Механізм розвитку патологічних змін, що розвиваються при муковісцидозі саме в легеневій системі, такий:
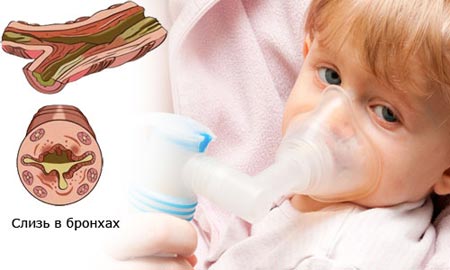
- Початковий застій слизу в бронхах порушує їх очищення від пилу, дрібних частинок, диму і шкідливих газів, що вдихає людина, з навколишнього середовища. Мікроби, які присутні скрізь і усюди також затримуються в дрібних бронхах і легеневої тканини. В’язка слиз, в свою чергу є сприятливим середовищем для розвитку хвороботворних бактерій, що і відбувається з часом.
- Запальні процеси, пов’язані з застійними явищами слизу і розвитком патогенних мікроорганізмів, поступово ведуть до порушення роботи захисних систем у бронхіальної тканини. Порушується структура епітеліальної тканини з віями, які, до речі, є основним чинником, що сприяє очищенню бронхів. У цій же епітеліальної тканини знаходяться спеціальні захисні клітини, які в нормі секретують у просвіт бронхів захисні білки – імуноглобуліни класу А. доведено, що при муковісцидозі кількість подібних білків значно зменшується.
- Під дією мікроорганізмів і запальних реакцій руйнується каркас бронхів, що складається з пружної еластичної тканини. Бронхи поступово спадаються, їх просвіт звужується, що ще більше веде до застою слизу, розвитку хвороботворних бактерій і появі, характерних для хронічної патології бронхолегеневої системи, вторинних змін на системному рівні.
Підшлункова залоза належить до органів внутрішньої секреції, оскільки виділяє в кров ферментів, які виділяються в просвіт дванадцятипалої кишки і служать для повноцінного перетравлення поживних речовин.
Спочатку, ще у внутрішньоутробному періоді, затримуються в розвитку екзокринні залози. При народженні дитини підшлункова залоза вже деформована, починає працювати з перебоями, і виділяє дуже густу слиз, яка затримується в просвітах підшлункових проток.
Крім усього цього порушується травлення, стілець новонародженого стає дуже в’язким, з різким смердючим запахом. Густий стілець стає причиною закупорки просвіту кишечника, у дитини розвиваються запори, з’являються такі симптоми, як біль і здуття живота.
Інші органи шлунково-кишкового тракту також зазнають патологічних змін, але в меншій мірі. У деяких випадках можуть з’явитися ураження печінки, жовчного міхура, а також слинних залоз.
У розвитку муковісцидозу провідними є три основних моменти: ураження залоз зовнішньої секреції, зміни з боку сполучної тканини, водно-електролітні порушення. Причиною муковісцидозу служить генна мутація, в результаті якої порушується будова і функції білка МВТР (трансмембранного регулятора муковісцидозу), який бере участь у водно-електролітному обміні епітелію, що вистилає бронхопульмональную систему, підшлункову залозу, печінку, шлунково-кишковий тракт, органи репродуктивної системи.
При муковісцидозі змінюються фізико-хімічні властивості секрету екзокринних залоз (слизу, слізної рідини, поту): він стає густим, з підвищеним вмістом електролітів і білка, практично не евакуюється з вивідних проток. Затримка в’язкого секрету в протоках викликає їх розширення і формування дрібних кіст, найбільшою мірою бронхолегеневої і травної системи.
Електролітні порушення, пов’язані з високою концентрацією кальцію, натрію і хлору в секретах. Застій слизу призводить до атрофії (усихання) залозистої тканини і прогресуючого фіброзу (поступовому заміщенню тканини залози сполучною тканиною), ранній появі склеротичних змін в органах. Ускладнює становище розвиток гнійного запалення у разі вторинного інфікування.
Ураження бронхолегеневої системи при муковісцидозі відбувається внаслідок утруднення відходження мокротиння (в’язка слиз, порушення функції миготливого епітелію), розвитку мукостаза (застою слизу) і хронічного запалення. Порушення прохідності дрібних бронхів і бронхіол лежить в основі патологічних змін органів дихання при муковісцидозі. Бронхіальні залози з слизисто – гнійним вмістом, збільшуючись у розмірах, випинаються і перекривають просвіт бронхів. Формуються мішечкуваті, циліндричні і «краплеподібні» бронхоектази, утворюються эмфизематозные ділянки легені, при повній обтурації бронхів мокротою – зони ателектазу, склеротичні зміни тканини легені (дифузний пневмосклероз).
При муковісцидозі патологічні зміни в бронхах і легенях ускладнюються приєднанням бактеріальної інфекції (золотистого стафілокока, синьогнійної палички), абсцедуванням (абсцес легені), розвитком деструктивних змін. Це пов’язано з порушеннями в системі місцевого імунітету (зниження рівня антитіл, інтерферону, фагоцитарної активності, зміна функціонального стану епітелію бронхів).
Крім бронхолегеневої системи при муковісцидозі відзначається ураження шлунка, кишечника, підшлункової залози, печінки.
Основна причина муковісцидозу — це спадкова патологія, яка виникає внаслідок мутації гена — трансмембранного регулятора муковісцидозу. Цей ген бере участь в обміні епітеліальних тканин, що вистилають травний тракт, печінку, підшлункову залозу, репродуктивні та бронхолегеневі органи.
Мутація гена призводить до порушення структури синтезованого білка, він стає в’язким і густим. Із-за застою слизу і підвищення в ній рівня хлору і натрію, епітелій залоз починає зменшуватися в розмірі, заміщатися сполучною тканиною.
Скупчення слизу створює сприятливі умови для розмноження умовно-патогенної флори, тому різко зростає ризик виникнення гнійних ускладнень і супутніх захворювань. При муковісцидозі у дорослих значно страждає репродуктивна функція.
Класифікація
Існує кілька форм муковісцидозу, які визначаються залежно від переважного ураження тих чи інших органів. Варто зазначити, що такий поділ досить умовно, так як при даному захворюванні в певній мірі вражаються всі органи і системи організму.

легеневу форму;кишкову форму;змішану форму;стерті форми;меконіальний ілеус.
Легенева форма
Зустрічається у 15 – 20% пацієнтів і характеризується переважним ураженням легень. Захворювання зазвичай проявляється з перших років життя дитини. В’язка слиз застряє в бронхах дрібного і середнього розміру.
Зниження вентиляції легень призводить до зменшення концентрації кисню в крові, в результаті чого відзначається порушення роботи всіх внутрішніх органів (в першу чергу, центральної нервової системи).
Також порушується захисна функція легень (в нормі зі слизом видаляються мікрочастинки пилу, віруси, бактерії та інші токсичні речовини, що потрапляють в легені при диханні). Виникають інфекційні ускладнення (пневмонії, бронхіти) призводять до пошкодження легеневої тканини і розвитку фіброзу (розростання фіброзної, рубцевої тканини в легенях), що ще більше посилює дихальну недостатність.
Хвороба може мати безліч проявів з різним ступенем вираженості. Класифікація муковісцидозу включає в себе наступні форми:
- Легенева форма – діагностується приблизно в 20% випадків і характеризується ураженням легень. Найчастіше недуга виявляється в перші роки життя малюка, у якого внаслідок нестачі кисню відзначаються симптоми порушень з боку практично всіх внутрішніх органів;
- Кишкова форма – зустрічається приблизно у 10% хворих. Перші ознаки цього різновиду муковісцидозу відзначаються, як правило, у віці півроку, коли дитину переводять на штучне харчування. У нього належним чином не перетравлюються продукти харчування, розвивається гіповітаміноз, виникають порушення калу і явні ознаки відставання фізичного розвитку;
- Змішана форма – діагностується найчастіше (приблизно у 70% хворих) і характеризується одночасним ураженням бронхолегеневої системи і ШЛУНКОВО-кишкового тракту;
- Стерті форми – можуть проявлятися бронхітами, синуситом, безпліддям у чоловіків і жінок, цирозом печінки;
- Меконіальний ілеус – непрохідність кишечнику у немовлят, викликана закупоркою меконієм кінцевого відділу клубової кишки.
Причини і механізм розвитку муковісцидозу
При ураженні екзокринних залоз підшлункової залози виникають симптоми хронічного панкреатиту.
Панкреатит – це гостре або хронічне запалення підшлункової залози, відмітною особливістю якого є виражені порушення з боку травлення. При гострому панкреатиті ферменти підшлункової залози активуються всередині проток залоз, руйнуючи їх і виходячи в кров.
При хронічній формі захворювання залози зовнішньої секреції при муковісцидозі рано зазнають патологічних змін, і заміщуються сполучною тканиною. Ферментів підшлункової залози в даному випадку не вистачає. Цим і визначається клінічна картина захворювання.
Основні симптоми при хронічному панкреатиті:
- Здуття живота (метеоризм). Недостатнє травлення призводить до підвищеного газоутворення.
- Відчуття тяжкості та дискомфорту в животі.
- Болі оперізуючого характеру, особливо після рясного прийому жирної, смаженої їжі.
- Часті проноси (діарея). Не вистачає підшлункового ферменту – ліпази, яка переробляє жир. В товстому кишечнику накопичується багато жирів, які притягують в просвіт кишечника воду. В результаті стілець стає рідким, смердючим, а також має характерний блиск (стеаторея).
Хронічний панкреатит у поєднанні з шлунково-кишковими розладами призводить до порушення всмоктування поживних елементів, вітамінів і мінералів з прийнятої їжі. Діти при муковісцидозі слабо розвинені, затримується не тільки фізична, але і загальний розвиток. Слабшає імунна система, хворий ще більше схильний до сприйняття інфекції.
Печінка та жовчовивідні шляхи страждають в меншій мірі. Виражені симптоми ураження печінки та жовчного міхура з’являються набагато пізніше у порівнянні з іншими проявами хвороби. Зазвичай в пізніх стадіях хвороби можна виявити збільшення печінки, деяку жовтушність шкірних покривів, пов’язану із застоєм жовчі.
Розлади функції сечостатевих органів проявляється у затримці статевого розвитку. Переважно у хлопчиків, у підлітковому віці, зазначається повна стерильність. У дівчаток також знижується можливість зачаття дитини.
Муковісцидоз неминуче веде до трагічних наслідків. Сукупність наростаючих симптомів веде до інвалідизації хворого, нездатністю у самостійному догляді. Постійні загострення з боку бронхолегеневої, серцево-судинної систем виснажують хворого, створюють стресові ситуації, ускладнюють і без того напружену обстановку.
Належний догляд, дотримання всіх гігієнічних правил, профілактичне лікування в стаціонарі, та інші необхідні заходи – продовжують життя хворого. За різними джерелами хворі на муковісцидоз живуть приблизно до 20-30 років.
Лікування муковісцидозу це тривалий і дуже важкий захід. Основна спрямованість сил лікарів полягає в тому, щоб не дати можливість швидкого прогресування хвороби. Іншими словами лікування муковісцидозу є виключно симптоматичним.
Крім того в періоди ремісії не можна виключати вплив факторів ризику, що сприяють розвитку хвороби. Тільки активне лікування гострих станів пацієнта разом з профілактикою протягом усього життя зможуть продовжити життя дитини, наскільки це можливо.
Для лікування муковісцидозу необхідно виконувати кілька основних дій:
- Періодично очищати бронхи від густого слизу.
- Не допускати розмноження і поширення по бронхах хвороботворних бактерій.
- Постійно підтримувати імунітет на високому рівні, шляхом дотримання режиму харчування і вживання продуктів багатими всіма корисними поживними речовинами.
- Боротьба зі стресом, що виникає внаслідок постійного виснажливого стану і на тлі прийому лікувальних та профілактичних процедур.
Сучасні методики лікування передбачають кілька загальних принципів: лікувальні процедури під час нападів загострення хвороби, і в період тимчасового затишшя. Тим не менш, лікарські засоби та методи лікування, що застосовуються в періоді ремісії, також застосовуються і при загостреннях.
При гострих і хронічних запальних процесах застосовуються:
- Антибіотики широкого спектру дії. Це означає, що цілеспрямована дія здійснюється відносно великого спектру мікроорганізмів. Антибіотики приймають всередину у вигляді таблеток, внутрішньом’язово або внутрішньовенно, залежно від стану хворого. Кількість прийнятого лікарського засобу та режим дозування призначає лікуючий лікар. До числа найбільш поширених антибіотиків, що застосовуються при муковісцидозі, відносять: кларитроміцин, цефтріаксон, цефамандол.
- Глюкокортикостероїди. Це група препаратів гормонального походження. Глюкокортикостероїди добре зарекомендували себе при гострих запально-інфекційних процесах в організмі. Самим поширеним і широко використовуваним глюкокортикостероидом вважається преднізолон. Застосування гормональних препаратів обмежено, оскільки вони викликають масу побічних ефектів, таких як остеопороз, утворення виразок шлунка та дванадцятипалої кишки, електролітні порушення в організмі і багато інших. Тим не менш, при відсутності ефекту від препаратів інших груп, які застосовують глюкокортикостероїди.
- Призначають преднізолон у найбільш важких випадках, при закупорці дихальних шляхів, для зняття спазму гладкої мускулатури бронхів, збільшення їх просвіту і зменшення сили запальних реакцій. На розсуд лікуючого лікаря прийом виробляють короткочасними курсами протягом тижня, або великими дозами за 1-2 дні (пульс-терапія).
- Киснева терапія. Проводиться як при гострих станах, так і тривало протягом усього життя дитини. Для призначення киснетерапії керуються показниками насичуваності киснем кров’ю. З цією метою проробляють пульсоксиметрию. На кінчик пальця руки накладають спеціальну прищіпку, яка з’єднується з пристроєм – пульсоксиметром. Протягом хвилини дані зчитуються з одного з пальців руки і виводяться на табло монітора. Дані пульсоксиметрии вважаються у відсотках. Насичуваність кисню в крові в нормі дорівнює не менше 96%. При муковісцидозі ці цифри значно занижуються, тому виникає необхідність у застосуванні інгаляцій кисню.
- Фізіотерапія спільно з інгаляціями. Як фізіотерапії застосовують прогрівання області грудної клітини. При цьому розширюються легеневі кровоносні судини і бронхи. Поліпшується повітряна провідність і обмін газами в легенях. Спільно із застосуванням інгаляційних лікарських засобів посилюється очищення легеневої тканини і бронхів від застояної у них в’язкого слизу.
- 5% розчин ацетилцистеїну – розщеплює міцні зв’язки слизу і гнійного мокротиння, тим самим сприяючи швидкому відділенню секрету.
- Фізіологічний розчин натрію хлориду (0.9%) також допомагає розріджувати густу мокроту.
- Кромоглікат натрію. Препарат спільно з інгаляторнимі глюкокортикоїдами (флутиказон, беклометазон), зменшує силу запальної реакції в бронхах, а також володіє протиалергенного активністю, розширює повітроносні шляхи.
- Коригування порушень травлення. Проводиться з метою поліпшити засвоюваність з’їденої їжі, шляхом збалансованого харчування з додаванням в раціон висококалорійних продуктів (сметана, сир, м’ясні продукти, яйця). Для поліпшення переробки і засвоєння їжі, що приймається таким пацієнтам дають додатково ферментні препарати (креон, панзинорм, фестал та інші).
- Дітям до року, які знаходяться на штучному вигодовуванні розроблені спеціальні харчові добавки типу: «Dietta Plus» «Dietta Extra» – виробництва Фінляндії, «Portagen» – виробництва США, і «Humana Heilnahrung» – виготовлення Німеччини.
- При порушеннях роботи печінки приймають препарати, що поліпшують її обмін, захищають від руйнівної дії токсинів та інших шкідливих речовин порушеного обміну. До таких препаратів відноситься: гептрал (адеметионин), есенціале, фосфоглив. При патологічних змінах жовчного міхура і порушення відтоку жовчі призначають урсодезоксихолевую кислоту.
- Лікування хронічних вогнищ інфекції проводиться в обов’язковому порядку. Дітей, в профілактичних цілях, оглядають лікарі отоларингологи на наявність можливого присутності ринітів, гайморитів, ангін, аденоїдів, та інших інфекційно-запальних захворювань верхніх дихальних шляхів.
- До найбільш важливих профілактичних заходів належить допологова діагностика вагітних жінок і плоду на наявність дефектів в гені муковісцидозу. З цією метою здійснюють спеціальні ДНК-тести за допомогою полімеразної ланцюгової реакції.
Ретельний догляд за дитиною, запобігання впливу шкідливих факторів навколишнього середовища, хороше харчування, помірні фізичні навантаження і дотримання гігієни – зміцнять імунітет дитини і продовжать його життя в більш комфортних умовах, наскільки це можливо.
Механізм розвитку патологічних явищ у шлунково-кишковому тракті
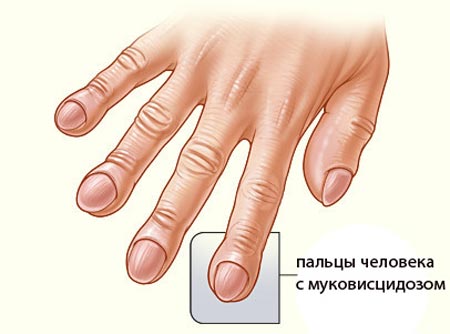
Муковісцидоз симптоми має відповідні зоні розвитку хвороби. Якщо мова йде про легенів, з’являються хрипи, починається відхід мокроти фіброз. Лікарі відзначають зміна форми грудної клітки і серйозну деформацію пальців у вигляді колб або симптом Гіппократа.
При проблемах з відходом меконій у новонароджених відразу відзначається здуття кишечника, болі і сильне занепокоєння дитини. Через пару днів при відсутності стільця, малюк може зригувати постійно, стає млявим, відкривається блювота з жовчю і посилюється судинна сітка на тілі.
Кишкова форма – це болі в шлунку, метеоризм і зниження маси тіла. Хворому можуть визначати вторинні захворювання: виразку, пієлонефрит і навіть цукровий діабет. Можуть на загальному тлі розвинутися гормональні збої в особливості, якщо порушена підшлункова залоза і сильні ферментний дисбаланс.
При змішаній формі хвороби важко диференціювати симптоми. Починається все з постійних бронхітів і тонзилітів ,а потім коло розширюється за рахунок сильних ускладнень кишкової форми. Лікарі не відразу розуміють першопричину і списують усе на реакцію кишечника при антибактеріальної терапії. Тільки глибоке обстеження дає відповіді на питання.
Загальні ознаки муковісцидозу у дорослих і дітей:
- відставання у фізичному розвитку,
- хронічні рецидивуючі захворювання органів дихання,
- поліпи носа,
- наполегливо поточний хронічний гайморит,
- хронічний бронхіт,
- рецидивуючий панкреатит,
- дихальна недостатність.
Прояви муковісцидозу пов’язані з дефектом синтезу білка, що виконує роль хлоридного каналу, який бере участь у водно-електролітному обміні клітин дихальних шляхів, шлунково-кишкового тракту, підшлункової залози, печінки, статевої системи.
В стінках бронхіального дерева розвивається хронічне запалення різної вираженості, руйнується сполучнотканинний каркас, формуються бронхіол – і бронхоектази. В умовах постійної закупорки в’язкою мокротою бронхоектази стають поширеними, наростає гіпоксія, що розвивається легенева гіпертензія і так зване «легеневе серце».
Бронхолегеневі зміни переважають в картині захворювання і визначають прогноз у 95% пацієнтів.
У 1/3 хворих спостерігається випадання прямої кишки, але при призначенні адекватної дози сучасних травних ферментів це ускладнення самостійно проходить через 1,5–2 місяці.
У хворих шкільного віку першими проявами муковісцидозу можуть бути «кишкові коліки», які викликають здуття живота, повторні блювання, запори.
Після призначення ферментів кишкові прояви відсуваються на другий план, поступаючись місцем легеневим. Зазвичай поступово розвивається хронічний бронхіт. Вже в періоді новонародженості і грудному віці виникає кашель, напади задухи, задишка, іноді блювота.
Так як уражаються всі органи, що містять слизоутворюючі залози, типові колитический синдром, хронічний холецистит, синусити.
Так як при муковісцидозі уражаються відразу кілька систем одночасно, симптоматика може бути досить різноманітною. Перше загострення найчастіше відбувається саме в перший рік життя, тому батьки повинні уважно стежити за самопочуттям дитини і при виникненні негативних симптомів відразу ж показати малюка фахівця.
- відсутність дефекації;
- надривний плач;
- здуття живота.
При пальпації можна намацати вздутую кишку. Дотики завдають дитині біль, і плач стає сильнішою.
У цьому віці патологія діагностується досить часто. Основні ознаки муковісцидозу в цей період – повільна надбавка у вазі і проблеми з дихальними шляхами.
- нестабільність консистенції калу;
- зміна кольору на жовтий;
- набуття жирної консистенції;
- постійний сухий кашель, що посилюється під час нічного сну;
- напади задухи на тлі закупорки дрібних бронхів;
- часті респіраторні захворювання.
Без надання допомоги періоди загострення будуть відбуватися все частіше.
Раннє обстеження дитини дозволяє підібрати лікування, за допомогою якого можна контролювати перебіг захворювання і підтримувати нормальне самопочуття. Ознаки хвороби можуть відрізнятися в залежності від того, яка система піддалася патологічного процесу.
- повільне фізичне розвиток на тлі неотримання поживних речовин з їжею;
- порушення стільця;
- збільшення селезінки;
- слабкість;
- нудота;
- головний біль;
- набряки різної локалізації.
Рідше виникає цукровий діабет.
- спадання деяких ділянок легені з-за часткової закупорки бронхів;
- сухий кашель;
- кровохаркання;
- задишка;
- блідість шкірних покривів;
- виділення убогою густого слизу.
Якщо приєднується бактеріальна інфекція, слиз може ставати жовтою або зеленою.
Більшість симптомів можна усунути, однак коли адекватна терапія відсутня, в органах починаються незворотні зміни.
Фахівці виділяють кілька форм захворювання: кишкову, легеневу і змішану.
До основних симптомів захворювання зазвичай відносять:
- відсутність апетиту, крики і голосний плач у немовлят і новонароджених;
- здуття живота;
- відчуття сухості у роті;
Симптоми муковісцидозу залежать від форми хвороби. Муковісцидоз легенів сильно знижує імунітет, а оскільки слизові пробки легко уражаються бактеріями стафілокока або синьогнійної палички, люди постійно страждають від повторюваних бронхітів і пневмоній.
Основні ознаки муковісцидозу легень:
- часті респіраторно-вірусні захворювання;
- постійний нападоподібний кашель з густий і погано відокремлюваним мокротинням;
- схильність до запалення легень і бронхітів на тлі ГРВІ;
- жорстке дихання, появи свистячих хрипів при застудах і вірусних захворюваннях;
- поява задишки, ознак гіпоксії;
- зниження ваги, авітамінози;
- зміна форми грудної клітки, яка набуває вигляду човнової кіля, може ставати бочкообразной;
- нігтьові пластини, кінчики пальців набувають вигляду барабанних паличок.
Кишкова форма муковісцидозу характеризується ферментною недостатністю, порушенням всмоктування корисних речовин в кишечнику. В результаті нестачі ферментів їжа починає загнивати, накопичуються гази, що призводить до вираженого метеоризму. Стілець частішає, а обсяг калових мас може в кілька разів перевищувати вікову норму.
У дітей кишкова форма муковісцидозу протікає з підвищеною в’язкістю слини і сильною спрагою. Апетит може бути знижений за порушення травлення, постійних болів в животі і метеоризму. З перших днів життя дитина може страждати кишковою непрохідністю, яка обумовлена дефіцитом ферменту трипсину, який відповідає за розщеплення білків.
Змішана форма захворювання характеризується поєднанням ураження кишечника і бронхолегеневої системи. Це проявляється і в симптомах: люди зі змішаною формою муковісцидозу страждають від частих вірусних захворювань, тривалого кашлю і одночасно від порушення травлення, метеоризму.
Незалежно від форми хвороби одним із частих симптомів муковісцидозу є солоний смак шкіри хворого. Це пояснюється підвищеним вмістом хлоридів у поті і протягом довгого часу було ключовою ознакою для постановки діагнозу.
Слово «муковісцидоз» походить від латинських слів mucus – «слиз» і viscidus – «в’язкий». Ця назва означає, що секрети (слиз), які виділяються різними органами, мають занадто високу в’язкість і густину.
В результаті страждають всі ці органи: бронхолегенева система, підшлункова залоза, печінка, залози кишечника, потові і слинні залози, статеві залози. Вони засмічені слизом, яка в нормі повинна легко і вчасно відділятися, але із-за поганої густоти закупорює протоки.
Такі симптоми, як ураження органів дихання, легенів, при муковісцидозі пов’язано з тим, що слизові залози бронхіального дерева продукують в’язке мокротиння, що накопичується в дрібних бронхах і закупорюють їх.
В результаті порушується вентиляція і кровопостачання легенів. Виникає болісний кашель – це один з постійних симптомів хвороби. Чутні хрипи в легенях. Страждає і серце (виникає так зване «легеневе серце»).
Саме від дихальної недостатності гине переважна більшість хворих дітей і дорослих. Слизові пробки легко інфікуються, найчастіше стафілококом або синьогнійною паличкою. У хворих розвиваються повторювані бронхіти і пневмонії, іноді вже з перших місяців життя.
Дуже часто (до 80% випадків) вражена також підшлункова залоза, протоки якої закупорюються в’язким секретом. З-за проблем з панкреатичними ферментами порушується робота кишечника, погіршується перетравлювання і всмоктування, виникають проноси, які можуть змінюватися запорами.
(В одній з найважливіших ранніх робіт з муковісцидозу подібне ураження підшлункової залози було названо кістозним фіброзом, cystic fibrosis, і зараз саме ця назва застосовується для муковісцидозу в англомовній літературі.
) Незважаючи на нормальний або навіть підвищений апетит, діти погано додають у вазі і повільно ростуть. У них дуже худі кінцівки з характерною формою пальців, суха, бліда шкіра, часто деформована грудна клітка і живіт здутий.
Форми муковісцидозу
В залежності від: віку, початку прояву перших симптомів і тривалості перебігу захворювання, клінічні симптоми муковисцидова варіюють в широких межах. Але, в переважній числі випадків, симптоматика захворювання визначається ураженням бронхолегеневої системи і шлунково-кишкового тракту. Буває так, що ізольовано уражається бронхолегенева система, або шлунково-кишковий тракт.
Серцево-судинна недостатність при муковісцидозі
, руйнують каркас бронхів, порушують газообмін і приплив кисню до тканин, неминуче ведуть до ускладнень з боку серцево-судинної системи. Серце не може проштовхнути кров через патологічно змінені легені.
Поступово серцевий м’яз компенсаторно збільшується, але до певної межі, вище якого настає серцева недостатність. При цьому газообмін, і без того порушений, ще більше слабшає.
Симптоми серцево-судинної недостатності залежать від компенсаторних можливостей організму, тяжкості перебігу основного захворювання і кожного хворого окремо. Основні симптоми визначаються наростаючою гіпоксією (нестачею кисню в крові).Серед них основними є:
- Задишка в спокої, яка наростає в міру збільшення фізичного навантаження.
- Ціаноз шкірних покривів спочатку кінчиків пальців, кінчика носа ший, губ – що називається акроцианозом. При прогресуванні хвороби, синюшність наростає по всьому тілу.
- Серце починає прискорено битися, щоб якось компенсувати недостатній кровообіг. Таке явище називається тахікардією.
- Хворі на муковісцидоз значно відстають у фізичному розвитку, недобирають у вазі і зростанні.
- З’являються набряки на нижніх кінцівках, переважно у вечірній час.
Діагностика муковісцидозу
Основним методом діагностики є проведення потового тесту. Для цього використовуються сучасні методи: застосування аналізаторів провідності поту. Nanoduct, Macroduct. NANODUCTTM (фірма Wescor, США) – прилад, що дозволяє проводити обстеження дітей з підозрою на муковісцидоз в перші дні життя дитини.
Рання діагностика настільки серйозного генетичного захворювання дозволяє вчасно почати лікування, реабілітацію, покращити якість і тривалість життя пацієнтів з муковісцидозом. NANODUCTTM – портативний потовый аналізатор, який дозволяє отримати точний результат вже через 10 хвилин від початку дослідження.
Кількість поту, необхідне для постановки тесту, мінімально (близько 3 мкл), мініатюрні компоненти системи Nanoduct легко підходять немовлятам, що робить можливим проведення потової проби у новонароджених дітей, дітей з дефіцитом маси, а також пацієнтів будь-якого віку.
Своєчасна діагностика муковісцидозу дозволяє вчасно почати ефективну терапію на ранніх термінах захворювання, від чого залежить прогноз і своєчасність постановки хворого на облік в регіональний Центр муковісцидозу.
Вчасно поставлений діагноз вносить ясність у розуміння батьками стану дитини, дозволяє сім’ї вчасно адаптуватися до проблем, пов’язаних з хронічним захворюванням, запобігти великі матеріальні витрати на лікування ускладнень, вирішити питання про допологової діагностики муковісцидозу у наступні вагітності.
З 2006 року в програму неонатального скринінгу новонароджених введено захворювання муковісцидоз. Неонатальний скринінг – масове обстеження новонароджених дітей, один з ефективних способів виявлення найбільш поширених вроджених та спадкових захворювань.

Неонатальний скринінг починається в пологовому будинку: у кожного новонародженого береться краплинка крові на спеціальний тест-бланк, який направляється на медико-генетичну консультацію для проведення дослідження.
У разі виявлення в крові маркера захворювання батьки з новонародженою дитиною запрошуються в медико-генетичну консультацію для проведення повторного дослідження крові для підтвердження діагнозу і призначення лікування. В подальшому ведеться динамічне спостереження за дитиною.
Неонатальний скринінг дозволяє забезпечити раннє виявлення захворювань та їх своєчасне лікування, зупинити розвиток важких проявів захворювань, що ведуть до інвалідизації.
Будемо чесні: сьогодні медицина не може вилікувати муковісцидоз повністю. Радикальним методом лікування муковісцидозу могла б бути або доставка нормальних копій ураженого гена до потрібних клітин (генотерапія), або прийом ліків, які грали б у клітинному транспорті роль, схожу з роллю потрібного білка.
І хоча перші дослідження проводяться, зокрема, в Росії, обидва шляхи пов’язані з великими труднощами і поки не реалізовані. Звичайно, дослідники сподіваються, що покоління дітей, народжених зараз, зможе отримати не просто лікування, але і лікування.
Однак обіцяти це напевно ніхто не може. Певні надії на майбутнє викорінення хвороби пов’язані з генетичним тестуванням. У більшості випадків можна з’ясувати, чи є чоловік і дружина носіями захворювання і можливо народження у них дитини. Можлива пренатальна (тобто допологова) діагностика плоду під час вагітності.
Однак розуміння того, що хворобу можна вилікувати, не означає, що її не треба лікувати.Так, поки що неможливо боротися з причиною, але можна і потрібно пом’якшувати наслідки – видаляти з бронхів в’язке мокротиння, боротися з інфекціями, заміщати відсутні ферменти і вітаміни.
Адже відомі й інші захворювання (наприклад, цукровий діабет), які не можна вилікувати повністю, але при відповідному лікарському забезпеченні хворі ведуть повноцінну і досить тривале життя.
Чим раніше встановлено діагноз, чим раніше розпочато лікування хворого з муковісцидозом, тим легше буде його стан, тим довше і краще він проживе. Раніше цих хворих вважали приреченими – діти з тяжкою формою муковісцидозу гинули протягом перших років життя.
І зараз у російській глибинці лікарі іноді вважають, що допомогти цим хворим не можна, і фактично опускають руки. Адже зараз для такої думки немає підстав і виправдань. Комплексна медикаментозна терапія цієї хвороби змінила уявлення про неї.
Буквально за останнє десятиліття досягнутий величезний прогрес. З кожним роком хворі живуть довше і повноцінніше. У західноєвропейських країнах тим дітям, які наразі проходять лікування від муковісцидозу, можуть гарантувати в середньому 35-40 років життя, і ця цифра продовжує зростати.
Уявіть собі літньої людини з муковісцидозом – для Заходу в цьому вже немає нічого неймовірного. Проте в Росії становище гірше, очікувана тривалість життя хворих зазвичай становить 20-25 років, рідко більше. Лише небагатьом «довгожителів» зараз під сорок.
Для вирішення проблем, пов’язаних з даним захворюванням, для своєчасної діагностики, постановки діагнозу, реєстрації хворого на муковісцидоз – батьки можуть звертатися до фахівців у даній області.
Своєчасно поставлений діагноз при муковісцидозі дуже важливий в плані прогнозу життя хворого дитини. Легеневу форму муковісцидозу диференціюють з обструктивним бронхітом, коклюшем, хронічною пневмонією іншого генезу, бронхіальною астмою; кишкову форму – з порушеннями кишкового всмоктування, що виникають при целіакії, ентеропатії, дисбактеріозі кишечника, дисахаридазної недостатності.
Постановка діагнозу муковісцидозу передбачає:
- Вивчення сімейно-спадкового анамнезу, ранніх ознак захворювання, клінічних проявів;
- Загальний аналіз крові та сечі;
- Копрограму – дослідження калу на наявність і вміст жиру, клітковини, м’язових волокон, крохмалю (визначає ступінь ферментативних порушень залоз травного тракту);
- Мікробіологічне дослідження мокротиння;
- Бронхографию (виявляє наявність характерних «краплеподібних» бронхоектазів, вад бронхів)
- Бронхоскопію (виявляє присутність в бронхах густого та в’язкого мокротиння у вигляді ниток);
- Рентгенографія легень (виявляє інфільтративні і склеротичні зміни в бронхах і легенях);
- Спірометрію (визначає функціональний стан легень шляхом вимірювання об’єму та швидкості видихуваного повітря);
- Потовый тест – дослідження електролітів поту – основний і найбільш інформативний аналіз на муковісцидоз (дозволяє виявити високий вміст іонів хлору і натрію в поті пацієнта з муковісцидозом);
- Молекулярно-генетичне тестування (аналіз крові або зразків ДНК на наявність мутацій гена муковісцидозу);
- Пренатальну діагностику – обстеження новонароджених на генетичні та вроджені захворювання.
Діагностика муковісцидозу складається з декількох етапів. Ідеальним є генетичне дослідження майбутніх матерів і передбачуваних батьків. Якщо в генетичному коді виявляють які-небудь патологічні зміни, про них необхідно негайно повідомити майбутнім батькам, провести з ними консультацію про очікуване можливий ризик і наслідки, пов’язані з ним.
На сучасному етапі медичної практики не завжди є можливість проробляти дорогі генетичні дослідження. Тому головним завданням лікарів педіатрів є раннє виявлення симптомів, які наводять на думку про можливу присутність такого захворювання як муковісцидоз.
Саме рання діагностика дозволить попередити ускладнення захворювання, а також прийняти профілактичні заходи, спрямовані на поліпшення життєвих умов дитини.Сучасний діагноз муковісцидозу ґрунтується, в першу чергу, на симптоми хронічного запального процесу в бронхах і легенях. А при ураженні шлунково-кишкового тракту – його відповідних симптомах.
Лабораторна діагностика
У 1959 році був розроблений спеціальний потовый тест, який не втратив актуальності і по сьогоднішній день. В основі цього лабораторного аналізу лежить підрахунок кількості іонів хлору в поті хворого, після попереднього введення в організм лікарського засобу під назвою пілокарпін.
Діагностичним критерієм, який підтверджує діагноз, є підвищений вміст хлоридів у поті хворого. Вміст хлору у таких хворих перевищує 60 ммоль/л. Тест проводиться повторно триразово, з певним інтервалом часу.
У новонароджених відсутність первинного стільця (меконію), або тривалі проноси, є підозрілим щодо муковісцидозу.Додаткові лабораторні аналізи, виявляють характерні патологічні зміни в роботі органів і систем.
- Загальний аналіз крові показує зменшення кількості еритроцитів і гемоглобіну. Цей стан називають анемією. Норма еритроцитів – 3.5-5.5 млн. норма гемоглобіну 120-150 г/л.
- Аналіз калу – копрограма. Ураження шлунково-кишкового тракту та підшлункової залози супроводжується підвищеним вмістом жиру в калових масах (стеаторея), неперетравлених харчових волокон.
- Аналіз мокротиння. Мокрота найчастіше інфікована якими-небудь патогенними мікроорганізмами. Крім них в мокроті виявляють величезну кількість імунних клітин (нейтрофіли, макрофаги, лейкоцити). При дослідженні мокротиння встановлюють чутливість бактерій, що містяться в ній, на антибіотики.
Антропометричні дані
Антропометрична дослідження включає в себе вимір ваги, зросту, окружностей голови, грудної клітини, і все це за віком. Є спеціальні таблиці, розроблені лікарями педіатрами, для полегшення відповіді на питання – чи розвивається дитина нормально залежно від його віку?
Рентгенографія грудної клітки
З інструментальних методів дослідження найчастіше вдаються до звичайної рентгенографії грудної клітини.
Немає чіткої рентгенографічної картини при муковісцидозі. Все залежить від поширеності патологічного процесу в легенях і бронхах, наявності загострень, і інших ускладнень, пов’язаних з хронічним інфекційним процесом.
Ускладнення муковісцидозу
Ускладнення муковісцидозу зазвичай виникають в результаті неправильно проведеного чи часто переривається лікування, що призводить до погіршення загального стану хворого та порушення функціонування життєво-важливих органів і систем.
Муковісцидоз характеризується порушенням процесу утворення слизу в усіх залозах організму. Утворюється при цьому слиз містить мало води, є дуже в’язкою і густий і не може нормально виділятися.
В результаті утворюються слизові пробки, що закупорюють просвіт вивідних проток залоз (слиз накопичується в тканині залози і пошкоджує її). Порушення секреції слизу призводить до поразки всього органу, в якому розташовуються слизоутворюючі залози, що і обумовлює клінічний перебіг захворювання.
- Легенева система. В’язка слиз закупорює просвіти бронхів, порушуючи процес дихання і знижуючи захисні властивості легень.
- Серцево-судинна система. Порушення функцій серця обумовлено органічним ураженням легень.
- Травна система. Порушується виділення травних ферментів підшлункової залози, а також відбувається ураження кишечника і печінки.
- Статева система. У жінок з муковісцидозом відзначається підвищена в’язкість слизу, що перешкоджає проникненню сперматозоїдів (чоловічих статевих клітин) у порожнину матки і перешкоджає процесу запліднення. Для більшості хворих чоловіків характерна азооспермія (відсутність сперматозоїдів в еякуляті).
- Пневмонію (запалення легенів). Застій слизу в бронхіальному дереві створює сприятливі умови для росту і розмноження патогенних мікроорганізмів (синьогнійної палички, пневмококів і інших). Прогресування запального процесу супроводжується порушенням газообміну і міграцією великої кількості захисних клітин (лейкоцитів) у легеневу тканину, що без відповідного лікування може призвести до незворотних змін в легенях.
- Бронхітом. Цим терміном позначається запалення стінок бронхів. Бронхіт зазвичай має бактеріальну природу, характеризується тривалим, хронічним перебігом і стійкістю до проведеного лікування. В результаті розвитку запального процесу слизова оболонка бронхів руйнується, що також сприяє розвитку інфекційних ускладнень і ще більше ускладнює перебіг захворювання.
- Бронхоектатичної хворобою. Бронхоэктазом називається патологічне розширення дрібних і середніх бронхів, що виникає в результаті пошкодження їх стінок. При муковісцидозі даного процесу також сприяє закупорка бронхів слизом. Слиз накопичується в утворилися порожнинах (що також сприяє розвитку інфекції) і виділяється під час кашлю у великих кількостях, іноді з прожилками крові. На кінцевому етапі зміни в бронхах набувають необоротний характер, в результаті чого може порушуватися зовнішнє дихання, з’являється задишка (відчуття нестачі повітря), часто виникають пневмонії.
- Ателектазом. Цим терміном позначається спадання однієї або декількох часток легені. В нормальних умовах навіть при найглибшому видиху в альвеолах (особливих анатомічних структурах, в яких і відбувається газообмін) завжди залишається невелика кількість повітря, що перешкоджає їх спаданню і злипання. При перекритті просвіту бронхів слизовою пробкою повітря, що знаходиться в альвеолах далі місця закупорки, поступово розсмоктується, в результаті чого альвеоли спадаються.
- Пневмотораксом. Пневмоторакс характеризується проникненням повітря в плевральну порожнину внаслідок порушення її цілісності. Плевральна порожнина являє собою герметичний простір, утворений двома листами серозної оболонки легень – внутрішнім, яка прилягає безпосередньо до легеневої тканини і зовнішнім, прикріпленим до внутрішньої поверхні грудної клітки. Під час вдиху грудна клітка розширюється і в плевральній порожнині створюється негативний тиск, в результаті чого повітря з атмосфери переходить в легені. Причиною пневмотораксу при муковісцидозі може бути розрив бронхоектаза, ураження плеври гнильним інфекційним процесом і так далі. Яке утворюється в плевральній порожнині повітря здавлює уражене легке ззовні, в результаті чого воно може повністю виключатися з акту дихання. Цей стан часто представляє небезпеку для життя пацієнта і вимагає термінового лікарського втручання.
- Пневмосклерозом. Цим терміном позначається розростання фіброзної (рубцюватої тканини в легенях. Причиною цього зазвичай є часті пневмонії і бронхіти. Розростається фіброзна тканина витісняє функціональну тканину легень, що характеризується поступовим погіршенням процесу газообміну, наростанням задишки і розвитком дихальної недостатності.
- Дихальною недостатністю. Є кінцевим проявом різних патологічних процесів і характеризується нездатністю легких забезпечувати адекватне надходження кисню в кров, а також видалення вуглекислого газу (побічного продукту клітинного дихання) з організму. Зазвичай це ускладнення розвивається при неправильному або непостійному лікуванні муковісцидозу і характеризується вкрай несприятливим прогнозом – більше половини пацієнтів з тяжкими формами дихальної недостатності помирає протягом першого року після постановки діагнозу.
- «Легеневого» серця. Цим терміном позначається патологічне зміна правих відділів серця, які в нормі перекачують кров з вен організму в легені. Зміни в судинах легенів обумовлені порушенням доставки кисню до їх стінок, що пов’язано з закупоркою окремих бронхів, ателектазом і запальними процесами (пневмонії, бронхіти). Результатом цього є фіброз стінок судин і потовщення їх м’язової оболонки. Судини стають менш еластичними, внаслідок чого серцю необхідно докладати більше зусиль для наповнення їх кров’ю. На початковому етапі це призводить до гіпертрофії міокарда (збільшення серцевого м’яза у обсязі), проте при прогресуванні захворювання дана компенсаторна реакція виявляється неефективною і розвивається серцева (правошлуночкова) недостатність. Бо серце не здатне перекачувати кров у легені, вона накопичується у венах, що призводить до розвитку набряків (внаслідок підвищення венозного кров’яного тиску і виходу рідкої частини крові з судинного русла) і порушення загального стану хворого (що обумовлено нестачею кисню в організмі).
- Серцевої недостатності. Збільшення серцевого м’яза у обсязі значно порушує кровопостачання. Цьому також сприяє порушення газообміну, яке розвивається при різних ускладненнях з боку дихальної системи. Результатом даних процесів є зміна структури м’язових клітин серця, їх витончення, розростання рубцевої тканини в серцевому м’язі (фіброз). Кінцевим етапом даних змін є розвиток серцевої недостатності, що є частою причиною смерті хворих на муковісцидоз.
- Руйнуванням підшлункової залози. У нормі клітини підшлункової залози виробляють травні ферменти, які виділяються в кишечник. Прим муковісцидозі цей процес порушений через закупорки вивідних проток органу, в результаті чого ферменти, що накопичуються в залозі, активуються і починають руйнувати (переварювати) залозу зсередини. Результатом цього є некроз (загибель клітин органа) і утворення кіст (порожнин, заповнених некротичними масами). Подібні зміни зазвичай виявляються відразу після народження або в перші місяці життя дитини з муковісцидозом.
- Цукровий діабет. Певні клітини підшлункової залози, що виробляють гормон інсулін, що забезпечує нормальне поглинання глюкози клітинами організму. При некрозі і утворення кіст відбувається руйнування цих клітин, в результаті чого знижується кількість інсуліну, що виробляється і розвивається цукровий діабет.
- Кишковою непрохідністю. Порушення проходження калових мас по кишечнику обумовлено поганою переробкою їжі (що пов’язано з недостатністю травних ферментів), а також виділенням густого і в’язкого слизу кишковими залозами. Цей стан особливо небезпечно у новонароджених і дітей грудного віку.
- Цирозом печінки. Патологічні зміни в печінці обумовлені застоєм жовчі (протока, за яким жовч надходить з печінки в кишечник проходить через підшлункову залозу), що призводить до розвитку запального процесу та розростання сполучної тканини (фіброзу). Кінцевим етапом описаних змін є цироз печінки, що характеризується незворотним заміщенням печінкових клітин рубцевою тканиною і порушенням усіх функцій органу.
- Відставанням у фізичному розвитку. Без адекватного лікування діти з муковісцидозом значно відстають у фізичному розвитку. Це зумовлено недостатньою кількістю кисню в крові, зниженням всмоктування поживних речовин у кишечнику, частими інфекційними захворюваннями та порушенням захисних функцій організму (через ураження печінки).
З народженням потомства у чоловіків хворих на муковісцидоз виникають проблеми. Понад 95% чоловіків з муковицидозом – стерильні. При муковісцидозі може спостерігатися вроджена відсутність vas deferens – неправильне розвиток протоку, який забезпечує просування сперми з яєчок.
У жінок також знижена плодючість. Вони можуть мати дітей, але при тяжких формах муковісцидозу часто виникають проблеми з зачаттям. Плюс до цього порушення функцій легень можуть викликати проблеми з вагітністю. При проблемах з зачаттям виходом можуть бути прийомні діти або використання донорської сперми.
Діти, хворі на муковісцидоз, мають масу ускладнень в організмі, які і призводять згодом до летального результату. Важкі патології виникають при відсутності лікування або його часте переривання, недотриманні рекомендацій лікаря.
У всіх залозах, що виробляють ферменти в організмі, утворюється в’язка слиз. Порушення секреції ферментів призводить до ураження органів.
- З боку бронхолегеневої системи: артеріальна гіпертензія, екзема бронхолегеневих часток, астма, синусити, бронхоектатична хвороба, розвиток бактеріальної деструкції легень, СД, бронхіти, пневмонії, пневмоторакс, ателектазом, пневмосклероз, дихальна недостатність і багато інших.
- Ураження легенів впливає на роботу серця, функції серцево-судинної системи порушуються. Ускладнення: «легеневе» серце, серцева недостатність.
- Підшлункова залоза не виділяє достатню кількість ферментів, що призводить до ураження кишечника, порушення роботи ШЛУНКОВО-кишкового тракту, ураження печінки, цукрового діабету, кишковою непрохідністю, цирозу печінки.
- Муковісцидоз у жінок, як і в чоловіків може стати причиною безпліддя.
Протягом муковісцидозу може посилюватися ускладненнями:
- з боку респіраторного тракту – синуситом, плевритом, кровохарканням і легеневим кровотечею, пневмотораксом, «легеневим серцем», деструкцією легень, емпієма плеври та ін
- у разі кишкової форми – цукровий діабет, шлунковою кровотечею, цирозом печінки, синдром целіакії, кишковою непрохідністю, випаданням прямої кишки, набряковим синдромом, вторинним пієлонефритом і сечокам’яною хворобою на тлі порушень обміну і т. д.
Лікування муковісцидозу
Муковісцидоз не можна вилікувати раз і назавжди. Тим не менш, симптоматичне лікування значно просунулося за останні роки.
В ході лікування необхідно переслідувати наступні цілі: запобігання та контроль інфекційних захворювань легенів, своєчасна санація бронхіального дерева від густого слизу, запобігання розвитку патології травного тракту, забезпечення достатнього та збалансованого харчування, і зведення до мінімуму ризику дегідратації організму.
- Для видалення слизу із бронхіального дерева придумали кілька ефективних способів. Перше — це фізичні вправи, спрямовані на покращення загального кровообігу. Хворим рекомендовані активні заняття спортом (фітнес, легка атлетика, танці) але не в якому разі не професійні. Дихальна гімнастика в певному положенні головою вниз — допомагає дренувати бронхи під дією сили тяжіння і дихальних вібрацій. Ритмічні, контрольовані удари кулаком в область грудей так само сприяє більш легкому відходженню мокротиння.
- Медикаментозне лікування включає в себе кілька груп препаратів, спрямованих на всі ланки симптомокомплексу при муковісцидозі. Муколітики – препарати сприяють розрідженню мокротиння. Один з найбільш відомих і ефективних препаратів є «АЦЦ» або Ацетилцистеїн.
- Антибактеріальні препарати є основним засобом боротьби з легеневою інфекцією. При даній патології використовуються різні групи (цефалоспорини 2 – 3 покоління, респіраторні фторхиналоны). Прийом препаратів усередину використовується для лікування легких інфекцій. Інгаляційні антибіотики можуть бути використані для запобігання або контролю інфекцій, викликаних бактеріями Pseudomonas.
- Протизапальні препарати можуть допомогти зменшити набряк дихальних шляхів у зв’язку з довгостроково протікає інфекцією. Бронходилятаторы впливають на просвіт бронхів і допомагають розслабити бронхіальні м’язи. Дана група препаратів часто використовується інгаляційно. При розвитку більш тяжкого ступеня може знадобитися проведення киснетерапії. Дане лікування здійснюється за допомогою масочного кисню.
- Найбільш радикальним методом лікування муковісцидозу є пересадка легенів від померлого донора.
- При недостатній функції підшлункової залози може знадобитися призначення ферментних препаратів, таких як «Креон». Це препарат, що містить ферменти в певній дозуванні і допомагає компенсувати недолік власних ферментів.
Прогноз при даній патології не дуже сприятливий. Функція легенів часто починає знижуватися ще в ранньому дитинстві. З плином часу пошкодження легень можуть викликати серйозні проблеми з диханням. Дихальна недостатність є найбільш частою причиною смерті у людей з муковісцидозом.
Своєчасно розпочате лікування покращує прогноз. При правильному способі життя та дотримання всіх лікарських рекомендацій люди з кістозним фіброзом доживають у середньому до 50 років.
Ефективно лікування муковісцидозу народними засобами
Оскільки муковісцидозу, як захворювання спадкового характеру, не можна уникнути, то своєчасне діагностування і компенсує терапія набувають першорядного значення. Чим раніше розпочато адекватне лікування муковісцидозу, тим більше шансів вижити з’являється у хворої дитини.
Інтенсивна терапія при муковісцидозі проводиться пацієнтам з дихальною недостатністю II-III ступеня, деструкцією легень, декомпенсацією «легеневого серця», кровохарканням. Хірургічне втручання показано при важких формах кишкової непрохідності, підозрі на перитоніт, легеневій кровотечі.
Лікування муковісцидозу здебільшого симптоматичне, спрямоване на відновлення функцій дихального і шлунково-кишкового тракту, проводиться протягом всього життя пацієнта. При переважанні кишкової форми муковісцидозу призначається дієта з високим вмістом протеїнів (м’ясо, риба, сир, яйця), з обмеженням вуглеводів і жирів (можна тільки легко засвоювані). Виключається груба клітковина, при лактазной недостатності – молоко. Необхідно завжди підсолювати їжу, споживати підвищену кількість рідини (особливо в жарку пору року), приймати вітаміни.
Замісна терапія при кишковій формі муковісцидозу включає в себе прийом препаратів, що містять травні ферменти: панкреатин та ін (дозування залежить від тяжкості ураження, призначається індивідуально). Про ефективність лікування судять по нормалізації стільця, зникненню болю, відсутності нейтрального жиру в калі, нормалізації ваги. Для зниження в’язкості травних секретів і поліпшення їх відтоку призначають ацетилцистеїн.
Лікування легеневої форми муковісцидозу спрямоване на зниження вызкости мокротиння і відновлення прохідності бронхів, усунення інфекційно-запального процесу. Призначають муколітичні засоби (ацетилцистеїн) у вигляді аерозолів або інгаляцій, іноді інгаляції з ферментними препаратами (хімотрипсин, фібринолізин) щодня протягом усього життя. Паралельно з физиолечением застосовують лікувальну фізкультуру, вібраційний масаж грудної клітки, позиційний (постуральний) дренаж. З лікувальною метою проводять бронхоскопическую санацію бронхіального дерева з застосуванням муколітичних засобів (бронхоальвеолярный лаваж).
При наявності гострих проявів пневмонії, бронхіту проводять антибактеріальну терапію. Також використовують метаболічні препарати, що поліпшують харчування міокарда: кокарбоксилазу, калію оротат застосовують глюкокортикоїди, серцеві глікозиди.
Пацієнти з муковісцидозом підлягають диспансерному спостереженню пульмонолога і дільничного терапевта. Родичі або батьки дитини навчаються прийомам вібраційного масажу, правилами догляду за хворим. Питання про проведення профілактичних щеплень дітям, які страждають на муковісцидоз, вирішується індивідуально.
Діти з легкими формами муковісцидозу отримують санаторне лікування. Перебування дітей, хворих на муковісцидоз, в дошкільних установах краще виключити. Можливість відвідування школи залежить від стану дитини, але йому визначається додатковий день відпочинку протягом навчального тижня, час на лікування та обстеження, звільнення від екзаменаційних випробувань.
Прогноз муковісцидозу вкрай серйозний і визначається тяжкістю захворювання (особливо, легеневого синдрому), часом появи перших симптомів, своєчасністю діагностики, адекватністю лікування. Спостерігається великий відсоток летальних випадків (особливо у хворих дітей 1-го року життя). Чим раніше у дитини діагностовано муковісцидоз, розпочато цілеспрямована терапія, тим імовірніше сприятливий перебіг. За останні роки середня тривалість життя пацієнтів, що страждають на муковісцидоз, збільшилася і в розвинених країнах становить 40 років.
Велике значення мають питання планування сім’ї, медико-генетичне консультування пар, у яких є хворі на муковісцидоз, диспансеризація хворих цією важкою недугою.
Повністю позбавитися від муковісцидозу неможливо, так як виправляти порушені гени медицина ще не навчилася. Лікування полягає в застосуванні засобів, що надають підтримує вплив на органи і системи. Отже, терапія симптоматична.
Вкрай важлива дієта. При годівлі новонароджених дітей краще віддати перевагу грудного молока, так як воно містить всі необхідні речовини і добре засвоюється організмом. При порушенні вироблення ферментів підшлункової залози, їх дають дитині у вигляді гранул. Підходять такі препарати, як «Эрмиталь», «Креон» і «Панзинорм».
У більш старшому віці важливо стежити за калорійністю. Раціон повинен містити більшу кількість калорій, так як багато не засвоюється організмом хворого. Можуть бути призначені ферменти та вітамінні комплекси.
- «Ацетилцистеїн»;
- «Амброксол»;
- «Лазолван»;
- «Карцистеин».
- «Сальбутамол»;
- «Фенотерол»;
- «Беродуал».
Для вибору препарату краще проконсультуватися з лікарем. Він порекомендує засіб, який максимально комфортним у використанні і найкраще підійде для конкретної вікової категорії.
- перкусійний масаж грудної клітки;
- активне глибоке дихання;
- постуральний дренаж (відкашлювання в положенні, коли голова нижче рівня тіла).
Важливо строго дотримуватися рецепту лікаря, навіть якщо якісь рекомендації здаються незначними.

Повністю вилікувати муковісцидоз на сьогоднішній день неможливо. Сучасна медицина може лише пом’якшити прояв захворювання і збільшити тривалість і якість життя хворого.
Лікування муковісцидозу повинно бути комплексним і спрямованим на основні симптоми хвороби: боротьбу з інфекційними захворюваннями, очищення бронхів від слизу, заповнення відсутніх ферментів підшлункової залози.
Частина терапії обов’язково повинна бути спрямована на підтримку бронхолегеневої системи, попередження ускладнень від повторюваних бронхітів і пневмоній. При розвитку інфекційних захворювань показано лікування антибіотиками.
Обов’язково використовують методи і засоби, які сприяють розрідженню мокротиння та її вільного видаленню з бронхів і легенів. Муколітики – препарати, що розріджують мокротиння, використовують тривалими курсами, роблячи невеликі перерви.
При кишковій формі муковісцидозу обов’язковий прийом ферментативних засобів на основі панкреатину. Дозування підбирається індивідуально, залежно від стану хворого та тяжкості хвороби. Травні ферменти дозволяють компенсувати недостатню секреторну активність підшлункової залози, попереджають гнильні процеси в кишечнику, борються з болями в животі і метеоризмом.
Дієта при муковісцидозі – це не тимчасові обмеження, а довічний спосіб харчування. В раціоні людини має бути велика кількість білка, одержуваного з нежирного м’яса, якісної риби, сиру і яєць.
Бажано, щоб дієта була висококалорійної, але необхідно обмежити кількість вступників жирів тваринного походження, трансжирів і грубої клітковини, яка подразнює запалені стінки шлунково-кишкового тракту.
При розвитку непереносимості лактози з раціону виключають молоко. Із-за сухості слизових оболонок і порушення секреції слизу рекомендується підвищений питний режим, особливо у спекотні місяці.

При муковісцидозі дуже корисні фізіопроцедури: вібраційний масаж, аерозольні інгаляції, лікувальна фізкультура дозволяють поліпшити стан хворого і попередити розвиток ускладнень.
Муковісцидоз лікування передбачає різнопланове. Пацієнт повинен розуміти, що воно спрямоване на підтримання організму і його основних життєвих функцій. Медицина не знає універсальної пігулки від муковісцидозу, навіть в самих легких випадках.
При проблемах з легкими підключаються антибіотики. Тут ще варто зробити антибиотикограмму для уточнення чутливості до препарату. Універсальними вважаються цефалоспорини останнього покоління та пеніциліни.
Їх призначають у вигляді уколів і крапельниць на два тижні, а потім вибираються препарати для перорального застосування. Обов’язково муковісцидоз у дорослих лікують ще й ЛФК, електрофорез і спеціальним дренажним вібраційним масажем.
Муковісцидоз лікування народними засобами теж допускає. Адже, мова саме про окремі симптоми і їх купировании. Це цілком можна зробити за допомогою трав та здорового способу життя. Якщо проблеми з частими бронхітами та легеневими захворюваннями, то первинно потрібно зміцнити імунітет.
Природний бар’єр відновить рясне пиття. Тут настій шипшини, чай з липою і ехінацеєю, м’ята і меліса будуть основними. Обов’язково потрібна ударна доза вітаміну С. Якщо отримувати її з харчуванням, то на столі кожен день краще мати цитрусові, ківі, гранат. Плюс до цього, хворої на муковісцидоз зобов’язаний добре харчуватися.
Добове споживання жирів і вуглеводів потрібно збільшити наполовину. При цьому, потрібно пити чай з деревієм і ромашкою. Він стимулює роботу кишечника і знижує кількість патогенної мікрофлори. Важливо для швидкого зняття симптомів бронхіту або лікування пневмонії використовувати продукти бджільництва.

Полоскання з прополісом, чай з медом і вживання квіткового пилку дають хороший поштовх до одужання. Можна робити житнє коржик для спини і грудей. Борошно, мед, вершкове масло змішують з половиною чайної ложки гірчиці.
Щільне тісто потрібно покласти на груди і накрити харчовою плівкою, а потім вовняною хусткою. Також слід вчинити і зі спиною в зоні бронхів. В ідеалі, подібні маніпуляції роблять ввечері, а вранці вже відчувається полегшення.
Лікування муковісцидозу народними засобами допустимо і може значно покращити стан пацієнта, однак слід додати, що воно може застосовуватися лише у сукупності з традиційним медикаментозним лікуванням.
Кінезіотерапія
Крім застосування ліків для відновлення дихання, певного ефекту можна добитися від немедикаментозної методики, яка називається «Кінезіотерапія». Дослівно цей термін означає «лікування рухом».
Що відноситься до кінезіотерапії? В даний час виділяють наступні способи:
- Перкусійний масаж – у положенні пацієнта сидячи, виконуються ритмічні похлопывающие удари по грудній клітці. Як правило, починають з передньої поверхні, а потім переходять на спину. Для його виконання не обов’язково залучати спеціаліста – після нескладного навчання у лікаря, його можуть виконувати навіть члени сім’ї хворого;
- Активне дихання – звичайні глибокі дихальні рухи, які змушують бронхи періодично розширюватися/скорочуватися, що покращує пасаж рідини по ним;
- Постуральний дренаж виконується пацієнтом самостійно. Для цього необхідно покласти ноги на піднесену поверхню і активно відкашлювати мокротиння в положенні лежачи, перевертаючись з живота на бік. Доведено, що завдяки цій простої маніпуляції можна значно поліпшити ефект від ліків;
- Прилади для компресійно-вібраційного впливу – у даний час розроблена спеціальна апаратура, яка впливає вібрацією на грудну клітку, розбиваючи цілісні слизові освіти на окремі частини. Проте в РФ ці прилади не поширені.
Дуже важливо, щоб лікування муковісцидозу у дітей і дорослих проводилося з використанням усіх доступних методик, до поліпшення самопочуття пацієнта. Так як це важка невиліковна хвороба з постійним виникненням загострень, не слід нехтувати рекомендаціями лікаря, навіть якщо вони здаються незначними (щодо дієти, кінезіотерапії тощо).
Класифікація
На сучасному етапі розвитку медицини люди з муковісцидозом можуть прожити довге і повноцінне життя за умови своєчасного, адекватного і постійного лікування. Різного роду ускладнення, що виникають при недотриманні приписів лікаря або в результаті переривання процесу лікування, можуть стати причиною прогресування захворювання та розвитку незворотних змін в різних органах і системах, що зазвичай і призводить до смерті хворих.
Муковісцидоз характеризується виробленням у всіх залозах організму густого і в’язкого слизу, яка забиває вивідні протоки залоз і накопичується в уражених органах, приводячи до порушення їх функції.
- Легенева система. В’язка слиз закупорює просвіт бронхів, перешкоджаючи нормальному газообміну. Порушується захисна функція слизу, яка полягає у знешкодженні та видалення частинок пилу і патогенних мікроорганізмів, проникаючих в легені з навколишнього середовища. Це призводить до розвитку інфекційних ускладнень – пневмонії (запалення легенів), бронхіту (запалення бронхів), бронхоектатичної хвороби (патологічного розширення бронхів, що супроводжується руйнуванням нормальної легеневої тканини) та хронічної дихальної недостатності. На кінцевому етапі захворювання знижується кількість функціональних альвеол (анатомічних утворень, які безпосередньо забезпечують обмін газів між кров’ю і повітрям) і підвищується кров’яний тиск у легеневих судинах (розвивається легенева гіпертензія).
- Підшлункова залоза. У нормі В ній утворюються травні ферменти. Після виділення в кишечник вони активуються і беруть участь у переробці їжі. При муковісцидозі в’язкий секрет застряє в протоках залози, в результаті чого активація ферментів відбувається в самому органі. В результаті руйнування підшлункової залози утворюються кісти (порожнини, заповнені омертвілої тканиною органу). Характерний для даного стану запальний процес призводить до розростання сполучної (рубцюватої тканини, яка замінює нормальні клітини залози. В кінцевому підсумку відзначається недостатність не тільки ферментної, але і гормональної функції органу (в нормі в підшлунковій залозі утворюються інсулін, глюкагон та інші гормони).
- Печінка. Застій жовчі і розвиток запальних процесів призводить до розростання сполучної тканини в печінці. Гепатоцити (нормальні клітини печінки) руйнуються, в результаті чого знижується функціональна активність органу. На кінцевому етапі розвивається цироз печінки, що часто є причиною смерті пацієнтів.
- Кишечник. У нормі кишкові залози виділяють велику кількість слизу. При муковісцидозі відбувається закупорка вивідних проток даних залоз, що призводить до пошкодження слизової оболонки кишечника і порушення всмоктування харчових продуктів. Крім того, скупчення густого слизу може порушувати прохідність калових мас по кишечнику, в результаті чого може розвинутися кишкова непрохідність.
- Серце. Серце при муковісцидозі уражається вдруге за патології легень. Через підвищення тиску в легеневих судинах значно збільшується навантаження на серцевий м’яз, якій необхідно скорочуватися з більшою силою. Компенсаторні реакції (збільшення серцевого м’яза у розмірах) з часом виявляються неефективними, в результаті чого може розвинутися серцева недостатність, що характеризується нездатністю серця перекачувати кров в організмі.
- Статева система. Більшість чоловіків з муковісцидозом страждають безпліддям. Це пов’язано або з природженою відсутністю, або з закупоркою слизом сім’яного канатика (містить судини і нерви яєчка, а також сім’явивідна протока). У жінок відзначається підвищена в’язкість слизу, що виділяється залозами шийки матки. Це утруднює проходження сперматозоїдів (чоловічих статевих клітин) через канал шийки матки, у зв’язку з чим завагітніти таким жінкам складніше.
Описані вище зміни в різних органах можуть стати причиною порушення фізичного розвитку хворої дитини. У той же час слід зазначити, що розумові здібності дітей з муковісцидозом не порушуються.
Легенева форма
Полімеразна ланцюгова реакція
ПЛР – сучасний метод дослідження, що дозволяє точно визначити, чи є дефектний ген у плода (при муковісцидозі він розташовується на 7 хромосомі). Матеріалом для дослідження може послужити будь-яка тканина або рідина, що містить ДНК (дезоксирибонуклеиновую кислоту – основу генетичного апарату людини).
- Біоптат (шматочок тканини) хоріона. Хоріон являє собою плодову оболонку, забезпечує розвиток ембріона. Видалення невеликого його ділянки практично не завдає плоду ніякої шкоди. До цього методу вдаються на ранніх термінах вагітності (з 9 по 14 тиждень).
- Амніотична рідина. Рідина, що оточує плід під час усього періоду внутрішньоутробного розвитку містить певну кількість плодових клітин. До забору амніотичної рідини (амниоцентезу) вдаються на більш пізніх термінах вагітності (з 16 по 21 тиждень).
- Кров плоду. Даний метод застосовується після 21 тижня вагітності. Під контролем ультразвукового апарату в посудину пуповини вводиться спеціальна голка, після чого проводиться забір 3 – 5 мл крові.
Біохімічне дослідження амніотичної рідини

Починаючи з 17 – 18 тижні вагітності з шлунково-кишкового тракту плода в амніотичну рідину виділяються певні ферменти, які утворюються в організмі (аминопептидазы, кишкова форма лужної фосфатази та інші).
Заразний муковісцидоз
Муковісцидоз не заразний, оскільки відноситься до числа генетичних захворювань. Лише інфекційні захворювання можуть передаватися від однієї людини іншій тим чи іншим шляхом, оскільки існує певний агент, що викликає хворобу. У випадку з муковісцидозом такого агента не існує.
Дане захворювання розвивається через дефект у гені, що кодує синтез спеціального білка – муковисцидозного трансмембранного регулятора провідності. Даний ген розташований на довгому плечі сьомої хромосоми.
Дефект даного білка знижує проникаючу здатність спеціальних трансмембранных клітинних насосів для іонів хлору. Таким чином, іони хлору концентруються в клітці залоз зовнішньої секреції. Слідом за іонами хлору, які носять негативний заряд, спрямовуються іони натрію з позитивним зарядом з метою збереження нейтрального заряду усередині клітини.
Слідом за іонами натрію в клітину проникає вода. Таким чином, вода концентрується всередині клітин залоз зовнішньої секреції. Область навколо клітин стає збезводненої, що і призводить до згущення секрету даних залоз.
Як зазначалося вище, дане захворювання передається виключно генетично. Передача від однієї людини іншій можлива лише вертикально, тобто від батьків дітям. Важливо відзначити той факт, що не у всіх 100 відсотках діти хворіють на муковісцидоз, якщо один з батьків був хворий.
Передача даного захворювання є аутосомно-рецесивною, тобто, для того щоб з’явилася хоча б мінімальна ймовірність народження хворої дитини, обоє батьків повинні бути носіями даного дефектного гена.
У цьому випадку ймовірність становить 25%. Ймовірність того, що дитина буде здоровим носієм захворювання становить 50%, а ймовірність того, що дитина буде здоровий і ген хвороби йому не передасться – 25%.
Можна було б підрахувати ймовірність народження хворих, здорових носіїв і просто здорових дітей у пар, в яких один або обидва партнери хворі на муковісцидоз, однак це практично безглуздо. В даному випадку природа подбала про те, щоб хвороба не поширювалася.
Ефективна пересадка легень при муковісцидозі
Форми муковісцидозу
Один з характерних симптомів муковісцидозу – солоний смак шкіри хворого. Ще до наукового відкриття цієї хвороби деякі люди помічали, що діти з такою солоної шкірою зазвичай важко хворіють і рано гинуть.
Хворі на муковісцидоз розумово абсолютно повноцінні. Якщо їх фізичний стан дозволяє, то вони можуть і повинні відвідувати школу. Більше того, серед них багато по-справжньому обдарованих, інтелектуально розвинених дітей.
Може бути, тому, що їхній фізичний розвиток часто обмежена, вони особливо успішно займаються тими справами, які потребують спокою і зосередженості. Серед них чимало талановитих програмістів, музикантів, художників.
Вони вивчають іноземні мови, багато читають і пишуть, захоплюються рукоділлям. Вони по мірі сил займаються спортом. Багато з них цілком можуть відбутися як успішні професіонали і принести користь людям. Але для цього вони повинні зрости, повинні дожити.
Хворі на муковісцидоз можуть створювати сім’ї. Раніше про це не було й мови, бо рідко хто з хворих доживав до дорослого віку, а ті деякі, що доживали, дуже сильно відставали у фізичному розвитку, так що не йшлося навіть про вторинних статевих ознаках.
Пересадка (трансплантація) легені при муковісцидозі може поліпшити стан хворого лише в тому випадку, якщо ураження інших органів і систем не набули незворотного характеру. В іншому випадку операція буде безглуздою, тому що усуне лише один з аспектів захворювання.
При муковісцидозі відбувається утворення густого, в’язкого слизу у всіх залозах організму. Першим і основним проявом захворювання є ураження легенів, що пов’язано з утворенням слизових пробок у бронхах, порушенням дихання, розвитком інфекційних і дистрофічних змін до них.
При відсутності лікування розвивається дихальна недостатність, що призводить до ураження інших органів і систем – уражається серце, через нестачу кисню порушується робота центральної нервової системи, відзначається затримка у фізичному розвитку.
Принцип методу
При муковісцидозі відбувається одночасне двостороннє ураження легеневої тканини, тому рекомендується пересаджувати обидва легенів. Крім того, при пересадці лише одного легкого інфекційні процеси з другого (хворого) легкого будуть поширюватися на здорове, що призведе до його пошкодження і повторного виникнення дихальної недостатності.
Легкі зазвичай беруть від мертвого донора. Донорське легке завжди є «чужим» для організму реципієнта (того, кому його пересаджують), тому перед операцією, а також протягом всього періоду життя після пересадки пацієнт повинен приймати препарати, що пригнічують активність імунної системи (інакше відбудеться реакція відторгнення трансплантата).
Операція з пересадки легень проводиться під загальним наркозом і триває від 6 до 12 годин. Під час операції пацієнт підключений до апарату штучного кровообігу, який насичує кров киснем, видаляє вуглекислий газ і забезпечує циркуляцію крові в організмі.
- Смертю пацієнта під час операції.
- Відторгненням трансплантата – це ускладнення зустрічається досить часто, незважаючи на ретельний підбір донора, виконання проб на сумісність і проведену терапію імунодепресантами (препаратами, що пригнічують активність імунної системи).
- Інфекційними захворюваннями – вони розвиваються в результаті пригнічення активності імунної системи.
- Побічними ефектами імунодепресантів – порушенням обміну речовин в організмі, ураженням сечостатевої системи, розвитком злоякісних пухлин і так далі.
при цирозі печінки;при необоротному ураженні підшлункової залози;при серцевій недостатності;при нирковій недостатності;хворим на вірусний гепатит (З або В);наркоманам і алкоголікам;при наявності злоякісних пухлин;хворим на Снід (синдром набутого імунодефіциту).
Як передається муковісцидоз
Муковісцидоз – це генетичне захворювання, яке передається у спадок від хворих батьків до дітей.
Генетичний апарат людини представлений 23 парами хромосом. Кожна хромосома є компактно упакованої молекулою ДНК (дезоксирибонуклеїнової кислоти), що містить величезну кількість генів. Виборча активація певних генів у кожній окремій клітині зумовлює її фізичні та хімічні властивості, що в кінцевому підсумку визначає функцію тканин, органів і всього організму в цілому.
Під час зачаття відбувається злиття 23 чоловічих і 23 жіночих хромосом, в результаті чого утворюється повноцінна клітина, яка дає початок розвитку ембріона. Таким чином, при формуванні набору генів дитина успадковує генетичну інформацію від обох батьків.
Муковісцидоз характеризується мутацією всього лише одного гена, розташованого на 7 хромосомі. В результаті даного дефекту епітеліальні клітини, що вистилають вивідні протоки залоз починають накопичувати велику кількість хлору, а слідом за хлором в них переходить натрій і вода.
З-за відсутності води утворюється слизовий секрет стає густим і в’язким. Він «застряє» у просвіті вивідних проток залоз різних органів (бронхів, підшлункової залози та інших), що і обумовлює клінічні прояви захворювання.
Успадковується муковісцидоз за аутосомно-рецесивним ознакою. Це означає, що дитина буде хворим тільки в тому випадку, якщо успадкує мутантні гени від обох батьків. У разі спадкування тільки 1 мутантного гена клінічних проявів захворювання не буде, проте дитина буде безсимптомним носієм захворювання, в результаті чого збережеться ризик народження хворого потомства.
- Пари, в яких один або обоє хворі на муковісцидоз.
- Люди, батьки або найближчі родичі яких (бабусі і дідусі, рідні брати і сестри) страждали на муковісцидоз.
- Сімейні пари, у яких раніше народжувалася дитина з муковісцидозом.
- Що обоє батьків хворі. В даному випадку імовірність народження хворої дитини складає 100%, так як і в батька, і в матері обидва гена на 7 парі хромосом є мутантними.
- Що один з батьків хворий, а другий здоровий. Дитина у такої пари буде безсимптомним носієм гена муковісцидозу, так як успадкує 1 дефектний ген від одного батька і 1 нормальний ген від іншого.
- Що один з батьків хворий, а другий є безсимптомним носієм. У даному випадку дитина буде або хворим, або безсимптомним носієм захворювання.
- Що обоє батьків є безсимптомними носіями гена муковісцидозу. Ймовірність народження хворої дитини в даному випадку становить 25%, в той час як ймовірність народження безсимптомного носія – 50%.
В залежності від результатів генетичного дослідження вираховується ймовірність народження хворої дитини. Якщо така ймовірність існує, на ранніх термінах вагітності (з 9 до 16 тижня) рекомендується провести пренатальну діагностику муковісцидозу (спеціальною голкою береться невелика частина плодової оболонки, клітини якої досліджуються на наявність генетичних мутацій). У разі виявлення захворювання у плода порушується питання про переривання вагітності.
Легенева форма
Як перший прояв муковісцидозу зустрічається у 10% пацієнтів. Перші симптоми захворювання проявляються через 6 місяців після народження, коли дитина переходить на штучне вигодовування (містяться в материнському молоці поживні та захисні речовини тимчасово призупиняють розвиток захворювання).
Ураження підшлункової залози приводить до недоліку травних ферментів, в результаті чого їжа не перетравлюється, а в кишечнику переважають гнильні процеси. Порушення всмоктування поживних речовин призводить до гіповітамінозів, відставання у фізичному розвитку, дистрофічних змін в різних органах і так далі.
Зустрічається більш чим в 70% випадків. Характеризується одночасною наявністю симптомів ураження дихальної і травної систем.
Виникають в результаті різних мутацій гена, відповідального за розвиток муковісцидозу. Класичної клінічної картини захворювання в даному випадку не спостерігається, а переважає ураження одного або кількох органів.
- Синуситом – запалення пазух носа, що розвивається в результаті порушення відтоку слизу з них, що створює сприятливі умови для розмноження патогенних мікроорганізмів.
- Повторними бронхітами – також розвиваються при порушенні відтоку слизу, однак клінічні прояви виражені слабо уражується легенева тканина в меншій мірі і захворювання прогресує дуже повільно, що затруднює діагностику.
- Чоловічим безпліддям – розвивається в результаті недорозвинення сім’яного канатика або порушення прохідності сім’явивідної протоки.
- Жіночим безпліддям – спостерігається при підвищеній в’язкості слизу в каналі шийки матки, в результаті чого сперматозоїди (чоловічі статеві клітини) не можуть проникнути в порожнину матки і запліднити яйцеклітину (жіночу статеву клітину).
- Цироз печінки – як ізольована форма муковісцидозу зустрічається вкрай рідко, в зв’язку з чим пацієнтів довгий час лікують від вірусних гепатитів та інших захворювань, яких насправді немає.
Дана форма захворювання характеризується переважним ураженням
Муковісцидоз характеризується різноманіттям проявів, які залежать від вираженості змін у тих чи інших органах (залозах зовнішньої секреції), наявності ускладнень, віку пацієнта. Зустрічаються наступні форми муковісцидозу:
- легенева (муковісцидоз легенів);
- кишкова;
- змішана (уражаються одночасно органи дихання, травний тракт);
- мекониевая непрохідність кишечнику;
- атипові форми, пов’язані з ізольованими ураженнями окремих залоз зовнішньої секреції (цирротическая, набряково – анемічна), а також стерті форми.
Поділ муковісцидозу на форми умовно, так як при переважному ураженні респіраторного тракту спостерігаються і порушення органів травлення, а при кишковій формі розвиваються зміни з боку бронхолегеневої системи.
Головним фактором ризику в розвитку муковісцидозу є спадковість (передача дефекту білка МВТР – муковисцидозного трансмембранного регулятора). Початкові прояви муковісцидозу спостерігаються зазвичай в самому ранньому періоді життя дитини: у 70 % випадків виявлення відбувається в перші 2 роки життя, в більш старшому віці набагато рідше.
Респіраторна форма муковісцидозу проявляється в ранньому віці і характеризується блідість шкірного покриву, млявістю, слабкістю, малої надбавкою у вазі при нормальному апетиті, частими ГРВІ. У дітей спостерігається постійний нападоподібний, коклюшеподобний кашель з густою слизово – гнійною мокротою, повторні затяжні (завжди двосторонні) пневмонії і бронхіти, з вираженим обструктивним синдромом. Дихання жорстке, прослуховуються сухі і вологі хрипи, при обструкції бронхів – сухі свистячі хрипи. Існує ймовірність розвитку інфекційно-залежної бронхіальної астми.
Порушення дихальної функції можуть невпинно прогресувати, викликаючи часті загострення, наростання гіпоксії, симптомів легеневої (задишка у стані спокою, ціаноз) і серцевої недостатності (тахікардія, «легеневе серце», набряки). Виникає деформація грудної клітки (кілеподібна, бочкоподібна або воронкоподібна), зміна нігтів у виді годинних стекол і кінцевих фаланг пальців по формі барабанних паличок. При тривалому перебігу муковісцидозу у дітей виявляється запалення носоглотки: хронічний синусит, тонзиліт, поліпи і аденоїди. При значних порушеннях функції зовнішнього дихання спостерігається зрушення кислотно-лужного рівноваги в бік ацидозу.
Якщо легенева симптоматика поєднується з внелегочными проявами, то говорять про змішаною формою муковісцидозу. Вона характеризується важким перебігом, зустрічається частіше інших, поєднує в собі легеневі та кишкові симптоми захворювання. З перших днів життя спостерігаються важкі повторні пневмонії і бронхіти затяжного характеру, постійний кашель, розлад травлення.
Критерієм тяжкості перебігу муковісцидозу прийнято вважати характер і ступінь ураження респіраторного тракту. У зв’язку з цим критерієм при муковісцидозі виділяють чотири стадії ураження дихальної системи:
- I стадія характеризується непостійними функціональними змінами: сухий кашель без мокротиння, незначною або помірною задишкою при фізичному навантаженні.
- II стадія пов’язана з розвитком хронічного бронхіту і проявляється кашлем з відділенням мокротиння, помірної задишкою, яка посилюється при напруженні, деформацією фаланг пальців рук, вологими хрипами, выслушивающимися на тлі жорсткого дихання.
- III стадія пов’язана з прогресуванням поразок бронхопульмональной системи і розвитком ускладнень (обмеженого пневмосклерозу і дифузного пневмофіброз, кист, бронхоектазів, вираженої дихальної та серцевої недостатності по правошлуночковому типу («легеневе серце»).
- IV стадія характеризується важкою серцево – легеневою недостатністю, що призводить до летального результату.