Причини появи жовтої рідини з носа
Синусит теж є запаленням носових пазух, і за ознаками він схожий з гайморитом. Але у випадку синуситу запалення відбувається за бактеріальної, грибкової або вірусної інфекції. З-за цього у виділеннях з носа міститься велика кількість гною.
Крім жовтої рідини з носа з неприємним запахом, симптомами синуситу є біль у ділянці пазух, посилюються при нахилі голови, висока температура, втрата нюху, кашель, почервоніння шкіри на місці запалення.
Лікування синуситу завжди починається з відкачування гною з носових пазух. Якщо є можливість, то гній видаляється з допомогою глибокого промивання носа. У запущених випадках його прибирають хірургічно, роблячи надріз запаленої пазухи.
При лікуванні синуситу пацієнту обов’язково призначається курс антибіотиків для боротьби з самою інфекцією. Якщо хворий перерве лікування, відмовившись від таблеток після першого поліпшення, то синусит повернеться, і є ймовірність, що в більш гострій формі.
Якщо людина не спостерігає у себе інших ознак хвороби, крім витікання з носа жовтої рідини, то варто подумати про інших, значно більш нешкідливих причини цього явища. Виділення з носа – це цілком нормально.
Слизова оболонка носових пазух працює постійно, захищаючи дихальні шляхи від шкідливих впливів. Інтенсивність роботи слизової змінюється з-за зовнішнього середовища. Навіть у здорової людини може текти з носа рідина, коли він заходить в тепле приміщення після перебування на холодному повітрі.
Звичайно, рідина, що витікає з носа при таких умовах, повинна бути прозорою і безбарвною. Найпоширеніша причина фарбування виділень з носа в звичайній обстановці у здорової людини – високий вміст в вживаної їжі або рідинах барвників.
Також причиною може бути побічний ефект від прийому деяких лікарських препаратів або зловживання аптечними вітамінами. У людей, які страждають від алергії, зміна кольору рідини, яка витікає з носа, може статися через алергічних реакцій.
Якщо ж витікання жовтої рідини з носа супроводжується утрудненим диханням, болем і температурою, то відвідування лікаря обов’язково. Хвороби, що супроводжуються таким симптомом, небезпечні для організму і вимагають уважного лікування.
Найбільш ймовірними причинами появи жовтої рідини з носа можуть бути:
- запалення гайморових та інших пазух носа;
- кіста верхньощелепної (гайморової) пазухи;
- назальная ликворея.
Своєчасна постановка діагнозу дозволяє повністю позбавити хворого від цих недуг, а не вчасно розпочате лікування, і запущені форми хвороби, призводять до того, що після нежиті з носа починає витікати жовта рідина.
Іноді, при відсутності всіх інших симптомів, і якщо пацієнт нічим не хворів, рідкі жовті виділення можуть бути причиною великого споживання їжі з барвниками, ліків (вітамінів), або надлишку їжі, до складу якої входить багато каротину.
Наприклад, при зловживанні хурмою (поїданні її кілограмами), спостерігається забарвлення шкіри і долоньок в жовтуватий відтінок, іноді таке явище сприймають за жовтяницю (хвороба Боткіна). Тому навіть виділення з носа можуть придбати своєрідний відтінок.
Природно, таке явище при повному здоров’ї людини все ж рідкість, і його можна віднести до індивідуальної особливості організму. А самі невеликі виділення, навіть без фарбування, вважаються нормою, адже слизова регулярно реагує на запахи, холод, вітер та інші подразники.
При звичайній застуді або грипі з ніздрів рясно витікає прозора рідина і сльозяться очі. Крім цього, при ГРЗ і ГРВІ з’являється печіння і закладеність носа. Через кілька днів рідкі соплі стають в’язкими і набувають зеленуватий відтінок. При грамотної терапії через тиждень нежить проходить без наслідків.
Якщо людина відчуває переохолодження або займається фізичною працею на вулиці в холодну пору року, що випливає з носа прозора слиз також вважається нормою. Weeping з ніздрів вода може бути симптомом алергії.

Якщо з носа потекла жовта рідина і з’явилися головні болі, слід насторожитися. Ці неприємні симптоми свідчать про розвиток серйозної патології.
Отже, чому ж виникають жовті виділення? Найчастіші причини:
- Кіста гайморової пазухи.
- Гайморит.
- Синусит.
Виявивши у себе ознаки цих недуг, слід терміново звернутися до отоларинголога для консультації. Не варто втрачати дорогоцінний час і займатися самолікуванням.
У малюків нерідко течуть соплі жовтого кольору. Багатьох батьків хвилює питання, з-за чого так відбувається і наскільки це небезпечно.
У дитини у віці до 12 місяців риніт протікає зовсім не так, як у дорослого хворого. Причина в особливій будові порожнини носа. У немовлят носові проходи значно вже, тому слиз набагато швидше закупорює їх і утруднює дихання.
Поява у дитини підозрілих виділень з неприємним запахом повинно насторожити батьків. Вони можуть виявитися симптомом небезпечних патологій і привести до серйозних ускладнень.

Якщо жовта рідина капає з ніздрів на тлі тривалого нежитю, це може свідчити про розвиток у малюка гаймориту, синуситу або тонзиліту.

Жовта рідина з носа у дитини може виявитися ознакою серйозних захворювань
Крім закінчення слизових виділень, у дитини можуть зазначатися й інші симптоми захворювань, які виражені менш яскраво, чим у дорослого пацієнта:
- підвищення температури;
- млявість;
- втрата апетиту;
- болі в області гайморових пазух.
При слабкості судин до жовтої рідини додається невелика кількість крові. При запущених патології відзначається поява гнійно-кров’янистої секреції з гнильним запахом. Такі прояви вимагають термінового звернення до педіатра і лікування в умовах стаціонару.
Як правило, характер і колір рідини дозволяє встановити попередній діагноз на ранніх стадіях недуги. Більш точну відповідь про причини жовтих виділень з носа лікар-отоларинголог зможе дати після повного медичного обстеження.
Симптоми хвороб носової порожнини
17.10.2017
7 хв.
Жовта рідина з носа – симптоматика, яка може вказувати на інфекційно-запальні захворювання навколоносових пазух і глотки.
Деякі з бактеріальних хвороб виліковуються за допомогою медикаментозної терапії, а в особливих випадках потрібне хірургічне втручання.
З цієї причини не рекомендується займатися самолікуванням, особливо якщо симптоматика доповнюється головними болями і підвищеною температурою.
Коли у дорослого або дитини тече жовта рідина з носа, то в першу чергу підозрюють інфекційно-запальні захворювання. Вони не представляють ніякої небезпеки для життя, але вимагають лікарського втручання.
При запізнілою терапії бактеріального запалення можливе ураження кровоносних судин, мозкових оболонок, зорового нерва або слухового апарату.
Можливі причини жовтих виділень:
- бактеріальний риніт;
- риносинусит;
- назофарингіт;
- кіста гайморової пазухи.
Нерідко жовта рідина з носа тече при бактеріальному риніті. Збудниками цього захворювання є стрептококи, менінгококи, гемофільна паличка та інші хвороботворні мікроби.
Ринорея (гострий нежить) є не єдиним симптомом. У хворого відзначається:
- закладеність носа;
- печіння та свербіж в слизовій оболонці носової порожнини;
- порушення нюху;
- підвищена температура;
- постійне чхання;
- посилене потовиділення.
Зазвичай при бактеріальному риніті соплі мають жовтуватий або зеленуватий відтінок, можливо присутність гнійних вкраплень. Як правило, ця патологія спостерігається на тлі недавнього грипу, ГРВІ та інших вірусних хвороб.
Гостре або уповільнене запальне захворювання навколоносових пазух. Ступінь ураження може бути різною: патологічний процес відбувається в одній або кількох придатках. Нерідко синусит є наслідком бактеріального риніту, якщо не проводиться своєчасне лікування.
Виділяють кілька видів захворювання в залежності від локалізації запальних процесів:
- сфеноидит – запалення клиноподібної пазухи (вона розташовується в тілі клиновидної кістки всередині черепа на рівні носової перегородки);
- етмоїдит – осередків гратчастого лабіринту (решітчаста кістка відокремлює носову порожнину від порожнини черепа);
- гайморит – однієї або обох верхньощелепних придатків (синусів), які розташовані в товщі верхньощелепної кістки на рівні щік;
- фронтит – однієї або обох лобних пазух, розташованих за надбрівними дугами всередині черепа.
Запальне захворювання слизової оболонки носоглотки, що протікає в гострій або хронічній формі. Для неї характерно почервоніння, набухання і набряк тканин.
В більшості випадків причиною розвитку захворювання стають бактеріальні, вірусні або грибкові інфекції.
Зазвичай провокують загострення назофарингіту віруси, тому йому передують риніт, ринорея, застуда, фарингіт та інші запальні процеси вірусного характеру.
При назофарингите зазначається наступна симптоматика:
- субфебрильна температура;
- подразнення слизової оболонки носа і горла;
- головний біль;
- гугнявий голос;
- сльозоточивість;
- рясні жовті виділення з носа.
При назофарингите необхідно проводити своєчасне лікування, оскільки інфекції можуть проникнути в нижню дихальну систему. Це загрожує бронхіт, трахеїт або запаленням легенів.
При адекватної медикаментозної терапії симптоми захворювання відступають через 4-5 діб. Після вилікування від назофарингіту рекомендують профілактичні заходи по попередженню рецидивів.
Для цього вживають рослинні адаптогени (китайський лимонник, родіола рожева) і вітамінно-мінеральні комплекси.
Причина жовтих виділень – синусит
При ГРЗ, крім прозорої рідини, спостерігається печіння в носі, а самі рясні рідкі виділення. Зазвичай через кілька днів рідина стає більш в’язкою, що є симптомом захворювання грипом і проходить через пару тижнів при правильному лікуванні.
Прозора рідина з носа може бути нормою, якщо вона з’являється під час перебування на холоді або після тривалих і важких фізичних навантажень. Однак якщо протягом з носа спостерігається при нахилах і супроводжується головними болями, то слід проконсультуватися з лікарем, так як такий стан може говорити про розвиток кісти гайморової пазухи.
Поява води з носа жовтого відтінку носить патологічний характер, тобто в організмі розвивається запальний процес. Найбільш часті причини жовтих виділень з носа:
- кіста гайморової пазухи;
- гайморит;
- синусит.
Досить поширена причина жовтої води з носа – доброякісне утворення з рідким вмістом в пазух носа. У більшості випадків захворювання протікає безсимптомно, однак в окремих випадках можуть спостерігатися такі ознаки:
- закладеність носа, яка носить як постійний, так і тимчасовий характер з частими рецидивами, зазвичай закладає одну ніздрю;
- жовта рідина з носа частіше виділяється при нахилі голови і з однієї ніздрі;
- утруднене дихання через ніс;
- головні болі або неприємні відчуття в області пазух.
Факторами, які можуть спровокувати появу кісти гайморових пазух, є:
- запальний процес у носових пазухах;
- патологічне (неправильне) будова носової порожнини;
- запущений риніт;
- алергічна реакція;
- поліпи.
Жовта рідина з носа є вмісту кісти. Якщо колір виділень забарвлюється в коричневий колір, то це говорить про наявність травми, порушуючи цілісність кісти. При цьому до виділеннях додається кров. В цьому випадку необхідна госпіталізація.
Лікування кісти гайморових пазух здійснюється за допомогою хірургічного втручання, яке може проходити за двома сценаріями:
- Ендоскопічний. Через отвір у носовій порожнині вводиться ендоскоп і здійснюється повне видалення кісти. Даний спосіб найбільш прийнятний із-за меншого травмування пацієнта і відсутності ризиків розвитку вторинних захворювань.
- Класичний. Проводиться розріз над губою, і через нього руйнуються стінки носових перегородок. Повне відновлення носової порожнини після операції неможливо, згодом не виключені часті риніти та інші запалення носової порожнини.
Основні симптоми захворювання:
- сильні больові відчуття в області носових пазух, які посилюються при натисканні і нахилі голови;
- сильні головні болі;
- закладеність носа з однієї сторони;
- часткова або повна втрата нюху;
- витікаюча з носа жовта рідина має гнійне походження;
- сухий кашель, загострюється вночі;
- почервоніння шкіри носа з боку запаленої пазухи;
- підвищення температури.
Часті причини синуситу – недолікований і запущений нежить, алергія, поліпи носової порожнини, викривлення носової перегородки, в рідкісних випадках – карієс.
Синусит загрожує серйозними ускладненнями, лікувати його слід негайно. Лікування проводиться в кілька етапів. На початковому етапі призначають судинозвужувальні засоби, які знімають набряклість носа і полегшують утруднене дихання.
На наступному етапі, а нерідко і паралельно, прописується прийом антибіотиків. Це високоефективний метод боротьби з синуситом, так як дозволяє вивести скупчується гній. Курс лікування, залежно від форми синуситу (гострий або хронічний), може варіюватися від двох тижнів до півтора місяців.
Якщо медикаментозне лікування недостатньо ефективно, призначається операція. Вона проводиться лазерним шляхом. В результаті хірургічного втручання здійснюється надріз запалених носових пазух і звідти видаляється весь гній.
При появі цього симптому слід записатися до лікаря на огляд. Особливо небезпечно, якщо жовтий відтінок рідини змінюється коричневим. Це говорить про пошкодження кровоносних судин носа і патологічному розвитку захворювання. І тоді необхідно негайне лікування.
Гомеопатія діє на кожен симптом і на весь організм в цілому: препарати знімають запалення, набряк, зміцнюють місцевий імунітет слизової, загальну опірність організму, пригнічують життєдіяльність хвороботворних бактерій.
| Препарати | Призначення |
|---|---|
| Гепар сульфур (Hepar sulfur) | Протизапальний препарат, ефективний при синуситах, гнійних гайморитах, з жовтими, густими соплями, головним болем, підвищенням температури. |
| Калій бихромикум (Kali bichromicum) | Лікує синусити та гайморити в запущених випадках. Хворі страждають від набряку і подразнення слизової оболонки носових ходів, постійного виділення жовтуватої рідини, головних болів. |
| Натриум сульфурикум (Natrium sulfuricum) | Синусит в гострій фазі: поява жовтих соплів супроводжується підвищенням температури, болісними болями в області гайморових пазух, головним болем. |
| Пульсатілла (Pulsatilla) | Універсальний протизапальний препарат. Він полегшує біль, знімає запалення, знижує температуру. |
| Стикта (Sticta) | Лікує застуду і супроводжуючий її синусит. Полегшення після її прийому відчувають пацієнти з хворобливістю в області носа і чола, густими жовтими соплями, закладеністю носа. |
| Силицея (Silicea) | Допомагає швидше вилікувати нежить. |
| Туя (Thuja) | Препарат ефективний при гнійних процесах на слизових, а також кістах і наростах. Полегшує головний біль. |

Коли при нахилі голови з носа тече жовта рідина – майже вода, швидше за все, причина криється в бактеріальної або вірусної інфекції.
Однак це може бути гостра реакція організму на який-небудь алерген.
Звичайно, такий стан нормальним не назвеш. Але для того щоб поставити діагноз, потрібно правильно визначити колір виділень і їх консистенцію.
Найчастіше прозора вода з носа витікає при ГРЗ або алергії. Якщо причина – алергія, тоді тече не тільки з носових ходів, але й з очей.
Якщо такий стан зберігається довго, потрібно звернутися до лікаря для виявлення алергену. Тоді у пацієнта буде можливість усунути причину недуги (якщо це можливо) і почати приймати антигістамінні препарати
При гострому респіраторному захворюванні крім виділення прозорого слизу спостерігається ще і печіння в носі. Як правило, через кілька днів рідка слиз перетворюється у в’язку, що є симптомом грипу. При правильному лікуванні через пару тижнів нежить проходить.
Жовта рідина з носа – це вже патологія. Цей ознака є свідченням того, що в організмі розвивається запалення. Найчастіші причини жовтої води з носа:
- гайморит;
- синусит;
- кіста гайморової пазухи.

Коли тече жовта рідина з носа, то даний процес доставляє масу незручностей. До того ж це сигнал організму, що в ньому щось не так.
До прозорих соплям люди ставляться спокійно, а коли рідина набуває жовтий колір, починають нервувати. У цьому випадку потрібно просто звернутися до лікаря. Так як звичайний нежить можна вилікувати самостійно за пару днів.
А коли починаються жовті виділення, для лікування потрібен точний діагноз.
Коли поточна рідина з носа жовтого кольору, це означає, що в організмі стався серйозний збій. При звичайній застуді соплі безбарвні.
Але якщо нежить не лікувати, то рідина може набувати різні відтінки – від зеленого до жовтого. Це відбувається з-за білих імунних тілець, які реагують на хвороботворні бактерії, намагаючись нейтралізувати їх.
При цьому відбувається масова загибель кров’яних тілець, з-за чого і змінюється колір рідини, яка витікає з носа.
Витікаюча жовта рідина з носа – це ознака запущеної хвороби. Організм, не знайшовши підтримки, намагається справлятися самостійно, вбиваючи хвороботворні мікроби. А посилення жовтої слизу з носа вже може мати різні причини. Можливо поява нового осередку запалення або виникнення алергічної реакції.
Якщо з носа тече жовта рідина, що це означає? Значить, раніше нешкідливий нежить перейшов в небезпечну форму. Зміна кольору соплів можуть викликати гній або бактерії. Є кілька основних причин жовтої рідини, що витікає їх носа. Це може бути наслідком проявів хвороб:
- гаймориту;
- синуситу;
- кісти гайморової пазухи;
- назальної ліквореї.
В основному всі перераховані хвороби лікуються без хірургічного втручання. Але і самолікування без консультацій з лікарем протипоказано, так як, наприклад, при прогріванні може стати не краще, а тільки гірше, і хвороба загостриться.

Гайморит – одна з найбільш часто зустрічаються хвороб. І один з її ознак – коричневі або жовті рідкі соплі. А при нахилі голови виникає очна або головний біль. При гаймориті може початися лихоманка, а це посилить чи змінить колір рідини, яка витікає з носа.
Це захворювання – з ряду запальних. І жовта рідина може не тільки випливати з носа, але і поширитися по організму, і навіть потрапити в мозок. А в результаті людина може не тільки осліпнути і оглухнути, але і впасти в кому.
Жовта рідина з носа може бути ознакою гаймориту
При наявності бактеріальної інфекції призначаються антибіотики
Кіста гайморової пазухи
Недуга найчастіше протікає приховано, однак існують окремі симптоми, за якими можна діагностувати захворювання:
- при нахилі голови з ніздрі ллється жовта рідина;
- постійна або періодична закладеність носа з боку розташування кісти;
- часті мігрені і дискомфорт в області ураженої пазухи;
- утруднене дихання через ніс в стані спокою.
Яскраво-жовта субстанція є серозним вмістом кісти. Якщо зі слизом виходять згустки крові, це свідчить про порушення цілісності патологічного утворення. В цьому випадку хворому потрібна госпіталізація.
Кіста не піддається медикаментозній терапії. Для її видалення вдаються до хірургічної операції, яка проводиться за допомогою ендоскопа або за допомогою надрізу над верхньою губою.
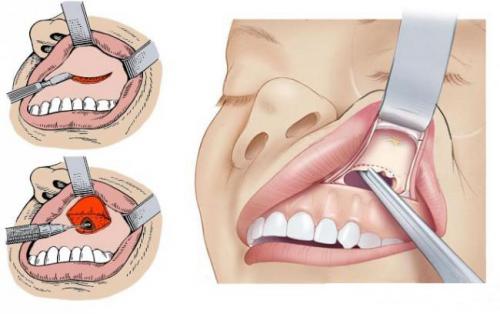
Процедура видалення кісти
Кіста гайморової пазухи являє собою доброякісне новоутворення, заповнена рідиною. Витікання жовтої рідини – це один з перших ознак, при появі якого необхідно звернутися до лікаря.
Сама по собі кіста в гайморової пазусі може бути небезпечна. Багато люди роками живуть з цим утворенням і не мають приводів звернутися до лікаря. Але нерідко в кісті виникає запалення, яке може привести до серйозних наслідків.
Якщо ж кіста збільшується, то в результаті цього непомітно починається загальне кисневе голодування організму. Воно призводить до загальної стомлюваності, втрати пам’яті, проблем з судинами, захворювань серця.
З-за порушення носового дихання можуть початися зупинки дихання уві сні, що вкрай негативно відбивається на роботі всієї серцево-судинної системи. Якщо з кісти починає витікати жовта рідина, значить, час, коли кіста була безпечна для організму, вже минуло й пора негайно звертатися до лікаря.
Лікування кісти гайморової пазухи не існує, її можна тільки хірургічно видалити. Є два типи операцій по видаленню кісти: класичний та ендоскопічний. При класичній операції пацієнтові роблять надріз над губою, через які й руйнують стінки перегородок, видаляючи кісту.
Така операція вимагає подальшого відновного періоду, але повна реабілітація вже, на жаль, неможлива. Часті риніти і запалення носової порожнини стануть негативним результатом подібної операції.
Кісти розвиваються на тлі хронічних захворювань носа, починаючи від риніту, поліпів, синуситів і закінчуючи анатомічними проблемами.
Кіста часто протікає без видимих симптомів (все індивідуально), і люди роками «дружать» з цією освітою, але можуть виникнути і небажані скарги на головні болі, утруднене дихання, неприємні відчуття під час пірнань при купанні.
Самі жовті виділення з носа є рідиною, яка заповнює порожнину кісти. При порушенні стінок капілярів до жовтої водичці додається кров, виділення з носа вже мають сукровичный, світло-оранжевий або коричневий відтінок з кров’янистої домішкою.
Якщо кіста стабільна, не росте, і немає явних ознак запалення, швидше за все, буде запропоновано спостереження і регулярний рентгенівський контроль один раз в рік. При виникненні ускладнень – збільшення кісти, а також появі скарг місцевого і загального характеру рекомендується хірургічне втручання.
Операція потрібна, оскільки збільшення кісти може призвести до порушення постачання організму киснем. З-за цього з’являються серцево-судинні проблеми, церебральні порушення, синдром сонного апное (зупинки дихання під час сну більше 10 секунд) і загальна слабкість.
Поява з носових ходів жовтої рідини говорить про необхідне втручання хірургів, т. к. безпечна кіста протікає суто безсимптомно.
Видалення кісти проводять ендоскопічно або шляхом надрізу в області губи. При другому методі руйнуються стінки хворий пазухи. Це старий класичний метод, який має свої недоліки, але все ж ще використовується.
Після проведення класичної операції пазуха вже не набуває колишній вигляд, а місце її розкриття заміщується рубцевою тканиною. Це веде знову-таки до хронічних синуситів та інших захворювань. Виходить замкнуте коло.
Ендоскопічна хірургія використовує сучасні прилади і менш травматична. Кісту видаляють через носову порожнину (інструменти вводять через ніс). Розрізи в області навколоносових пазух та інших частинах обличчя не знадобляться.
При цій процедурі не вводять наркоз, а застосовують місцеве знеболення. Ендоскопічне видалення кісти зводить до мінімуму ускладнення, практично не має протипоказань і післяопераційний період протікає в рази швидше, чим при класичному способі. Єдиний недолік – ціна, операція обходиться дорого.
На жаль не всі клініки мають сучасне обладнання, і часто хірургам доводиться працювати застарілими методами.
Інших ефективних методів лікування або видалення кіст немає. Спостереження або операція – це вирішувати лікареві.
Кіста верхньощелепної пазухи – що це таке і як лікується
Гайморит
Захворювання супроводжується симптомами, прояв яких залежить від характеру гаймориту: хронічний він або гострий.
В гострій формі хвороба проявляється:
- високою температурою, аж до лихоманки;
- сильними головними болями при нахилі;
- больовими відчуттями під очима, особливо при натисненні;
- рясними рідкими і жовтими виділеннями з носа.
При хронічному перебігу хвороби симптоми такі:
- утруднене дихання через ніс;
- постійний або частий риніт;
- кашель;
- хворобливі відчуття очей виражені слабо.
Небезпека гаймориту в тому, що при відсутності правильного лікування він загрожує серйозними ускладненнями, такими як погіршення зору і слуху аж до їх повної втрати.
Часті причини виникнення гаймориту:
- захворювання лор-органів, які носять хронічний або гострий характер (викривлення носової перегородки, муковісцидоз);
- у рідкісних випадках гайморит може спровокувати гостра алергічна реакція;
- неправильне чи неповне лікування зубів.
Лікування захворювання здійснюється як медикаментозно, так і з залученням хірургії.
Гайморит – одне з найбільш часто зустрічаються захворювань, ознакою якого є виділення з носа жовтого або коричневого кольору. Іншим характерною ознакою цієї хвороби є важка головний біль і біль під очима, який різко посилюється при нахилі голови. При гаймориті підвищується температура тіла хворого, може початися лихоманка.
Гайморит називають запальний процес у придаткових пазухах носа. Він може виникнути як при частих простудних і ЛОР-захворюваннях, так і з-за алергії. Іншою причиною гаймориту може стати недолікований зуб, бактерії від якого поширюються на розташовані поблизу пазухи.
Займатися самолікуванням при гаймориті або повністю ігнорувати будь-яке лікування вкрай небезпечно. Інфекція з носових пазух може поширитися в мозок. Результатом цього стають глухота, сліпота, іноді кома. У вкрай рідкісних випадках можливий летальний результат.
Після звернення до лікаря, крім аналізів, хворого направляють на рентген пазух. На підставі рентгенівського знімка призначається лікування. В залежності від форми і стадії захворювання можливо виконання невеликої операції під місцевим наркозом, коли лікар відкачує гній і слиз з пазух за допомогою шприца.
Крім очищення пазух носа, при гаймориті призначаються лікарські засоби. Враховуючи, наскільки небезпечним може бути непролікований гайморит і яким непростим – його лікування, до лікаря слід звертатися при перших же симптомах, одним з яких і є жовта вода, що витікає з носа.
Інфекційний процес в гайморових пазухах нерідко супроводжується виділенням жовто-зеленої слизу з ніздрів. Недугу супроводжують симптоми, які залежать від виду патології: гострою або хронічною.
Для гострої форми характерно:
- головні болі і відчуття тяжкості в перенісся при нахилі;
- підвищення температури до 38° C;
- рясні жовті виділення з носа з гнійним запахом;
- болючість лобової і щічної області, особливо при натисканні на зону гайморових пазух.
При хронічній формі зазначаються:
- постійна закладеність носа;
- часті головні болі;
- набряклість слизової носа і нежить;
- відчуття розпирання половини обличчя.
Гайморит — дуже небезпечне захворювання. При відсутності лікування хвороба ускладнюється поширенням інфекції в навколишні тканини і може стати причиною гострого тонзиліту, фарингіту, остеомієліту, захворювань зубів і ясен.
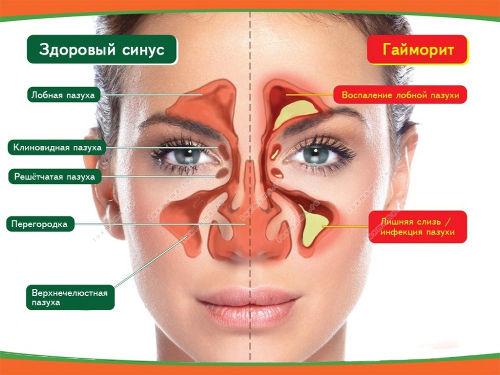
При гаймориті нерідко спостерігаються жовті виділення з носа
У важких випадках у хворого розвивається менінгіт, який в подальшому може привести до сліпоти і глухоти.
Назальная ликворея
При назальної ликворее спостерігається підмішування крові, виділення стають вже кров’яними або з’являється жовта вода з носа.
Причини ліквореї з носа
Даний вид ліквореї з’являється внаслідок черепно-мозкових травм. Це можуть бути також операції з видалення поліпів носа, пошкодження хребта, вроджені дефекти черепної коробки, порушення кісткового апарату гратчастого лабіринту, інші. Є дані про так званої спонтанної ликворее, коли жодна з цих причин не підтверджується.
На що скаржаться пацієнти?
Основна скарга – поява з носових ходів прозорої рідини, іноді з жовтим відтінком на вигляд маслянистою. У хворого постійно ниє голова і з’являється слабкість.
Якщо рідина потрапляє в дихальний тракт, то виникає кашльовий рефлекс. Даний симптом частіше відзначається в нічний час.
Як виявити лікворею?
Зазвичай розповідь пацієнта і чітка трактування скарг на 50% дає лікареві підказку про можливе закінчення ліквору. Лікар оглядає хворого і бере воду з носа на аналіз. В лікворі завжди буде цукор, в соплях його немає. Ліквор витікає зазвичай з однієї ніздрі, а нежить тече з обох.
Для визначення місць пошкодження, які призвели до виливу ліквору, проводять рентген діагностику, комп’ютерну томографію, магнітно-резонансне дослідження, пневмоенцефалографія і вентрикулографию.
Навіть станом носової хустки, досвідчений лікар може поставити діагноз. На тканині будуть видні як би накрохмалені ділянки (після висихання рідини).
Консервативна терапія
Якщо витікання з носа з’явилися на тлі травматизації, хворому рекомендується постільний режим і спокій. Не можна напружуватися, робити різкі рухи, голосно кашляти і чхати. Необхідно створити хворому напівсидяче положення в ліжку.
Для зниження утворення ліквору різко зменшують споживання рідкої їжі. Призначаються антибактеріальні засоби, вітаміни груп Ст. Виконуються люмбальні пункції, при яких вводять невеликі дози повітря або кисню (протипоказання – менінгіт).
Для зняття набряків, зниження внутрішньочерепного тиску і виведення зайвої рідини з організму застосовують діуретики, наприклад, лазикс або діакарб.
Хірургічне лікування
Якщо на тлі консервативної терапії немає поліпшень (більше 8 днів), і продовжує спливати ліквор, проводять оперативне втручання.
Спочатку сануючих придаткові пазухи, а потім займаються питаннями усунення лікворної фістули, через якого і всі біди. До місця поразки хірург добирається через пазухи або трансфронтально. Лікар виконує необхідні пластичні маніпуляції для усунення всіх дефектів, які призвели до ликворее.
На закінчення слід зазначити, що жовта рідина з носа може бути безпечною, або навпаки, сигналити про тяжких порушеннях в організмі. Не варто втрачати дорогоцінні дні для лікування, краще перестрахуватися і відвідати лікаря.
Про що говорить колір нежиті
Кіста в пазух носа – симптоми, як проводять операцію, можливі наслідки
Жовті соплі у дорослого – причини, лікування, народні засоби

Рідкі жовті соплі у дитини – лікування, причини, народні засоби

Жовті і густі соплі у дитини – лікування, причини появи
Гайморит на знімку рентгена – як виглядає, фото і опис
Які соплі при гаймориті на різних стадіях – про що говорить колір виділень


