Причини виникнення
Серед бактерій провідна роль належить Стрептокока pneumonia (пневмокок), рідко викликають пневмонію мікоплазма, легіонелла, хламідія, клебсиелла.
Призвести до розвитку пневмонії може вірус грипу, у тому числі вірус типу А (H1N1), аденовірус, риновірус.
Грибкову пневмонію викликає грибок роду Candida.
Зараження відбувається повітряно-крапельним шляхом (при чханні, кашлі) від хворої людини, або інфекція в легеневу тканину може потрапити з вогнищ хронічної інфекції (хронічні синусити, тонзиліти, карієс зубів).
Факторами, що сприяють розвитку захворювання, є:
- переохолодження організму;
- хронічні захворювання легень (бронхіт);
- зниження імунітету;
- вік хворого старше 65 років;
- тютюнопаління;
- зловживання алкоголем;
- вдихання шкідливих речовин на виробництвах;
- наявність хронічних захворювань (серцево-судинної системи, цукровий діабет, хвороби нирок);
- знаходження хворого на апараті штучної вентиляції легенів.
Симптоми пневмонії розвиваються в результаті зараження мікробами. Буває, що запалення з’являється в результаті впливу факторів неінфекційного походження, наприклад, токсинів. Прийнято розрізняти кілька форм пневмонії в залежності від причини:
- Бактеріальна пневмонія – причиною найчастіше є такі бактерії, якStreptococcus pneumoniae, Haemophilus influenzae, Staphylococcus aureus, Pseudomonas aeruginosa , а також так звані нетипові бактерії – Mycoplasma pneumoniae, Chlamydophila pneumoniae, які викликають симптоми нехарактерного запалення легенів.
- Вірусне запалення легенів. Причиною є різного виду віруси. Може спостерігатися як ускладнення перенесеного іншого захворювання. Найчастіше розвивається на фоні грипу.
- Грибкові ураження легень. Інфекцію викликають грибыCandida albicans та гриби роду Aspergillus.
- Паразитарні пневмонії – причиною можуть бути паразитиPneumocystis jiroveci.
Запалення легенів не завжди мають інфекційне походження. У дуже рідкісних випадках запальні зміни в порожнині альвеол можуть хімічний характер або бути викликана аутоімунними механізмами.
Основні збудники пневмонії:
- Пневмокок (Streptococcus pneumoniae);
- Стафілокок (Staphylococcus aureus);
- Гемофільна паличка (Haemophilus influenzae);
- Атипові інфекції – хламідії (Chlamydya pneumoniae), мікоплазми (Mycoplasma pneumoniae), легонеллы (Legionella pneumoniae).
Рідше причиною гострого запалення легень можуть бути клебсієла (Klebsiella pneumoniae), кишкова паличка (Escherichia coli), Pseudomonas aeruginosa, Acinetobacter і т. д. Вони частіше зустрічаються у пацієнтів з тяжкими супутніми захворюваннями, а також у хворих з ослабленою імунною системою.
Фактором розвитку пневмонії можуть стати різні вірусні інфекції. Вони викликають запалення верхніх дихальних шляхів і забезпечують сприятливі умови для розвитку бактеріальних збудників.

Основні фактори ризику, що збільшують ризик розвитку пневмонії:
- Захворювання внутрішніх органів, в першу чергу, нирок, серця, легень в стадії декомпенсації.
- Імунодефіцитні стани.
- Онкологічні захворювання.
- Проведення штучної вентиляції легенів.
- Захворювання центральної нервової системи, в тому числі епілепсія.
- Вік старше 60 років.
- Стан пацієнта після загального наркозу.
Найчастіше пневмонія з’являється внаслідок проникнення бактерій або вірусів повітряно-крапельним шляхом з навколишнього середовища. Рідше проникнення відбувається через кров або лімфу. Якщо у людини нормально працює імунна система, він здатний протистояти атакам шкідливих мікроорганізмів.
- Ослаблена імунна система;
- Переохолодження організму;
- Хронічні захворювання легенів або бронхів (хронічний бронхіт);
- Серцеві хвороби;
- Тютюнопаління;
- Зловживання алкоголем;
- Прийом лікарських препаратів, які пригнічують імунну систему;
- Хронічні хвороби носоглотки;
- Старість;
- Робота на шкідливому виробництві;
- Іноді зустрічається вроджена пневмонія у немовлят. Коли мати раніше перенесла захворювання.
Серед причин, що викликають запалення легенів, ключовий вважається бактеріальна хвороба. Дуже часто збудниками захворювання стають:
- Грампозитивні мікроорганізми: стафілококи, пневмококи і стрептококи.
- Грамнегативні мікроби: ентеробактерії, паличка Фрідлендера, протей, легіонелла, гемофільна і кишкова палички та ін
- Вірусні інфекції (віруси грипу, герпесу, аденовіруси тощо).
- Грибкові інфекції.
Також захворювання може з’явитися внаслідок впливу таких факторів:
- Попередніх травм грудної клітки.
- Отруйних речовин.
- Іонізуючого випромінювання.
- Алергічних агентів.
До групи ризику належать пацієнти з такими патологіями:
- Застійна серцева недостатність.
- Хронічна носоглоткова хвороба.
- Хронічні бронхіти.
- Вроджені вади формування легенів.
- Нелегкий імунодефіцит.
- обличчя літнього віку.
- Пацієнти, що знаходяться на тривалому постільному режимі.
У групу ризику також потрапляють які зловживають алкоголем і курці. Пари спиртного і нікотин наносять шкоду слизовій оболонці бронхів та пригнічують захисні фактори легеневої системи, створюючи прекрасні умови для проникнення і розмноження інфекції.
Пневмонію називається гостра запальна реакція в легенях, що супроводжується жаром, утрудненим диханням, інтенсивним кашлем. При проникненні патогенних мікроорганізмів в дихальні шляхи імунна система одразу ж приймається за знищення інфекції, не дозволяючи розвинутися запалення.
Тому найчастіше пневмонія виникає у людей, які страждають дефіцитом імунітету.
Запалення легенів розвивається в результаті дії наступних факторів:
- бактерії – стрептококи, стафілококи, мікоплазми, хламідії, гемофільні палички;
- віруси, що викликають запалення легенів після гострих респіраторних захворювань;
- грибки, що викликають пневмонію рідко, тільки при сильному виснаженні імунітету.
Серед бактеріальних мікроорганізмів ключову роль відіграють пневмококи. У більш рідкісних випадках провокуючими факторами виступають мікоплазма, клебсиелла. Також причиною може стати інфікування хламідіями або легионелл.
Розвиток пневмонії буває наслідком риновируса, грипу або аденовірусної інфекції. Грибкове запалення є результатом зараження грибками роду Candida.
Інфікування зазвичай відбувається повітряно-крапельним шляхом при кашлі або чханні. Також збудники можуть проникати в тканину легенів з вогнищ хронічної інфекції в організмі. Джерелом можуть бути карієс, ангіна, синусит.

Існують певні чинники, які суттєво збільшують загрозу розвитку недуги:
- хронічні хвороби дихальної системи;
- переохолодження;
- вік понад 65 років;
- ослаблення імунної системи;
- куріння;
- надмірне вживання спиртного;
- систематичне вдихання шкідливих речовин;
- хронічні хвороби – ураження нирок, діабет, порушення роботи серця;
- штучна вентиляція легенів;
- роботи у шкідливих для дихання умовах без захисних пристосувань.
Види та класифікації
По своїй етіології запалення легенів буває:
- Вірусним. Викликається різними вірусами (грип, парагрип та іншими);
- Бактеріальним. Легкі інфікуються деякими видами бактерій. Гемофільної паличкою, пневмококком;
- Микоплазменным. Відноситься до атипової формі пневмонії. Збудником цього виду захворювання є мікроорганізм Mycoplasma pneumoniae;
- Грибковим. Запалення легенів викликають різні види грибків;
- Змішаним. Пневмонія, спричинена одночасним впливом різних мікроорганізмів на людину.
За течією хвороби пневмонію класифікують:
- Гостра. Захворювання, при якому в легенях протікають гострі патологічні процеси;
- Затяжна. Гострі запальні процеси в легенях, які тривали довше місяця;
- Атипова. Складний вид пневмонії, що була викликана «нетиповими» збудниками;
- Хронічна. Рецидивуючі загострення пневмонії, при якій уражаються м’які тканини легенів.
За поширення запалення пневмонія може бути:
- Односторонньою. Хвороба вражає одну сторону легенів;
- Двосторонній. Уражаються легеневі тканини правої і лівої частки;
- Осередкової. У запальний процес залучені окремі ділянки легені. Є найпоширенішим виглядом пневмонії. Часто виникає як ускладнення іншого захворювання і, як правило, починається з ураження бронхів;
- Тотальною. Вид хвороби, коли пневмонія впливає на все легке;
- Частковою. Хвороба охоплює цілу частку. Верхню, нижню або середню;
- Прикореневої. Цей вид пневмонії може дуже довго себе не проявляти і протікати безсимптомно. Локалізується в області легеневого кореня;
- Зливний. Кілька вогнищ запалення зливаються в один великий.
Під запаленням легенів розуміють цілий комплекс патологій, які вражають органи дихальної системи. В залежності від цього виділяють деякі форми хвороби:
- Гостре запалення. При своєчасній терапії така пневмонія не представляє небезпеки для людини. Якщо ж відразу не почати терапію, є ризик ускладнень. Ця патологія може бути самостійним порушенням або результатом інших уражень дихальної системи.
- Хронічне запалення. Для цієї форми хвороби характерно постійна присутність інфекції в легенях і інших органах дихання. При ослабленні імунної системи або вплив інших факторів хвороба рецидивує. Ця форма хвороби зустрічається досить рідко, але представляє серйозну небезпеку для здоров’я.
- Гостре запалення, що вражає велику зону легені. Цю форму патології також називають крупозній. Вона вважається однією з найбільш небезпечних різновидів пневмонії і потребує своєчасного лікування. Найчастіше розвиток крупозного запалення стає наслідком відсутності терапії гострого або хронічного процесу.
- Сегментарний запальний процес. Для цього порушення характерне ураження певних ділянок легень і дихальних шляхів. Дана форма недуги не так небезпечна, проте потребує своєчасної терапії. В іншому випадку є ризик розвитку більш тяжких патологій.
Стадії
Протягом гострої звичайної пневмонії підкреслюють наступні стадії формування:
- 1 стадія (припливу) – триває не більше 2 днів. За даний етап у хворого легеневі капіляри розширюються, приливає і застоюється кров у тканинах легені. У пацієнта різко збільшується температура тіла, народжується задишка, сухий кашель, відчуття болю при вдиху.
- 2 стадія (червоного опеченения) – триває до 3 діб і супроводжується заповненням альвеол пропотевающей плазмою і ущільненням тканин легені. Болі в даний етап поглиблюються, температура тіла залишається високою, з кашлем виділяється харкотиння рожевого кольору.
- 3 стадія (сірого опеченения) – триває від 4 до 8 днів. Протягом даного часу внаслідок розпаду в альвеолах еритроцитів і гемоглобіну уражене нетяжкий стає бурого кольору. Болі притупляються, задишка зменшується, кашель стає продуктивним, хворий починає відхаркувати слизову і гнійну мокроту. Температура тіла зменшується.
- 4 стадія (дозвіл) – триває від 10 до 12 днів. Це стадія одужання і розсмоктування мокротиння. Симптоми потихеньку відступають, болі зникають, харкотиння відкашлюється легко, дихання та температура тіла, які нормалізуються.
Атипової пневмонії, пов’язаної зі слабеньким імунітетом, перераховані стадії не властиво.
Причини запалення легенів
Запалення легенів є група захворювань, при яких відбувається ураження бронхіол і дихальних одиниць, через які відбувається обмін киснем між легкими і кров’ю – альвеол. В них збирається запальна рідина, внаслідок чого певна ділянка дихальних органів перестає виконувати свою головну функцію – газообмін.
Клінічна картина запалення легенів багато в чому залежить від типу збудника, від стану здоров’я людини, наявності супутніх захворювань, імунодефіциту.
У більшості випадків пневмонія має осередкову форму і характеризується наступними симптомами:
- гострий початок;
- температура тіла підвищується до фебрильних цифр (38,5 – 40 градусів);
- загальна слабкість;
- біль у грудях при глибокому вдиху і кашлю;
- підвищене потовиділення;
- швидка втомлюваність;
- кашель на початку захворювання сухий, пізніше стає продуктивним (вологих);
- задишка.
Для пневмонії характерні і місцеві ознаки – при аускультації чути або ослаблення дихання, або хрипи, крепитирующие хрипи.
При невеликих вогнищевих пневмоніях не може бути змін при аускультації легень.
Температура при пневмонії тримається протягом трьох-чотирьох днів, за умови вчасно розпочатого лікування.
Ознаки крупозній пневмонії
Крупозна пневмонія відрізняється вираженим интоксикационным синдромом, температура різко підвищується до 39 – 40 градусів, розвивається тахікардія (збільшується частота серцевих скорочень).
Найчастіше при крупозній пневмонії виникає сильна задишка, частішає частота дихань, рано з’являється вологий кашель.
Важливо! Особливістю вологого кашлю при крупозній пневмонії є наявність «іржавої мокротиння (в мокроті присутні прожилки крові).
Безсимптомна пневмонія
Можливо і безсимптомний перебіг пневмонії, це може бути при невеликих вогнищевих пневмоніях, при зниженні імунітету.
У хворого немає характерних ознак захворювання – кашлю, підвищення температури. Може бути тільки загальна слабкість, підвищена втомлюваність.
Виявляють таку пневмонію випадково при проведенні флюорографічного обстеження.
Особливості вірусної пневмонії
Для вірусної пневмонії характерно те, що у хворого до початку присутні ознаки респіраторного захворювання. А через одну-дві доби з’являється симптоматика пневмонії – кашель з прожилками крові, підвищується температура, виникає задишка.
Не всі пацієнти знають, як визначити запалення легенів у домашніх умовах, тому не варто експериментувати зі своїм здоров’ям і запускати патологічний процес. В іншому випадку лікарі не виключають запалення життєво важливого органу з обох сторін. Якщо прогресує двостороння пневмонія, атипові симптоми, детально викладено нижче:
- посиніння губ, кінчиків пальців;
- важке, плутане дихання;
- безперервний сухий кашель з відділенням мокротиння;
- задишка, слабкість у всьому тілі;
- відсутність апетиту.
Якщо прогресує двостороння пневмонія – симптоми у дорослих починаються з високої температури, яка перевищує відмітку 38,5 градусів. У пацієнта починається лихоманка, хвороба прогресує, вимагає негайного проведення реанімаційних заходів.
Симптоми пневмонії з температурою у дорослих є типовими для запального процесу легеневої тканини:
- Кашель;
- Сонливість;
- Підвищення температури до 40 °С.
На початковому етапі температурний показник, як правило, досягає 37-38 º С. Помічено, що дана цифра спостерігається виключно у вечірній час. До ранку температура відновлюється до 36,6 º С.

Якщо хворий володіє сильним імунітетом, то такий стан буде супроводжувати його протягом 1,5 – 2 тижнів. Це часто вводить в оману, і хворий не відразу приймає заходи по лікуванню хвороби.
Запалення легенів може протікати і без підвищення температури, що несе особливу небезпеку. Людина не може зрозуміти, що з ним відбувається і лікує звичайну застуду. А захворювання тим часом набирає обертів, і ситуація погіршується.
Зустрічаються і такі випадки, коли температура різко підвищується до 39-40 º С. Подібний стан може тривати 1-2 тижні. В цьому випадку потрібно лікуватися виключно антибіотиками, причому під суворим контролем лікаря.
Виявити запалення легеневої тканини неважко за певними ознаками. У більшості випадків хвороба супроводжується певними симптомами.
- Жар. У хворої людини значно підвищується температура тіла, може підскочити до 38°C, а потім повільно доповзти до 40°C. Тіло то обливається потом, то трясеться в ознобі. Не можна штучно зігрівати хворого, укутуючи в ковдри, навіть якщо він відчуває нестерпний холод, інакше його стан тільки погіршиться. Жарознижуючі ліки дозволяється пити тільки при лихоманці, коли висока температура загрожує життю. Зловживати медикаментами не слід, так як вони мають багато побічних ефектів.
- Больові відчуття в грудях. Болі в грудній клітці спостерігаються досить інтенсивні і неприємні, що нагадують симптоми серцевих патологій.
- Типові ознаки респіраторних хвороб. При вірусної пневмонії, розвивається як ускладнення після грипу або ГРВІ, з’являються больові відчуття в горлі, риніт, кашель, чхання, закладеність носових проходів. Хвора людина часто не може відрізнити запалення легенів від простудного захворювання. Тому потрібно негайно йти до лікаря, якщо через 4 – 5 діб терапії не видно покращення стану, послаблення симптомів застуди або грипу не спостерігається.
- Мокрота. При запаленні легенів рясно отхаркивается харкотиння, іноді з кров’яними прожилками. Присутність крові у виділеннях пояснюється тим, що часто лускаються капіляри, що пронизують запалені легеневі альвеоли.
Слід зазначити, що при легионеллезе, званому також хворобою легіонерів, питтсбургской пневмонією, понтиакской лихоманкою, симптомів майже не виникає. Захворювання на ранній стадії протікає без температури, гарячка розвивається поступово. Виявити інфекцію в легенях при легионеллезе можна тільки на рентгенівських знімках.
Ознаки патології наростають поступово. Тому розпізнати хворобу на початковому етапі її розвитку може бути досить проблематично. Найчастіше гостра інфекція починається з різкого збільшення температури і ознобу.
В інших випадках симптоми у дорослих включають прояви загальної інтоксикації:
- слабкість;
- зниження або втрата працездатності;
- погіршення або втрата апетиту;
- підвищена пітливість – найчастіше з’являється по ночах;
- болі в суглобах і м’язах;
- постійні головні болі невисокої інтенсивності.

По мірі розвитку патології виникають легеневі симптоми. До них відносять наступне:
- інтенсивний кашель – спочатку він є сухим, потім стає вологим;
- задишка – на початковому етапі спостерігається лише при фізичних навантаженнях, потім виникає і в стані повного спокою;
- болі в грудях – найчастіше спостерігаються при ураженні плеври.
Крім зазначених проявів, запальний процес може мати такі ознаки:
- ураження травної системи у вигляді діареї, болю в кишечнику, нудоти і блювоти – такі симптоми з’являються лише в тому випадку, якщо причиною пневмонії є зараження кишковою паличкою;
- герпес – це ознака супроводжує вірусну пневмонію.
Варто пам’ятати, що не всі з перерахованих вище симптомів повинні проявитися або спостерігатися одночасно. Іноді частина з симптомів пневмонії не виникають взагалі, або вони не сильно виражені. Такий стан визначається як безсимптомне запалення легенів.
У осіб літнього віку, ослабленим хворим, а також навантажених численними хронічними захворюваннями перебігу інфекції може бути більш різкою. Коли розвивається запалення легень, симптоми у дорослих, зазвичай дуже важкі.
Маленькі діти часто не в змозі повідомити батькам про свої нездужаннях, тому важливо спостерігати за дитиною, особливо в сезон розпалу інфекцій. В ході пневмонії у дитини також виникають лихоманка, озноб, кашель (спочатку сухий, потім продуктивний) або болю в грудній клітці.
Крім того, дитина може скаржитися на головні болі і болі в животі. Слід також звернути увагу, чи не з’явилося почастішання дихання або свистячі звуки в легенях. Під час інфекцій у дитини може погіршити самопочуття, маленький пацієнт стає плаксивою, втрачає апетит.
Запалення легенів у новонародженого дає перші симптоми у вигляді апное. З’являється виділення з дихальних шляхів або ціаноз. Слід пам’ятати, що догляд за новонародженим вимагає особливої пильності від перших годин життя, так як поява інфекції, включаючи запалення легенів, може бути станом, потенційно загрожує його життю.
Можливі ускладнення
Пневмонія може призвести до розвитку цілого ряду ускладнень, таких як:
- Абсцес легенів;
- Пневмоторакс;
- Емпієма плеври і т. д.
Найбільш важке ускладнення – розвиток дихальної недостатності. Це наслідок більш імовірно у літніх хворих, пацієнтів із супутніми хронічними захворюваннями легенів (бронхоектазами, хронічним обструктивним бронхітом і т. д.) і серця.
У разі неправильно підібраного або несвоєчасного лікування пневмонія може давати серйозні ускладнення.
- Розвиток гострої дихальної недостатності.
- Плеврит – запалення оболонки легень.
- Абсцес легені – формування порожнини заповненої гнійним вмістом.
- Набряк легенів.
- Сепсис – поширення інфекції по всьому організму по кровоносних судинах.
Перебіг захворювання і його результат у більшості випадків залежить від виниклих труднощів, які бувають легеневими і внелегочными.
Легеневі ускладнення:
- Абсцес або гангрена легені.
- Бронхіт.
- Ателектаз легені.
- Пневмосклероз.
- Плеврит.
- Обструкція.
- Парапневмонический ексудативний плеврит.
Позалегеневі ускладнення:
- Отит.
- Гепатит.
- Менінгіт.
- Енцефаліт.
- Менінгоенцефаліт.
- Міокардит.
- Сепсис.
- Анемія.
- Психози.
- Мастоїдит.
- Гломерулонефрит.
При важкій формі гострої пневмонії з обширним ураженням і деструкцією легеневої тканини виникають результати впливу токсинів:
- Ниркова недостатність.
- Гостра дихальна, серцева та/або печінкова недостатність.
- Інфекційно-токсичний шок.
- Виражений зсув кислотно-лужного балансу.
- Тромбогеморрагіческій синдром.
При умові адекватної терапії настає повне одужання. Однак іноді є ризик виникнення локального пневмосклерозу. У цьому випадку розростається сполучна тканина ущільнюється і певна частина легені.
Якщо вчасно не почати терапію, є ризик серйозних наслідків. До легеневих ускладнень відносять наступне:
- плеврит – запальне ураження плеври;
- гангрена – сильний розпад запаленої тканини легень, що не має схильності до обмеження процесу;
- легеневий абсцес – поява обмеженого вогнища запалення, яке призводить до формування порожнини, наповненої гнійним вмістом;
- бронхообструктивный синдром – проблеми з проходженням повітря через бронхи, що призводить до задишки, відчуття нестачі повітря, проблем з диханням;
- гостра дихальна недостатність – порушення нормального газообміну з навколишнього середовищем.
Крім цього, запалення легенів може призводити до позалегеневим наслідків. До таких ускладнень відносять наступне:
- інфекційно-токсичний шок – найбільш важкий наслідок, для якого характерне ураження життєво важливих органів внаслідок проникнення бактерій і токсинів у системний кровотік;
- ендокардит – ураження внутрішньої оболонки серця;
- міокардит – запальне ураження серцевого м’яза;
- енцефаліт – ураження мозкової тканини запального характеру;
- психічні порушення;
- менінгіт – запальний процес в оболонках мозку;
- анемія – зменшення вмісту еритроцитів і гемоглобіну.
Особливості лікування різних типів пневмонії
Грип, зумовлений вірусами грипу типу A і B. підвищують ризик розвитку хронічних захворювань, таких як хронічна обструктивна хвороба легень, цукровий діабет та пороки серця.
Це одна з найпоширеніших вірусних причин запалення легень із тяжким перебігом. Розвиток пневмонії передує такими ж симптомами, як і грип, тобто лихоманкою, ознобом, болями у м’язах, біль у горлі, головним болем.
Як правило, симптоми грипу зникають спонтанно протягом декількох днів, але не рідко, у людей схильних до розвитку уражень дихальної системи, може призвести до виникнення ускладнення у вигляді важкого запалення легенів, яке в підсумку веде до дихальної недостатності.
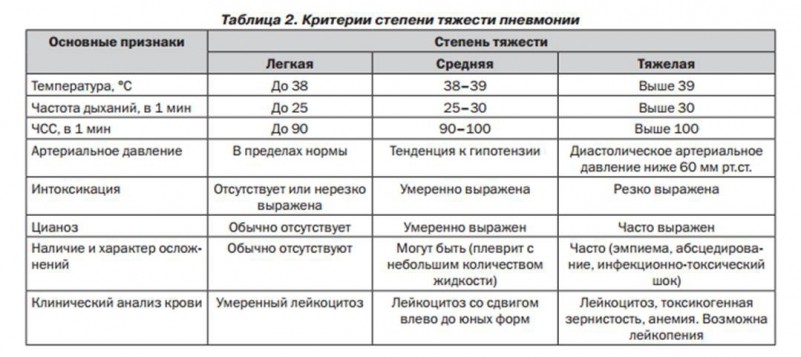
При діагностиці двостороннього запалення, всі терапевтичні заходи проводяться виключно в стаціонарі. Крупозна форма перебігу дуже небезпечна і може призвести за короткий проміжок часу до набряку легких і смерті.
З симптоматичних препаратів рекомендовані жарознижуючі (ібупрофен, парацетамол, аспірин) та муколітичні засоби (бромгексин, амброгексол, АЦЦ, корінь солодки), вони допоможуть розрідити мокротиння, яка легше буде виходити в подальшому.
Інші засоби необхідно призначати індивідуально. Тільки ретельне обстеження допоможе правильно вибрати препарати для лікування. Основними препаратами є антибіотики. Їх вибирають після перевірки на чутливість мікрофлори.
На жаль, результати дослідження мікрофлори чекати дуже довго. Якщо в цей час, не проводити жодного лікування, то запальний осередок повністю вразить всю структуру легені і викликає важкі ускладнення.
- двоетапне призначення антибактеріальних засобів;
- перехід з внутрішньом’язового або внутрішньовенного введення антибіотиків на пероральний прийом;
- Для осіб молодше 60 років, згідно з рекомендаціями ВООЗ, рекомендовані антибіотики групи макролідів або пеніцилінів;
- Особам стершее 60 років лікування проводиться цефалоспоринами або аминопенициллинами, виключно в стаціонарі;
- У разі розвитку Крупозної пневмонії, застосовуються фторхінолони (офлоксацин або ципрофлоксацин).
При ускладненому перебігу запалення легенів у дорослих рекомендовані додаткові терапевтичні заходи:
- Прийом антигістамінних засобів (Кетотифен, тавегіл, тощо, Димедрол);
- Імуностимулюючі препарати (Элеуторококк, Віферон, Гропріносин, настоянка женьшеню, ехінацеї, Іммунал);
- Серцеві глікозиди;
- Очищення крові від токсинів спеціальними препаратами.
Всі рекомендації в лікуванні носять лише ознайомлювальний характер. Не можна керуватися тільки доданою інструкцією до препарату. Обов’язково необхідно провести ретельне дослідження організму, щоб поставити точний діагноз і вибрати правильний підхід до лікування.
Не варто забувати про те, що чим раніше ви звернетеся до лікаря за кваліфікованою допомогою, тим швидше позбавитеся від недуги, швидше пройде відновлення організму та ризик виникнення негативних наслідків буде мінімальний.
У яких випадках варто негайно звернутися до лікаря? Якщо ви виявили у себе наступні симптоми:
- Сильний сухий кашель.
- Кашель з кров’ю.
- Якщо ГРВІ не лікується більше тижня.
- Болючий вдих або вдихнути глибоко не виходить.
- При глибокому вдиху починається кашель.
- Страх задуху і брак повітря.
- Поява задишки, хоча раніше ви її не помічали.
- Неможливість збити температуру препаратами проти спека (Парацетамол, Панадол, Еффералган та інші).
- Болі в грудній клітці, які віддають в живіт.
- Бліда шкіра обличчя навіть при температурі.
- Нездоровий рум’янець на щоці з боку ураженої легені.
Про самолікуванні пневмонії навіть мова йти не може. Мало того, що без кваліфікованої допомоги самолікування буде малоефективним, до того ж можна втратити дорогоцінний час, коли навіть лікарі допомогти не зможуть.
Завдяки сучасній медицині, обладнання, правильно поставленому діагнозу при адекватному лікуванні пневмонії від неї можна позбутися за два — три тижні з початку інкубаційного періоду. У деяких сумних випадках, пацієнти самі собі поставивши діагноз починають «ефективну» терапію і звертаються до лікарів вже із запущеними формами пневмонії.
Діагностика запалення легенів ґрунтується на наявності характерної клінічної картини захворювання, даних огляду і характерних змін при обстеженні хворого.

При огляді можна виявити:
- при аускультації – ослаблення дихання, наявність мілкопухірчатих вологих хрипів, крепітації.
- може бути відставання грудної клітки при вдиху на стороні поразки;
- при розвитку дихальної недостатності – почастішання дихальних рухів, втягнення міжреберних проміжків при вдиху, акроціаноз.
Загальний аналіз крові. У ньому виявляється лейкоцитоз, прискорене ШОЕ.
Загальний аналіз мокротиння. Характерно наявність ознак запалення (лейкоцити), крові, виявлення збудника.
Бак.посів мокроти – для визначення збудника та визначення його чутливості до антибіотиків.
Біохімічний аналіз крові. Спостерігається підвищення АЛТ, АСТ, С-реактивного білка.
Рентгеногрфия грудної клітки у двох проекціях (прямій та бічній). При пневмоніях видно вогнищеві затемнення, або часткові.

При необхідності проводиться комп’ютерна або магнітно-резонансна томографія легенів.
Для визначення ступеня дихальної недостатності проводиться пульсоксиметр (визначають насичення крові киснем, це неінвазивний метод).
З чим можна сплутати пневмонію
Диференціальна діагностика пневмонії проводиться з:
- пухлинними утвореннями – відсутня температура, або субфебрильна, немає гострого початку, відсутність ефекту від антибіотиків;
- туберкульоз легень – також початок не гостре, немає гіпертермії, характерна рентгенологічна картина, відсутність позитивного ефекту при терапії.
Важливо! Цей розділ написаний у відповідності з Федеральним стандартом первинної медико-санітарної допомоги при пневмонії
Лікування важких форм пневмонії може здійснюватися амбулаторно, важка пневмонія підлягає госпіталізації в стаціонар.
Існують загальні рекомендації:
- дотримання постільного режиму;
- регулярне провітрювання приміщення;
- рясний питний режим (сприяє зняттю інтоксикації);
- зволоження вдихуваного повітря;
- їжа повинна бути легкозасвоюваною.

Основним лікуванням є застосування антибактеріальних препаратів.
Які антибіотики показані при запаленні легенів
Не важкі пневмонії починають лікувати з захищених пеніцилінів:
- Амоксиклав;
- Флемоклав;
- Аугментин.
Якщо у хворого є непереносимість даної групи або протипоказання, недавнє застосування препаратів даної групи, хворому призначають макроліди:
- Азитроміцин;
- Сумамед;
- Хемомицин;
- Кларитроміцин.
Також макроліди призначаються при атипових пневмоніях.
Препаратами третього ряду є респіраторні фторхінолони, цефалоспорини.
До респіраторних фторхінолонів відносяться:
- Левофлоксацин;
- Глево;
- Таванік;
- Моксифлоксацин.
До цефалоспоринів відносяться:
- Цефотаксим;
- Цефтриаксон;
- Супракс.

При легкому перебігу курс антибактеріальної терапії від 7 до 10 днів.
Ефективність антибактеріальної терапії оцінюють через 48-72 години від початку терапії, якщо немає ознак поліпшення стану (зниження інтоксикації, температури тіла, зняття задишки), то роблять зміну антибіотика.
Важкі пневмонії починають лікувати в умовах стаціонару ін’єкційними формами антибактеріальних препаратів, також можливе призначення двох препаратів різних груп.
При важких формах пневмонії курс антибактеріальної терапії становить не менше 10 днів.
У разі атипових пневмоній лікування проводиться від 14 до 21 дня.

Крім антибактеріальної терапії призначається і жарознижувальну терапія. Жарознижуючі призначаються при підвищенні температури від 38,5 градусів:
- Ібупрофен;
- Парацетамол;
- Ибуклин;
- Аспірин.
Для розрідження мокроти застосовуються муколітики:
- Амброгексал;
- Лазолван;
- Амбробене;
- АЦЦ;
- Флуімуціл;
- Флюдитек.
Ефективні інгаляції через небулайзер:
- розчину натрію хлориду 0,9%;
- водного розчину Лазолвана;
- при наявності задишки – Беродуала.
Важливо! Сиропи від кашлю не підходять для використання в небулайзере. Для цього підходять водні розчини для інгаляцій на водній основі.
З физиолечения можливе проведення:
- електрофорезу на грудну клітку;
- УФО грудної клітки;
- магнітотерапія;
- вібраційний масаж грудної клітки.
Після одужання осіб підлягає диспансерному спостереженню протягом одного року.
Досвідчений медичний фахівець без праці може виявити у пацієнта пневмонію при огляді, якщо хвороба супроводжується типовими симптомами. Набагато важче виявити запальний процес в легенях, що протікає приховано:
- Клінічний аналіз крові. Найпростіший метод виявлення запальної реакції. На розвиток запалення вказує підвищення ШОЕ. Якщо збудниками пневмонії є бактерії, в крові збільшується вміст лейкоцитів, якщо віруси, то лімфоцитів.
- Біохімічний аналіз крові. На наявність гострої запальної реакції вказують присутні в крові острофазные білки. Також про захворювання свідчить підвищення концентрації ферментів АСТ і АЛТ, сечовини, креатиніну.
- Рентгенограма. На рентгенівському знімку чітко видно вогнища запалення в легеневої тканини. Чим вони більші і поширеніший, тим важчий перебіг хвороби. Про ефективність лікування можна судити за змінами на знімках. Якщо в процесі терапії затінені ділянки легень на рентгенограмах збільшуються, то метод лікування необхідно змінювати.
- Бактеріологічний посів мокротиння. Потрібен для визначення чутливості інфекції до антибіотиків. Збір слизу здійснюється до початку вживання антибіотичних препаратів. Дане дослідження дозволяє підібрати найбільш ефективні ліки.
- Комп’ютерна або магнітно-резонансна томографія. Ці методи дослідження грудної клітки застосовуються при розвитку ускладнень, а також, якщо складно відрізнити пневмонію від інших захворювань зі схожими симптомами.
Лікування вдома
Головним у лікуванні пневмонії вважається етіотропна терапія, спрямована на усунення збудника запалення легенів. Тому, що в більшості випадків діагностують пневмонії бактеріального походження, то етіотропне лікування складається з курсу антибіотиків.
Вибір ліків або їх комбінація призначається лікарем залежно від віку і стану пацієнта, вираженості проявів, відсутності або наявності складнощів і характерних особливостей.
Для лікування запалення легенів використовуються антибіотики:
- Пеніциліни – Ампіокс, Амоксиклав, Ампіцилін, Оксацилін, Флемоксин Солютаб, Амоксицилін, Аугментин.
- Цефалоспорини – Цефазолін, Цефтріаксон, Цефотаксим, Супракс та ін.
- Макроліди – Ровамицин, Сумамед, Кларитроміцин, Азитроміцин.
- Фторхінолони – Ципробай, Авелокс, Моксифлоксацин.
- Линкозамиды – Кліндаміцин, Лінкоміцин.
- Аміноглікозиди – Амікацин, Гентаміцин або Канаміцин.
- Карбапенемы – Меронем, Тієнам, Меропенем.
Основою етіотропної терапії вірусного походження є антивірусні засоби, грибкового – протигрибкові.

Також призначається симптоматичне лікування, яке включає:
- Муколітики та відхаркувальні засоби (Лазолван, АЦЦ) для розрідження та виведення мокротиння.
- Жарознижуючі ліки для зниження температури тіла.
- Антигістамінні ліки для зняття прояви алергічного і блокади рецепторів гістаміну.
- Дезінтоксикаційна терапія для усунення проявів отруєння.
- Імуномодулятори для стимуляції захисних сил організму.
- Кортикостероїди для зняття запалення.
- Комплекси вітамінів.
Після нормалізації температури тіла можуть бути призначені фізіопроцедури: інгаляції, електрофорез, НВЧ і УВЧ, УФО, озокерит, пневмомасаж, гімнастика для лікування (ЛФК), парафінотерапія.
Лікувати пневмонію будинку можна і за допомогою лікарських трав (материнка, истодом сибірський, чина лучна, фіалка триколірна) і трав’яного збору, в його склад входить подорожник, медунка лікарська, полин, шавлія і золототисячник.
Хорошим бабусиним засобом у лікуванні пневмонії вважається мед:
- 1 чайну ложку розчинити в 200 мілілітрах теплої води і пити кожні 4 години.
- 300 грамів меду перемішати з 100 мл води, додати туди дрібно порізаний лист алое. Встановити суміш на слабкий вогонь і варити 2 години. Приймати по 10 мл 3 рази протягом дня, заздалегідь збовтавши суміш.
- 50 грамів квіток липи і 150 грамів березових бруньок залити 500 мл води і встановити варити на паровій бані не більше 2 хвилин. Відвар процідити і додати в нього 500 грамів меду, 200 грамів подрібненого листя алое, 200 мл олії з оливок. Все дуже добре перемішати і приймати по 10 мл 3 рази на день.
Більш того, корисно при перших же симптомах захворювання приймати по ? чайної ложки самородної сірки протягом дня. Запивати сірку необхідно теплою водою.
Лікування пневмонії у дорослих народними засобами
На початковому етапі виписують ліки широкого спектру дії. Як правило, для боротьби з пневмонією застосовують цефалоспорини або пеніциліни з додаванням клавуланової кислоти. Найчастіше використовують ін’єкційні форми препаратів, які вводяться внутрішньовенно або внутрішньом’язово:
- цефотаксим;
- цефазолін;
- аугментин;
- цефтріаксон.
Основним правилом антибактеріальної терапії є регулярність застосуванням таких засобів. Курс терапії зазвичай становить 7-10 діб. Самостійно припиняти лікування суворо заборонено. Всі рекомендації лікаря потрібно виконувати. Якщо протягом 3 діб стан хворого не змінюється, підбирають інший антибіотик.
Вірусні та грибкові форми патології потрібно лікувати виключно в умовах стаціонару. При вірусному запаленні виписують комбінацію антибіотиків та противірусних препаратів. Якщо ж встановлена грибкова природа недуги, показано протигрибкові засоби.
Крім цього, для лікування пневмонії застосовують такі категорії ліків:
- Біфідо – і лактобактерії – допомагають захищати кишкову мікрофлору від негативного впливу антибіотиків. До найбільш дієвих засобів відносять хілак, лінекс, біфідумбактерин.
- Муколітики – сприяють розрідженню мокротиння і полегшують процес її виведення. До них відносять бронхолитин, бромгексин, амброксол.
- Антигістамінні засоби – допомагають запобігти розвитку алергії і знизити вираженість запалення. У цю групу входять такі засоби, як тавегіл, лоратадин.
- Вітаміни – прискорюють процес одужання і знижують симптоми інтоксикації. Особливо корисно приймати вітаміни групи В, А, Е, С.
- Жарознижуючі і протизапальні ліки – призначають при збільшенні температури у перші дні терапії. Потім на фоні застосування антибіотиків показники нормалізуються. У більшості випадків виписують парацетамол та ібупрофен.
- Імуномодулюючі та імуностимулюючі засоби – показані при ослабленні імунної системи.
При складному перебігу запалення в умовах стаціонару може використовуватися інфузійна терапія. Вона допомагає впоратися з інтоксикацією організму.
На додаток до медикаментозних препаратів нерідко використовують інгаляції. Краще всього проводити процедури з допомогою небулайзера. Це пристрій розщеплює ліки на дрібні частинки і полегшує їх проникнення в легені і бронхи.
Для проведення інгаляцій зазвичай застосовують такі засоби:
- протизапальні препарати – пульмикорт, декасан;
- бронхилитики – вентолин, сальбутамол;
- еуфілін – показаний при появі задишки;
- відхаркувальні засоби – амброксол, лазолван.
- Ізюмний відвар. Береться половина склянки добре вимитого темного родзинок сорту. Продукт подрібнюється в м’ясорубці, заливають склянкою окропу, настояти в закритій посудині 10 хвилин. Отриманий лікарський настій треба пити по склянці щодня.
- Молоко з інжиром. Береться три инжирных плода. Літр молока виливається в каструлю, туди ж занурюється інжир. Напій вариться на повільному вогні близько 30 хвилин. Готове ліки п’ється по дві склянки на день для пом’якшення симптомів.
- Горіховий відвар. Береться 50 г будь-яких горіхів: кешью, мигдалю, фісташок, фундука. Продукт заливають 500 мл червоного сухого вина. Напій вариться на повільному вогні близько 15 хвилин. Приймається горіховий відвар кожен день по столовій ложці до їжі.
У дитини
Фактори, що підвищують ризик формування захворювання у дітей молодшого віку:
- Імунодефіцит спадкового характеру.
- Вроджені дивацтва формування легких або м’язи серця.
- Внутрішньоутробна асфіксія або гіпоксія плоду.
- Гіпотрофія.
- Муковісцидоз.
- Пневмопатия.
- Пошкодження в процесі важких пологів.
У тінейджерів:
- Перш куріння.
- Каріозний процес.
- Хронічні вогнища інфекції в пазухах носа, носоглотки.
- Отриманий вада серця.
- Муковісцидоз.
- Ослаблений імунітет завдяки чому нерідко повторюються бактеріальних і вірусних інфекцій.
Про запальний процес у легеневій тканині на першому етапі звичайної пневмонії говорить загальне погане самопочуття. Цей ознака додатково супроводжується дуже високою пітливістю і слабкістю. Також ознаками отруєння є – погіршення апетита і запаморочення.
Атипова пневмонія починається з нежиті, першіння в горлі, сухого кашлю. На тлі високої температури розвивається інтоксикаційний синдром, що зустрічається немає апетиту і блювота. У немовлят частішають зригування, повний відмова від грудного годування, можуть з’явитися судоми, втрата свідомості.
Внутрішньоутробна пневмонія у новонародженого має наступні специфіки:
- Перший крик немовляти відсутній або дуже слабкий.
- Покриви шкіри синюшного відтінку.
- Шумне дихання з вологими хрипами.
- Зниження всіх рефлексів, дитина майже не реагує на подразники.
- Ймовірна набряклість кінцівок.
Залежно від збудника пневмонії і стадії захворювання лікар призначає лікування, яке включає в себе використання антибактеріальних, протигрибкових або антивірусних лікарських засобів, імуномодулюючі засоби, жарознижуючі препарати (Панадол, Нурофен, Цефекон), відхаркувальні і антигістамінні ліки та ін.
При вагітності
Пневмонія у представниць прекрасної статі, які очікують дитину, – гостре інфекційне захворювання, яке представляє серйозну небезпеку для матері та дитини. Запалення легень у вагітних не має відмінностей ні за клінічними ознаками, ні за характером збудника. Може розвинутися на будь-якому терміні вагітності і в післяпологовому періоді.
Перенесена під час вагітності, хвороба може викликати передчасні пологи, дистрес (внутрішньоутробну гіпоксію) плода, народження дитини з невисоким вагою. На випадок недолеченой пневмонії, після народження дитини хвороба в більшості випадків набуває саме несприятливий перебіг і здатне привести до смертельного результату породіллі.
Фізіопроцедури
Щоб полегшити стан пацієнта, можуть використовуватися засоби фізіотерапії. Щоб впоратися з задишкою, застосовують такі процедури:
- киснева терапія – в цьому випадку з допомогою спеціальної маски хворому подають повітря з великою кількістю кисню;
- штучна вентиляція легень проводиться в особливо важких випадках.
Попередження
- Зміцнення захисних сил організму.
- Загартовування.
- Уникання переохолоджень.
- Раннє лікування каріозного процесу.
- Відмови від поганих звичок (куріння і вживання спиртних напоїв).
- Лікування хронічних вогнищ інфекцій.
- Виключення контакту з алергенами.
- Боротьба з пилом.
- Зміна місця діяльності, якщо вона пов’язана із шкідливим виробництвом.
Профілактичні заходи
Щоб не допустити появи проблем, потрібно займатися профілактикою пневмонії. Вона включає наступні складові:
- Вакцинація – для цього застосовують пневмококковую щеплення, а також вакцини проти грипу і гемофільної палички. Особливо важливо робити щеплення людям, які знаходяться в групі ризику. Оптимальним часом вакцинації, є період з початку жовтня до середини листопада.
- Своєчасна терапія вірусних патологій.
- Виключення переохолоджень.
- Усунення хронічних вогнищ інфекцій.
Також рекомендується:
- гартуватися, гуляти на свіжому повітрі;
- приймати вітамінні комплекси, біологічно активні добавки;
- вести активний спосіб життя, займатися фізкультурою;
- не курити;
- харчуватися часто, але потроху, включати в раціон свіжу рослинну їжу;
- щорічно робити щеплення від вірусу грипу та інших інфекцій.
Запалення легенів – серйозна патологія, яка може призвести до небезпечних наслідків аж до летального результату. Тому при появі перших проявів недуги слід одразу звернутися до лікаря. Фахівець проведе детальну діагностику і підбере оптимальну терапію.


