Ендоцервіцит шийки матки у жінок: що це таке?
Ендоцервіцит являє собою запальний процес, що розвивається на слизовому шарі цервікального каналу. При цьому порушується структура епітеліальних клітин, якими встелена даний канал, в результаті чого перестає нормально виділятися секрет, що є своєрідним бар’єром між маткою і зовнішнім середовищем.
Бактерії починають безперешкодно проникати в організм жінки, що і викликає запальний процес. Хвороба може тривати більше двох місяців, після лікування часто виникають рецидиви. Ендоцервіцит характерний для жінок, які перебувають у репродуктивному віці, зазвичай до 40-45 років.
Діагностика та профілактика
У початковій стадії діагностики проводиться ретельний збір анамнезу і скарг пацієнтки. Об’єктивне обстеження дозволяє виявити характерні ознаки захворювання у вигляді почервоніння і набряклості в області зовнішнього зіву каналу, а також різних гнійних виділень.
Бактеріологічне дослідження мазків, взятих з цервікального каналу досить точно виявляє гонококів, стрептококів, стафілококів, хламідій та інших збудників інфекції, що передаються статевим шляхом і викликають запальні процеси.
Візуальне визначення наявності запалення визначається методом кольпоскопії. За допомогою приладу кольпоскопа оглядається слизова оболонка шийки матки з використанням оптичного збільшення і додаткового освітлення.
Стає можливим визначення навіть незначних змін структури епітелію, судинних змін у слизовій оболонці. Кольпоскопія завершується проведенням цитологічного дослідження епітелію, розташованого на уражених ділянках.
Остаточно курс лікування призначається після того як встановлено збудник, який викликав запальні процеси в каналі шийки матки.
Для діагностування і лікування ендоцервіціта потрібно пройти повне обстеження. Стандартними методами діагностики запальних захворювань цервікального каналу є:
- візуальний і інструментальний огляд у гінеколога допомагає виявити набряки в області зовнішнього просвіту каналу шийки, дрібні крововиливи, нехарактерні виділення. Ерозивна поверхня спостерігається в запущених випадках;
- велика кольпоскопія дає можливість побачити розширення судин, що поширюються з каналу шийки, а також упевнитися в результатах гінекологічного огляду;
- мікроскопічний аналіз цервікального мазка;
- цитологічне дослідження допомагає оцінити структуру, ступінь пошкодження клітин тканин і ефективність лікування в динаміці;
- біопсія. Взяття біоптату передбачає виключення придбання клітинами здорової тканини властивостей злоякісної;
- бактеріологічний посів з цервікального каналу робиться для виявлення основного збудника і визначення чутливості до антигену бактерицидну препаратів;
- полімеразна ланцюгова реакція виявляє головних збудників різних захворювань інфекційної природи;
- імуноферментний аналіз – лабораторний метод, що визначає якість і кількість різних вірусів, мікроорганізмів і т. п.;
- ультразвукове дослідження органів малого тазу допомагає побачити зміни шийки матки, її розміри, щільність і можливі наботовы кісти. Також завдяки УЗД виключається онкологічний процес.
У деяких випадках ендоцервіцит шийки матки вимагає проведення порівняльної діагностики з іншими захворюваннями – ектопія, пухлини, сифіліс, туберкульоз та ін При необхідності може знадобитися консультація дерматовенеролога, фтизиогинеколога і онкогінеколога.
Запалення шийки матки протікає у половини жінок безсимптомно. Нерідко хвороба виявляється випадково під час планових гінекологічних оглядів. Діагностика здійснюється з допомогою:
- огляд на гінекологічному кріслі (проводиться лікарем-гінекологом з допомогою вагінальних дзеркал);
- паркан мазка на цитологічне дослідження (проводиться взяття мазка з вагінальної частини шийки матки та цервікального каналу для ідентифікації збудника);
- мазок на онкоцитологію (дозволяє виявити атипові клітини);
- спеціальні лабораторні методи (полицепная реакція, імунофлюоресцентний аналіз);
- кольпоскопія (при хронічному запаленні, супутньої ерозії шийки матки).
Під час класичного огляду в дзеркалах можна побачити набряклість і почервоніння шийки матки. При ерозії спостерігається поява яскраво-червоної плями, яке схильне кровоточити.
Діагностика включає кілька етапів:
- збір анамнестичних даних,
- аналіз мазків з цервікального каналу,
- відеокольпоскопія – метод дозволить вам побачити найменші зміни на шийці, зображення виводиться на монітор,
- цитологія епітелію з вогнищ ураження,
- посів на чутливість до ліків – це допоможе лікарю призначити вам саме ті ліки, які точно допоможуть швидко позбутися від хвороби.
Эндоцерцивит діагностується на підставі анамнезу і симптоматики хвороби. Зазвичай проводяться наступні діагностичні обстеження:
- Гінекологічний огляд. Ознакою розвитку ендоцервіціта є почервоніння, а також набряклість в районі цервікального каналу. В деяких випадках можливі гнійні виділення.
- Дослідження мазка. Мазок береться з каналу шийки матки, після чого досліджується в лабораторії для визначення типу збудника.
- Кольпоскопія. Дана процедура, по суті, є звичайним гінекологічним оглядом, але в цьому випадку використовується особливий оптичний інструмент — кольпоскоп, що дозволяє переглянути патологічні порушення епітеліального шару під великим збільшенням.
- Цитологічне дослідження, при якому проводиться вивчення клітинної структури.
Коли діагностування завершено і встановлено наявність ендоцервіціта, зазвичай беруть ще й посів, дозволяє визначити чутливість організму до антибіотиків. Це необхідно для призначення відповідної терапії.
Профілактичні заходи, які допоможуть запобігти виникненню ендоцервіціта:
- регулярні візити до гінеколога мінімум раз на півроку);
- гігієна статевої сфери;
- відмова від сексу під час менструації;
- виняток внутрішньоматкових втручань — абортів, спіралей, вискоблювання і т. д.;
- статеві контакти, слід обмежити лише одним партнером, перевіреним.
Дотримання цих нехитрих правил може вберегтися від можливих загроз розвитку ендоцервіціта. Своєчасні відвідування лікаря, гігієна статевих органів, відмова від безладних статевих зв’язків і шкідливих звичок, а також ведення здорового способу життя дозволять не тільки попередити багато хвороб, але і зробити організм більш захищеним від всіляких вірусів та інфекцій.
Лікаря-гінеколога для визначення хронічного ендоцервіціта потрібно проведення ретельного обстеження хворої з встановленням причини запалення і виду збудника.
Діагностичний стандарт виявлення зазначеного захворювання включає:
- докладну бесіду з пацієнткою для збору анамнезу;
- гінекологічний огляд з дзеркалами, в ході якого виявляється почервоніння і набряклість шийки матки, її ущільнення, наявність на поверхні органу слизу і гною;
- лабораторна мікроскопія цервікальних і вагінальних мазків;
- бактеріологічний посів;
- ПЛР-дослідження для визначення вірусів і хламідій;
- загальний клінічний аналіз крові;
- кров на виявлення гепатитів та ВІЛ-інфекції;
- загальний аналіз сечі.
В ході проведення лабораторних досліджень матеріалу, взятого з шийки матки хворий, не тільки точно встановлюється вид збудника, але і визначається його чутливість до лікарських препаратів, проводиться тест на онкоцитологію. Часто виявляється кілька збудників хвороби.
Інструментальними методами діагностики при хронічному ендоцервіциті є:
- кольпоскопія, що дозволяє за допомогою оптичного приладу визначити запалення слизової оболонки шийки матки;
- УЗД органів малого тазу.
В ході зазначених досліджень перевіряється наявність супутніх патологій сечостатевої системи жінки, проводиться диференціація зазначеного захворювання з ектопією, рак шийки матки та ін
Крім загальноклінічних аналізів, для діагностики ендоцервіціта можуть призначатися такі види досліджень:
- взяття мазків з цервікального каналу для визначення збудника захворювання;
- проведення кольпоскопії, яка дозволяє виявити не тільки ознаки даного захворювання, але й інші види запалення і ураження шийки матки, при цьому прицільно проводиться забір зразків епітелію для подальшого цитологічного дослідження і визначення чутливості мікроорганізмів до антибактеріальних засобів;
- проведення трансвагінального ультразвукового дослідження органів малого тазу.
Класифікація
Захворювання класифікується, спираючись на загальний перебіг, специфіку проявів, стадію поширеності патології і тип основного подразника, який спровокував початок запального процесу. У гінекології існують наступні види цього захворювання:
- гострий – проявляється різко, має яскраву симптоматику і явні зміни, помітні при первинному огляді у гінеколога;
- хронічний – симптоми не виражені. З’являються слабкі виділення і легкий набряк шийки матки;
- макулезный – запалені ділянки розташовані хаотично;
- змішаний – запалення вражає весь цервікальний канал;
- неспецифічний – викликається хвороботворної мікрофлорою.
Самостійним захворюванням вважається атрофічний ендоцервіцит, що зустрічається у жінок в період клімаксу. При цьому захворюванні спостерігається витончення оболонки цервікального каналу.
Лікування
Цілями лікування ендоцервіціта є усунення симптоматики і купірування запального процесу. Методи лікування такі:
- імунотерапія допомагає підвищити загальний опір організму до збудників і нормалізує імунну відповідь реакцію;
- лікувальне використання спеціальних фізичних засобів сприяє удосконаленню процесів відновлення та зміцнення протизапальної дії певних медикаментів;
- ультрависокочастотна терапія (УВЧ-терапія) і ультрафіолетове випромінювання трусиковой зони показано при гострій формі ендоцервіціта;
- при хронічному запальному процесі застосовуються такі методи:
- дециметрові хвилі;
- магнітотерапія;
- введення лікарських препаратів через слизові оболонки з використанням невеликого заряду електричного струму;
- лазерне лікування піхви;
- грязьові тампони.
Якщо у жінки виявлено наботовы кісти, які містять інфекційних агентів, то рекомендується проведення диатермопунктуры.
Лікування захворювання можна проводити з допомогою деяких груп медикаментів. Лікарські препарати такі:
- антимікробні та антибактеріальні препарати – Дифлюкан, Сафоцид, Цефуроксим, Еритроміцин, Мікосист, Кандид клотримазол, Кандизол;
- еубіотики – Біфідумбактерин Форте, Лактобактерин, Колібактерин, Споробактерин, Ентерол, Бактисубтил;
- антибіотики – Абифлокс, Азицин, Амфолип, Блеоцин, Гинекит, Заноцин, Келикс, Левофлокс;
- протигрибкові засоби – Аморолфіна, Бутоконазол, Ізоконазол, Кетоконазол, Леворин, Нафтифін;
- антипаразитарні препарати – Никлозамид, Пірантел, Декарис, Карбендазим, Мебендазол.
Пластичні та інші хірургічні втручання потрібні тільки у випадку наявності інших гінекологічних запальних захворювань.
До додаткових методів лікування ендоцервіціта відноситься дотримання жінкою правильного харчування і спільного ведення здорового способу життя.
Також не виключаються засоби народної медицини у вигляді різних відварів і настоїв. Але все ж не варто нехтувати лікарською допомогою, так як таке тривале самолікування може призвести до розвитку важких ускладнень.
Харчування
Правильне харчування відіграє одну з найважливіших ролей у лікуванні. В період усього лікування необхідний повний відмова від строгих дієт, які не дозволяють належною мірою насичувати жіночий організм корисними речовинами.
Корисними продуктами харчування є:
- індичка, курка, кролик;
- плавлений сир;
- каші (гречана, ячна, вівсяна);
- квасоля;
- гарбузове насіння;
- фісташки;
- сметана, натуральні вершки, сир, вершкове масло;
- свіжі овочі та фрукти;
- курячі яйця;
- морепродукти, тунець, камбала, мойва.
Всі перераховані продукти багаті безліччю вітамінів, які необхідні для жіночого організму під час лікування і профілактики ендоцервіціта. Відмовитися від вживання алкогольних напоїв, мучного, кофеїну, гострих, копчених і жирних страв, консервації і т. п.
Народні засоби
Лікування ендоцервіціта з допомогою народної медицини не виключається. Народні способи такі:
- Прополіс і календула. Аптечну календулу (20%) змішати з трьома ложками прополісу і з 55 грамами ланоліну. В отриманій суміші можна змочувати тампон і використовувати на ніч. Курс становить 7 днів;
- Обліпихова масло. Вважається найефективнішим у лікуванні ендоцервіціта шийки матки. Частіше використовується для тампонів. Курс лікування становить 10 днів;
- Настойка півонії. 4 столових ложок подрібненого кореня залити 500 мл горілки, настоювати протягом місяця в щільно закритій ємності. Після приймати по 1 столовій ложці до прийому їжі тричі на добу. Тривалість лікування-45 днів;
- Муміє. Приймати перорально по 0,2 грама щодня;
- Звіробій. 5 столових ложок залити двома літрами окропу, кип’ятити на повільному вогні 15 хвилин. Остудити і робити спринцювання 1 раз в день.
Всі допустимі способи народної медицини повинні узгоджуватися з лікарем.
Терапія заснована на принципах усунення інфекційно-запальних процесів, що стали причиною даної патології. В залежності від етіології лікар може прописати курс антибіотиків, антибактеріальних і протизапальних засобів, імуностимулюючих препаратів. Лікар може призначити наступні ліки:
- вагінальні таблетки та свічки, супозиторії,
- капсули.
Зазвичай прописують Бетадин, Гиналгин, Тержинан, пр. Після такої терапії потрібно протигрибкове лікування препаратами Дифлюкан, Флюкостат, Мікосист – за показаннями. Крім цього, фахівець може призначити засоби з лактобацилами.
З метою профілактики рецидивів ендоцервіціта можуть прописати Тактивін, Інтерферон, Тимолин та ін. імунокоригуючі препарати.

У ряді випадків ефективною виявляється фізіотерапія. Проводять процедури з використанням терапевтичного лазера, озону.
Наботовые кісти, локалізовані на шийці матки, також можуть бути виявлені у пацієнтки з ендоцервіцітом. Ці утворення слід розкрити і дренувати.
Потім обов’язково проводиться контрольне обстеження. Воно дозволяє скласти план відновлення шийки матки. Якщо виникли рубцеві деформації, слід їх коригувати.
У якості профілактичних заходів проти рецидивів лікар може порадити змінити спосіб життя:
- більше рухатися, вранці або в обід виходити на свіже повітря – особливо тим жінкам, хто працює в офісі,
- добре харчуватися, що має також значення в профілактиці мастопатії (до речі, про це вже є стаття),
- відпочивати, висипатися.
Ендоцервіцит шийки матки, лікування якого має бути проведено обов’язково, дуже небезпечний. Мова йде, головним чином, про ускладнення.
Запалення шийки матки повинно лікуватися тільки лікарем. Якщо займатися самолікуванням, то можна собі нашкодити. Будь-яке лікування, в тому числі і гінекологічних хворих, має два напрямки: консервативне (медикаментозне) і оперативне (хірургічне).
Запалення шийки матки вимагає в першу чергу етіотропного лікування, спрямованого на усунення причини захворювання. Призначаються антибіотики широкого спектру дії у формі вагінальних свічок. Бажано зробити пробу на чутливість конкретного збудника до антибіотика, щоб протимікробна терапія мала результати. Якщо причиною послужив вірус папіломи людини, то призначаються препарати зовсім іншої групи.
Після ліквідації симптомів запального процесу призначаються фізіотерапевтичні процедури. Вони включають в себе:
- прогрівання низу живота ультрависокими частотами (УВЧ);
- електрофорез (показаний у разі хронічного процесу).
Оперативне лікування
Коли запалення шийки матки набуває хронічного характеру або ерозія перероджується в рак, то вдаються до хірургічного методу лікування. Підготовкою буде консервативна терапія, спрямована на зниження запалення, набряки.
Гінекологи застосовують такі різновиди деструктивного втручання при ерозії:
- заморожування ерозії рідким азотом (кріодеструкція);
- вплив лазером;
- електрокоагуляція (застосовується спеціальна апаратура, яка «зрізає» передбачуване місце з допомогою електричного струму);
- аргоноплазменная абляція;
- радіохвильова терапія;
- хімічна коагуляція.
Відновлювальний період продовжується 3-4 тижні. Після втручання застосовуються протизапальні вагінальні свічки і засоби, що прискорюють регенерацію тканин.
Лікування ендоцервіціта полягає в комплексі заходів, найважливіше місце серед яких займає медикаментозна терапія. На підставі обстежень, лікар зазвичай призначає наступне лікування:
- Антибіотики. Застосовують такі препарати як: азитроміцин, ципрофлоксацин, цефтріаксон, метронідазол, аминопенициллин.
- Протизапальні препарати, що не містять гормональні компоненти. Застосовують у вигляді уколів або вагінальних свічок.
- Комплексна терапія з застосуванням місцевих засобів у формі вагінальних свічок або таблеток — наприклад, поліжінакс, гексикон, бетадин або тержинан.
- Імуномодулятори. Використовують в якості додаткових засобів в терапії ендоцервіціта. Зазвичай призначають такі засоби як: лаферобіон, віферон, циклоферон, иммунофан. Повного одужання без цих препаратів досягти буде дуже складно.
- Фізіотерапія. Призначають фізіотерапевтичні процедури тільки після того, як минула гостра фаза хвороби. Лікування може посприяти магнітотерапія, електрофорез, кварцові процедури, лазеротерапія.
- На всьому протязі лікувального процесу слід утримуватися від статевих контактів і дотримуватися показаний лікарем режим.
Додатково з прийомом призначених медикаментів, успішне одужання можуть наблизити деякі народні рецепти для лікування даного захворювання, але перед тим, як займатися народним лікуванням ендоцервіціта, потрібно отримати схвалення лікаря. Найкраще себе зарекомендували такі народні засоби:
- Прополіс і календула. В аптеці потрібно купити 20%-ную настоянку календули, половину бульбашки змішати з такою ж кількістю прополісу і додати 60-70 г ланоліну. У цьому складі змочується марлевий тампон, до якого попередньо прив’язана ниточка, щоб його зручніше було витягати. Цей тампон вводиться всередину піхви на ніч перед сном і повинен залишатися там всю ніч, на ранок витягується. Процедуру здійснювати 10 днів поспіль.
- Пионовая настоянка. Корінь півонії дрібно подрібнюється, потім відміряють 5 столових ложок, засипають в літрову банку і заливають їх половиною пляшки горілки, після чого банку щільно закривають і залишають приблизно на 30 днів. Настоянку слід приймати перед їдою, по столовій ложці. Курс — 40 днів, через 15 днів треба повторити.
- Обліпихова масло. Марлевий тампон потрібно змочити в обліпиховій олії, вводити в піхву і залишати до ранку. Через два тижні зазвичай настає значне полегшення стану.
- Звіробій. Беруть 40 г звіробою, висипають в металеву ємність з двома літрами окропу, ємність ставлять на плиту і витримують близько 12 хвилин на дуже слабкому вогні, щоб відвар не стільки варився, скільки нудився. Після охолодження, потрібно робити даними відваром внутрівагінально спринцювання.
- Трав’яний збір, що містить квітки ромашки лікарської (20 г), шавлія (10 г), лаванду (5 г), листя берези, сухоцвіт, полин, дубову кору і календулу потримати на слабкому вогні пару хвилин, дати охолонути і робити цією сумішшю спринцювання двічі в тиждень.
Ускладнення
Хронічний ендоцервіцит у запущеній формі або при неправильно підібраному лікуванні небезпечний грізними наслідками. Найбільш поширеними з них є:
- формування новоутворень, що загрожують перерости в онкологію;
- ендометрит;
- сальпінгіт;
- аднексит;
- ерозія шийки матки;
- дистрофія шеечной тканини;
- безпліддя та ін.
Зазначене захворювання, що розвивається під час вагітності, може спричинити за собою небезпечні стани, що загрожують життю і здоров’ю матері і майбутньої дитини. До них відносяться:
- складні пологи;
- викидень;
- аномальне внутрішньоутробний розвиток плода;
- підвищений матковий тонус та ін.
Ускладнені стану при ендоцервіциті вимагають ретельного обстеження хворий і призначення індивідуального лікування під суворим наглядом лікаря.
Ендоцервіцит шийки матки, що ж це таке – тепер стало ясно. Але які ускладнення виникають при даному захворюванні? Найпоширенішими ускладненнями виступають:
- розвиток безпліддя за рахунок непрохідності цервікального каналу;
- поширення інфекції вище за репродуктивним шляхах;
- переродження в рак (при супутній ерозії).
Щоб попередити настання ускладнень, необхідно як можна швидше виявити ендоцервіцит. Оскільки хвороба часто протікає безсимптомно, то жінки, які мають сприятливі фактори, повинні регулярно відвідувати гінеколога, проводити цитологічні зіскрібки з шийки матки.
У разі несвоєчасного виявлення і лікування ендоцервіціта, можуть виникнути різні ускладнення. Найбільш поширеним вважається перехід гострої форми у хронічну. Нерідко під дією патології виникає ерозія шийки матки.
Ендоцервіцит шийки матки обов’язково потрібно лікувати, так як при відсутності адекватної терапії запальний процес поширюється на придатки, ендометрій, очеревину. Це загрожує як мінімум гормональними збоями і максимум – патології при вагітності (наприклад, позаматкова вагітність), а іноді і неможливість зачати дитину.
Все це говорить тільки про те, що потрібно уважно прислухатися до свого організму. І навіть якщо немає неприємних симптомів, не нехтуйте профілактичними візитами до дійсно хорошого гінеколога.
Кому за 30 – клуб для жінок після 30.
Профілактика
Профілактичні заходи ендоцервіціта передбачають дотримання жінкою деяких правил і рекомендацій.
Пацієнтка повинна періодично проходити огляд у гінеколога, при необхідності робити кольпоскопію, бактеріологічні дослідження та інші процедури, призначені лікарем.
Необхідно строго дотримувати особисту гігієну, використовувати якісні контрацептиви, упорядкувати статеве життя і не захоплюватися самолікуванням.
Також не приймати лікарські препарати без рецепту, так як прийом деяких медикаментів може заважати в подальшому діагностиці і постановці правильного діагнозу.
Виконуючи нескладні профілактичні заходи, можна зменшити ризик виникнення ендоцервіціта і переходу його в хронічну форму. До них відносяться:
- виняток безладних статевих зв’язків;
- застосування засобів захисту при будь-якому статевому контакті;
- проходження регулярних обстежень у лікаря-гінеколога;
- своєчасне лікування захворювань сечостатевої системи;
- неухильне виконання рекомендацій спеціаліста;
- вакцинація для запобігання захворювання папіломавірусною інфекцією;
- недопущення штучного переривання вагітності;
- відмова від необгрунтованих медичних маніпуляцій на шийці матки;
- підтримання захисних сил організму.
Тільки дбайливе і уважне ставлення до себе допоможе жінці залишатися здоровою і красивою на довгі роки.
Небезпека виникнення ендоцервіціта вимагає регулярного обстеження у лікаря. Зазвичай ці заходи проводяться під час диспансеризації та при плануванні вагітності. Попередити ендоцервіцит можна з допомогою додаткового цитологічного дослідження.
Також необхідно дотримуватися гігієни в період менструацій (відмова від вагінальних спринцювань, статевого життя) і приймати особливі заходи, які попереджають виникнення післяпологової або послеабортной інфекції.
Симптоми і ознаки — гостра і хронічна форми
Клінічні ознаки ендоцервіціта не завжди виражені однаково. Найбільш яскраву картину запалення провокує гострий ендоцервіцит на тлі гонореї, а при хламідіозі захворювання протікає практично безсимптомно.
— по вираженості симптомів (гострі або хронічні);
— згідно з характером розповсюдження запалення (вогнищеві або дифузні);
— за походженням інфекції (специфічні або неспецифічні).
Нерідко в медичних картах можна зустріти іншу, неофіційну, класифікацію, в якій фігурує «виражений ендоцервіцит» або «помірне ендоцервіцит». Щоб не плутатися, необхідно знати, що діагноз «виражений ендоцервіцит» має на увазі гостре запалення з яскравими зовнішніми симптомами, а підгострий або хронічний запальний процес у ендоцервіксе іменується «помірний ендоцервіцит».
У більшості випадків початок інфекційного запалення в шийковому каналі відбувається за одним сценарієм, а її подальший перебіг залежить від індивідуальної клінічної ситуації. Найчастіше винуватцями запалення є умовно-патогенні мікроби, що живуть у піхвової середовищі кожної жінки.
Якщо інфекції вдається подолати захисний бар’єр шийки матки, вона піднімається в цервікальний канал, де пошкоджує слизовий шар (эндоцервикс) і проникає в залозисті структури. У відповідь на інфекційну агресію цервікальні залози починають посилено виробляти слизовий секрет, намагаючись «вимити» патогенні мікроби. На цій стадії кількість піхвових виділень трохи збільшується.
З часом кількість слизового секрету стає більше, він розпушує навколишні тканини, допомагаючи поширюватися інфекції. Піхвові виділення стає більш рясним і гноевідним. Рясні білі можуть подразнювати слизову оболонку піхви і вульви, провокуючи дискомфорт, відчуття печіння або свербежу.
Якщо на стадії гострого запалення захворювання не діагностується і не лікується, інфекція починає впроваджуватися глибше, а на поверхні слизової запускаються процеси регенерації (загоєння). Всі зовнішні клінічні прояви стихають, імітуючи «одужання», а насправді просто інфекція глибоко «ховається», приводячи до розвитку хронічного запалення з періодами загострення і стихання.
Гострий ендоцервіцит будь-якого походження супроводжують патологічні виділення з піхви, які в більшості випадків є єдиним симптомом захворювання. Їх кількість, колір і консистенція залежать від збудника інфекції та площі ураження слизової.
Специфічне гостре запалення в ендоцервіксе при гонореї або трихомоніазі розвивається швидко і характеризується рясними гнійними белями, неприємними суб’єктивними відчуттями (свербіж, печіння, біль) у піхву, тупими болями в нижній частині живота, розладом сечовипускання і лихоманкою.
Якщо гострий ендоцервіцит своєчасно не ліквідується або лікується невірно, він трансформується в хронічне запалення. Клінічні ознаки хронічного ендоцервіціта не завжди бувають добре виражені або можуть бути відсутні зовсім, тому частіше наявність інфекції в ендоцервіксе виявляється тільки лабораторним шляхом.
Симптоми ендоцервіціта не є специфічними, так як притаманні більшості запальних гінекологічних недуг. Виявити точну локалізацію хвороби допомагає гінекологічний огляд, а причина запалення встановлюється в процесі лабораторного дослідження.
— почервоніння і набряк слизової шийки матки;
— наявність ерозованими ділянок на шийці;
— рясне слизисто-гнійне виділення з цервікального каналу, при хронічному процесі воно може бути мізерним, що нагадує каламутну рідку слиз;
— дрібні крапкові крововиливи (петехії) на шийці матки;
— супутні запальні зміни слизової оболонки піхви, що вказують на вагініт.
Всім пацієнткам із зовнішніми ознаками запалення шийки матки проводиться кольпоскопія. Є додатковим методом для діагностики запальних змін слизової і супутніх патологій шийки матки (справжня чи несправжня ерозія, ектропіон).
Нерідко на шийці візуалізуються дуже дрібні (з шпилькову головку) сіро-жовті округлі кістозні освіти – наботовы залози з закупорившимся протокою. Їх утворення пов’язане з процесами регенерації слизової після інфекційної агресії, коли «нові» слизові клітини, розростаючись, перекривають відтік секрету з нижчерозташованими залоз.
Діагностувати ендоцервіцит набагато простіше, чим визначити його причину. Іноді діагностичний пошук закінчується швидко, а в інших випадках він складається з великої кількості обстежень.
— мазок на флору»;
— бакпосів цервікального відокремлюваного з обов’язковою ідентифікацією антибіотика для ліквідації інфекції;
— ПЛР-діагностика основних статевих інфекцій: гонорея, хламідіоз, трихомоніаз, кандидоз, мікоплазмоз, ВПЛ і так далі;
— дослідження клітинного складу слизової шийки матки і цервікального каналу після взяття мазка на цитологію»;
— дослідження венозної крові на ВІЛ, RW.
Кількість обстежень у пацієнток з ендоцервіцітом нерівномірно. Як правило, діагностичний пошук починається з самих простих і нескладних методів і триває до тих пір, поки джерело інфекції не виявляється.
Нечасто причину ендоцервіціта виявити не вдається. Припускають, що подібні процеси залишаються на шийці після епізоду гормональної дисфункції або інфекції, які пройшли самостійно.
Ультразвукове дослідження з вагінальним датчиком проводиться для діагностики супутніх эндоцервициту запальних процесів у матці і придатках. Іноді у висновку фігурує фраза «ехоознаки ендоцервіціта».
Не слід ототожнювати її з остаточним діагнозом. Найчастіше під час обстеження реєструється потовщення і неоднорідність слизової цервікального каналу і присутність наботовых кіст. Без відповідних клінічних симптомів ехоознаки ендоцервіціта не є достовірним діагнозом.
Ендоцервіцит і вагітність є несприятливим поєднанням. Подібний діагноз ставиться вагітним нечасто. Рівень ризику розвитку ускладнень залежить від причини ендоцервіціта. Специфічні ендоцервіцити провокують розвиток висхідної інфекції, яка вкрай небезпечна для плоду.
Якщо в основі інфекційного запалення знаходиться умовно-патогенна мікрофлора, патологічний процес є отграниченным і не поширюється за межі каналу шийки матки. Проте відбуваються структурні порушення в стінці цервікального каналу можуть призвести до ушкоджень шийки (розривів, тріщин) під час пологів. Ендоцервіцит і вагітність завжди потребують додаткових терапевтичних заходів.
- виділення, навіть незначні, зі слизом і гноєм,
- тягнуть болі в області живота,
- свербіж в статевих органах.
Не завжди це симптоми ендоцервіціта, однак варто обстежитися. Ендоцервіцит шийки матки, причини якого можуть бути різними, в гострій фазі буде проявлятися на об’єктивному обстеженні наступним чином:
- набряк шийки матки,
- вишневий відтінок уражених тканин,
- множинні ерозії,
- наявність гнійного нальоту.
Хронічна стадія проявляється так. Болі майже не відчувається, виділень – дуже мало або зовсім немає. Однак при пальпації шийка щільна, потовщена, а навколо зовнішнього зіву помітно почервоніння.
Ендоцервіцит є захворюванням, яке швидко переходить з гострої форми в хронічну, при цьому воно практично не дає клінічної симптоматики (в незалежності від гостроти процесу). Серед ознак відзначаються патологічні виділення, які можуть бути як великими, так і невеликими, мати гнійний, слизовий або слизово-гнійний характер.
Другим симптомом є болі внизу живота, які носять тупий, ниючий, тягнучий характер. Вони можуть мати різну ступінь інтенсивності. Також може спостерігатися свербіж в області статевих органів.
У період загострення при об’єктивному дослідженні спостерігається набряк шийки матки, вони має яскравий вишнево-червоний колір, в області зовнішнього зіву можна розглянути дрібні ерозії, що мають у порівнянні з шийкою більш яскраве забарвлення, іноді ці ерозії покриті гнійним нальотом.
Ендоцервіцит є захворюванням, яке швидко переходить з гострої форми в хронічну
Безпосередньо з каналу шийки матки може виділятися вміст слизисто-гнійного характеру.
При переході захворювання в хронічну форму відбувається слабшанню больових відчуттів, кількість виділень значно зменшується, а в подальшому вони припиняються, що може змусити пацієнтку подумати про одужання.
При запаленні хронічного характеру виникає розростання (гіпертрофія) слизової оболонки шийки матки і її залоз — виникає «шийковий метрит». При цьому при пальпації спостерігається потовщення і ущільнення шийки.
Візуально хронічна стадія характеризується зникненням симптомів цього захворювання, лише в рідкісних випадках навколо зіву шийки матки може зберігатися червоний віночок, який свідчить про наявність запального процесу.
Симптоми
На ознаки хронічного ендоцервіціта жінки не звертають належної уваги і не поспішають до лікаря. Частими проявами патології вважаються:
- незначні тягнучі болі в нижній частині живота;
- слизові або гнійні виділення із статевих шляхів з гнильним запахом;
- деякі розлади сечовипускання.
Без лікування хвороба швидко прогресує і призводить до небезпечних ускладнень.
Особливістю перебігу вказаного захворювання є зміна періодів загострення і відносного благополуччя (ремісії). Хронічний неактивний ендоцервіцит часто протікає безсимптомно і виявляється тільки під час діагностичного огляду.
Прояв високого ступеня активності хвороби вдасться виявити в період загострення. Такий стан може бути викликано зниженням імунітету, тривалим стресом, перенапруженням та ін. Ознаками хронічного активного ендоцервіціта потрібно вважати:
- сильні болі внизу живота і в поперековій зоні;
- маткові спазми;
- різь при сечовипусканні;
- свербіж і печіння слизової оболонки статевих органів;
- рясні або мізерні виділення;
- дискомфорт і біль під час статевого контакту;
- підвищення температури тіла;
- ознаки інтоксикації — головний біль, порушення апетиту, озноб та ін
Через деякий час ендоцервіцит знову переходить в стадію ремісії. Самопочуття хворої поліпшується, симптоматика згладжується. Жінці починає здаватися, що патологічний процес відступив і допомога лікаря не потрібно.
Але це не так — без грамотного лікування відбувається перехід хвороби в запущену форму, супроводжувану грізними ускладненнями. Запалення з каналу шийки матки поширюється на прилеглі м’язові і сполучні тканини, що призводить в подальшому до гіперпластичних і дистрофічних змін з кістозними утвореннями.
Якоїсь особливої симптоматики захворювання не має. Основний симптом при ендоцервіциті – це зміна кількості і виду цервікальних виділень. На початку інкубаційного періоду виділення стають рясними, каламутними, білими, жовтими, густими або рідкими (див. фото вище).
У жінки з’являються дискомфортні відчуття внизу живота і толерантні болі в області попереку. Статевий акт супроводжується тягнуть болями. Іноді можливе почервоніння статевих органів, нестерпний свербіж і поколювання.
До найбільш яскравих проявів захворювання відносяться множинні перигландулярные інфільтрати і микроабсцессы. Такі ознаки вказують на присутність іншого запального процесу.
При пізно почате і неправильно підібраному лікуванні запалення переходить на хронічну стадію. Незважаючи на це, основні симптоми зникають і багато пацієнтки думають, що здорові, проте це не так.
Хронічний ендоцервіцит передбачає іррадіацію запалення на здорові м’язові волокна і опорну тканина. Спочатку шийка матки і эктоцервикс набрякають, а після трамбують і гіпертрофуються. З-за впливу регулярних виділень з ендоцервіксу на частини піхви може сформуватися псевдоерозія.
— мазок на флору»;
Ендоцервіцит відноситься до захворювань, що протікає в гострій формі. Ця хвороба дуже швидко переходить в хронічний стан. У більшості випадків ендоцервіцит протікає безсимптомно, незалежно від ступеня тяжкості.
Інший симптом проявляється у вигляді ниючих, тупих і тягнуть болів, різного ступеня інтенсивності. В деяких випадках, в області статевих органів відчувається свербіж. Під час загострення, при проведенні об’єктивного обстеження, можна помітити яскравий, вишнево-червоний колір шийки матки.
Коли ендоцервіцит стає хронічним, знижується кількість виділеної слизу, болі стають значно слабше і в подальшому повністю припиняються. Настає помилкове відчуття одужання. Хронічне запалення нерідко призводить до гіпертрофії залози шийки і її м’язової оболонки.
Ендоцервіцит шийки матки — що ж це таке і які спостерігаються прояви захворювання? Все залежить від перебігу захворювання та його форми. Запалення протікає в хронічній або гострій формі. Відповідно, симптоми і лікування для кожної клінічної форми будуть трохи відрізнятися.
Спочатку уражається цервікальний канал шийки матки, а потім запалення переходить на вагінальну частину. Цей факт пов’язаний з наявністю в товщі цервікального каналу спеціальних залозистих клітин, які синтезують речовини, що перешкоджають прогресуванню інфекції по висхідним шляхах, що призводить до «викиду» інфекційних агентів прямо в піхву.
Гостра форма
Цервіціта шийки матки починається поступово. Спочатку виникає:
- свербіж і печіння в статевих шляхах;
- підвищується температура тіла до 38 градусів;
- з’являється біль під час сексу (можливо контактна кровотеча);
Потім до даних симптомів приєднуються патологічні виділення з піхви. Загострення йде після менструації, оскільки кров є прекрасним живильним середовищем для мікроорганізмів. Можливо розвиток цервіціта і без підвищення температури тіла.
Хронічний перебіг
Якщо не вжити жодних заходів у гострій фазі, то вона переходить в хронічну. Самолікування гострої фази може посилити стійкість збудника до лікарських препаратів. Симптоми стають менш вираженими.
Гнійна форма
Гнійний цервіцит виникає на тлі захворювань, що передаються статевим шляхом (гонорея, трихомоніаз, хламідіоз). Він має наступні прояви:
- рясні виділення з статевих шляхів: гнійного характеру з неприємним запахом;
- ознаки загальної інтоксикації організму;
- болючість внизу живота;
- кровотечі, які не пов’язані з менструацією.
Гнійне запалення важко піддається лікуванню через стійкості збудників. Нерідко бактерії просуваються по висхідним шляхах, викликаючи запалення ендометрію та придатків матки.
Цервіцит може давати про себе знати під час вагітності. Можливо прихований перебіг патології. Не виключена поява свербежу, печіння, патологічних виділень з піхви. Якщо інфікування відбулося незадовго до вагітності або під час неї, то можливе зараження плоду.
Ендоцервіцит шийки матки: причини
Запальні процеси в каналі шийки матки нерідко можуть бути спровоковані проведенням різних медичних процедур. В першу чергу, це аборти, встановлення внутрішньоматкових спіралей, діагностичні вискоблювання, травми при пологах і після них, зондування матки.
Патологія може бути спровокована ендометритом, кульпітом, ектопією шийки матки та іншими аномаліями статевої системи. Вони з’являються до эндоцевицита, або виникають одночасно з ним. Однією з причин стає опущення піхви і шийки матки, а також мікроскопічні розриви, які неможливо помітити неозброєним оком.
В нормальному стані канал шийки перекритий слизової пробкою, що захищає від попадання інфекції всередину. Проводяться медичні маніпуляції сприяють руйнуванню хімічного складу піхвової середовищі.
Це призводить до руйнування захисної пробки, в результаті потрапила в канал інфекція спочатку викликає гострий ендоцервіцит, а потім проникає безпосередньо в матку. Склад менструальної крові також здатний вплинути на вагінальну середовище і призвести до настання інфекційних процесів.
Запалення шийки матки провокується інфекційними агентами. При створенні певних умов навіть умовно-патогенна мікрофлора здатна завдати шкоди власному середовищі існування. Захворювання викликається специфічними і неспецифічними бактеріями.
Мікроорганізми, які призводять до неспецифічного эндоцервициту:
- кишкова паличка;
- гриби роду Кандида;
- стафілокок;
- стрептокок;
- клебсієла.
Бактерії потрапляють у піхвову частину з багатьох причин. Найчастіше це неправильне підмивання жінки, коли вона бере мочалку, спочатку підмиває задній прохід, а потім малі та великі статеві губи. Ще кишкова паличка може потрапити в репродуктивні шляху після анального сексу.
Специфічної мікрофлори притаманні певні клінічні прояви, представниками даної групи бактерій є:
- гонокок Нейсера;
- бліда спірохета (збудник сифілісу, ще відомий як м’який шанкр);
- трихомонада;
- хламідія;
- мікоплазма гениталиум;
- ВПЛ (вірус папіломи людини);
- вірус герпесу.
Специфічні мікроорганізми мають власні симптоми. Наприклад, при інфікуванні гонококом Нейсера крім болю внизу живота спостерігаються гнійні виділення, а при трихомоніазі – пінисті виділення з неприємним запахом.
Подібні гінекологічні захворювання можуть бути викликані наступними чинниками:
- ослабленим імунітетом в осінньо-зимовий період;
- внаслідок порушення функцій яєчників (зокрема синтезу естрогенів);
- менопаузальному період;
- захворювання ендокринної системи;
- інші гінекологічні захворювання (наприклад: аднексит, кольпіт).
Часті зміни статевих партнерів – це не тільки ознака невихованості жінки, але і один з провідних причин розвитку ерозії шийки матки. Вченими давно доведено, що жінки з безладним статевим життям ризикують отримати «рак на місці» в області вагінальної частини шийки матки.
Жіночий організм «звикає» до одного чоловіка, а імунна система починає формувати специфічні імунні комплекси. Коли жінка змінює партнера, то спостерігається «перебудова» даних комплексів, що ведуть до порушення поділу клітин (епітелію шийки матки) і розвитку ерозії.
Ендоцервіцит хронічної форми викликають патогенні або умовно-патогенні мікроорганізми, які при деяких обставинах проникають всередину через здорову або ушкоджену тканину цервікального каналу.
До патогенних специфічним мікроорганізмів, що потрапляють на слизову оболонку каналу шийки матки статевим шляхом, слід віднести:
- хламідії;
- трихомонади;
- гонококи;
- віруси генітального герпесу;
- грибки тощо
Серед неспецифічних умовно-патогенних збудників даної патології, що потрапляють до місця впровадження через кров і лімфу або з прямої кишки, наступні:
- стафілококи;
- стрептококи;
- гриби Кандида;
- кишкова паличка.
Послужити поштовхом до початку хронічного запального процесу може один або поєднання декількох чинників:
- важкі пологи, пов’язані з травмуванням шийки матки;
- аборти;
- внутрішньоматкова контрацепція;
- складні діагностичні маніпуляції;
- деякі хронічні захворювання запального характеру сечостатевої системи (сальпінгоофорит, вагініт, цистит тощо);
- безладне статеве життя;
- клімакс;
- знижений імунітет;
- опущення піхви і матки та ін.
Рідко, але зустрічається ендоцервіцит неінфекційного характеру, причиною якого вважаються деякі порушення ендокринної системи.
Запальний процес може розвиватися під впливом цілого ряду факторів:
- ослаблення місцевого імунітету,
- дисбіоз піхви,
- бактеріальний вагіноз,
- ектропіон шийки матки,
- незарубцевавшиеся розриви шийки (після пологів, грубих статевих актів, аборти, вискоблювання, зондувань матки),
- внутрішньоматкова спіраль,
- запалення придатків,
- сальпінгоофорит,
- ендометріоз,
- кольпіт.
Ендоцервіцит шийки матки буває також спричинений мікроорганізмами, в тому числі гонококом, трихомонадою, хламідіями, мікоплазмою, гарднерелами, тобто тими, що передаються статевим шляхом. У ряді випадків, крім ендоцервіціта, у хворих виявляють папіломовірусну інфекцію, кандидоз і ін
Єдиною вірогідною причиною ендоцервіціта вважається інфекція. Неспецифічне запалення в ендоцервіксе частіше провокують мікробні асоціації, у складі яких присутній піхвова умовно-патогенна мікрофлора: стрептококи, стафілококи, кишкова паличка, коринебактерії та інші.
Специфічне запалення ендоцервіксу пов’язане з присутністю у піхву збудників статевих інфекцій: трихомонад, хламідій, гонококів, вірусів.
— Супутні інфекційно-запальні процеси в матці (ендометрити), фаллопієвих трубах (сальпінгіти), піхви (вагініт), або захворювання нижнього відділу сечовивідних шляхів (цистити).
— Механічні ушкодження (травми) тканин шийки матки з утворенням тріщин, саден або розривів слизової. Можуть виникнути в результаті аборту, діагностичних маніпуляцій, пологів. Пошкоджена слизова в умовах зниженого місцевого імунітету не може пручатися інфекції і пропускає її підлеглі структури.
Концентровані розчини йоду, перманганату калію, що застосовуються з лікувальною або діагностичною метою, іноді можуть стати причиною опікового ураження слизової і подальшого запалення.
Слизова шийки може пошкоджуватися при використанні сперміцидів з агресивним хімічним складом.
— Безладні статеві контакти. Часта зміна партнерів в умовах відсутності адекватної контрацепції не тільки може стати причиною статевих інфекцій, але і привести до зміни мікробного складу піхвової середовища.
— Дисбіотичні зрушення у піхвової середовищі. Зниження кількості лактобактерій провокує надмірне розмноження умовно-патогенних мікроорганізмів, що може спровокувати запальний процес, який пошириться в подальшому на тканини шийки матки.
— Зміщення статевих органів. При опущенні матки і піхви порушується живлення оточуючих тканин, знижується місцевий імунітет, відбуваються зміни складу піхвової мікросередовища.
— Гормональна дисфункція. Слизова піхви залежить від циклічних змін вмісту естрогенів. Естрогени контролюють кількісний склад піхвової мікрофлори. При їх дефіциті знижується кількість лактобактерій і розвивається місцевий дисбіоз піхви.
Внаслідок гіпоестрогенії у літніх жінок розвиваються атрофічні ендоцервіцити, коли на тлі тонкою слизовою з’являються запальні зміни на шийці матки, що піднімаються в цервікальний канал.
Всі перераховані вище фактори підвищують ризик розвитку інфекційного запалення ендоцервіксу тільки в умовах порушення місцевого імунного захисту, а у здорових жінок, як правило, імунна система сама справляється з негативною ситуацією.
Етіологічними причинами є різні мікроорганізми:
- стрептококи;
- стафілококи;
- гонококи;
- кишкова паличка;
- хламідії;
- гриби;
- віруси;
- трихомонади.
Даного захворювання можуть супроводжувати інші патологічні стани жіночої репродуктивної сфери: ендометрит, кольпіт, ектопія шийки матки.Вони також можуть виникати паралельно з ендоцервіцітом і навіть після нього.
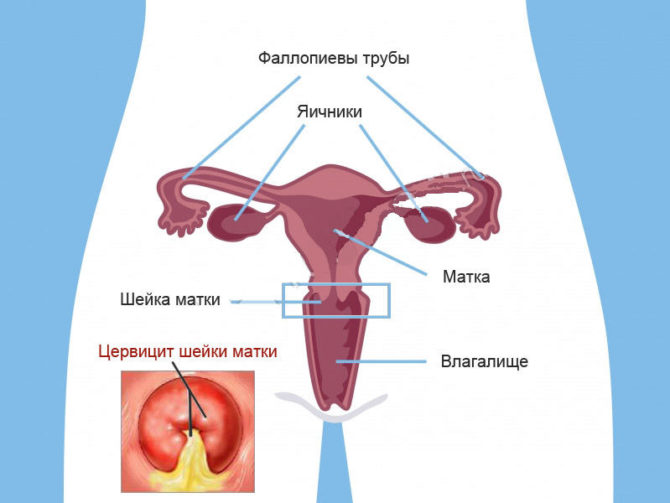
Даного захворювання можуть супроводжувати інші патологічні стани жіночої репродуктивної сфери
Захворювання може виникати при опущениях шийки матки і піхви, при виникненні мікророзривів матки, не видимих неозброєним оком, неадекватному підборі і використанні протизаплідних засобів.
Від проникнення інфекції всередину матки захищає слизова пробка, яка знаходиться в каналі цього органу. Під впливом різноманітних медичних маніпуляцій порушуються показники хімічного складу піхвової середовища, внаслідок цього дана пробка руйнується і інфекція потрапляє в канал шийки матки, викликаючи гострий ендоцервіцит, потім проникає в порожнину самої матки.
Також запальний процес може виникати при ослабленні імунної системи організму. Жінки зі слабким імунітетом мають більшу ймовірність виникнення даного патологічного стану. Особливості будови мікроорганізму також мають певне значення. Чим вище показник їх патогенності, тим більше ймовірність виникнення захворювання.
Збудниками цього захворювання є такі віруси як: стрептококи, гонококи, хламідії, стафілококи, кишкові палички, трихомонади та інші віруси. Викликати запальні процеси вони можуть лише за певних, сприятливих для них, факторах.
Ендоцервіцит Часто виникає після певних медичних процедур: аборти, родові і післяродові травми,
установка внутрішньоматкової спіралі
, зондування або зіскрібки матки. Іноді ця хвороба протікає попутно з іншими захворюваннями статевих органів — ендометритом, кульпітом або ектопією шийки матки.


